
Атлас операций на бр стенке и полости
.pdf
Глава I
Хирургическая анатомия селезенки
Селезенка, lien, располагается глубоко в задней части левого подреберья (рис. 721). Она отделена от бокового отдела грудной стенки диафрагмой и реберно-диафрагмальным синусом.
Селезенка имеет диафрагмальную и висцеральную поверхности, facies diaphragmatica et faciea visceralis. Диафрагмальная поверхность выпуклая и гладкая, висцеральная — вогнутая, на ней имеется неглубокая продольная борозда — ворота селезенки, hilus lienis (рис. 722). На висцеральной поверхности селезенки различают facies gastrica, facies renalis et facies colica.
Диафрагмальная и висцеральная поверхности селезенки разделены между собой верхним и нижним краями, которые спереди и С8ади сходятся между собой, образуя передний и задний полюсы, extremitas anterior et posterior.
Селезенка имеет овальную форму. Размеры ее весьма непостоянны: средняя длина достигает 10—12 см, ширина —• 8—9 см, толщина — 4—5 см.
Иногда наблюдаются добавочные селезенки, lienes accessorii. Они могут располагаться в толще желудочно-селезеночной связки, у хвоста поджелудочной железы, реже в большом сальнике (В. П. Воробьев, Р. Д. Синельников).
Проекция, скелетотопия и положение. Селезенка проецируется на грудную клетку между IX и XI ребром (рис. 723). Длинная ось ее располагается косо и в большинстве случаев
721.Положение селезенки в брюшно. полости (желудок, поперечная обо дочная кишка и тонкая кишка отсе чены).
1 — diaphragma; 2 —• lig. phrenicolienale; 3 — l gastrolienale; 4 — lien; 5 — pancreas; 6 — lig. phr nicocolicum; 7 — colon descendens; S — jejunur 0 — mesocolon transversum; 10 — ventriculus; 11 hepar.
:w |
-593- |
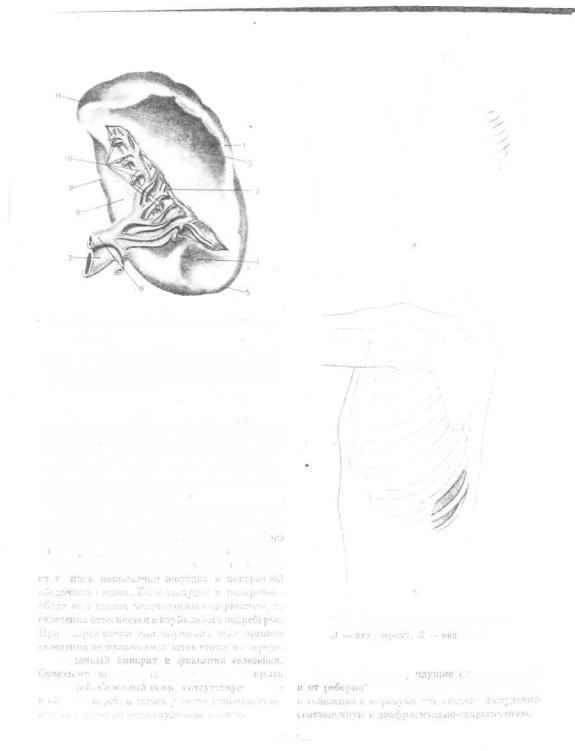
722. Селевенка (висцеральная поверхность).
I — margo superior; 2 — faciet^ gastrica; 3 — hilur; Ijt'nis; 4 — facies oolioa; 5 — extreinites anterior:
6 — v. lienalis: 7 — a. lienalis; 8 — faciea renalis; 9 — margo inferior; 10 — a. et. v. gastrica breves;
II — extremitaa posterior.
соответствует направлению Х ребра. При узкой грудной клетке селезенка располагается высоко и длинная ось ее направлена почти вертикально,
при широкой грудной клетке селезенка располагается несколько ниже и занимает, более
горизонтальное положение.
Передний полюс селезенки направлен датерально и достигает передней подмышечной линии, задний располагается Б глубине леа •• m дребевья. достигая паравертебра.:н ной линии.
Положение селезенки мец» геявз: вя> имости
т е |
• |
• |
, - > • . ' • |
С в я ; |
|
|
|
• |
. • ' • • • • |
|
|
• ••'..... |
; |
чти |
на |
: i ем при гяжении |
пи ; |
||
Rpmnmi |
' |
: |
•• • |
• |
0 1 |
• ' • • • . |
Г Т О Л Ь К ! |
:•
723. Скслетотопия свжненкп.
. •• • • • - сбоку.
Листки брюшины. . " дна желудка ;: •((чти диафрагмы, направляются
л а с т и |
• • |
• . |
• • ' . . . . |
, о . |
• • . . |
Желудочяо-селезеночн; . . if gastro lienale, распространяется т дна желудка до селезенки. Вверху она переходит в диа- фрагмально-ягедудочную связку, внизу — в же- лудочно-ободочную связку. Ширина желудочно- [I вой свивки колеблется в пределах 6—12 см, длина у верхнего полюса составляет
(1,5—I см, у нижнего — 4 —!' см. Между листками
этой связки |
проходят короткие |
а^елудочные |
||
артерии |
в |
сопровождении |
одноименных вен, |
|
а также |
начальный отдел |
левой |
желудочно- |
|
i алывшовой артерии.
Диафрагмально-селезеночная i вязка, ]itr phrenicolienale, располагается глубоко в задней части левого подреберья, между реберной частью диафрагмы а воротами селезенки; ширина ее колеблется в пределах 6—10 см. Диафрагмальноселезеночная связка фиксирует селезенку вблизи нижней поверхности диафрагмы, препятствуя ее вывихиванию в операционную рану при оперативных вмешательствах. Сильное натяжение связки приводит к надрывам паренхимы селезенки в области задней границы ворот, вследствие чего может возникнуть паренхиматозное кровотечение.
Желудочно-селезеночная и диафрагмальноселезеночная связки ограничивают полость сальниковой сумки слева, образуя латеральную
еестенку.
Вотдельных случаях вследствие воспалительных процессов в области селезенки образуются спайки и сращения. Они локализуются вблизи переднего и заднего полюсов селезенки или между висцеральной поверхностью селезенки и прилежащими к ней органами. Иногда вся выпуклая поверхность селезенки прочно
сращена с нижней п и |
••. |
~>.ю диафрагмы. |
||||
В |
подобных случаях |
выделение |
селезенки |
из |
||
; . ) |
• • !':• • • " : • ''•'••• •••••• |
" |
• ' < ' |
' • ' . ': |
'•••••• о о |
л ь ш |
карма |
| . •: |
pacrii лагает: |
|
ги л |
I е, взенки. Длина диафрагмальио-ободоч- |
||
ной связки колеблется в пределаа |
2 -7 м, |
||
ширина равна 5—10 см. |
|
||
При ослаблении |
фиксирующего |
апп< |
|
i елезенка мо .'<:". (.пускаться в левую подвзд! uiиую впадину пли в другие отделы брюшной по ги |блуа5даю'щая селезенка). В под Si
наступить перекрз'чивание селезеночной ножки, что сопровождается наруш нием кровоснабжения и иннервации селезенки
• • впил некрозом ее.
Сшгтоии тлая поверхность селезет н
прилежит ! [части диафрагмы. Нере • • мегкду • езенкой в диафрагмой расп •
край большого сальника, который на большем или меньшем протяжении .может срастатьс! с и 1езенкой. Иногда еальник полностью арикрываеп в 'ю диафрагмальную поверхность ••• .;• зенки.
13 тех случаях, когда селезенка увеличена
(при лейкоаах, епденомегалическом цирр ••>. спленоиегалии, малярии), она выступает пл да ;\
у |
ю т |
р |
у |
д |
|
так |
ка'л вследствие |
ра |
• ,»шения |
|
а |
|
||||
• ;. |
";г: |
пчет |
легко повреждается ее |
нарен- |
|||||||
SII а. что и свою • ч> • ~ о |
|
•я довольно |
|||||||||
|
едъным |
ааренхнматозныля кровотечением. |
|||||||||
|
| к |
ации |
ei |
: • •-; |
npin нмает |
учаоч не |
|||||
также связка |
натянутая «ежду pi Верной частью |
||||||||||
диафрагмы |
и |
левым |
изгибом |
ободочной |
квшкн |
||||||
'; |
[ihrenicoci limiml |
' |
|
:•••••• |
с |
п'< |
|||||
1, |
ечяой ободочной кишкой образует глуб' |
||||||||||
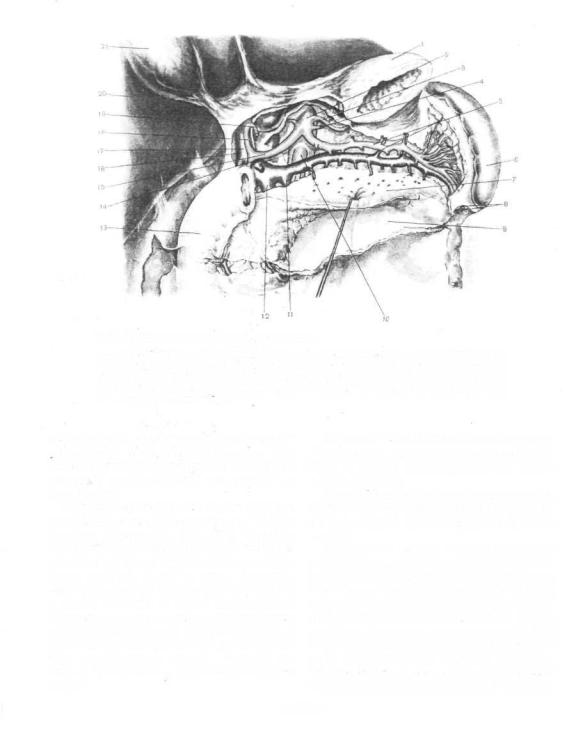
72-}. .in селезенки (висцераль- и рхность). Места приле-
/ — ; i . |
• . 2 |
поджелудошгой |
жваевы; 3 — |
|
. . . |
. . кv i ; |
5 • ... . |
. ... . .. |
|
|
|
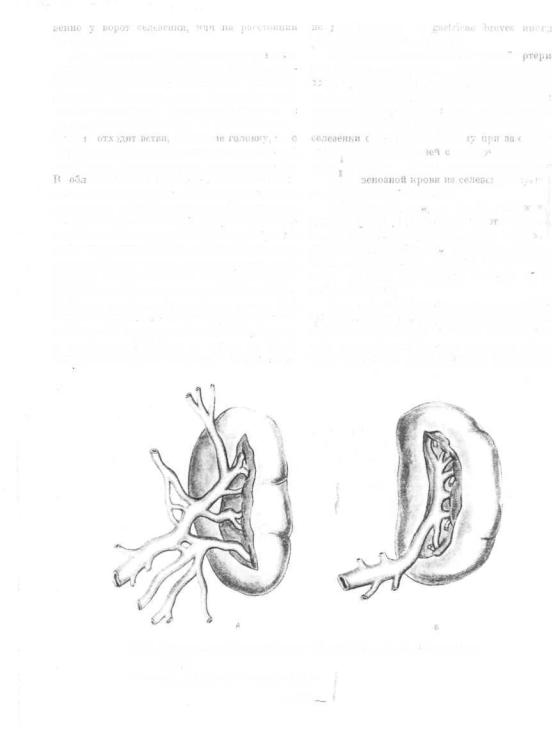
725. Кровеносные сосуды селезенки.
1 — ventriculus; 2 —• truncus coeliacus; 3 — a. gastrica sinistra; 4 — a. phrenica inferior; 5 — a. et v. lienalis; В — lien; 7 — pancreas; 8 — a. et v. gastro-epipioiea sinistra; 9 — meso- colon terane versurn; 10 — a. mesenterica superior; 11 — y. mesenterica inferior; 12 — v. raesenterica superior; 13 — duodenum; 14 — a. gastroduodenalis; 15 — a. hepatica communis; 14 — duct.us choledochus: 17 — v. portae; 18 — a. hepatica propria; 19 — a. gastrica dextra; 20 — hepar; 21 — vesica lellea.
левого подреберья и может соприкасаться с пе- |
Кровоснабжение. Кровоснабжение селезенки |
реднебоковым отделом брюшной стенки. При |
осуществляется посредством селезеночной ар- |
эток ее удается легко пальпировать и перкути- |
терии, a. lienalis, которая отходит от truncus |
ровать. В норме селезенка, как правило, не |
coeliacus (рис. 725). |
пальпируется. |
В отдельных случаях селезеночная артерия |
Висцеральная поверхность селезенки сопри- |
может отходить самостоятельно от брюшной аор- |
касается с органами брюшной полости и забрю- |
ты или общим с левой желудочной артерией |
шннного пространства (рис. 724). Передняя |
стволом. |
часть селезенки (желудочная поверхность) при- |
Селезеночная артерия в начальном отделе |
лежит ко дну и телу желудка. Почечная поверх- |
располагается позади верхнего края поджелу- |
ность, лежащая кзади от ворот селезенки, |
дочной железы, затем на уровне хвоста железы |
соприкасается с верхним полюсом левой почки, |
она выходит из-под pancreas и в большинстве |
а также частично с левым надпочечником. |
случаев (86 %) делится на 2—3 крупных ствола, |
В отдельных случаях к ней прилежит попереч- |
направляющихся к воротам селезенки. Иногда |
ная ободочная кишка. В области задненижней |
артерия вступает в паренхиму селезенки одним |
границы ворот селезенка соприкасается с хво- |
стволом, в других случаях делится на четыре— |
стом поджелудочной железы. Передний по- |
шесть ветвей, входящих в области ворот в се- |
люс ее прилежит к левому изгибу ободочной |
лезенну. Мести деления селезеночной артерии |
кишки. |
на конечные ветви располагается или непосредст- |
- 5 9 6 -
...-
3—5 см от них.
Селезеночная артерия имеет прнмолит 8HI 1Й, извитой или петлеобразный ход. Изгибы селе зеночной артерии могут быть ревко выражены,
вследствие чего значительно изменяются топо- графо-анатомичег.кве взаимоотношения ее с
окружающими образованиями. От селезеночной nprepi и i питавши гел
и хвост поджелудочной железы, а также задняя
желудочная артерия, идущая ко дну желудка.
• астн хвоста поджелудочной желряы от селезеночной артерии или от одного на основных стволов ее отходит довольно крупная левая желудочно-сальниковая артерия, которая проходит вначале в желудочно-еелезеночной, а :-.а- тем в желудочно-ободочной связке. Кроме того, у ворот селезенки отходят короткие желудочные
артерии, направляющиеся ко дну желудка.
Количество этих артерий непостоянно л колеблется в пределах от одной до шести. Спи могут отходить от селезеночной артерии, основных стволов ее, артериальных ветвей, идущих
(ну желудка, аа. разветвляются на 2—3 ветви.
Впутриорганныеветви селезеночной а в одних случаях идут по типу магиетральны
'(•гудов, отдавая на своем пути более мелки
ветви, в других случаях сразу же разделяют! на несколько ветвей (раа ыпной тип ветвления
Анастомозы между внутриорганными сосудам
исутствуют, |
иоатл» - |
I упорь |
тромбом одной из вел |
• влезет |
1ной артери |
в области ее разветвления развивается инфарз
ОтТОК • • 1 K B ГЦ •••;.._
вляется селезеночной веной.
Селезеночная вен", v. lienalis, пира yi ro двумя корнями, идущими из вор' еелез' Очень редко она формируется в паре;; селезенки и выходит и" нее одним стволе. Иногда наблюдается три корня селезеночнс вены, которые соединяются в один ooiuv
венозный ствол.
Селезеночная вена сопровождает одноиме;
ную артерию и располагается несколько ння нее. Она. соприкасается с задней поверхность
кпаренхиме селезенки, а также от левой тела поджелудочной железы и только вблн;
желудочно-салышковой артерии. Направляясь ворот селезенки на небольшом протяжен!
726. Варианты образования v. lienalis (no A. H. Максимен- кову).
А — сетенидный тип; Б — ствилоиый тип.
—597
пыотупает над железой. Диаметр селезеночной вены превышает диаметр одноименной артерии
идостигает 1—1,5 см. В нее впадают короткие желудочные вены, задняя вена желудка, левая желудочно-салышковая вена и вены, отводящие кровь от поджелудочной железы. Нередко в селезеночную вену впадает нижняя брыжеечная вена, а в отдельных случаях — средняя ободочная и левая желудочная вены.
По данным А. Н. Максименкова, наблюдаются значительные различия в строении г. lienalis
иее истоков (рис. 720). В одних случаях при сетевидном строении v. lienalis в области.ворот селезенки имеется большое количество венозных сосудов, самостоятельно выходящих из паренхимы селезенки, которые соединены анастомозами между собой, а также с венами соседних органов (vv. gastricae breves, v. gastroepiploica
smistra, r. eolica media, v. renalis sinistra). В других случаях истоки v. iienalis представлены небольшими венами, из которых формируется одиночный ствол. Анастомозы с окружающими органами при этом не развиты.
Лимфатическая система. Регионарные лимфатические узлы селезенки находятся в желу-
дочно-еелезеночной связке у се ворот, а также у хвоста поджелудочной железы. Лимфа из этих уалов оттекает через поджелудочно-еелезе- ночные узлы, расположенные по ходу селезеночных сосудов, к чревным лимфатическим узлам.
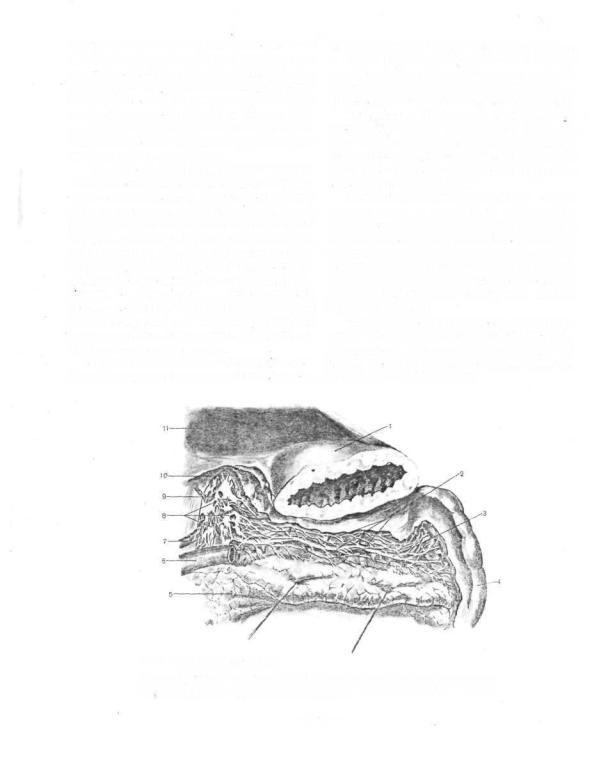
Иннервация. Иннервация селезенки осуществляется ветвями селезеночного сплетения (рис. 727). В образовании селезеночного сплетения принимают участие задний блуждающий ствол, ветви которого идут в составе чревного сплетения, и чревные нервы.
Селезеночные ветви, формирующие селезеночное сплетение, соединяются между собой, образуя связи различной сложности. В одних случаях у места деления a. lienalis селезеночное сплетение делится на большое количество ветвей, расположенных как по ходу артерий, так и между ними. В других случаях сплетение более концентрировано и окружает только a. lienalis и ее ветви.
Селезеночное сплетение участвует в иннервации не только селезенки, но и дна желудка, поджелудочной железы, поперечной ободочной кишки, большого сальника и других смежных органов (А. Н. Максимепков).
727. Нервы селезенки.
J |
— ventriLuluy; |
.? — pJextis Hpnaiie; |
3 — a. |
Kenaiis; 4 — lion; J — pancreas; |
tj |
-— v. licmiliri; |
7 — a. hep&tica communis; |
8 — plexus cocliacus; './ — u-uneus |
|
eo< Liaeus; JO — aorta abdominalis; 11 |
— hopar. |
|||
-598—
Глава Л
Операции на селезенке
ХИРУРГИЧЕСКИЕ ДОСТУПЫ К СЕЛЕЗЕНКЕ
Для обнажения селезенки предложено более 4о хирургических доступов (А. Ю. Созон- Ярошевич), которые можно подразделить на три группы: абдоминальные (со стороны передней брюшной стенки и поясницы), трансплевральные И комбинированные (торако-абдолш-
нальные).
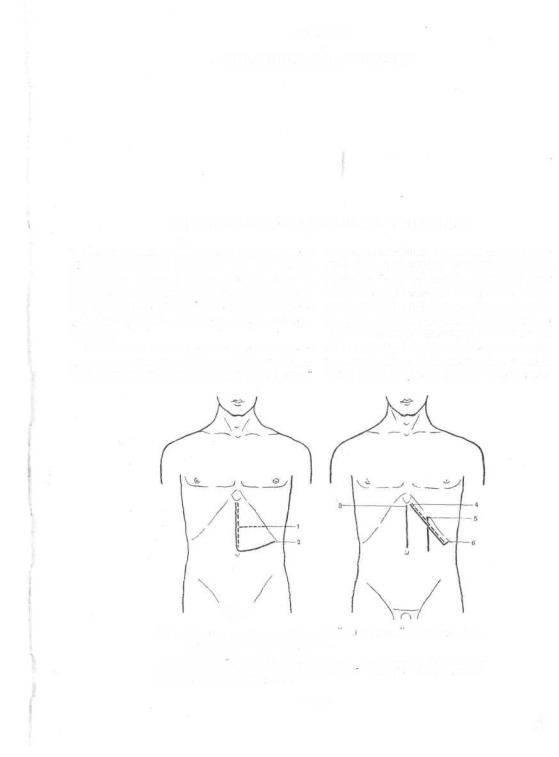
Наибольшего внимания заслуживают доступы со стороны передней брюшной стенки (рис. Т28). К ним относятся: I) верхний срединный
разрез, проведенный от мечевидного отроет! пупка, а при сильно увеличенной целее и ниже; 2) Т-образный и угловой раэ[ когда к срединному добавляют поперечный косой разрез; применяются они при удал резко увеличенной еелевенки; обычно в т случаях брюшную полость начинают вокры верхним срединным разрезом и, убедив] в невозможности выполнения спаенэктоми этого рамреза, рассекают брюшную стенк
Ттг/
728. Схема разрезов передней ''рюшной стенки при
операциях на селезенке.
1 — Т-оОразш,ш разрез; 2 — углообр&зный разрез; -3 — верхний срединный p;i:ipo;i; •/— КОСОЙ раяроз (Черни, Кер); о— iiapajd-KTa.'lbHbHi разроа;
О — косой разреа (Шпревгель).
-599-

пупка влево к реберной дуге до передней подмы- |
мана (Bergm&nn) для обнажения почки, только |
шечной линии; 3) разрез Шпренгеля, проведен- |
проводится более горизонтально и продолжается |
ный параллельно краю реберной дуга, слева, на |
ближе к срединной линии тела. Разрез не нашел |
1—2 см ниже ее; в нижнем углу раны этот |
широкого применения. |
разрез продолжают но направлению волокон |
При очень большой селезенке ИЛИ при |
наружной косой мышцы живота; 4) разрез Чер- |
комбинированном торако-абдомннальным ране- |
ни — Кера, идентичный предыдущему, только |
нии, когда подозревается повреждение не только |
без дополнительного углового разреза; 5) разрез, |
селезенки, но и органов грудной полости, |
проведенный по наружному краю левой прямой |
показан абдоминально-диафрагмалышй разрез |
мышцы живота. |
по А. М. Топчибашеву или транедиафрагмальная |
Поясничный разрез целесообразен при гной- |
параплевральная лапаротомия по А. В. Мель- |
никах селезенки. Он идентичен разрезу Берг- |
никову и А. Ю. Созон-Ярошевичу. |
ОПЕРАЦИИ ПРИ ПОВРЕЖДЕНИЯХ СЕЛЕЗЕНКИ
Повреждения селезенки могут быть откры- |
клиновидную или краевую резекцию и полное |
||
тыми и закрытыми. Как те, так и другие под- |
|||
удаление |
органа. |
||
лежат срочному оперативному лечению. В за- |
|||
Операции при повреждениях селезенки чаще |
|||
висимости от вида повреждения селезенки при- |
|||
производят под наркозом. |
|||
меняют различные оперативные вмешательства: |
|||
Наиболее удобным доступом при ранениях |
|||
шов, тампонаду раны с сальником на ножке, |
|||
селезенки |
является верхняя срединная лапа- |
||
|
|||
729. Ушивание раны селезенки.
—600-

ротомия. Этот разрез имеет то преимущество, что облегчается ревизия органов брюшной полости. Кроме того, при необходимости операционную рану можно легко расширить дополнительным левосторонним поперечным или косым разрезом.
В тех случаях, когда имеется одновременное ранение селезенки и органов грудной полости, применяют торакоабдоминальные доступы.
После вскрытия брюшной полости в опера-- ционную рану подтягивают селезенку и в зависимости от характера повреждения решают вопрос о дальнейшем хирургическом вмешательстве. Для временной остановки кровотечения можно пальцем или зажимом сдавить сосуды, проходящие в поджелудочно-селезеночной связке.
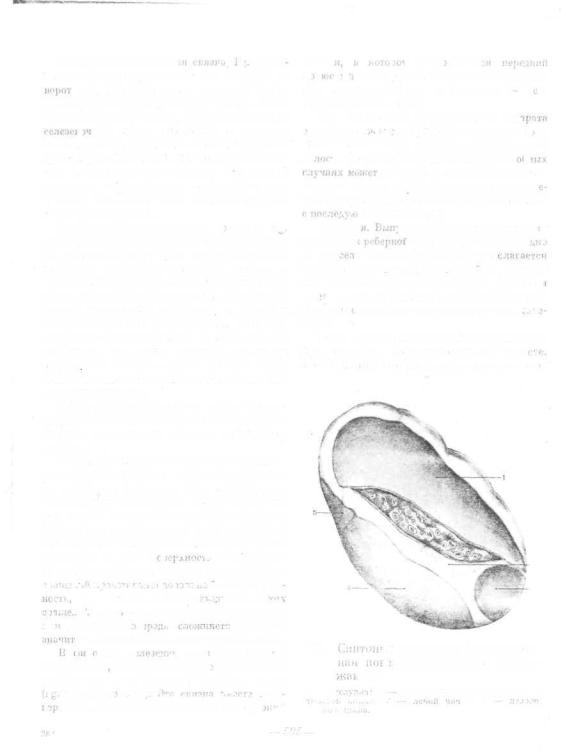
Наложение швов на рану селезенки. Небольшие краевые или продольные раны о незначительным паренхиматозным кровотечением ушивают отдельными П-образными или узловыми кетгутовыми швами, захватывая в шов подведенный сальник на ножке (рис. 729). В некоторых случаях рану можно тампонировать сальником на ножке, фиксируя его к капсуле органа.
Закончив зашивание раны, из брюшной полости удаляют скопившуюся кровь и, убе-
дившись в отсутствии кровотечении, зашивают рану передней брюшной с Следует отметить, что зашиванш зенки производится крайне редко, паренхима ее очень хрупка и швы .
резываются.
Резекция еелезешея. Если имеете! ченпое повреждение нижнего полюса i или небольшое краевое ранение ее, i прибегают к резекции поврежденного При этом производят отсечение nor участка и культю прошивают обвиен товы.м швом, а затем окутывают саль ножке.
Некоторые хирурги перед отсс жеиного участка селезенки наклад' ные кетгутовые швы.
Перевязка селезеночной артериъ цню можно применить при повреж; веночной ножки или области ворс; а также как самостоятельную one] спленомегалии. Некроза селезенки случаях не наступает из-за наличия ан и хорошо развитой сети коллатера больших повреждениях перевязка < ной артерии не ведет к останов! течения, и поэтому производят удале зенки.
УДАЛЕНИЕ СЕЛЕЗЕНКИ (SPLENECTOMIA)
Показания к операции: травматические повреждения, различные виды спленомегалии, эссенциальная тромбопения (болезнь Верльгофа), злокачественные опухоли, туберкулез, эхинококк, абсцессы и другие заболевания.
Операцию чаще выполняют под наркозом, реже под местной анестезией.
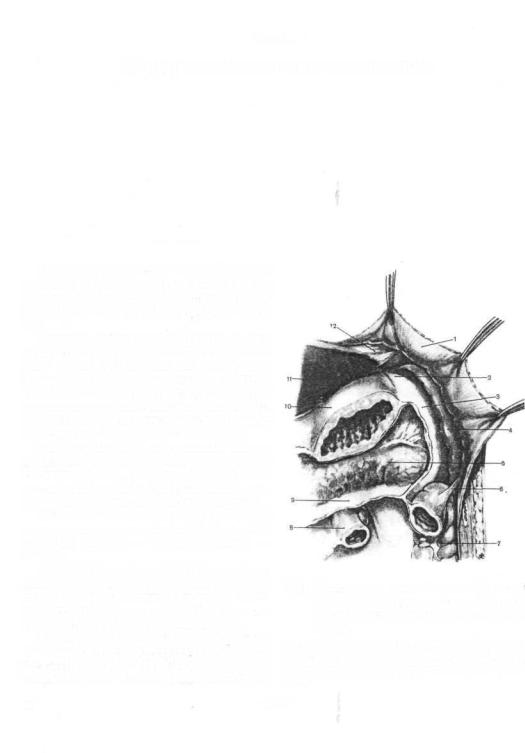
Техника операции. Брюшную полость вскрывают косым разрезом вдоль левой реберной дуги, а при необходимости угловым или срединным разрезом. Для лучшего подхода к селезенке реберную дугу оттягивают кверху, а поперечную ободочную кишку и желудок — вправо и книзу. Левую руку вводят в подреберье выше верхнего полюса селезенки и двумя пальцами захватывают диафрагмалыю-селезеночную связку, ко-
торую пережимают длинными кре Бающими зажимами, рассекают и г (рис. 730).
При наличии небольших сраш/ разъединяют в стараются вывихш в рану. Затем приступают к пер' дочно-селезеночной связки. Для not
оттягивают влево, а желудок — вп частям между зажимами или о помо Дешана перевязывают указанную ев 731).
Лигатуры следует накладывать б. лезенке, чтобы не повредить жел} предупреждения кровотечения из ко} лудочных артерий лучше накладыл.-. ные лигатуры (И. Н. Ищенко).
-601-
