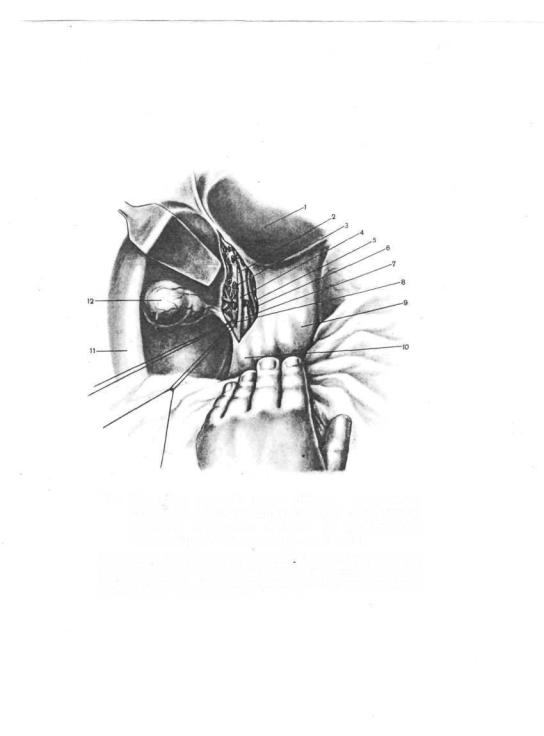
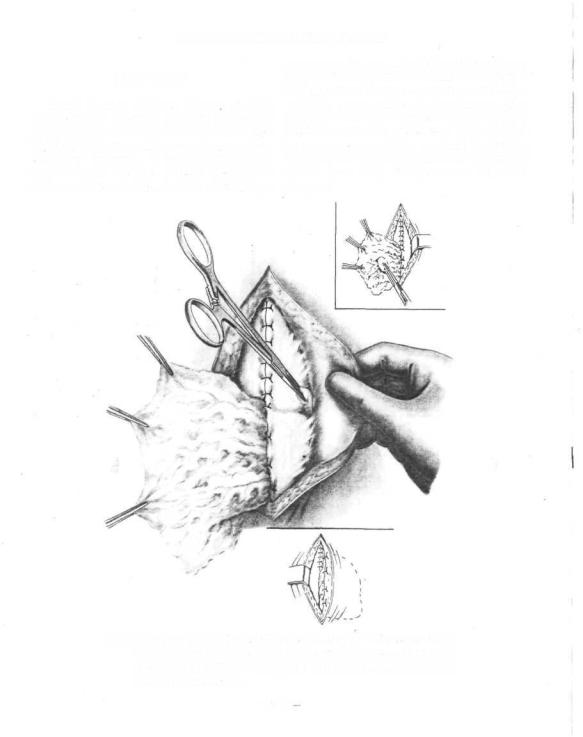
605.Удаление правой доли печени. Выделение, перевязка и пересечение правого печеночного протока, пузырного протока и кровеносных сосудов правой доли в воротах печени.
I — lobus liepatis sinister; 2 — ductus hepaticiis sinister; 3 — ductus hepaticus dexter; 4 — ductus hepaticus communis; о —ramvmsinister a, hepaticae propriae; 6' — ramus dexter a. hepaticae propriae; 7 —- v. portae; 8 — duetus cypticus; 0 — lig. hepatogastricum; 10 — lig. hepatoduodenale;
II — lobus hepatis dexter; 12 —- vesica fellea.
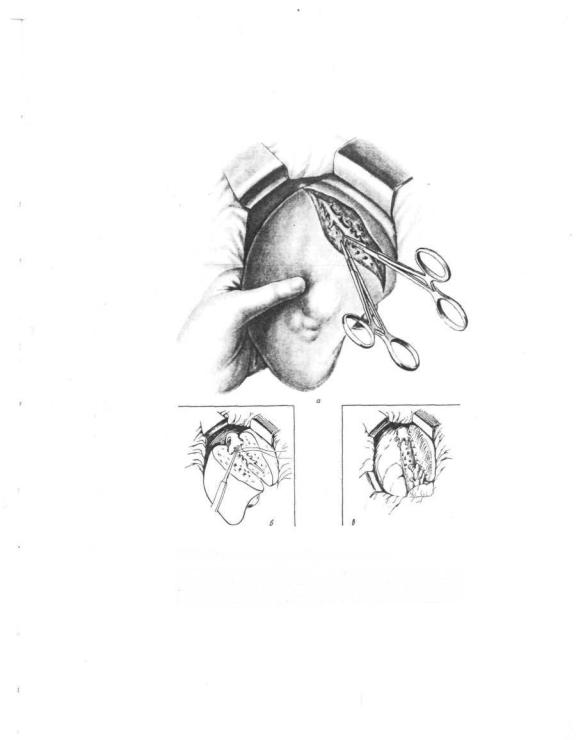
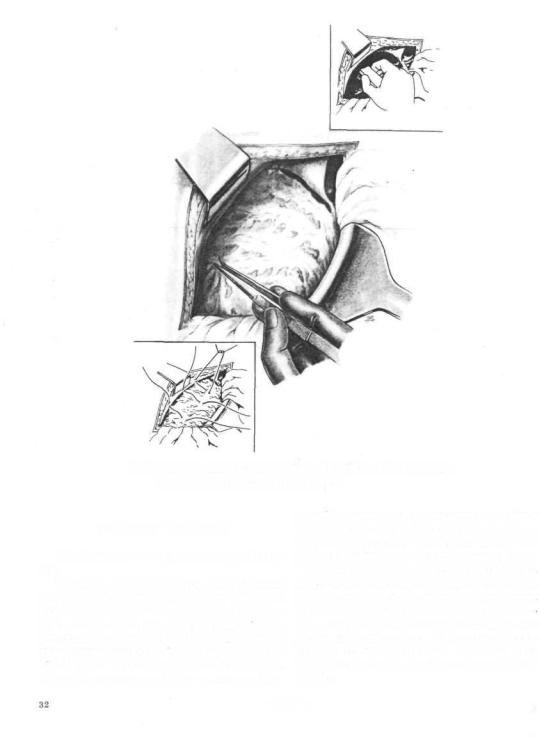
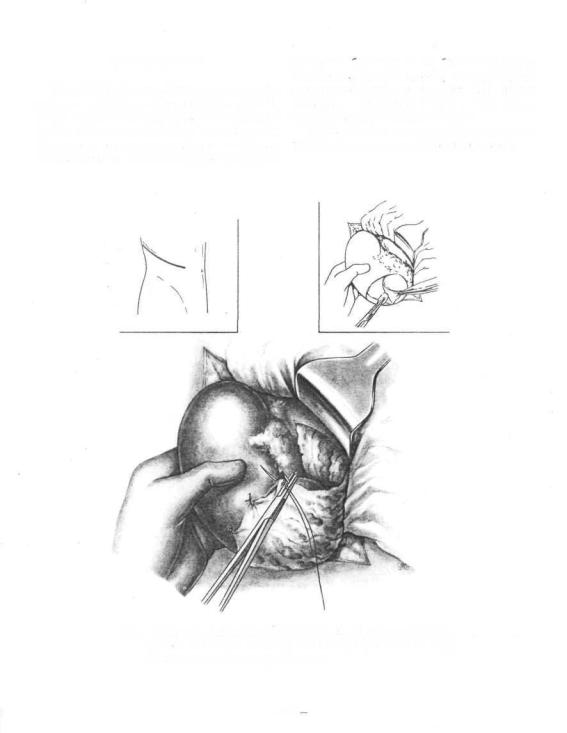
606. Удаление правой доли печени.
а — выделение, пересечение и перевязка печеночных вен правой доли; б — иссечение правой доли закончено; производится перевязна крупной ветви печеночной вены; о — перитонизация раневой поверхности печени серповидной связной.
•:е добавочные вены (рис. 606). Правую долю |
перитонизируют серповидной связкой, диафраг- |
.тсекают электроножом или скальпелем и пере- |
мой или сальником. К ложу удаленной доли |
вязывают отдельные кровоточащие сосуды на |
подводят дренаж и марлевый тампон. Рану |
раневой поверхности печени. Культю печени |
грудной и брюшной стенок зашивают послойно. |
ОПЕРАЦИИ ПРИ ЦИРРОЗАХ ПЕЧЕНИ
Для устранения портальной гипертонии при циррозах печени предложено много различных паллиативных операций, направленных на уда- [ение асцитической жидкости из брюшной полости, создание новых путей оттока крови '13 портальной системы в систему нижней полой пены и уменьшение притока крови в систему воротной вены.
Наиболее часто для лечения портальной •чшертонии применяют портакавальные органо-
анастомозы. Сосудистые нортакавальные анастомозы применяются реже ввиду того, что эти операции являются технически трудными и нередко сопровождаются тяжелыми послеоперационными осложнениями.
Из операций, направленных на отведение асцитической жидкости, применяют пункцию брюшной полости и оконный дренаж (операция Кальба).
ОПЕРАЦИИ, НАПРАВЛЕННЫЕ НА ОТВЕДЕНИЕ АСЦИТИЧЕСКОЯ ЖИДКОСТИ
Пункцию брюшной полости производят в по-
лусидячем положении больного, а у пожилых людей — в положении на боку. Перед пункцией необходимо опорожнить мочевой пузырь.
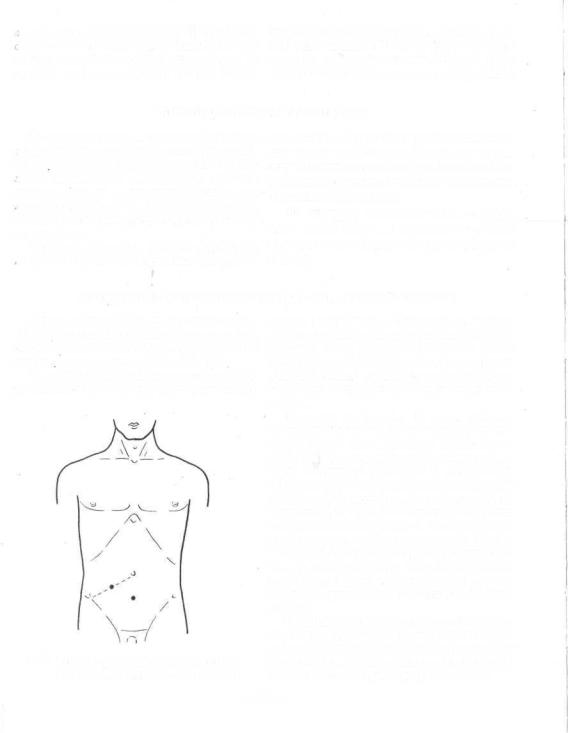
Пункцию наиболее часто производят в точке, расположенной на середине расстояния между
В07. Места прокола передней брюшной стенки при асците (схема).
пупком и симфизом, в более редких случаях на середине расстояния между пупком и верхней передней остью подвздошной кости в точке Монро (рис. 607). Кнутри от этой точки прокол брюшной стенки производить не следует во избежание повреждения нижних надчревных сосудов.
Техника операции. В точке прокола производят анестезию, кожу надсекают скальпелем, после чего троакаром прокалывают передн*юю брюшную стенку. Асцитическую жидкость выпускают постепенно с интервалами в 2—3 минуты, чтобы избежать возникновения коллапса в результате резкого падения внутрибрюшного давления. Если истечение жидкости прекращается, что происходит вследствие прикрытия отверстия троакара сальником или петлей кишки, то через троакар вводят резиновый катетер или пуговичный зонд. Закончив выпускание жидкости, троакар извлекают, рану зашивают одним швом и накладывают клеевую повязку.
Окоппый дренаж. Образование окна в брюшной стенке путем иссечения париетальной брюшины и мышечного слоя способствует длительному оттоку асцитической жидкости из брюшной полости в подкожную жировую клетчатку.
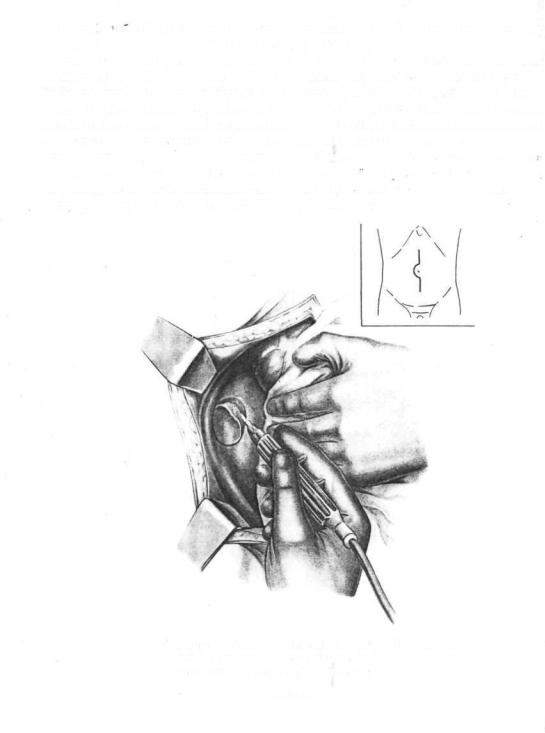
Способ Ka.ii.ua (Kalb). Положение больного
на спине с валиком, подложенным в области поясницы. Срединным разрезом, проведенным в области пупка, вскрывают брюшную полость. Удаляют асцитическую жидкость. Край разреза передней брюшной стенки оттягивают вправо. Кишечные петли оттесняют кнутри и в боковом отделе брюшной стенки, соответственно поясничному треугольнику, кнаружи от восходящей ободочной кишки кольцеобразно иссекают брюшину, поперечную фасцию и мышечный слой до подкожной жировой клетчатки (рис. 608). Кро-
вотечение из мышц останавливают путем их прошивания.
Для уменьшения кровотечения можно применить электронож. Иссечение мышц и брюшины иногда производят с обеих сторон, т. е. кнаружи от восходящей и нисходящей ободочной кишки.
Срединный разрез передней брюшной стенки послойно зашивают наглухо.
После операции, вследствие проникновени асцитическон жидкости из брюшной полости, наблюдается отек подкожной клетчатки в области поясницы.
608.Оконный дренаж. Способ Кальба. Иссечение участка мыщц поясницы соответственно расположению поясничного треугольника.
ПОРТЛКЛВЛЛЬНЫЕ ОРГАНОАНАСТОМОЗЫ
Омеитопексня
Способ Тальма—Нарата (Talma. Narath).
Обезболивание местное. Верхним срединным разрезом вскрывают брюшную полость. Асцнтическую жидкость удаляют с помощью отсасывающего аппарата. В нижний угол операционной раны выводят участок сальника с более развитыми венами, размером 10X 15 см, и
протирают его марлевыми салфетками до появления точечного кровотечения. Разрез в апоневрозе зашивают узловыми шелковыми швами так, чтобы не сдавить выведенного сальника. Подкожную клетчатку операционной раны (слева) расслаивают тупым путем и в образованный карман вводят сальник, который фиксируют к подкожной клетчатке отдельными кетгутовымн швами (рис. 609). Кожную рану зашивают наглухо.
609.Оментопексия. Способ Тальма —Нарата. Отслаивание
жировой клетчатки от подлежащих мышц для создания кармана, к который помещают выведенный участок сальника.
—496-
610.Гепатооментофренопексия. Подведение сальника
кверхней поверхности печени.
Гепатооментофренопекспя
Обезболивание — афирно-кислородный наркоз.
Техника операции. Верхним срединным разрезом или разрезом вдоль правой реберной дуги послойно рассекают переднюю брюшную стенку. Лсцитическую жидкость удаляют аспиратором. Затем выпуклую поверхность печени и диафрагму протирают щеткой для мытья рук или марлевым тампоном до появления капель крови. В пространство между печенью и диа-
фрагмой временно вводят марлевые салфетки. После этого большой сальник разделяют на дв£ части и правую половину его распластывают us десерозированной поверхности печени, предварительно удалив марлевые салфетки (рис. 610) Затем печень подшивают к диафрагме 2—3 швами, захватывая в шов круглую связку печени сальник и диафрагму. Швы поочередно завязы вают. Левую половину сальника используют дл* подкожной оментопексии (операция ТальмаПарата). После тщательного гемостаза ран} передней брюшной стенки послойно зашивают наглухо.
Оменторепопексия
Способ П. Л. Герцена. Разрез кожи проводят в поясничной области вдоль нижнего края XII ребра справа. Послойно рассекают брюшную
стенку 11 вывихивают в рану правую почку. Производят декапеуляцшо почки в области нижнего полюса. Затем в переднем углу раны
рассекают орюшину и из орюшной полости извлекают участок сальника, которым окутывают нижний полюс почки (рис. 611). Почку фиксируют шелковыми швами к XII ребру и рану послойно зашивают наглухо.
Левостороннюю оменторенопексию нередко сочетают со спленэктомпсй (Л. А. Лядский).
611. Оменторенопексия. Способ П. А. Герцена. Окутывание нижнего полюса почки сальником и подшивание его к капсуле почки.
ПОРТЛКЛВЛЛЬНЫЕ ЛНГИ0ЛНЛСТ0МОЗЫ
В хирургической практике находят применение два вида анастомозов между сосудами портальной системы и сосудами системы нижней полой вены: прямой портакавальный анастомоз
(Н. В. Экк) н спленоренальнын венозный анаст моз [Влекмор и Уиплл (Blacemore, Whipple Чаще применяют спленоренальный веиозш анастомоз.
Анастомоз между воротной и нижней полой веной можно наложить бок в бок.или конец в бок. Чаще применяют анастомоз бок в бок.
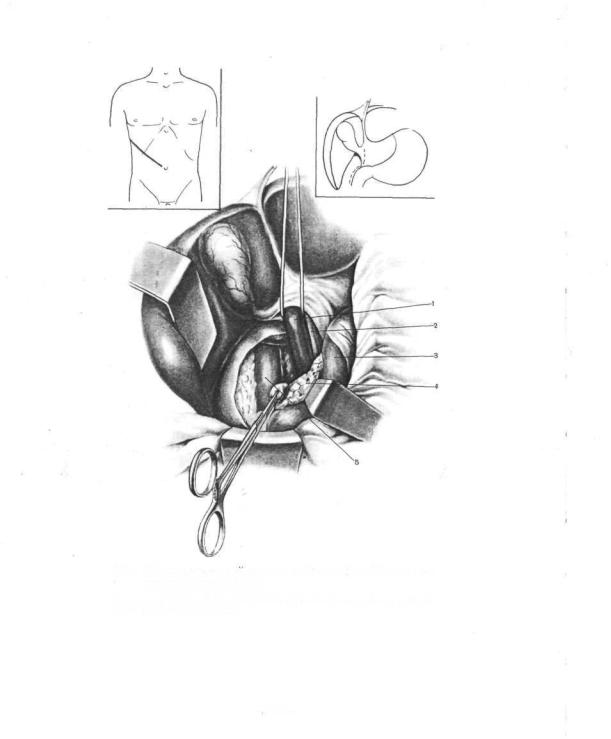
Техника операции. Положение больного на левом боку с наклоном вправо на <iO°. Поперечным или косым разрезом, проведенным перпендикулярно реберной дуге, рассекают переднюю брюшную стенку. Осматривают печень, селезенку и измеряют портальное давление. Если имеются показания к наложению анастомоза, то операционную рану расширяют, грудную стенку и диафрагму рассекают в девятом или десятом межреберье. Печень оттягивают крючком, рассекают брюшину печеночнодвенадцатиперстной связки, продолжая разрез книзу на 1см кнаружи от нисходящей части двенадцатиперстной кишки. Общин желчный проток отделяют от подлежащей воротной вены и смещают кверху. Воротную вену выделяют снизу вверх до ворот печени на протяжении 4—5 см и под нее подводят держалку. Затем двенадцатиперстную кишку отводят влево и выделяют нижнюю полую вену (рис. 612) на протяжении от печени до уровня впадения правой почечной вены. При мобилизации задней стенки нижней полой вены перевязывают впадающие в нее мелкие ветви. Выделенную нижнюю полую вену берут на держалки и приступают к наложению анастомоза.
Анастомоз бок в бок (рис. G13). Воротную и нижнюю полую вены сближают и накладывают на них мягкие изогнутые зажимы или специальные зажимы Поттса. При этом просвет вен уменьшается только частично и кровоток в них не прекращается. Стенки обеих вен рассекают остроконечным скальпелем в продольном направлении или вырезают овальные отверстия длиной 1—1,5 см. Просветы вен орошают
Я*
50 % водным раствором гепарина для пред преждення тромбоза. Затем атравматичесь-f иглой на заднюю стенку анастомоза накл; вают непрерывный П-образный выворачи щий интиму шов. Такой же П-образный вьп чивающий интиму шов накладывают и на m нюю стенку анастомоза. Концы нитей этого связывают с нитями предыдущего шва. Вы и ниже анастомоза сосуды сшивают нескол. юш (2—3) швами, не проникающими в i просвет. С воротной вены снимают зажим и щ наличии кровотечения из анастомоза наклад! вают отдельные дополнительные узловые он Затем с нижней полой вены снимают а:.
и проверяют проходимость анастомоза п измерения давления в портальной системе.
К забрюшинной клетчатке в области ни полой вены подшивают участок сальника и послойно зашивают наглухо.
Анастомоз конец в бок (рис. G14). Обн женне и мобилизацию воротной и нижней по, вен производят так же, как и при анастомозе I в бок. Воротную вену перевязывают у мест бифуркации двумя лигатурами, одна из когорт. прошивная. Дистальнее от наложенных лига! . на 1,5—2 см накладывают мягкий сосудисть: зажим. Вблизи прошивной лигатуры воротну вену пересекают и свободный конец ее г мывают 50% раствором гепарина. На вяж! полую вену накладывают сосудистый за. так, чтобы он захватывал только поло! ее диаметра. Воротную вену по бокам по;: вают двумя шелковыми швами к нижней по. вене. Из передней стенки нижней полой вен вырезают отверстие овальной формы, сое ветствующее диаметру воротной вены. Зат накладывают анастомоз по такой же методик как описано выше.
012.Портокавольнын анастомоз бок в бок. Выделение нижней полой вены.
1 •—- v. portae; 2 — ductus choledochus; 3 —- duodenum; 4 — caput pancreatis; 5 — v. cava inferior.
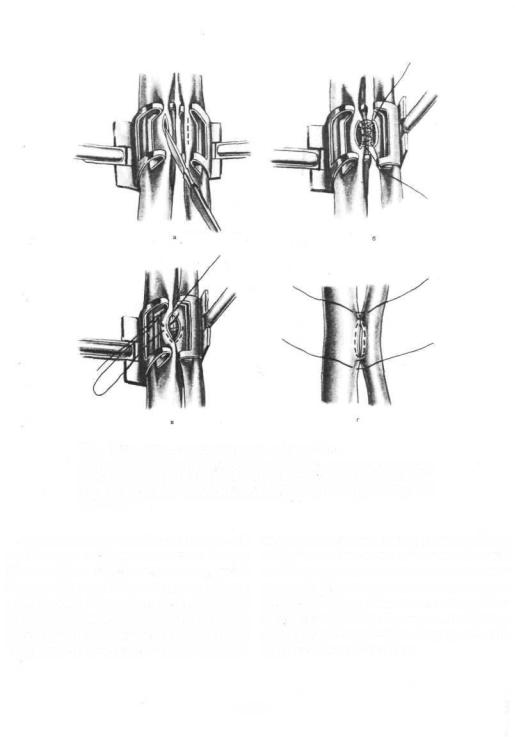
613. Портокавальный анастомоз бок в бок.
а — рассечение нижней полой вены; место рассечения воротной вены указано пунктиром; б — сшивание задних губ портонавального анастомоза; в — сшивание передних губ портакавального анастомоза; г — наложение узловых швов на стенку нижей полой и воротной вен выше и ниже портокавального анастомоза.
Анастомоз между нижней полой и воротной веной можно наложить с помощью кольца Донецкого (рис. 615). Для этого после перевязки и пересечения воротной вены на ее свободный конец надевают кольцо соответствующего диаметра и выворачивают стенку вены, фиксируя края ее к шипам, имеющимся на кольце. В стенке нижней полой вены выкраивают овальное от-
верстие соответственно диаметру кольца. Затем конец воротной вены подводят к нижней полой вене и края ее одевают на шины, имеющиеся на кольце. Края сосудов должны плотно прилегать друг к другу. Снимают зажим с воротной вены и, при наличии кровотечения из анастомоза, края сосудов между шипами кольца сшивают отдельными узловыми швами.