
- •II.Этиотропная терапия:
- •III. Симптоматическая терапия:
- •1.Промывание желудка, кишечника;
- •2. При отсутствии пареза кишечника-солевые слабительные;
- •3. Энтеросорбенты
- •15.Лептоспироз: этиология, патогенез, классификация, течение, клинические проявления, диагностика, дифференциальная диагностика, лечение, профилактика.
- •16.Токсоплазмоз, основные симптомы, формы течения, диагностика, лечение и профилактика.
- •17.Энтеровирусные инфекции: нозологические формы, лечение, диагноз.
- •18.Грипп: этиология, клинические проявления, особенности течения гриппа, вызванного разными штаммами, осложнения, диагностика принципы лечения и профилактики.
- •19.Орви: этиология и клиника острых респираторных вирусных инфекций (парагрипп, риновирусная инфекция, аденовирусная инфекция, рс-инфекция), лечение.
- •20.Герпесвирусные инфекции: нозологические формы герпесвирусных инфекций, механизмы персистирования и реактивации, роль герпесвирусов в патологии человека, противовирусные препараты.
- •21. Африканские геморрагические лихорадки Марбург, Эбола. Лихорадка Ласса: клиника, лечение, профилактика.
- •22.Геморрагическая лихорадка с почечным синдромом: патогенез, клиника, диагностика, дифференциальная диагностика, осложнения, лечение, профилактика.
- •24.Дифтерия: клинические формы, дифференциальный диагноз, осложнения, диагностика, лечение. Неотложные состояния, помощь при неотложных состояниях.
- •25.Хламидиозы. Орнитоз: клиника, диагностика, дифференциальная диагностика, лечение, профилактика.
- •26.Гепатит а и е. Этиология, клиника, диагностика, лечение, профилактика. Диспансерное наблюдение
- •Раздел IV
- •Глава 18
- •2Анти-нвс IgM/
- •4Днк hbv Трактовка результатов обследования
- •32.Малярия: этиология, географическое распространение, патогенез, клиника, диагностика, осложнения, клиника малярийной комы, лечение группы противомалярийных препаратов, химиопрофилактика.
- •33. Геморрагические лихорадки.
- •Раздел IV
- •Глава 18
- •Глава 18
- •36. Клещевой энцефалит: клинические формы болезни, исходы, лечение, профилактика.
- •37.Чума:эпидемиология, патогенез клинические формы, клиника локализованных и генерализованных форм, диагностика и дифференциальная дмагностика, лечение и профилактика.
- •44. Гельминтозы Классификация
- •45. Нематодозы Классификация
- •46. Нематодозы. Трихинеллез. Трихоцефалез.
- •47. Цестодозы (тениоз, тениаринхоз)
- •48. Цестодозы (дифиллоботриоз, гименолепидоз)
- •49. Трематодозы. Описторхоз.
- •Критерии диагностики сепсиса и септического шока
- •Стартовая антибактериальная терапия:
- •Патогенетическая терапия:
- •Патогенез отека-набухания мозга.
- •Неотложная терапия предусматривает:
- •Клиника отека мозга из лекции:
- •Ранняя фаза (1 степень):
- •Фармакотерапия итш
- •3.Ингибиторы фибринолиза (контрикал, гордокс)
- •4.Допамин
- •5.Пентоксифиллин (трентал)
- •Другие лечебные мероприятия при итш:
- •Причины смерти при итш
- •Диагностика:
- •Неотложная терапия: При итш больному вводят
- •Материал лекции
- •Этиологические формы острого и подострого двс-синдрома:
- •Причины хронического (затяжного) двс-синдрома
- •1 Фаза двс-синдрома:
- •2 Фаза двс-синдрома:
- •3 Фаза двс- синдрома:
- •4 Фаза двс- синдрома:
- •Основные звенья патогенеза двс-синдрома
- •Диагностика:
- •Лечение:
- •66. Тромбогеморрагический синдром при глпс, диагностика. Неотложная терапия.
- •67. Тромбогеморрагический синдром при лептоспирозе, диагностика. Неотложная помощь.
- •Проявления тромбогеморрагического синдрома при лептоспирозе:
- •68. Гиповолемический шок при холере, диагностика. Неотложная помощь.
- •69. Гиповолемический шок при сальмонеллезе, диагностика. Неотложная помощь.
- •70. Гиповолемический шок при пти, диагностика. Неотложная помощь.
- •71. Острая почечная недостаточность при глпс, диагностика. Неотложная помощь.
- •1. Устранение шока
- •2. Применение диуретиков
- •72.Опн при лептоспирозе, диагностика. Неотложная помощь.
- •73. Опн при малярии. Неотложная помощь.
- •74. Опн при оки, диагностика. Неотложная помощь.
- •Основные диагностические критерии оки.
- •75. Острая печеночная энцефалопатия, диагностика. Неотложная помощь.
- •76. Острая дыхательная недостаточность при ботулизме, диагностика. Неотложная помощь.
- •1. Обеспечение проходимости дыхательных путей
- •6. Показания к ивл:
- •77. Острая дыхательная недостаточность при столбняке, диагностика. Неотложная терапия.
- •78. Острая дыхательная недостаточность при гриппе, диагностика. Неотложая помощь.
- •82. Дифференциальная диагностика инфекций, протекающих с синдромом лимфаденопатии (инфекционный мононуклеоз, аденовирусная инфекция, токсоплазмоз).
- •84. Дифференциальная диагностика инфекций, протекающих с синдромом лимфаденопатии (вич-инфекция, вэб, краснуха).
- •Дифференциально-диагностическая таблица мезаденитов
- •87. Дифференциальная диагностика инфекций, протекающих с поражением ротоглотки (инфекционный мононуклеоз, аденовирусная инфекция, листериоз).
74. Опн при оки, диагностика. Неотложная помощь.
Гемолитико-уремический синдром (ГУС) в типичном случае проявляется остро развившейся диареей (гемоколит наблюдается у 75% больных), на фоне которой остро возникает состояние, сопровождающееся:
микроангиопатической (неиммунной) гемолитической анемией (тест Кумбса отрицательный);
тромбоцитопенией;
острой почечной недостаточностью (ОПН).
Основные клинические признаки (ОКИ + ГУС):
острое начало, симптомы гастроэнтерита или тяжело протекающий колит, часто гемоколит (75% случаев);
резкая бледность кожного покрова;
кожный геморрагический синдром (петехии или пурпура);
дизурия в виде олиго- либо анурии как основное проявление ОПН. При этом восстановление почечной функции возникает у большинства детей (70% случаев), а у 30% больных наступает либо смерть в результате развития синдрома полиорганной недостаточности, либо формирование ХПН.
Дополнительные симптомы ОКИ + ГУС:
анорексия;
раздражительность;
гипертензия;
спленомегалия;
желтуха, темный цвет мочи (гемоглобинурия);
признаки застоя в системе кровообращения (отек легких, кардио-, гепатомегалия, расширение вен, тахикардия).
Лечение больных с ГУС проводится исключительно симптоматическое, поддерживающее, поскольку патогенетической терапии с доказанной эффективностью в настоящее время не существует.
Ниже представлены рекомендации по ведению пациентов с ГУС, опубликованные Европейской педиатрической исследовательской группой [3] и в Консенсусе исследовательской группы по печеночно-почечной трансплантации при ГУС.
Основные диагностические критерии оки.
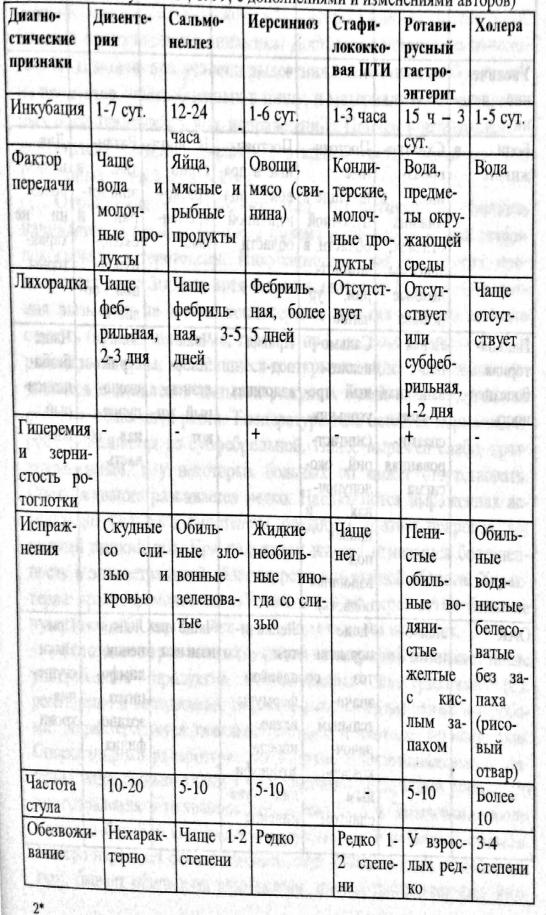
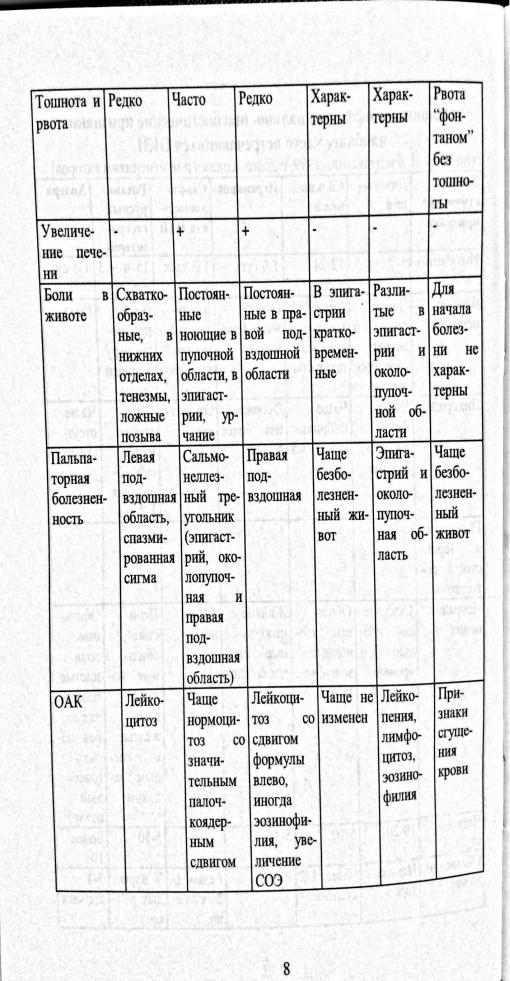
Лечение:
высококачественная диета;
при выраженной анемии переливание эритроцитарной массы;
инфузии плазмы, включая плазмообмен;
перитонеальный диализ;
гемодиализ при стойкой тяжелой ОПН;
в терминальной стадии хронический диализ с перспективой трансплантации почки.
75. Острая печеночная энцефалопатия, диагностика. Неотложная помощь.
ОПЭ возникает при тяжёлой форме ВГВ и характеризуется нарастанием выраженности признаков интоксикации (слабость, аппетит отсутствует, постоянная тошнота, частая рвота).
Появляются новые клинические признаки: адинамия, головокружение, мелькание мушек перед глазами, тахикардия, болезненность в области печени, сокращение размеров печени, геморрагический синдром (кровотечения из носа, кровоподтёки в местах инъекций и т.д.), лихорадка, желтуха обычно нарастает. Одновременно отмечают значительное снижение протромбиновой активности и показателя сулемовой пробы, возможно снижение активности трансфераз при нарастающей гипербилирубинемии.
Наиболее неблагоприятным осложнением тяжёлой формы ВГВ служит ОПЭ как проявление острой или подострой дистрофии печени, которая, как и молниеносное (фульминантное) течение ВГВ, встречается редко (1–2% случаев). В случае развития указанных осложнений у 80–90% больных наступает летальный исход.
Клиника ОПечН.
1. Короткий преджелтушный период с выраженной интоксикацией и лихорадкой.
2. Быстро прогрессирующее уменьшение размеров печени, дряблость ее консистенции.
3. Печеночный запах изо рта (сладковатый запах дериватов меркаптана).
4. Спонтанные боли и болезненность при пальпации в правом подреберье.
5. Тахикардия, лихорадка.
6. Нарастание желтухи.
7. Нейтрофильный лейкоцитоз.
8. Гипопротромбинемия и гипоальбуминемия.
Стадии острой ПЭ. Выделяют 4 последовательных стадии прогрессирования острой ПЭ при острых вирусных гепатитах.
1стадия – прекома I – предвестники комы:
- сознание сохранено, немотивированная эмоциональная лабильность, эйфория, суетливость, волнение, тревога, плач;
- нарушения сна (бессонница ночью, сонливость днем);
- ошибки при выполнении простейших умственных заданий (счетная проба, тест связи чисел);
- на ЭЭГ нерегулярность и замедление a-ритма.
2 стадия – прекома II – сомноленция:
- сознание спутанное, сонливость сменяется делирием;
- неспособность выполнять умственные задания;
- «хлопающий» тремор;
- на ЭЭГ ритм резко замедлен, появляются билатеральные тета-волны.
3 стадия – кома I – сопорозная:
- сознание отсутствует;
- сохраняется реакция на сильные раздражители (холод, боль, тепло);
- мидриаз;
- на ЭЭГ трехфазные дельта-волны.
4 стадия – глубокая кома с арефлексией – кома II:
- полное отсутствие сознания;
- отсутствие реакции на любые раздражители;
- на ЭЭГ дельта-волны, в дальнейшем – горизонтальная линия.
Общие симптомы при ОПечН:
1. Тошнота, рвота, анорексия, гипертермия, недомогание и прогрессирующая утомляемость.
2. Желтуха является зеркалом степени печеночной недостаточности. Уровень билирубина может увеличиваться до 900 мкмоль/л.
3. “Печеночный запах” изо рта (запах тухлого мяса).
4. Флоппирующий тремор. Определяется у больных в сознании. Кроме того, он может регистрироваться при уремии, респираторной недостаточности, низком уровне калия в плазме крови, а также интоксикации рядом лекарственных средств.
5. Асцит и отеки (связаны со снижением уровня альбумина в крови).
6. Дефицит факторов свертывания вследствие уменьшения их продукции печенью. Количество тромбоцитов также снижается. Как следствие часто развиваются желудочно-кишечное кровотечение и диапедезные кровотечения из носоглотки, ретроперитонеального пространства, мест инъекций.
7. Метаболические нарушения. Как правило, развивается гипогликемия в результате глюконеогенеза и увеличения уровня инсулина.
Лечение:
Больной с ОПечН должен быть госпитализирован в ПИТ. При объективном осмотре пациента следует отметить:
1. Уровень энцефалопатии.
2. Степень гидратации.
3. Признаки кровотечения.
4. Признаки сепсиса.
5.Отметить верхнюю и нижнюю границы печени несмываемым маркером.
6. Записать массу тела, рост, окружности живота – для постановки в лист ожидания на трансплантацию печени. Необходимо мониторировать диурез, показатели свертывания крови,уровень глюкозы, креатинина и электролитов.
Ортотопическая трансплантация печени (ОТП). ОПечН является показанием для выполнения ОТП. Абсолютными противопоказаниями для выполнения трансплантации при ОПечН являются определение у пациента атонической комы (по шкале Глазго 3 балла) и продолжающееся желудочно- кишечного кровотечение.
Питание. При ОПечН определяется значительное ухудшение степени энцефалопатии при увеличении белковой нагрузки. Такие пациенты нуждаются в энтеральном или парентеральном введении аминокислот с разветвленной боковой цепью, дозы которых подбираются индивидуально, составляя в среднем 0,6–1 г на 1 кг массы тела в день. В то же время энергетическая поддержка должна быть адекватной (1500–2000 ккал в сутки) и обеспечивается в основном за счет углеводов. При ухудшении состояния проводится парентеральное питание – потребности в энергии восполняются концентрированной глюкозой (20–40%) 24 ч, а также добавляются небольшие количества (250 мл/сут) жировой эмульсии с длинноцепочечными триглицеридами.
Медикаментозная терапия. Успех лечения зависит от сроков его проведения.
1. При ПЭ III-IV стадии интубация трахеи и ИВЛ.
2. Катетеризация подключичной вены и мочевого пузыря.
3. Купирование психомоторного возбуждения (оксибутират натрия и сибазон в\в)
4. Инфузионная терапия с учетом диуреза: 10% р-р глюкозы в центральную вену или 5% р-р глюкозы в периферическую, с добавлением калия и аскорбиновой кислоты. Реамберин 1,5% р-р 500 мл. Альбумин 10%-20% р-р 100-200 мл.
5. Предупреждение кишечной интоксикации: Лактулоза внутрь (в фазу комы в зонд) 30-300мл каждые 4 часа до выхода из комы. Высокие очистительные клизмы. Антибиотики внутрь с целью селективной деконтаминации кишечника (рифаксимин 1200мг в сутки или ципрофлоксацин 500 мг в сутки на 5 дней).
6. Борьба с отеком мозга : преднизолон 240 мг, дексаметазон до 40 мг, гидрокортизон до 500 мг; фуросемид в\в. Не доказана эффективность КСГ в лечении отека мозга при ОПечН
7. Коррекция нарушений гемостаза: с\з плазма, ингибиторы протеолиза (гордокс, контрикал капельно медленно), ингибиторы фибринолиза (аминокапроновая кислота), этамзилат.
8. Коррекция гипоксии (ГБО в фазу прекомы).
9. Профилактика желудочно-кишечных кровотечений (блокаторы Н-2 рецепторов – циметидин в\в), ингибиторы протонной помпы парентерально. Сукральфат.
10.Связывание аммиака в крови (гепа-мерц до 40г в сутки, гепасол 500- 1000мл в сутки в\в).
Активные методы детоксикации (АМД – перитонеальный диализ, гемосорбция, гемодиализ, ультрафильтрация крови, гемофильтрация, биоискусственная печень, обменное переливание крови). Лечение АМД начинают при следующих показателях, регистрируемых у пациента:
Олигурия (количество мочи 30ммол/л).
Анурия (мочи 50 мл/12 ч).
Тяжелый ацидоз (рН менее 7,1).
Азотемия (мочевина >30ммол/л).
Гиперкалиемия (К>6,6 ммоль/л или быстрый рост К).
Подозрение на органные нарушения, вызванные уремией (перикардит/энцефалопатия/нейропатия/миопатия).
Тяжелая дизнатриемия (Na>160).
Гипертермия (температура >39,5°С)
Клинически значимый отек органа (особенно легких).
Передозировка лекарственных средств.
11. Коагулопатия, требующая переливания большого количества продуктов крови у пациентов с риском развития отека легких/острого респираторного дистресс-синдрома.
Определение у пациента одного из перечисленных критериев является достаточным основанием для начала АМД. Регистрация двух критериев у пациента служит показанием для назначения АМД. При нарушении сознания АМД следует использовать до достижения упомянутых пределов. Методами выбора являются MARS-терапия, продленная вено-венозная гемофильтрация или продленная вено-венозная гемодиафильтрация, плазмаферез.
