
- •1. Грамположительные кокки. Стафилококки.
- •2. Грамположительные кокки. Микрококки.
- •3. Грамположительные кокки. Тетракокки.
- •4. Грамположительные кокки. Сарцины.
- •5. Грамположительные палочки. Энтеробактерии.
- •Эшерихиоз у детей.
- •2. Энтеротоксигенный эшерихиоз:
- •3. Энтерогеморргагический эшерихиоз.
- •Лечение эшерихиоза у ребенка
- •Осложнения и последствия эшерихиоза у ребенка
- •Профилактика эшерихиоза у ребенка
- •6. Грамположительные диплококки. Нейссерии.
- •Менингококковая инфекция
- •7. Грамположительные диплококки. Стрептококк группы а.
- •Скарлатина.
- •Симптоматика у детей :
- •8. Грамположительные диплококки. Стрептококк группы в.
- •Доминирует патология новорожденных.
- •9. Грамположительные бациллы. Клостридии.
- •Ботулизм у детей.
- •10. Грамположительные бациллы.
- •Сибирская язва у детей.
- •11. Грамположительные стрептобациллы.
- •12. Лептоспиры.
- •Лептоспироз у детей.
- •13. Грамположительные палочки. Коринебактерии.
- •Дифтерия у детей. Симптоматика :
- •Лечение дифтерии у детей :
- •14. Грамотрицательный диплококк, фагоцитоз.
- •Гонорея у детей.
- •Лечение гонореи у детей :
- •Эпидемический сыпной тиф у детей.
- •Особенности сыпного тифа у детей раннего возраста
- •16. Chlamidia trachomatis. Ретикулярное тельце, цитоплазматические включения.
- •Формы трахомы (по фактору клинических проявлений):
- •Если болезнь проходит в типичной форме, выделяют 4 стадии:
- •Кандидоз у детей :
- •Токсоплазмоз у детей :
- •21. Лейшмании.
- •Висцеральный лейшманиоз у детей :
13. Грамположительные палочки. Коринебактерии.

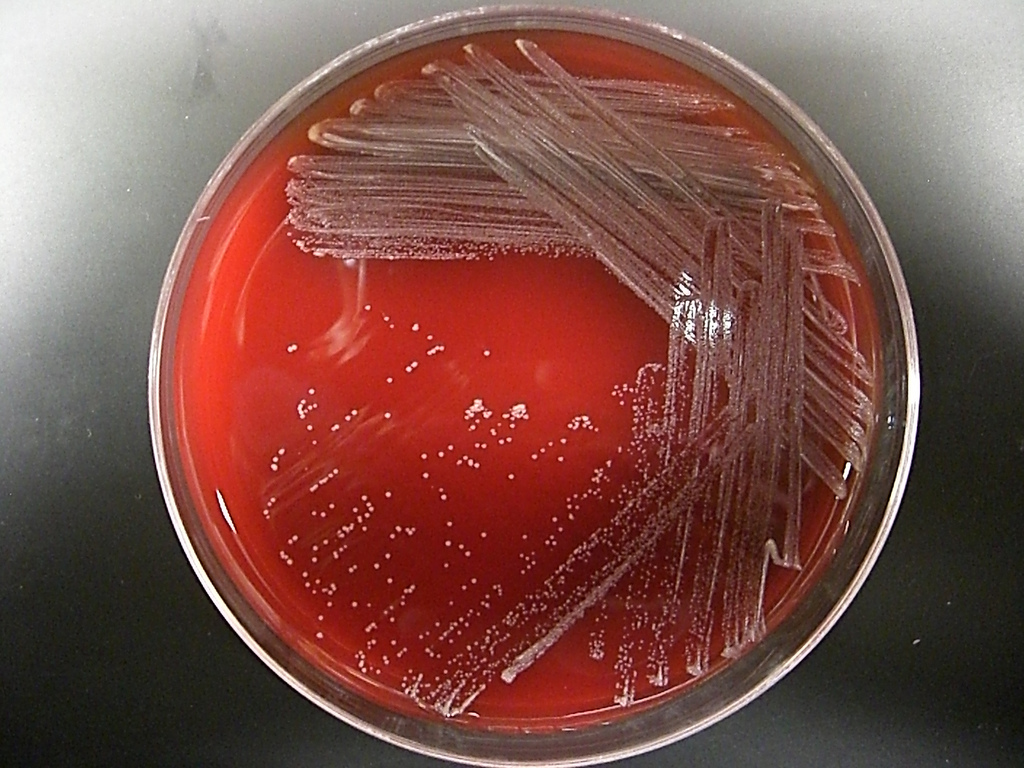 Чистая
культура (окр. по Граму). Грамположительные
прямые или слегка изогнутые палочки
(0,3-0,8 х 1,5-8 мкм), иногда с булавовидными
концами. Располагаются в виде буквы
«V».
Чистая
культура (окр. по Граму). Грамположительные
прямые или слегка изогнутые палочки
(0,3-0,8 х 1,5-8 мкм), иногда с булавовидными
концами. Располагаются в виде буквы
«V».
Коринебактерии (от греч. coryne - булава) - прямые или слегка изогнутые неподвижные палочки, булавовидно утолщенные на концах. Часто содержат зерна волютина, которые окрашиваются по Нейссеру в темно-синий цвет. Представителем является Corynebacterium diphtheriae - возбудитель дифтерии.
Таксономия. Corynebacterium относится к отделу Firmicutes, роду Corynebacterium.
Морфологические и тинкториальные свойства. Возбудитель дифтерии характеризуется полиморфизмом: тонкие, слегка изогнутые палочки (наиб. распространенные) встречаются кокковидные и ветвящиеся формы. Бактерии нередко располагаются под углом друг к другу. Они не образуют спор, не имеют жгутиков, у многих штаммов выявляют микрокапсулу. Характерная особенность - наличие на концах палочки зерен волютина (обусловливает булавовидную форму). Возбудитель дифтерии по Граму окрашивается положительно.
Культивирование. Факультативный анаэроб, оптим. температура. Микроб растет на специальных питательных средах, например на среде Клауберга (кровяно-теллуритовый агар), на которой дифтерийная палочка даёт колонии 3 типов: а) крупные, серые, с неровными краями, радиальной исчерченностью, напоминающие маргаритки; б) мелкие, черные, выпуклые, с ровными краями; в) похожие на первые и вторые.
В зависимости от культуральных и ферментативных свойств различают 3 биологических варианта C.diphtheriae: gravis, mitis и промежуточный intermedius.
Ферментативные свойства. Ферментируют глк и мальтозу в образованием кислоты, не разлагают сахарозу, лактозу и маннит. Не продуцируют уреазу и не образуют индол. Продуцирует фермент цистиназу, рпсщепляющую цистеин до H2S. Образует каталазу, сукцинатдегидрогеназу.
Антигенные свойства. Коринебактерии дифтерии являются антигенно-гетерогенными. По феномену агглютинации все штаммы gravis разделены на 13 типов, intermedius - на 4 и mitis - на 40. Штаммы ИИ типа распространены во всем мире. Не выявлено связи между типоспецифичностью и другими признаками.
Факторы патогенности. Экзотоксин, нарушающий синтез белка и поражающий в связи с этим клетки миокарда, надпочечников, почек, нервных ганглиев. Способность вырабатывать экзотоксин обусловлена наличием в клетке профага, несущего tох-ген, ответственный за образование токсина. Ферменты агрессии — гиалуронидазу, нейраминидазу. К факторам патогенности относится также микрокапсула.
Резистентность. Устойчив к высушиванию, действию низких температур, поэто¬му в течение нескольких дней может сохраняться на предметах, в воде.
Эпидемиология. Источник дифтерии — больные люди. Заражение происходит чаще через дыхательные пути. Основной путь передачи воздушно-капельный, возможен и контактный путь — через белье, посуду.
Патогенез. Входные ворота инфекции — слизистые оболочки зева, носа, дыхательных путей, глаз, половых органов, раневая поверхность. На месте входных ворот наблюдается фибринозное воспаление, образуется характерная пленка, которая с трудом отделяется от подлежащих тканей. Бактерии выделяют экзотоксин, попадающий в кровь, — развивается токсинемия. Токсин поражает миокард, почки, надпочечники, нервную систему.
Микробиологическая диагностика. С помощью тампона у больного берут пленку и слизь из зева и носа. Для постановки предварительного диагноза возможно применение бактериоскопического метода. Основной метод диагностики — бактериологический: посев на среду Клаубера II (кровяно-теллуритовый агар), на плотную сывороточную среду для выявления продукции цистиназы, на среды Гисса, на среду для определения токсигенности возбудителя. Внутривидовая идентификация заключается в определении био- и серовара. Для ускоренного обнаружения дифтерийного токсина применяют: РНГА(реакция непрямой геммаглютинации) с антительным эритроцитарным диагностикумом , реакцию нейтрализации антител (о наличии токсина судят по эффекту предотвращения гемаггютинации); РИА (радиоиммунный) и ИФА(имунноферментный анализ).
Лечение. Основной метод терапии — немедленное введение специфической антитоксической противодифтерийной лошадиной жидкой сыворотки. Иммуноглобулин человека противодифтерийный для в/в введения.
Профилактика. Для специфической профилактики применяют дифтерийный анатоксин в составе вакцины АКДС или АДС. Активную иммунизацию начинают с 3-х-месячного возраста введением вакцины АКДС (содержит анатоксин столбняка, дифтерии и убитые коклюшные бактерии) или АДС (не содержит коклюшного компонента) трехкратно с интервалом в 45 дней, затем проводят ревакцинацию в 1,5 года, 6 лет, 11 и 16 лет и далее через каждые 10 лет проводят ревакцинацию.Неспецифическая профилактика включает изоляцию и лечение больных, санацию носителей антибиотиками, меры по дезинфекции в очаге.
