
диссертации / 62
.pdf211
5.4 Диагностическая значимость методов инструментальной диагностики различных форм панкреонекроза
5.4.1 Тонкоигольная аспирационная биопсия ткани поджелудочной железы и (или) парапанкреатической клетчатки
Задача данного этапа исследования: изучение диагностической эффективности ТИАБ для дифференциальной диагностики стерильного и инфицированного панкреонекроза.
Критерии включения в исследование: пациенты в возрасте от 18 лет с диагнозом «острый некротизирующий панкреатит», выполнение ТИАБ с целью дифференциальной диагностики ИПН и СПН у больных с диагностированным острым некротизирующим панкреатитом в течение 7-21 суток от начала заболевания (период наиболее вероятного развития инфекционных осложнений панкреонекроза), отсутствие у больного тяжелых сопутствующих заболеваний (суб-, декомпенсированная хроническая печеночная, почечная и сердечно-легочная недостаточность и т.д.), обязательная окончательная точная верификация ИПН при оперативном лечении.
Критерии исключения: отечная форма ОП, быстро разрешающаяся на фоне проводимого лечения, пациенты с тяжелым острым панкреатитом, ранее оперированные по поводу инфицированного панкреонекроза в других ЛПУ г. Гомеля и Гомельской области.
Конечная точка – точность диагностики гнойно-септических осложнений панкреонекроза с помощью ТИАБ под УЗ-контролем (точность диагностики оценивалась по отношению к данным катамнеза).
Сроки исследования: январь 2003 года – декабрь 2007 года.
Чрескожная тонкоигольная аспирационная биопсия парапанкреатической клетчатки под УЗ-контролем с микробиологическим исследованием биоматериала с целью верификации гнойно-септических осложнений панкреонекроза внедрена в клинике с 2001 года. За изучаемый пятилетний период (2003-2007 гг.) выпол-
212
нено 67 тонкоигольных аспирационных биопсий у 46 больных острым некротизирующим панкреатитом. У 30 больных (20 мужчин и 10 женщин) заключительным клиническим диагнозом явился «инфицированный панкреонекроз», у 16 больных (10 мужчин и 6 женщин) диагностирован стерильный панкреонекроз.
Место для выполнения ТИАБ выбиралось каждый раз индивидуально, в зависимости от расположения и размеров ОЖО, взаимоотношения с окружающими органами. У одного пациента ТИАБ произведена через паренхиму печени, также у одного пациента зафиксировано прохождение иглы через левый плевральный синус. У 40 больных (85,1%) вмешательство закончено дренированием ОЖО. Осложнений при выполнении ТИАБ не было отмечено.
При выполнении ТИАБ жидкостного скопления объем полученной жидкости варьировал от 1 до 2000 мл. В представленных группах из 67 ТИАБ в 60 (89,6%) случаях получено жидкое содержимое; в шести случаях пунктат не получен; при выполнении одной ТИАБ получена кровь. Характер содержимого, получаемого при ТИАБ, зависел от сроков возникновения деструкции в поджелудочной железе, преобладания геморрагического или жирового панкреонекроза, предшествующего пункции лечения. При СПН полученное содержимое, как правило, было светлого или желтоватого цвета, без запаха (16 больных). В случаях явного гноя факт ИПН не вызывал сомнений (у 8 больных). Гнойное содержимое носило различный характер: от жидкого – до густого гноя, в ряде случаев с неприятным запахом, мелкими черными секвестрами. В 17 случаях в пунктате была геморрагическая жидкость бурого или шоколадного цвета, гемолизированная кровь, хлопья фибрина. У пяти больных при выполнении пункций ОЖО из нескольких анатомических областей или в процессе динамического наблюдения полученный пунктат имел смешанный характер.
У 15 (50% случаев ИПН) больных при бактериоскопии окрашенных по Граму мазков была определена видовая принадлежность микрофлоры: грамположительная или грамотрицательная палочковидная, кокковая или смешанная микробная флора. Проведение бактериоскопии пунктата очень важно, так как это по-
213
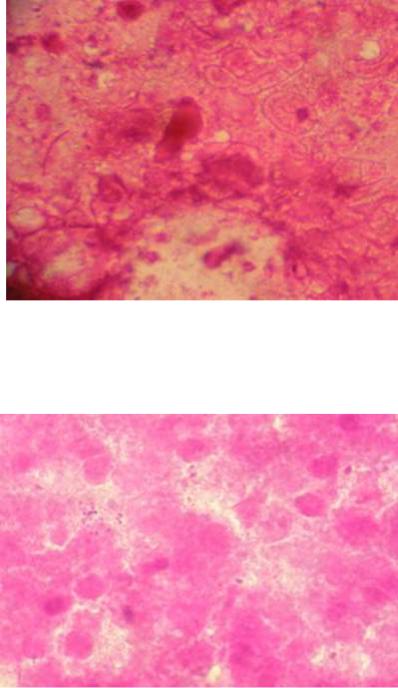
зволяет, не дожидаясь результатов микробиологического исследования, судить об инфицированности процесса, производить коррекцию антибактериальной терапии. На рисунках 46 и 47 показаны результаты бактериоскопии и верификации вида микроорганизмов в ближайшие сроки после выполнения ТИАБ.
Рисунок 46 – Пациентка Д., 1963 г.р., бактериоскопия – в поле зрения обнаружены единичные грамотрицательные палочки, окраска по Граму, увеличение 1000
Рисунок 47 – Пациент Л., 1965 г.р., бактериоскопия – в поле зрения обнаружены единичные грамположительные кокки, окраска по Граму, увеличение 500
214
Нами отмечено, что отсутствие бактерий в окрашенном мазке не позволяет судить об неинфицированности пунктата, в то время как определение бактерий в окрашенном мазке пунктата в большинстве случаев подтверждалось положительными результатами бактериологического исследования. При анализе данных микробиологических исследований рост бактерий из очагов панкреонекроза выявлен в у 23 больных (50,0%), у 23 больных (50,0%) – микроорганизмов не выявлено. Видовая специфичность микрофлоры и чувствительность ее к антибактериальным препаратам оценивались по результатам микробиологического исследования. Наиболее часто идентифицировали E.coli (у семи пациентов), золотистый стафилококк (у трех), энтерококк (у трех), дрожжевые грибы рода Candida (у двух), синегнойную инфекцию (у двух), acinetobacter (у двух), ассоциации микроорганизмов выявлены у четырех больных.
При наличии клинических признаков развития инфекционных осложнений панкреонекроза, сохраняющихся явлениях системной воспалительной реакции в случае отрицательных «стерильных» результатов ТИАБ проводились повторные пункционные биопсии парапанкреатической клетчатки. В группе больных с ИПН выполнено 38 ТИАБ, СПН – 29 диагностических тонкоигольных пункций.
Средняя длительность наблюдения и лечения больных с момента начала заболевания до верификации диагноза с помощью ТИАБ составила 15 [10-21] дней (Me [Q1-Q3]) для инфицированного панкреонекроза и 13,5 [9-14] дней (Me [Q1Q3]) при СПН. Результаты применения ТИАБ для верификации инфицированного панкреонекроза путем определения микроорганизмов в окрашенном мазке приведены в матрице классификации (табл. 45).
215
Таблица 45 – Матрица классификации применения ТИАБ для диагностики ИПН по наличию микрофлоры в мазке (n=67)
|
ИПН (диагностируемое |
СПН (диагностируемое |
Всего |
|
|
состояние) |
состояние) |
||
|
|
|||
|
|
|
|
|
ИПН (истинное |
32 |
6 |
38 |
|
состояние |
||||
|
|
|
||
|
|
|
|
|
СПН (истинное |
1 |
28 |
29 |
|
состояние) |
||||
|
|
|
||
|
|
|
|
|
Всего |
33 |
34 |
67 |
|
|
|
|
|
Чувствительность ТИАБ путем выявления микрофлоры в окрашенном мазке в диагностике ИПН составила 84,2% (75,4-93,0), специфичность – 96,6% (92,7- 100,0), ППЦ – 97,0% (93,1-100,0), ОПЦ – 82,4% (73,2-91,6), общая точность – 89,6% (82,5-96,7).
При изучении клеточного состава острых жидкостных образований парапанкреатической клетчатки, по-видимому, из-за недостаточного количества фактического материала, не выявлена статистически значимая связь между инфицированностью пунктата и преобладанием тех или иных клеток (нейтрофилы, лимфоциты, моноциты) в окрашенном мазке. Тем не менее, с учетом результатов аналогичных исследований [34], в которых показаны различия в количестве лейкоцитов между инфицированными и неинфицированными пунктатами был проведен анализ данных. Порогом разделения, по заключению Б.Л. Дубермана и соавт. (2007), является количество лейкоцитов в нативном мазке более «18-20 в поле зрения», чувствительность этого показателя – 54,2%, специфичность – 81,1% [34]. Из 67 выполненных нами ТИАБ более 18-20 лейкоцитов в поле зрения было выявлено в 27 случаях (40,3%), инфицированный панкреонекроз в последующем подтвержден в 20 случаях (74,1%).
216
Результаты применения ТИАБ для верификации инфицированного панкреонекроза путем определения количества лейкоцитов в нативном мазке более «1820 в поле зрения» приведены в матрице классификации (табл. 46).
Таблица 46 – Матрица классификации применения ТИАБ для диагностики ИПН по количеству лейкоцитов в нативном мазке более «18-20 в поле зрения» (n=67)
|
ИПН (диагностируемое |
СПН (диагностируемое |
Всего |
|
|
состояние) |
состояние) |
||
|
|
|||
|
|
|
|
|
ИПН (истинное |
20 |
18 |
38 |
|
состояние |
||||
|
|
|
||
|
|
|
|
|
СПН (истинное |
7 |
22 |
29 |
|
состояние) |
||||
|
|
|
||
|
|
|
|
|
Всего |
27 |
40 |
67 |
|
|
|
|
|
Чувствительность ТИАБ по количеству лейкоцитов в нативном мазке более «18-20 в поле зрения» в диагностике ИПН составила 52,6% (40,7-64,5), специфич-
ность – 75,9% (65,7-86,1), ППЦ – 74,1% (63,7-84,5), ОПЦ – 55,0% (43,2-66,8), общая точность – 62,7% (51,3-74,1).
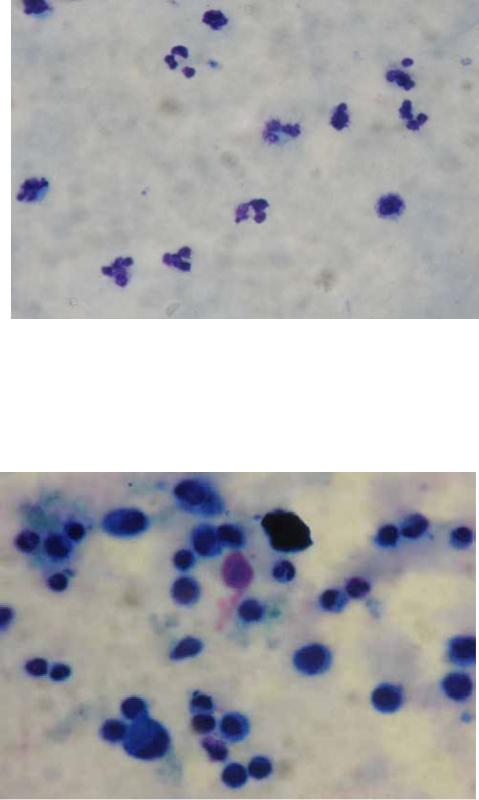
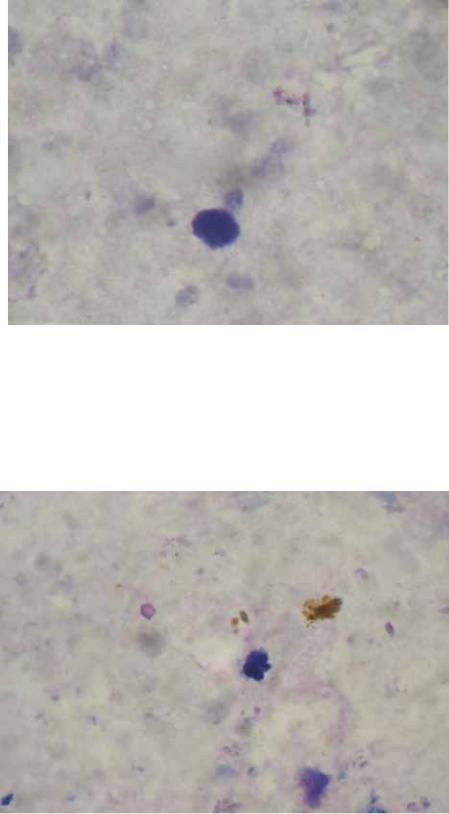
На рисунках 48-51 показаны цитологические картины верифицированного стерильного и инфицированного панкреонекроза.
217
Рисунок 48 – Пациент Д., 1963 г.р., микроскопия – на 100 лейкоцитов: 69 нейтрофилов, 21 лимфоцит, окраска гематоксилин-эозин, увеличение 1000, диа-
гноз – инфицированный панкреонекроз
Рисунок 49 – Пациент Г., 1958 г.р., микроскопия – на 100 лейкоцитов: 40 нейтрофилов, 60 лимфоцитов, окраска гематоксилин-эозин, увеличение 1000; диагноз – инфицированный панкреонекроз
218
Рисунок 50 – Пациент С., 1973 г.р., микроскопия – единичные нейтрофилы, окраска гематоксилин-эозин, увеличение 1000; диагноз – стерильный панкреонекроз
Рисунок 51 – Пациентка Ч., 1953 г.р., микроскопия – единичные лимфоциты, окраска гематоксилин-эозин, увеличение 1000; диагноз – стерильный панкреонекроз
219
Осложнений при выполнении тонкоигольных аспирационных биопсий парапанкреатической клетчатки под УЗ-контролем, с учетом строгого соблюдения алгоритма проведения исследования, зафиксировано не было.
Таким образом, в результате исследований установлено, что тонкоигольная аспирационная биопсия парапанкреатической клетчатки с микроскопическим исследованием пунктата обладает достаточно высокой чувствительностью – 84,2% (75,4-93,0), специфичностью – 96,6% (92,7-100,0) ППЦ – 97,0% (93,1-100,0), ОПЦ
– 82,4% (73,2-91,6) и общей точностью – 89,6% (82,5-96,7) в дифференциальной диагностике стерильного и инфицированного панкреонекроза. Кроме того, важным является изучение клеточного состава содержимого острых жидкостных образований. При преобладании лейкоцитов в мазке (более «18-20 в поле зрения») можно с определенной долей вероятности диагностировать инфицированный панкреонекроз: чувствительность – 52,6% (40,7-64,5), специфичность – 75,9% (65,7-86,1) ППЦ – 74,1% (63,7-84,5), ОПЦ – 55,0% (43,2-66,8) и общая точность – 62,7% (51,3-74,1).
5.4.2 Анализ КТ-изображений
Достоверным и единственным признаком панкреатической инфекции, по данным КТ, является симптом «пузырьков газа» в парапанкреатической клетчатке, который наблюдается лишь в 20% всех больных с панкреатическими абсцессами и крайне редко (1%) у пациентов с инфицированным панкреонекрозом [110]. Известно, что при переходе СПН в ИПН очаг деструкции поджелудочной железы и парапанкреатической клетчатки, по данным КТ-исследования, может лишь изменять свои размеры в ту или иную сторону, практически не изменяя денситометрических показателей, находящихся в пределах 20–30 Н (среднее между плотностью воды и плотностью мягких тканей) [110, 183]. Иными словами, стандартный анализ и описание КТ-изображений при ориентировании на денситометрические показатели не позволяет точно дифференцировать стерильный и инфицированный
220
панкреонекроз. Основанием для анализа КТ-изображений с помощью вычисления анизотропии тканей послужило предположение, что при ИПН в результате секвестрации и гнойного расплавления происходит нарушение локальной структуры ткани поджелудочной железы и парапанкреатической клетчатки. Нами разработан оригинальный метод анализа анизотропии КТ-изображений органов брюшной полости больных с ТОП с целью дифференциальной диагностики СПН и ИПН [132].
Методика проведения дифференциальной диагностики стерильного и инфицированного панкреонекроза с помощью анализа анизотропии текстуры тканей поджелудочной железы и парапанкреатической клетчатки описана в главе 2.5. Основанием для этого этапа исследования послужило то, что стандартное выполнение компьютерной томографии с внутривенным усилением оказывается неэффективным для диагностики панкреатической инфекции.
В практической работе нами используются следующие рентгенологические признаки острого панкреатита [81]:
1)признаки, характеризующие состояние поджелудочной железы: увеличение ее размеров; сглаженность контуров; утрата четкости контуров; диффузное или очаговое снижение плотности паренхимы при нативном исследовании; диффузное или очаговое снижение накопления контрастного вещества после внутривенного контрастирования;
2)признаки, отражающие состояние клетчатки брюшной полости: уплотнение парапанкреатической клетчатки; уплотнение жировой клетчатки в других отделах брюшной полости – по ходу латеральных каналов (чаще – левого), паранефральной, в корне брыжейки тонкой и толстой кишок, в воротах селезенки, большого сальника, вокруг левого надпочечника; неоднородность инфильтрации жировой клетчатки; появление в инфильтрате пузырьков газа;
3)признаки, характеризующие состояние серозных оболочек: утолщение листков брюшины, расположенных в непосредственной близости к ПЖ (сальниковая сумка); утолщение листков брюшины по ходу латеральных каналов; утолщение почечных фасций; появление свободной жидкости в брюшной полости (в том числе
