- •Патологическая анатомия как составная часть медицины, ее цели, задачи, объект исследования.
- •2. Методы исследования в патологической анатомии.
- •3. Понятие о клинической и биологической смерти. Характеристика посмертных изменений.
- •4. Общая характеристика нарушений кровообращения и лимфообращения, классификация. Артериальное полнокровие, определение, виды, морфологическая характеристика.
- •5. Нарушение кровенаполнения. Виды. Венозное полнокровие, определение, виды. Морфологическая характеристика хронического общего венозного полнокровия.
- •Венозная гиперемия
- •6. Венозный застой в системе воротной вены. Морфогенез мускатного фиброза печени. Венозные коллатеральные пути при нарушении портального кровотока. Осложнения.
- •7. Венозный застой в системе малого круга кровообращения. Морфогенез бурой индурации легких.
- •8. Местное венозное полнокровие, определение, патологическая анатомия.
- •9. Малокровие. Стаз. Определение, причины возникновения, виды, исходы, значение. Венозное полнокровие в системе воротной вены (портальная гипертензия).
- •10. Кровотечения и кровоизлияния, определение, причины, виды, исходы, значение.
- •11. Тромбоз и тромб, определение. Морфогенез, морфология, осложнения и исходы тромбоза. Значение тромбоза для организма.
- •Виды тромбов по отношению к просвету сосудов:
- •Осложнения
- •12. Эмболия и эмбол, определение, виды, осложнения и исходы. Значение эмболии.
- •13. Шок, определение, патогенез, классификация, патологическая анатомия.
- •15. Патологическая анатомия острой и хронической сердечной недостаточности.
- •Сердечная недостаточность
- •16. Дистрофия, определение. Причины и механизмы развития дистрофического процесса, его значение. Классификации дистрофий.
- •17. Паренхиматозные белковые дистрофии, определение, классификации, морфологические изменения.
- •18. Паренхиматозные жировые дистрофии, разновидности, механизмы развития, характеристика, функциональное значение.
- •19. Стромально-сосудистые дистрофии, определение, классификации. Морфогенез стромально-сосудистых диспротеинозов. Мукоидное набухание.
- •20. Фибриноидное набухание. Гиалиноз. Морфологическая характеристика, функциональное значение.
- •21. Амилоидоз, определение, классификации, морфогенез. Заболевания, при которых наблюдается амилоидоз.
- •22. Патологическая анатомия амилоидоза печени, почек, селезенки, функциональное значение.
- •23. Смешанные дистрофии, определение, виды. Характеристика гемоглобиногенных пигментов в норме и патологии. Морфологическая характеристика гемосидероза.
- •24. Нарушение обмена билирубина: желтухи, виды, патологическая анатомия.
- •25. Нарушение обмена нуклеопротеидов. Нарушение обмена кальция.
- •26. Образование камней, причины, патогенез, значение и последствия.
- •27. Некроз, определение, стадии, причины и механизмы развития, микроскопические признаки.
- •28. Апоптоз, определение, виды, морфология, биологическое значение. Отличия от некроза.
- •29. Клинико-морфологические формы некроза, их характеристика, исходы.
- •30. Воспаление, определение, классификации.
- •31. Морфологические признаки воспаления, их характеристика.
- •32. Экссудативное воспаление, определение, виды. Причины, виды, морфологическая характеристика, исходы фибринозного воспаления.
- •33. Гнойное воспаление, причины, виды, морфологическая характеристика, исходы.
- •34. Причины, морфологическая характеристика, исходы серозного, катарального, геморрагического и гнилостного воспаления. Экссудат и транссудат.
- •35. Продуктивное воспаление, определение, виды. Морфологическая характеристика воспаления с образованием полипов и остроконечных кондилом.
- •36. Грануляционная ткань, определение, морфогенез, биологическое значение.
- •37. Острое, подострое, хроническое воспаление. Понятие о воспалительном инфильтрате.
- •38. Гранулематозное воспаление, определение, классификации гранулем, морфологическая характеристика.
- •39. Иммунопатологические процессы. Классификация. Морфологические изменения органов иммунной системы при антигенной стимуляции.
- •40. Морфологическая характеристика реакций гиперчувствительности.
- •41. Аутоиммунные болезни, определение, характеристика. Заболевания, в основе которых лежат аутоиммунные процессы.
- •42. Регенерация, определение. Условия, определяющие виды и качество регенерации. Репаративная регенерация, определение, характеристика, функциональное значение.
- •43. Процессы приспособления и компенсации, определение, виды, фазы развития. Регенерация эпителия, нервной ткани.
- •44. Регенерация сосудов, крови, соединительной и жировой тканей.
- •45. Регенерация костной, хрящевой, мышечной тканей.
- •46. Гипертрофия и гиперплазия, определение, виды, морфологическая характеристика, значение.
- •47. Процессы организации. Заживление ран.
- •48. Склероз, определение, классификация, морфологическая характеристика.
- •49. Опухоль, определение, ее отличие от других патологических процессов. Классификация опухолей. Система tnm.
- •50. Опухоль, определение, характеристика роста опухолей. Опухолевый атипизм, определение, виды. Характеристика морфологического атипизма. Понятие о клеточной анаплазии.
- •51. Метастаз и метастазирование, определение. Механизм развития метастазов, пути метастазирования. Отличия первичной опухоли от метастаза.
- •52. Характеристика вторичных изменений в опухоли. Рецидив опухоли, определение, его причины. Влияние опухоли на организм.
- •53. Зрелые и незрелые опухоли, их характеристика.
- •54. Теории возникновения опухолей.
- •55. Гистогенез и морфогенез опухолей.
- •56. Предопухолевые процессы, определение, характеристика. Понятие о метаплазии и дисплазии.
- •57. Опухоли эпителиального происхождения, виды, общая характеристика. Морфология.
- •58. Рак, определение, морфологическая характеристика.
- •59. Опухоли мезенхимального происхождения, общая характеристика, разновидности.
- •60. Саркома, определение, морфологическая характеристика.
- •61. Опухоли соединительнотканного происхождения, виды, морфологическая характеристика.
- •62. Опухоли сосудистого происхождения, виды, морфологическая характеристика.
- •63. Опухоли мышечного происхождения, виды, морфологическая характеристика.
- •64. Опухоли костно-суставного происхождения, виды, морфологическая характеристика.
- •65. Опухоли меланинообразующей ткани, виды, морфологическая характеристика.
- •66. Опухоли нервной системы и оболочек мозга, виды, морфологическая характеристика (астроцитома, ретинобластома).
- •67. Гемобластозы, определение, классификация, общая характеристика.
- •68. Лимфобластные и миелобластные лейкозы. Основные отличия.
- •69. Морфологическая характеристика лимфом. Ходжкинские и неходжкинские лимфомы.
- •70. Опухоли желудка, общая характеристика, патологическая анатомия, осложнения, исходы.
- •71. Опухоли кишечника, общая характеристика, патологическая анатомия, осложнения, исходы.
- •72. Опухоли легких, общая характеристика, патологическая анатомия, осложнения, исходы.
- •73. Заболевания молочных желез: мастит, фиброзно-кистозные заболевания, злокачественные опухоли. Общая характеристика, патологическая анатомия, осложнения, исходы.
- •74. Опухоли матки, общая характеристика, патологическая анатомия, осложнения, исходы.
- •75. Гастрит, определение, классификация, патологическая анатомия, исходы.
- •76. Нозология как наука о заболеваниях и способах их классификации. Три составные части нозологии – этиология, патогенез, морфогенез.
- •77. Диагноз. Определение, свойства диагноза. Структура простого и комбинированного диагноза, определение его составных частей.
- •79. Атеросклероз, определение, этиологические факторы. Атеросклероз аорты, почечных артерии, артерий нижних конечностей, брыжеечных артерий. Осложнения.
- •80. Атеросклероз, определение, морфогенез атеросклероза.
- •81. Гипертоническая болезнь. Стадии развития гипертонической болезни, морфологическая характеристика изменений в сосудах и сердце. Осложнения.
- •82. Гипертоническая болезнь и симптоматические гипертонии, определение, этиология, морфологическая характеристика гипертонического криза.
- •83. Ишемические болезни сердца, общая характеристика, распространение, классификация. Патологическая анатомия острой ишемической болезни сердца.
- •84. Хроническая ишемическая болезнь сердца, определение, этиология, патогенез, патологическая анатомия.
- •85. Ревматоидный артрит, этиология, патогенез, патоморфология, осложнения, исходы.
- •86. Системная красная волчанка, этиология, патогенез, патоморфология, осложнения, исходы.
- •87. Этиология, патогенез, патологическая анатомия, осложнения и исходы язвенной болезни желудка и 12-перстной кишки.
- •88. Аппендицит, этиология, патогенез, патологическая анатомия, осложнения..
- •89. Болезни печени, классификация. Гепатозы, определение, классификация, патологическая анатомия, осложнения, исходы.
- •90. Хронический гепатит, определение, классификация, патологическая анатомия, осложнения исходы.
- •91. Цирроз печени, определение, классификации, патологическая анатомия. Характеристика внепеченочных изменений, осложнения.
- •92. Патологическая анатомия болезней поджелудочной железы.
- •93. Гломерулонефрит, определение, классификация, патологическая анатомия, исходы.
- •94. Тубулопатии, определение. Острая почечная недостаточность, этиология, патогенез, патологическая анатомия, исходы.
- •95. Пиелонефрит, определение, этиология, патогенез, формы, морфологическая характеристика, исходы.
- •96. Понятие о первично- и вторично-сморщенной почке, морфологическая характеристика. Уремия, определение, патологическая анатомия.
- •97. Общая характеристика эндокринной патологии. Патология щитовидной железы. Зоб, тиреоидит. Определение, классификации, патоморфология.
- •98. Сахарный диабет, этиология, патогенез, классификация, патологическая анатомия, осложнения.
- •99. Острые респираторные вирусные инфекции, общая характеристика. Грипп, этиология, патогенез, патологические изменения при различной степени тяжести, осложнения, исходы.
- •100. Пневмония, определение, этиология, патогенез, принципы классификации. Крупозная пневмония, патанатомия, осложнения, исходы.
- •101. Бронхопневмония. Этиология. Морфологическая характеристика, осложнения, исходы. Патоморфоз пневмоний.
- •102. Хнзл - определение понятий. Патологическая анатомия хронического бронхита и эмфиземы легких. Бронхиальная астма. Астматический статус.
- •103. Классификация хнзл. Патологическая анатомия легочной гипертензии.
- •104. Общая характеристика инфекционных болезней. Брюшной тиф, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •105. Холера, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •109. Спид - ассоциированные инфекции - определение, патологическая анатомия.
- •110. Спид - индикаторные заболевания, основные инфекции и опухоли: общая характеристика.
- •111. Сепсис, определение, характеристика. Принципы классификации. Патоморфология местных и общих изменений.
- •1 12. Клинико-морфологические формы сепсиса. Морфологическая характеристика септицемии и септикопиемии.
- •113. Септический эндокардит, определение, классификация, патологическая анатомия, осложнения, исходы.
- •114. Острый гепатит, определение, классификация, патологическая анатомия, исходы.
- •115. Дизентерия, этиология, патогенез, патологическая анатомия, исходы.
- •121. Сифилис, классификация, патологическая анатомия. Врожденный сифилис.
- •122. Сальмонеллезы, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •123. Болезнь и нозологическая единица, определение, характеристика. Классификация болезней. Понятие о Международной классификации болезней.
- •124. Внематочная беременность, патологическая анатомия, осложнения, исходы.
- •125. Трофобластические болезни, определение, патологическая анатомия, осложнения, исходы.
- •126. Осложнения беременности. Пре- и эклампсия, определение, этиология, патологическая анатомия, осложнения, исходы.
- •127. Воспаление, определение, патогенез, исходы. Особенности воспалительной реакции у детей.
- •128. Атрофия, определение, виды, морфологическая характеристика, значение. Атрофия вещества головного мозга при внутренней гидроцефалии.
- •129. Врожденные иммунодефицитные состояния, виды, характеристика. Патология тимуса.
- •4. Идс, связанные с метаболическими дефектами:
- •130. Опухоли у детей, общая характеристика, классификация и частота встречаемости.
- •131. Морфологическая характеристика нефробластомы, нейробластомы, остеосаркомы.
- •132. Морфологические особенности острых лейкозов у детей. Осложнения и исходы.
- •133. Ревматизм, определение, этиология, морфогенез. Клинико-морфологические формы. Особенности у детей.
- •134. Ревматический кардит, формы, патологическая анатомия, осложнения, исходы.
- •135. Врожденные пороки сердца и крупных сосудов. Классификация. Патологическая анатомия.
- •136. Приобретенные пороки сердца. Патологическая анатомия.
- •138. Менингококковая инфекция, формы течения, патоморфология, осложнения, исходы.
- •139. Корь, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •1 40. Коклюш, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •141. Пупочный сепсис, определение, этиология, патогенез, патологическая анатомия, осложнения исходы.
- •142. Дифтерия, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •143. Скарлатина, этиология, патогенез, патологическая анатомия, осложнения, исходы.
- •144. Периоды пренатального развития, их характеристика.
- •145. Патология пренательного периода; гаметопатии, бластопатии - определение, этиология патогенез, морфологические проявления.
- •146. Патология перинатального периода, определение, общая характеристика.
- •147. Эмбриопатии, фетопатии - определение, этиология, патогенез, патологическая анатомия пороков нервной системы.
- •148. Гипоксия плода и новорожденного, определение, патогенез, патологическая анатомия.
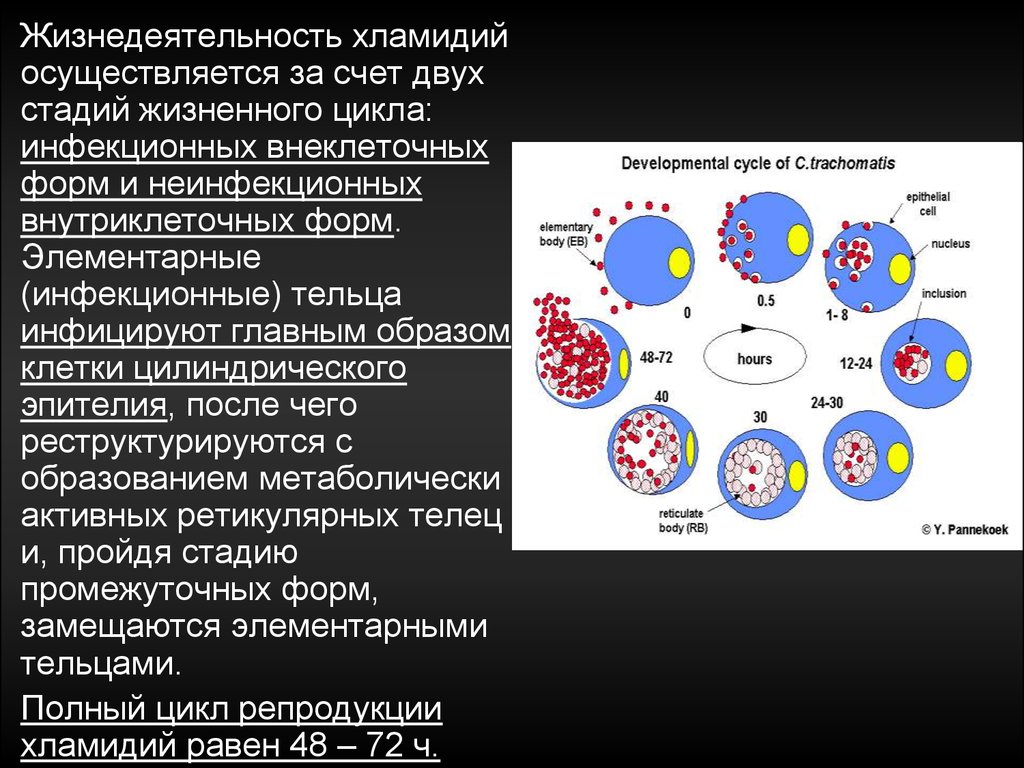
- •149. Перинатальные инфекции, обусловленные возбудителями torch-комплекса:цитомегаловирусная,герпетическая, хламидийная, микоплазменная.
- •150. Врожденные пороки органов пищеварения и мочеполовой системы, разновидности, патологическая анатомия. Значение для формирования заболеваний жкт и мочевыделительной системы.
- •151. Диабетическая фетопатия, этиология, патологическая анатомия, связь с гестационным сахарным диабетом матери.
- •152. Плацента и морфология плацентарной недостаточности.
- •153. Гемолитическая болезнь плода и новорожденного, причины, виды, морфологическая характеристика
- •154. Рахит, определение, этиология, патологическая анатомия, клинические проявления, исходы.
- •155. Краснуха, этиология, патогенез, патологическая анатомия, осложнения и исходы.
- •156. Полиомиелит, этиология, патогенез, патологическая анатомия, осложнения и исходы.
- •157. Ветряная оспа, этиология, патогенез, патологическая анатомия, осложнения и исходы.
- •158. Инфекционный мононуклеоз. Этиология, патогенез, патологическая анатомия, осложнения и исходы.
- •1 59. Ротавирусная инфекция. Этиология, патогенез, патологическая анатомия, осложнения и исходы.
- •160. Особенности клинико-морфологических проявлений вич-инфекции у детей. Роль вертикального пути передачи.
149. Перинатальные инфекции, обусловленные возбудителями torch-комплекса:цитомегаловирусная,герпетическая, хламидийная, микоплазменная.
Подавляющее большинство перинатальных инфекций имеют схожие проявления (задержку развития, желтуху, гепатоспленомегалию, воспаление и дистрофию в паренхиматозных органах и ЦНС). Их этиологию без лабораторных методов исследования установить невозможно. Наиболее часто морфологически и клинически верифицируют TORCH-инфекции - аббревиатура латинских названий болезней: Т - токсоплазмоз (Toxoplasmosis); R - краснуха (Rubella); C - цитомегалия (Cytomegalia); H - герпес (Herpes); O - другие инфекции (Other).
В рожденный
токсоплазмоз - гематогенное
паразитарное заболевание с характерным
поражением нервной системы и глаз,
имеющее острое, подострое или хроническое
течение.
рожденный
токсоплазмоз - гематогенное
паразитарное заболевание с характерным
поражением нервной системы и глаз,
имеющее острое, подострое или хроническое
течение.
Этиология и патогенез. Возбудитель - простейшее Toxoplasma gondii класса споровиков. Источник инфекции - домашние кошки, в кишечнике которых паразит вегетирует и выделяется во внешнюю среду. Болеют токсоплазмозом многие домашние и дикие животные. Человек заражается алиментарным путем при употреблении немытых овощей, фруктов, полусырых мясопродуктов, при контакте с тушами больных животных. Внутриутробное заражение эмбриона/плода происходит гематогенно, если женщина инфицирована во время беременности, причем у нее отсутствуют признаки заболевания. Тяжесть клинико-морфологических проявлений токсоплазмоза у плода зависит от срока гестации и массивности инвазии возбудителя.
Патологическая анатомия. При инфекционном поражении эмбриона во время органогенеза в I триместре беременности в его органах возникают тяжелые альтеративные изменения. Это приводит к гибели эмбриона или плода, самопроизвольному выкидышу, мертворождению или формированию несовместимых с жизнью пороков развития. При заражении в раннем фетальном периоде ребенок рождается с хронической формой врожденного токсоплазмоза. Эта ранняя фетопатия проявляется микроцефалией с множеством кист в мозгу, заполненных зернистыми шарами. Между ними ткань мозга уплотнена за счет пролиферации нейроглии (глиоз мозга); имеется много мелких кальцификатов и псевдоцист (рис. 29-7).
Псевдоцисты - округлые образования, возникающие при скоплении в пораженных клетках токсоплазм. При разрушении псевдоцист паразиты внедряются в прилежащие клетки. Отмечают поражение глаз: микрофтальмию, катаракту (помутнение хрусталика), очаговый кальциноз в сетчатке и сосудистой оболочке. При заражении в позднем фетальном периоде наблюдают распространенный продуктивный менингоэнцефалит, множественные очаги некроза в ткани мозга, кальцификаты, псевдоцисты и свободно лежащие паразиты, обширные кровоизлияния, часто гидроцефалию. В сетчатке и сосудистой оболочке глаза определяют продуктивно-некротическое воспаление (хориоретинит) и псевдоцисты.
При позднем врожденном токсоплазмозе, возникающем при заражении ребенка во время родов или в раннем неонатальном периоде, развивается острый генерализованный токсоплазмоз с характерным поражением головного мозга, гепатоспленомегалией, желтухой, язвенным энтероколитом, продуктивным миокардитом, пневмонией. В паренхиматозных органах и эндокринных железах при микроскопии видны очаги некроза, кальциноза, псевдоцисты, диффузная лимфогистиоцитарная и эозинофильная инфильтрация, в печени и селезенке - реактивный эритромиелобластоз. Иногда поражение мозга отсутствует - висцеральный токсоплазмоз.
Осложнения врожденного токсоплазмоза: параличи, слепота, умственная отсталость, вторичная инфекция.
Смерть наступает вследствие тяжелого поражения головного мозга и осложнений.
Врожденная цитомегалия (от греч. cytos - клетка, megalos - большой) - инфекционное заболевание, вызываемое вирусом цитомегалии, относящимся к группе вирусов герпеса. Характерно образование клеток больших размеров с внутриядерным включением (частицы вирусов), вокруг которого образуется зона просветления. Клетки имеют вид совиного глаза и называются цитомегаловирусными (рис. 29-8).
Патогенез. Возбудитель передается гематогенно или восходящим путем от матери с первичной цитомегаловирусной инфекцией (ЦМВИ) или при реактивации у нее латентной инфекции. Врожденная ЦМВИ - генерализованная инфекция; вирус поражает эпителиальные клетки и элементы стромы практически всех органов и имеет широкий спектр клинических проявлений. Причем чем раньше поражен зародыш, тем тяжелее последствия: внутриутробная гибель, формирование пороков развития. По мере увеличения срока беременности у плода возникает воспалительный ответ на действие вируса, наблюдают альтерацию органов в сочетании с воспалением. Клинические признаки заболевания обнаруживают сразу после рождения. Характерны желтуха, гепатоспленомегалия, анемия, геморрагическая сыпь. Нередко наблюдают тяжелую патологию: задержку развития, микроцефалию, гидроцефалию, гепатит, поражение ЦНС, обусловленное задержкой роста и дифференцировки структур мозга и распространенными некрозами.
Патологическая анатомия. Поражение тканей при ЦМВИ - фокальные и распространенные некрозы, воспалительная лимфогистиоцитарная инфильтрация, кальцификаты в сосудах и паренхиме органов, особенно в головном мозге. Обнаружение цитомегаловирусных клеток - абсолютный диагностический признак ЦМВИ. Часто поражаются слюнные железы.
Прогноз. Дети, перенесшие ЦМВИ, отстают в развитии, ослаблены. Поражение ЦНС приводит к парезам, параличам, умственной отсталости.
Врожденная герпетическая инфекция
Возбудитель заболевания - ДНК-содержащий вирус простого герпеса 1-го и 2-го типа. На долю вируса герпеса 2-го типа приходится 75% всех инфицированных новорожденных.
Патогенез. Источник заражения - мать, впервые заболевшая герпесом во время беременности, причем видимые признаки заболевания у нее могут отсутствовать. Возбудитель выявляют в эндометрии и плаценте. Инфицирование плода происходит трансплацентарно в антенатальном периоде или интранатально. Чем раньше поражается плод, тем тяжелее для него последствия: внутриутробная смерть, самопроизвольный выкидыш, преждевременные роды, тяжелые поражения головного мозга и внутренних органов. Признаки заболевания часто выявляют сразу после рождения ребенка. Герпес у новорожденного протекает в генерализованной или локализованной форме. При генерализованной форме, которая чаще возникает у незрелых детей, поражаются внутренние органы и ЦНС в виде энцефалита и менингоэнцефалита. Вовлечение кожи, слизистой оболочки рта, конъюнктивы непостоянно, что затрудняет клиническую диагностику заболевания, которая облегчена при локализованной форме, для которой характерен везикулез. Мазок из везикул - важный тест для распознавания герпеса. В нем выявляют многоядерные клетки с крупными внутриядерными включениями. Возможно использование иммуногистохимических и молекулярно-биологических методов для идентификации возбудителя. Интранатально возникающий герпес манифестирует через 5-14 сут после рождения ребенка.
Патологическая анатомия. При поражении органов вирусом герпеса возникают очаговые или распространенные некрозы со слабовыраженной воспалительной реакцией по периферии, где выявляют крупные клетки с внутриядерными включениями. В печени, надпочечниках, легких, головном мозге, селезенке, костном мозге, кишечнике появляются рассеянные мелкие (милиарные) некрозы. Часто возникает вторичная инфекция.
Прогноз. Врожденный герпес - неуправляемая инфекция, смертность составляет 50-70%. Здоровыми остаются около 15% детей. Остальные страдают тяжелыми неврологическими расстройствами.