
- •Миокардиты
- •Миокардит -
- •Классификация по этиологическому фактору:
- •Классификация
- •Клинико-морфологическая классификация миокардита E. B. Lieberman et al. (1991 г.)
- •Клинико-морфологическая классификация миокардита E. B. Lieberman et al. (1991 г.)
- •Патогенез
- •Диагностически значимые критерии при предполагаемом миокардите:
- •Клиническая картина
- •Клиническая картина
- •Клинические варианты:
- •Лабораторная диагностика
- •Лабораторная диагностика
- •Электрокардиография
- •Эхокардиография
- •Инструментальная диагностика
- •Инструментальная диагностика
- •Эндомиокардиальная биопсия миокарда
- •Лечение миокардитов направлено на:
- •Тактика ведения пациентов с острым миокардитом, госпитализированных с нестабильной гемодинамикой
- ••Рекомендовано начинать инотропную терапию при верифицированном низком сердечном выбросе, стойкой гипотонии, явлениях застоя,
- ••ГКС пациенту в остром периоде миокардита с нестабильной гемодинамикой могут быть назначены при
- •Лечение пациента с острым миокардитом и стабильной гемодинамикой
- ••Рекомендовано ограничивать физические нагрузки во время острой фазы миокардита, по крайней мере 6
Миокардиты
Миокардит -
совокупность клинических и морфологических изменений тканей сердца (кардиомиоциты, клетки проводящей системы, соединительнотканной структуры и т.д.) в случаях, когда доказано или обосновано предполагается наличие воспалительных изменений миокарда инфекционной или аутоиммунной природы.
Классификация по этиологическому фактору:
Инфекционные:
•вирусные (энтеровирусы, вирусы Коксаки, ECHO- вирусы, вирусы гриппа, парвовирус В-19, герпесвирусы, аденовирусы, краснухи, кори, гепатита В и С, цитомегаловирус, ВИЧ); бактериальные (Chlamydia, Corynebacterium diphtheria, Legionella, Mycobacterium tuberculosis, Mycoplasma, Staphylococcus,Streptococcus A, Streptoccocus pneumoniae);
миокардиты, вызванные:
•грибами (Actinomyces, Aspergillus, Candida, Cryptococcus)
•глистной инвазией (Echinococcus granulosus, Trichinella
•spiralis)
•простейшими (Toxoplasma gondii, Trypanosoma cruzi- Болезнь Чагаса)
•риккетсиями (Coxiella burnetti, Rickettsia typhi)
•спирохетами (Borrelia burgdorferi, Leptospira, Treponema pallidum).
Неинфекционные:
•миокардиты при болезнях соединительной ткани
(системная красная волчанка, дерматомиозит, полимиозит, склеродермия, гранулематоз Вегенера, ревматоидный артрит)
•миокардиты при системных заболеваниях
(саркоидоз, болезнь Кавасаки, болезнь Крона, неспецифический язвенный колит, узелковый периартериит)
•миокардиты, вызванные гиперчувствительностью к некоторым препаратам (пенициллин, сульфаниламиды, тетрациклин, метилдопа)
•миокардиты, вызванные применением кардиотоксических средств (амфетамины, катехоламины, кокаин, стрептомицин, противоопухолевые препараты)
•миокардиты, вызванные воздействием различных ядов (мышьяк, железо, свинец, кобальт, талий)
•миокардиты на фоне тиреотоксикоза, курсов лучевой терапии, ионизирующего облучения
Классификация
По морфологической̆ картине заболевания, согласно Далласким критериям:
•активные миокардиты, при которых выявляется воспалительная инфильтрация миокарда с некротическими или дегенеративными изменениями, не характерными для ИБС
•пограничные миокардиты, характеризующиеся малым количеством воспалительных инфильтратов или отсутствием признаков повреждения кардиомиоцитов.
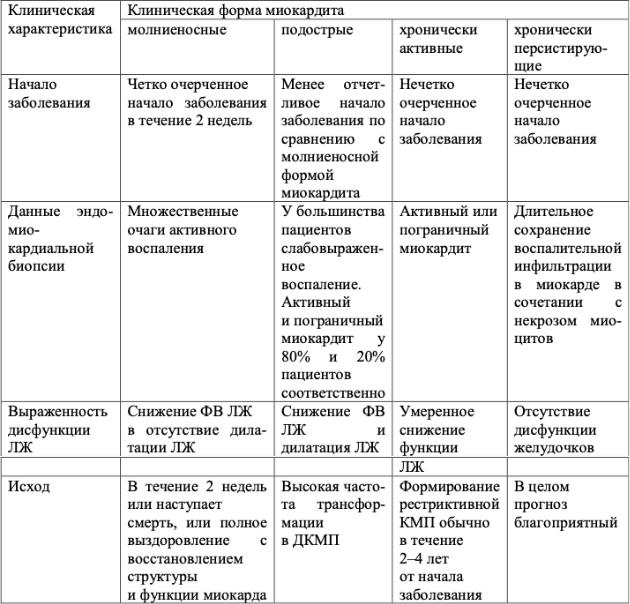
Клинико-морфологическая классификация миокардита E. B. Lieberman et al. (1991 г.)
Клинико-морфологическая классификация миокардита E. B. Lieberman et al. (1991 г.)
5. Гигантоклеточный миокардит.
Характеризуется наличием гигантских многоядерных клеток (видоизмененных макрофагов, внутри которых можно обнаружить сократительные белки – остатки фагоцитированных фрагментов разрушенных кардиомиоцитов) с признаками активного воспаления и, возможно, рубцовой тканью. В клинической картине данного вида миокардита отмечается прогрессирующая рефрактерная сердечная недостаточность, а также устойчивые нарушения ритма и проводимости сердца. В анамнезе у таких пациентов могут быть указания на различные аутоиммунные заболевания. Прогноз при данном виде крайне неблагоприятный.
6. Эозинофильный миокардит.
В клинической картине заболевания, кроме явлений сердечной недостаточности при незначительном снижении сократительной способности сердца, характерно образование тромбов в полостях сердца, приводящих к тромбоэмболическим осложнениям. В анамнезе у таких пациентов существуют указания на прием каких-либо лекарственных препаратов. В общем анализе крови может быть выявлена эозинофилия. В образцах биопсийного материала, наряду с очагами некроза кардиомиоцитов, можно выявить эозинофильное преобладание в воспалительном клеточном инфильтрате.
Патогенез
Современные представления о патогенезе развития миокардита схематически можно представить в виде трехфазной модели , сформированной в ходе экспериментальных работ, выполненных на лабораторных мышах, зараженных вирусом Коксаки В.
•Первая фаза. Пусковым механизмом развития воспалительного процесса является прикрепление вируса к эндотелиальному рецептору (CAR-рецептор - химерный антигенный рецептор). Проникнув в кардиомиоциты, вирусы реплицируются и вызывают миоцитолиз и активизацию синтеза микро-РНК, что в свою очередь приводит к апоптозу и некрозу.
Первая фаза заболевания может завершиться либо элиминацией вирусов при адекватном иммунном ответе, либо переходом во вторую фазу – вторичное аутоиммунное повреждение кардиомиоцитов.
•Вторая фаза аутоиммунного миокардиального повреждения сопровождается развитием аутоиммунных реакций. Этот процесс реализуется через ряд механизмов: 1) выделение аутоантигенных белков вследствие некроза клеток; 2) поликлональную активацию лимфоцитов; 3) активацию Т-лимфоцитов вследствие действия ряда факторов, в том числе цитокинов; 4) феномен молекулярной мимикрии. Реализация аутоиммунного процесса происходит также при участии ряда гуморальных факторов, а именно иммуноглобулинов, компонентов комплемента и аутореактивных антител .
•Для третьей фазы характерно развитие ремоделирования миокарда.
Диагностически значимые критерии при предполагаемом миокардите:
•Острая боль в груди, в том числе по типу перикардита, или псевдоишемическая боль.
•Вновь возникшая (от нескольких дней до 3 месяцев) или ухудшение имевшейся ранее одышки в покое или нагрузке, и/или утомляемость, с/без признаков лево- и/или правожелудочковой недостаточности.
•Подострое/хроническое (> 3 месяцев) наличие одышки в покое или нагрузке, и/или утомляемости, с/без признаков лево- и/или правожелудочковой недостаточности, или ухудшение этих симптомов.
•Сердцебиение и/или аритмия неясного генеза, и/или синкопальные состояния, и/или предотвращенная внезапная смерть (успешная реанимация).
•Кардиогенный шок, причина развития которого неясна*
(*отсутствие поражения коронарных артерий и других сердечно-сосудистых и экстракардиальных заболеваний (пороки сердца, артериальная гипертония), которые могли вызвать данное состояние).

Клиническая картина
Субъективные |
|
симптомы |
|
Одышка |
68,6% |
Приступы удушья |
5,97% |
Кашель |
8,9% |
Кровохарканье |
11,9% |
Сердцебиение |
32,8% |
Перебои |
16,4% |
Головокружение |
2,9% |
Синкопальные состояния |
1,5% |
Кардиалгии |
22,3% |
Возможная стенокардия |
8,9% |
Типичная стенокардия |
2,9% |
Повышение температуры |
29,8% |
Артралгии |
1,5% |
Повышение температуры |
4,5% |
+ артралгии |
|
•Первые клинические проявлениями миокардита, повышение температуры, слабость, быстрая утомляемость, боли в различных группах мышц (миалгии). Эти симптомы являются системным проявлением инфекционно-воспалительного процесса и часто маскируют начальную стадию заболевания, которое в дальнейшем может протекать без каких-либо кардиальных симптомов.
•Однако, в большинстве случаев, через 3-5 дней после начала ОРВИ больные начинают предъявлять жалобы на ощущение сердцебиения
иперебоев в работе сердца, одышку при небольшой физической нагрузке и даже в покое.
•Появляются боли в области сердца тупого, ноющего, колющего характера, практически постоянные, не связанные с физической нагрузкой
ине купирующиеся приемом нитратов.
•Первым проявлением миокардита может быть внезапная смерть, обусловленная желудочковой тахикардией, фибрилляцией желудочков вследствие очагового поражения миокарда, локализованного в области проводящей системы сердца.
Клиническая картина
•Развернутая клиническая картина миокардитов характеризуется в первую очередь сердечной недостаточностью. При преобладании вовлечения в процесс левого желудочка у больных имеются симптомы венозного застоя в легких: влажные хрипы, ортапноэ, одышка, приступы удушья. Симптомы правожелудочковой недостаточности проявляются набуханием шейных вен, гепатомегалией, периферическими отеками нижних конечностей.
•Симптомы сердечной недостаточности сочетаются с нарушениями ритма и проводимости, как правило, на фоне синусовой тахикардии. Довольно часто больных беспокоит кашель, эпизоды кровохарканья, обусловленные тромбоэмболиями в систему легочной артерии с развитием инфаркта легкого и периинфарктой пневмонии.
•Пальпация и перкуссия сердца: положение верхушечного толчка зависит от выраженности ремоделирования камеры ЛЖ сердца. Перкуторно может определяться расширение границ относительной и абсолютной сердечной тупости
•В легких могут выслушиваться влажные мелкопузырчатые симметричные хрипы, как проявление застоя в малом круге кровообращения.
•При аускультации сердца ключевым моментом является определение амплитуды первого тона. Амплитуда первого тона всегда обратно пропорциональна объёму крови в левом желудочке. Следовательно, уменьшение амплитуды первого тона свидетельствует о начавшемся ремоделировании ЛЖ. Появление ритма галопа (III тон) – признак тяжелой недостаточности кровообращения. Систолический шум на верхушке с иррадиацией в аксиллярную зону свидетельствует о формировании относительной недостаточности митрального клапана
