
- •Дифференциальный диагноз и врачебная тактика при кровохарканье
- •Кровохарканье (гемоптизис)
- •Опухоли легких и бронхов
- •Гемангиома легкого.
- •Туберкулез легких
- •Пневмонии
- •Геморрагическая пневмония.
- •Заболевания бронхов
- •Грибковые и паразитарные инвазии
- •Эндометриоз легких
- •Травмы бронхов и легких
- •Сердечно-сосудистая патология
- •ТЭЛА.
- •Наследственные и врожденные заболевания
- •Аутоиммунные заболевания
- •Диагностика
Травмы бронхов и легких
Эндобронхиальные манипуляции.
Потенциально возможные ятрогенные причины кровохарканья – травмирование слизистой бронха жестким тубусом бронхоскопа, биопсийными щипцами или иглой при заборе тканевых образцов. Во всех перечисленных случаях сразу после процедуры откашливается свежая кровь. Обычно кровохарканье выражено незначительно или умеренно, проходит самостоятельно либо быстро купируется гемостатической терапией, повторно не развивается.
Повреждения ткани легкого.
Кровохарканьем осложняются переломы ребер, ножевые и огнестрельные ранения, разрывы бронха, размозжение легкого. При этом на первый план выходят боли в грудной клетке и другие признаки торакальной травмы (подкожная эмфизема, резкая одышка, плевропульмональный шок), а кровохаркание дополняет клиническую картину лишь у трети больных. В зависимости от характера травмы проводятся консервативные мероприятия или диагностическая торакотомия.
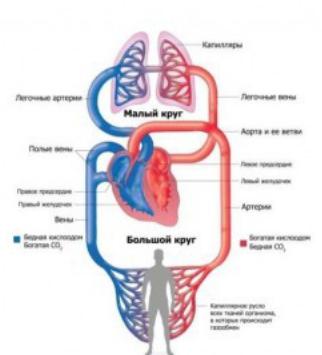
Сердечно-сосудистая патология
Кардиоваскулярные заболевания, протекающие с легочной гипертензией (ЛГ) и левожелудочковой недостаточностью, чаще других осложняются гемоптизисом. В первом случае механизм кровохарканья связан с разрывом артериовенозных бронхолегочных анастомозов и мелких склерозированных альвеолярных сосудов; во втором - с застойными явлениями в системе малого круга кровообращения, выходом транссудата и эритроцитов в альвеолы.
Легочная гипертензия.
Кровохарканье характерно для всех заболеваний, сопровождающихся ЛГ: митрального стеноза, врожденных пороков сердца (дефектов перегородок, открытый артериальный проток, комплекса Эйзенменгера и ряда других), миксомы левого предсердия. В клинике легочной гипертензии преобладаеют боли за грудиной, одышка, цианоз, отеки конечностей. Кровохарканье (слабо выраженное или умеренное) развивается на фоне непродуктивного кашля.
ТЭЛА.
Кровохарканье сопровождает 20-30% случаев тромбоэмболии ЛА, протекающих с развитием инфаркта легкого. Типичный клинический вариант инфаркт-пневмонии характеризуется одышкой, более выраженной в вертикальном положении, болью колющего характера в боковых отделах грудной клетки, лихорадкой. Кровохарканье при ТЭЛА имеет характер кровяных вкраплений или сгустков на поверхности скудно откашливаемой мокроты.
Отек легких.
В развернутой стадии выделяется пенистая мокрота, окрашенная кровью в розоватый цвет. Отеку легких сопутствует выраженное удушье, приступы кашля. Стремительно нарастает цианоз, лицо становится одутловатым. Больной испытывает страх смерти, удушье.
Аневризма ЛА.
Разрыв аневризмы легочной артерии приводит к летальному кровотечению. Однако предвестником этого грозного осложнения нередко служит кровохарканье, которое постепенно нарастает в течение нескольких недель или дней. Оно может возникать либо беспричинно, либо вследствие физического напряжения или усиления кашля.
Наследственные и врожденные заболевания
Муковисцидоз.
Респираторная форма муковисцидоза протекает с явлениями хронической пневмонии, на фоне которой формируются бронхоэктазы, пневмосклероз, легочное сердце. Эти факторы становятся определяющими в патомеханизме кровохарканья. Заболеванию сопутствует постоянный кашель с густой мокротой, одышка, деформация грудной клетки и фаланг пальцев. Легочное кровотечение возникает редко.
Наследственная телеангиэктазия.
Геморрагический синдром – типичное проявление синдрома Рандю– Вебера–Ослера. Кровохарканье возникает спонтанно, без видимых причин. Кроме гемоптизиса, типичны носовые, желудочные кровотечения, кровоточивость ангиом и телеангиэктазий на слизистой губ, полости рта и различных участках кожи.
Аутоиммунные заболевания
•Синдром кровохарканья может сопровождать клинику васкулитов,
протекающих с поражением легочных сосудов: синдрома Гудпасчера, гранулематоза Вегенера, аллергической пурпуры (болезни Шенлейн– Геноха). Для системных васкулитов характерны полиорганные поражения (кожный, суставной, почечный, легочный и др. синдромы), склонность к геморрагиям. Кровохарканье носит рецидивирующий характер, может прогрессировать в легочное кровотечение. Иногда гемоптизис сопутствует саркоидозу, болезни Бехчета, узелковому полиартерииту и другим аутоиммунным патологиям.
•Иммунокомплексный механизм, предположительно, лежит и в основе
идиопатического гемосидероза легких, характеризующегося рецидивирующими альвеолярными кровоизлияниями. Этот фактор и определяет клинику заболевания – постоянный сухой кашель, во время которого отхаркиваются плевки крови без примесей, одышка. При длительном кровохаркании развивается анемический синдром (головокружение, слабость, мушки перед глазами). Заболевание манифестирует в детском возрасте.
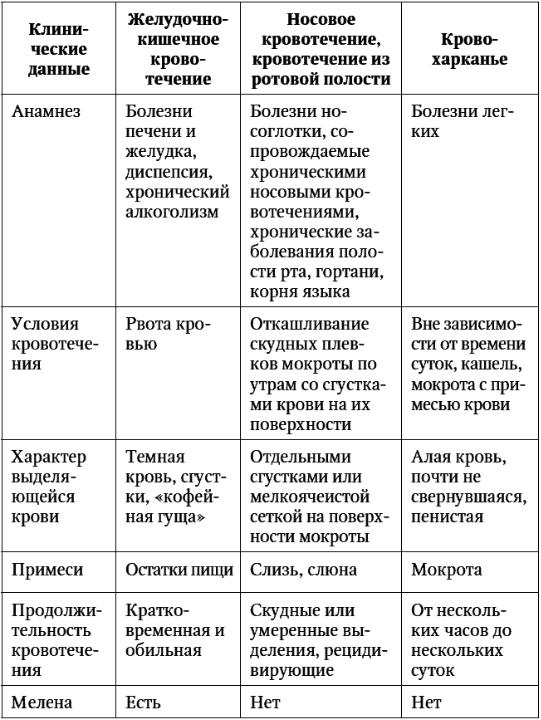
Диагностика
•анамнез настоящего заболевания включает продолжительность (острое начало, циклическое повторение), провоцирующие факторы (аллергены, холодный воздух, физическая нагрузка, горизонтальное положение), приблизительное количество крови при кровохарканье (отдельные прожилки, чайная ложка, стакан).
•общий анализ крови. Кровохарканье, в отличие от легочного кровотечения, не вызывает гиповолемии или анемии. Лишь в редких случаях рецидивирующее кровохарканье может привести к железодефицитной анемии. Наличие у больного с кровохарканьем анемии, скорее всего, указывает на злокачественный процесс или заболевание иммунной системы (гранулематоз Вегенера, системная красная волчанка и др.);
•коагулограмма;
•общий анализ мочи;
•биохимический анализ: мочевина, креатинин, натрий, калий;
•исследование мокроты: окраска мокроты по Граму и Цилю-Нильсену, посев и неоднократное цитологическое исследование;
•рентгенография грудной клетки
•бронхоскопия и посев смывных вод бронхов
•компьютерная томография груди обычно рекомендуется в качестве уточняющего метода исследования

