
5 Курс / 5 к ПНЕВМОНИИ
.pdf
Критерии ВП тяжелого течения
Рекомендации Российского респираторного общества
Клинические критерии
Острая дыхательная недостаточность: частота дыхания (ЧД) ≥ 30 в минуту
Гипотензия : систолическое АД < 90 мм рт.ст.; диастолическое АД < 60 мм рт.ст.
Двухили многодолевое поражение
Нарушение сознания
Внелегочный очаг инфекции (менингит, перикардит и др.) Лабораторные критерии
Лейкопения (<4х10/л)
Гипоксемия: SaO < 90%; pО < 60 мм рт.ст.
Гемоглобин < 100 г/л
Гематокрит < 30%
Острая почечная недостаточность (анурия, кретинин крови > 176,7 мкмоль/л, азот мочевины ≥ 20 мг/дл)

Критерии ВП тяжелого течения
Рекомендации Американского общества инфекционных болезней / Американского торакального общества
Большие критерии
Необходимость проведения механической вентиляции легких
Септический шок, потребность введения вазопрессоров Малые критерии
ЧД ≥ 30 в минуту
Мультилобарная инфильтрация
Расстройства сознания/дезориентация
Уремия (азот мочевины ≥ 20 мг/дл)
Лейкопения (<4х10/л)
Тромбоцитопения (< 100х10 /л)
Гипотермия (< 36 С)
Гипотензия, требующая заместительного введения жидкости

Выбор места лечения
Параметры прогностической шкалы CURB-65/CRB-65
Симптомы и признаки:
•Нарушение сознания (С)
•ЧД ≥ 30/мин (R)
•САД < 90, ДАД ≤ 60 мм рт.ст. (В)
•Возраст ≥ 65 лет (65)
0 баллов |
1-2 балла |
3-4 балла |
|
I группа |
II группа |
III группа |
(летальность 1,2%) |
(летальность 8,15%) |
(летальность 31%) |
Амбулаторное |
Наблюдение |
Неотложная |
|
и оценка в |
|||
лечение |
госпитализация |
||
стационаре |
|||
|
|

Антибактериальная терапия внебольничной пневмонии (ВП) у амбулаторных пациентов
Синопальников А.И., Козлов Р.С.
«Руководство для врачей. Внебольничные инфекции дыхательных путей», Москва, 2007 г.
Группа |
Ведущие |
Препараты |
Альтернатив- |
|
|
патогены |
выбора |
ные препараты |
|
|
|
|
|
|
1. Нетяжелая ВП у |
S. pneumoniae |
Амоксициллин |
Респираторные |
|
пациентов < 60 лет |
M. pneumoniae |
или макролиды |
ФХ (лево-, |
|
|
|
|
||
без |
C. pneumoniae |
внутрь |
мокси-, гемо- |
|
|
|
|||
сопутствующих |
|
флоксацин) |
||
H. influenzae |
|
|||
заболеваний |
|
внутрь |
||
|
|
|||
|
|
|
||
2. Нетяжелая ВП у |
S. pneumoniae |
Амоксициллин / |
Респираторные |
|
пациентов > 60 лет |
H. influenzae |
клавуланат |
ФХ (лево-, |
|
|
|
|
||
и/или с |
C. pneumoniae |
(Амоксиклав) |
мокси-, гемо- |
|
сопутствующими |
|
флоксацин) |
||
S. aureus |
или цефуроксим |
|||
|
|
|||
заболеваниями |
|
внутрь |
||
|
внутрь |
|||
|
Enterobacteriaceae |
|||
|
|
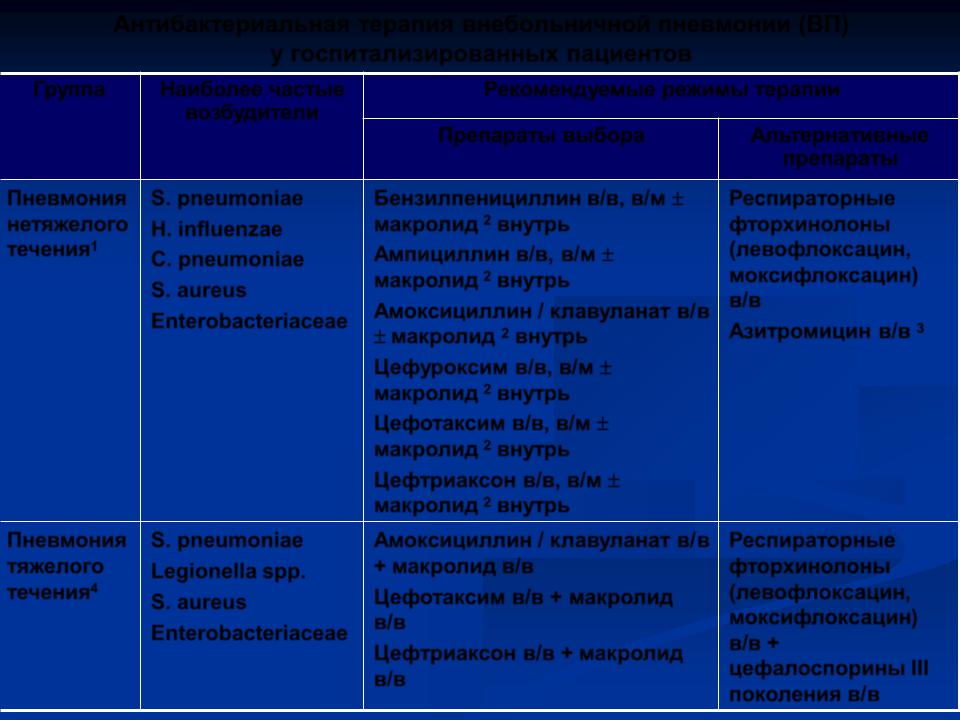
Антибактериальная терапия внебольничной пневмонии (ВП) |
|||||
|
у госпитализированных пациентов |
|
|||
Группа |
Наиболее частые |
|
Рекомендуемые режимы терапии |
||
|
возбудители |
|
|
|
|
|
|
Препараты выбора |
Альтернативные |
||
|
|
|
|
|
препараты |
Пневмония |
S. pneumoniae |
Бензилпенициллин в/в, в/м |
Респираторные |
||
нетяжелого |
H. influenzae |
макролид 2 внутрь |
фторхинолоны |
||
течения1 |
Ампициллин в/в, в/м |
|
|||
C. pneumoniae |
(левофлоксацин, |
||||
|
|
2 |
|
моксифлоксацин) |
|
|
S. aureus |
макролид |
внутрь |
||
|
|
|
|||
|
|
|
|
в/в |
|
|
Enterobacteriaceae |
Амоксициллин / клавуланат в/в |
|||
|
макролид 2 внутрь |
Азитромицин в/в 3 |
|||
|
|
||||
|
|
Цефуроксим в/в, в/м |
|
||
|
|
макролид 2 внутрь |
|
||
|
|
Цефотаксим в/в, в/м |
|
||
|
|
макролид 2 внутрь |
|
||
|
|
Цефтриаксон в/в, в/м |
|
||
|
|
макролид 2 внутрь |
|
||
Пневмония |
S. pneumoniae |
Амоксициллин / клавуланат в/в |
Респираторные |
||
тяжелого |
Legionella spp. |
+ макролид в/в |
фторхинолоны |
||
течения4 |
|
|
|
|
|
S. aureus |
Цефотаксим в/в + макролид |
(левофлоксацин, |
|||
|
|
||||
|
|
|
|
моксифлоксацин) |
|
|
Enterobacteriaceae |
в/в |
|
|
|
|
|
|
|
||
|
|
|
|
в/в + |
|
|
|
Цефтриаксон в/в + макролид |
|||
|
|
цефалоспорины III |
|||
|
|
в/в |
|
|
|
|
|
|
|
поколения в/в |
|
|
|
|
|
|
|

В последние годы у госпитализированных пациентов для определения тяжести состояния все большее внимание привлекает исследование сывороточного уровня С-реактивного белка (СРБ) и прокальцитонина.
Наиболее высокая концентрация СРБ отмечается у пациентов с тяжелой пневмококковой или легионеллезной пневмонией.
Уровень прокальцитонина также коррелирует с тяжестью состояния пациентов с ВП и может быть предиктором развития осложнений и неблагоприятного исхода.

На сегодняшний день с практической точки зрения наибольшего
внимания заслуживают СРБ и РСТ.
Количественный тест на СРБ: многие клинические учреждения используют этот тест, с его помощью можно получить объективную
информацию о наличии воспаления в организме, а в динамике – оценить эффективность проводимого лечения. К сожалению,
серьезным недостатком теста на СРБ является неспецифический
характер повышения его уровня, которое может отмечаться не только
при бактериальном воспалении и сепсисе, но и при воспалении любого
другого генеза, например при пищевой аллергии, ревматоидной реакции, сенсибилизации к компонентам лекарственной терапии,
инфузионным препаратам и кровезаменителям, а также при вирусных,
грибковых, аутоиммунных заболеваниях и др.

Новый маркер сепсиса и бактериальных инфекций – РСТ - является не только более чувствительным и специфичным, но лишен всех перечисленных выше
недостатков, свойственных СРБ.
С 2005 г. тест на РСТ одобрен Управлением по контролю над пищевыми продуктами и лекарственными
препаратами США (Food and Drug Administration – FDA) и
рекомендован к широкому клиническому применению.

Повышение концентрации РСТ в плазме крови
происходит только при системном ответе организма на бактериальную инфекцию. Локальные воспалительные очаги не сопровождаются значительным выбросом РСТ в кровь.
Таким образом, РСТ не является маркером инфекции как таковой, а отражает степень ее генерализации
(Meisner M, 2000).

Алгоритм выбора антимикробного препарата для эмпирической терапии аспирационной пневмонии (АП)
К.В. Гайдуль. И.В. Лещенко, А.А. Муконин. Аспирационная пневмония: некоторые аспекты этиологии, патогенеза, диагностики и проблемы рациональной антибактериальной терапии, «Интенсивная терапия», № 3 2005г.
Внебольничная АП |
|
Внутрибольничная АП |
|
|
|
Ранняя |
Поздняя |
(3-5 день госпитализации) |
(с 6 дня госпитализации) |
Пациенты с факторами риска наличия ПРВ*
Пациенты без факторами |
Цефтазидим + Амикацин + |
риска наличия ПРВ* Метронизадол или Карбапенем
+/-
Ванкомицин
Амоксиклав
Амоксициллин/клавуланат |
* ПРВ – полирезистентные возбудители |
|
