
- •Вопросы к зачету №4 лечебный факультет
- •Классификация:
- •Классификация воз:
- •Признаки:
- •Патологическая анатомия:
- •Классификация.
- •Патологиическая анатомия:
- •Этиология:
- •Стадии инфаркта миокарда:
- •Патогенез:
- •Основные причины смерти:
- •7. Очаговые пневмонии: этиология, патогенез, особенности в зависимости от характера возбудителя. Осложнения и исходы. Аспирационная и нозокомиальная пневмония.
- •9. Хроническая обструктивная болезнь легких (хронический бронхит, эмфизема легких, бронхоэктазы): этиология, патогенез, морфологическая характеристика, исходы.
- •10. Пневмокониозы: этиология, патогенез, клинико-морфологическая характеристика силикоза, воздействия органической пыли. Осложнения и исходы. Патоморфоз пневмокониозов.
- •Патоморфоз пневмокониозов:
Вопросы к зачету №4 лечебный факультет
Лейкозы: этиология, патогенез, принципы классификации, общая органопатология при лейкозах и причины смерти. Агранулоцитоз.
Лейкозы — системные опухолевые заболевания кроветворной ткани. Опухолевые кл образуются в ткани красного костного мозга, в последующем мигрируют в периферическую кровь и с током крови распространяются в различные органы (лейкемическая инфильтрация).
Классификация:
I. По патогенезу:
Острые лейкозы - опухоли с полной остановкой дифференцировки родоначальных кроветворных клеток на каком-то уровне созревания. Основным субстратом опухоли являются бластные клетки II, III и IV классов гемопоэза. Бластов более 20%. Начинаются остро, быстро прогрессируют, при отсутствии лечения приводят к смерти за несколько месяцев.
Хронические лейкозы - опухоли с частичной задержкой созревания клеток. Основным субстратом опухоли являются созревающие и зрелые клетки. Бластов менее 20%. Начинаются постепенно, медленно прогрессируют, даже при отсутствии лечения больные могут прожить несколько лет.
II. По общему количеству лейкоцитов в периферической крови:
лейкемический - более 50 г/л
сублейкемический – от 20 до 50 г/л
алейкемический – от 4 до 20 г/л
лейкопенический – ниже 4 г/л
III. По гистогенетической форме:
Острые: недифференцированный, миелобластный, лимфобластный, монобластный, эритромиелобластный, мегакариобластный.
Хронические: лейкозы миелоцитарного, лимфоцитарного, моноцитарного происхождения
Этиология:
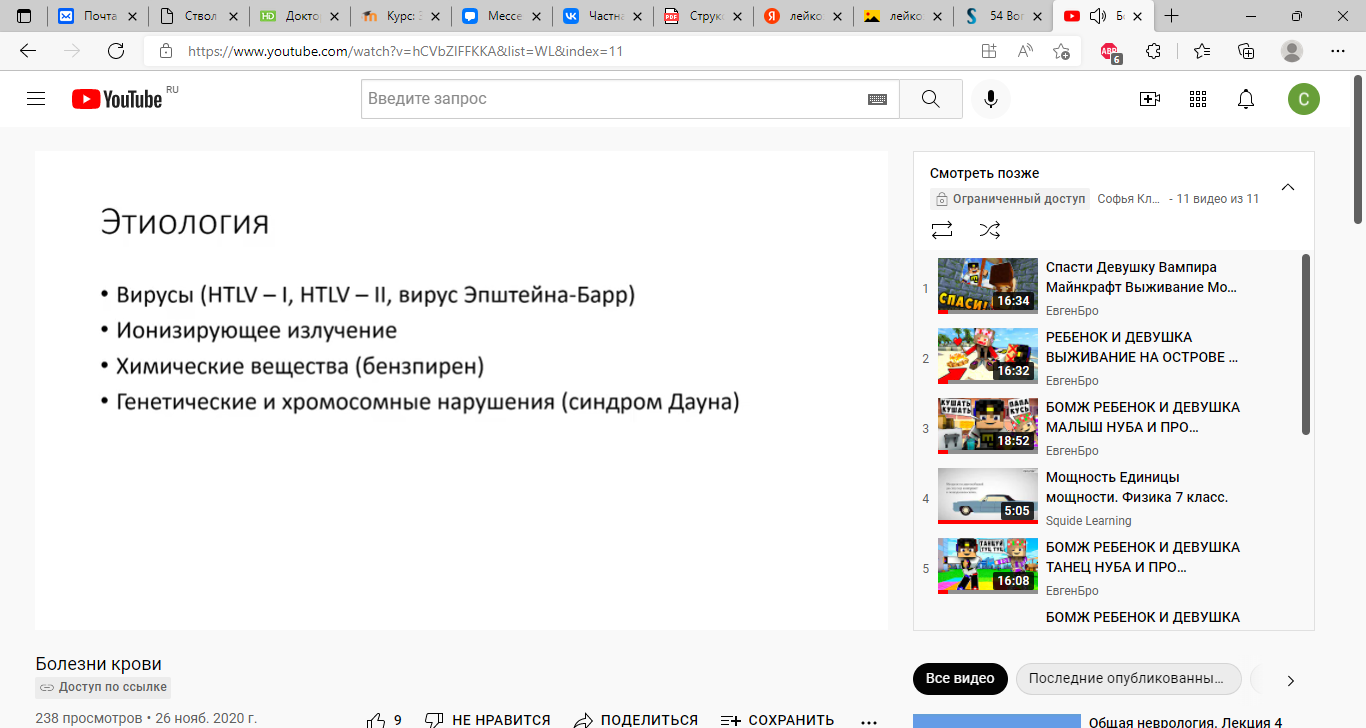
Патогенез:
1. Иннициация: этиологический фактор действует на стволовые клетки (СК) 2-3 классов лейкопоэза –– происходит их опухолевая трансформация в результате мутационного превращения протоонкогенов в онкогены и инактивация антионкогенов.
2. Промоция: активация и гиперпролиферация лейкозных клеток при действии промотора с формированием клона лейкозных клеток, идентичных по гено- и фенотипу (моноклоновая стадия).
3. Инфильтрация: «расселение» лейкозных клеток в костном мозге с угнетением нормального гемопоэза.
4. Прогрессия: формирование множества клонов лейкозных клеток, разных по гено- и фенотипу (поликлоновая стадия). Происходит естественный отбор наиболее автономных из них, что приводит к озлокачествлению заболевания.
5. Метастазирование: образование очагов патологического кроветворения вне костного мозга за счет способности лейкозных клеток к инвазии, миграции по сосудистой системе, имплантации и пролиферации в различных органах и тканях.
Общая органопатология при лейкозах:
1. Костно-мозговой синдром – гипопластическая анемия, лейкопения, тромбоцитопения, пиоидный костный мозг, более 20% бластных клеток.
2.Экстрамедуллярные поражения – гепатомегалия, спленомегалия, лимфаденопатия, нейролейкемия.
3. Изменения периферической крови
4. Геморрагический синдром
5. Интоксикационный синдром – отравление продуктами клеточного распада в результате гибели нормальных и лейкозных клеток
6. Гиперпластический синдром – увеличение органов и развитие их недостаточности из-за формирования в них лейкемической инфильтрации.
Основные причины смерти:
Инфекционные осложнения (снижение иммунитета)
Геморрагический синдром
Тромбоэмболии на фоне гипокоагуляции - ДВС-синдром
Лейкемическая инфильтрация внутренних органов с развитием их недостаточности
Тяжелая анемия
Агранулоцитоз - резкое уменьшение числа нейтрофильных гранулоцитов в периферической крови (ниже 750 в 1 мкл). Виды: иммунный и неиммунный.
Лимфомы: общая характеристика, принципы классификации. Основные клинико-морфологические характеристики лимфомы Беркитта, миеломной болезни и лимфомы Ходжкина.
Лимфомы — регионарные опухолевые заболевания кроветворной и/или лимфатической тканей.
