
- •Типы дыхания
- •Изменения перкуторного звука
- •Изменения типа дыхания
- •Добавочные дыхательные шумы
- •Исследование мокроты
- •Синдромы нарушения внешнего дыхания
- •Дыхательная недостаточность
- •Врожденный стридор
- •Муковисцидоз
- •Бронхиальная астма
- •Поллиноз
- •Туберкулезный бронхоаденит
- •Уход за детьми с гипертермическим синдромом
Туберкулезный бронхоаденит
Туберкулезный бронхоаденит – воспаление внутригрудных лимфатических узлов туберкулезной этиологии. Клиническая симптоматика:
туберкулезная интоксикация (субфебрилитет, снижение аппетита, повышенная потливость, слабость и др.);
битональный и коклюшеподобный кашель;
«экспираторное пыхтение» – одышка Шика;
положительные симптомы увеличения внутригрудных лимфоузлов (чаши Философова, Филатова, Аркавина, Кораньи, Д’Эспина);
жесткое дыхание;
на рентгенограмме и томограмме легких – увеличение внутригрудных лимфатических узлов;
положительная реакция Манту.
Проведение реакции (пробы) Манту.
В среднюю треть внутренней поверхности предплечья вводят 0,1 мл препарата (туберкулина), который содержит 2 туберкулиновые единицы (ТЕ). После введения туберкулина образуется покраснение и папула. Диагностическое значение имеет размер папулы. Оценивается размер папулы через 72 часа после введения туберкулина при помощи прозрачной линейки.
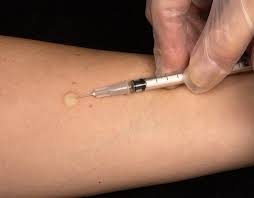
Оценка результатов:
папула до 5 мм – реакция отрицательная;
папула 6-10 мм – реакция сомнительная;
папула 11-17 мм – реакция положительная;
папула более 17 мм – реакция гиперергическая.
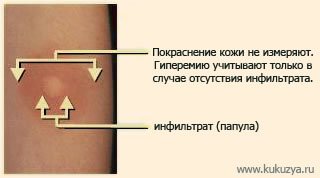
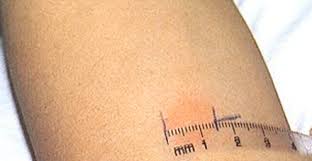
Реакция Манту может быть положительная в следующих случаях:
туберкулезное инфицирование;
после прививки БЦЖ;
аллергическая аномалия конституции (аллергия на туберкулин);
несоблюдение методики обследования (загрязненный туберкулин, инфицирование места инъекции и др.).
Уход за детьми с гипертермическим синдромом
Наиболее часто гипертермический синдром у детей наблюдается при острых респираторных инфекциях. Поэтому целесообразно разместить информацию о доврачебной помощи и уходе за детьми с высокой температурой тела в этом разделе.
Температура тела 37—38 °С называется субфебрильной, 38—38,9 °С — фебрильной, 39—40,5 °С — пиретической (от греч. pyretos — жар), выше 40,5 °С — гиперпиретической.
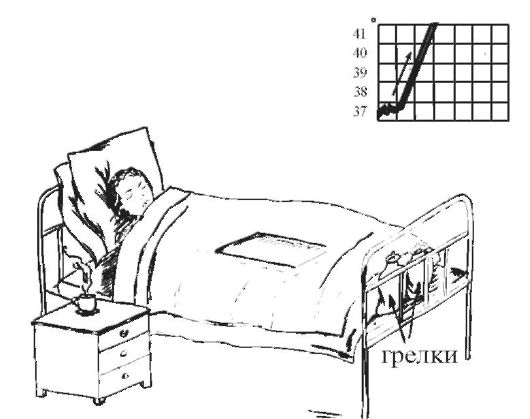
В развитии гипертермии различают три основных периода: постепенного повышения температуры тела, максимального ее повышения и снижения.
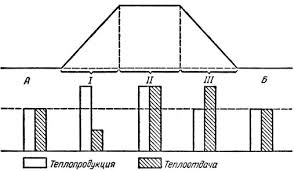
1. В периоде повышения температуры тела основным клиническим симптомом является ознобом, который сопровождается сократительным термогенезом и увеличением теплопродукции. Также могут быть головная боль, ухудшение общего состояния. В этот период ребенку холодно и мероприятия по уходу должны быть направлены на согревание ребенка. Его следует тщательно укрыть одеялом, к ногам приложить теплую грелку, напоить крепким чаем. В помещении, где находится ребенок, не должно быть сквозняков.
2. Период максимального повышения температуры тела характеризуется ухудшением общего состояния: появляется чувство жара, гиперемия кожи, ощущение тяжести в голове, резкая слабость, ломота во всем теле. Нередко отмечаются судороги (фебрильные). Возможны бред и галлюцинации. В это время ребенку жарко и мероприятия по доврачебной помощи и уходу должны быть направлены на увеличение теплоотдачи и уменьшение теплопродукции.
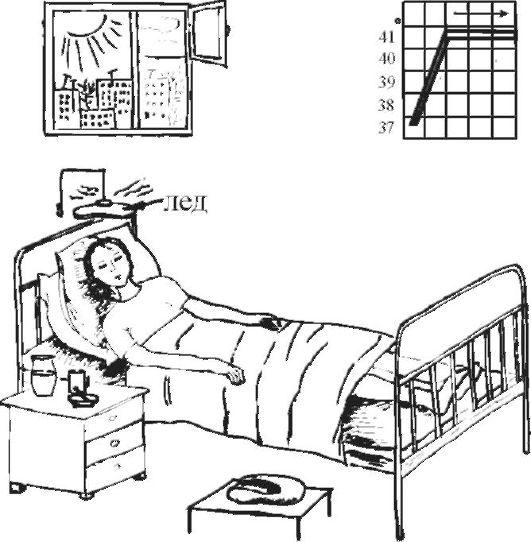
Увеличение теплоотдачи осуществляется физическими методами:
ребенка раздеть;
растереть кожу полуспиртовым раствором (водкой) до появления гиперемии кожи;
приложить холод (пластиковые бутылки с холодной водой или льдом) на область крупных сосудов (через пеленку) – на подключичную, подмышечную, паховую области, область печени, верхняя треть передней поверхности бедра;
компрессы на лоб, руки и ноги с использованием уксусной воды (1 столовая ложка уксуса на 1 литр воды);
Уменьшение теплопродукции достагается за счет применения лекарственных препаратов (панадол, аспирин и др.).
Ребенка в период максимального повышения температуры тела следует часто и обильно поить: давать жидкость в виде фруктовых соков, морсов, минеральных вод. При повышении температуры тела выше 37 °С на каждый градус требуется дополнительное введение жидкости из расчета по 10 мл на 1 кг массы тела.
Пример. Ребенку 2 года, вес 15 кг. Температура тела 39 °С.
На каждый градус выше 37 нужно давать: 15x10=150 мл жидкости.
Если таких градусов 2 (39 – 37 = 2), следовательно, нужно дать:
150x2=300 мл жидкости дополнительно к суточной потребности.
3. Период снижения температуры тела может протекать критически либо литически. Быстрое падение температуры тела (с 40 до 36 °С) называют критическим. Одновременно происходит резкое снижение сосудистого тонуса и артериального давления. Пульс становится слабым, нитевидным. У ребенка развиваются слабость, обильное потоотделение, конечности становятся холодными на ощупь. Ребенку в это время холодно. Мероприятия по уходу направлены на согревание ребенка: к телу и конечностям прикладывают грелки, дают крепкий теплый чай. Ребенка необходимо переодеть в чистое и сухое белье, предварительно насухо вытерев тело, особенно складки. Если требуется, то меняют также постельное белье. Необходимо контролировать величину артериального давления. При гипотонии вводится кордиамин или кофеин.
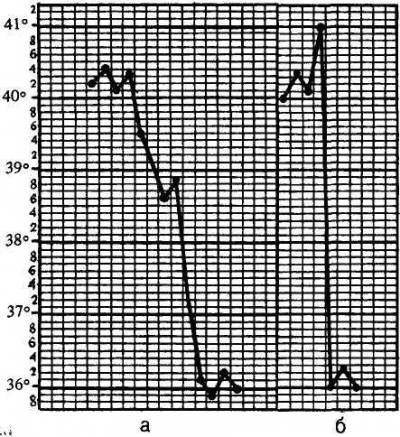
Литический (а) и критический (б) варианты снижения температуры тела
Постепенное снижение температуры тела, называемое литическим, сопровождается небольшой испариной и умеренной слабостью. Ребенок спокойно засыпает. Специальных мероприятий по уходу не требуется.
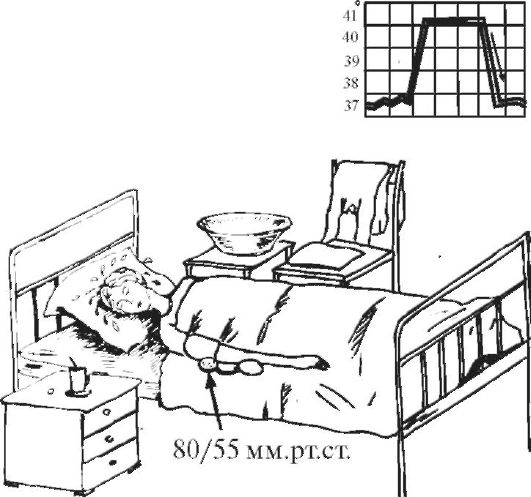
Температурящий ребенок нуждается в назначении соответствующей диеты. Учитывая снижение аппетита, кормить больного ребенка нужно чаще и дробными порциями, уменьшив в рационе количество белка животного происхождения. При уходе за температурящими больными тщательно следят за состоянием кожных покровов и слизистых оболочек, принимают меры для предупреждения пролежней.
