
- •Патофизиология печени
- •Морфофункциональная единица печени –
- •Васкуляризация печени
- •Основные функции печени:
- •АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
- •Этиология заболеваний печени
- •Этиология и патогенез вирусных гепатитов
- •I.Вирус гепатита А
- •II. Вирус гепатита В
- •гепатитах
- •гепатит А
- •Недостаточность печени
- •ПН делится на виды по
- •Этиология печеночной недостаточности
- •Этиология печеночной недостаточности
- •Патогенез печеночной недостаточности
- •Проявления и механизмы печеночной недостаточности:
- •Проявления и механизмы печеночной недостаточности:
- •Проявления и механизмы печеночной недостаточности:
- •Проявления и механизмы печеночной недостаточности:
- •Проявления и механизмы печеночной недостаточности:
- •Проявления и механизмы ПН:
- •Проявления и механизмы печеночной недостаточности:
- •Пигментный обмен
- •Надпеченочная желтуха
- •Дифференциальная
- •Печеночная желтуха
- •желтухи
- •Энзимопатическая форма паренхиматозной желтухи
- •Желчь
- •Литогенность желчи
- •Подпеченочная желтуха
- •Подпеченочная желтуха
- •Холемия
- •Показатели
- •Печеночная кома
- •Печеночно-клеточная кома
- •Печеночно-клеточная кома
- •Церебротоксины
- •Церебротоксины
- •Аммиакогенная (шунтовая)кома
- •Аммиакогенная (шунтовая) кома
- •Цирроз печени
- •Механизмы развития энцефалопатии
- •Механизмы развития энцефалопатии
- •Основные признаки печеночной энцефалопатии
- •Лабораторные индикаторы повреждения печени
- •Принципы терапии заболеваний печени
- •Спасибо за внимание

Проявления и механизмы печеночной недостаточности:
Нарушение участия печени в липидном обмене.
Характеризуется снижением способности гепатоцитов:
а) превращать более атерогенную форму холестерина (свободный холестерин) в менее атерогенный холестерин-эстер и б) образовывать фосфолипиды, обладающие антиатерогенным действием.
Оба эти изменения ведут к увеличению в крови уровня свободного холестерина и к снижению антиатерогенных фосфолипидов, что способствует отложению холестерина в стенках сосудов и развитию атеросклероза.

Проявления и механизмы печеночной недостаточности:
3. Нарушение участия печени в белковом обмене. Включает три вида изменений:
а) снижение синтеза гепатоцитами альбуминов, что ведет к гипоальбуминемии и гипоонкии крови, б) уменьшение биосинтеза ферментов и белков - прокоагулянтов (протромбина, проакцелерина, проконвертина,
в)уменьшение всасывания в кишечнике жирорастворимого витамина K,
г) снижение активности процесса дезаминирования аминокислот и синтеза мочевины из аминогрупп и аммиака, что ведет к снижению в крови содержания мочевины.

 Проявления и механизмы печеночной недостаточности:
Проявления и механизмы печеночной недостаточности:
4. Нарушение биосинтеза гепатоцитами ферментов. Заключается в уменьшении секреции гепатоцитами в кровь образуемых ими ферментов (холинэстеразы, НАД и др.).
Кроме того, повреждение гепатоцитов сопровождается увеличением выхода из них в кровь внутриклеточных ферментов: аланинаминотрансферазы (АЛТ) и глютаматаминотрансферазы (АСТ).

 Проявления и механизмы печеночной недостаточности:
Проявления и механизмы печеночной недостаточности:
5. Расстройство обмена витаминов.
Состоит в:
а) снижение всасывания в кишечнике жирорастворимых витаминов A, D, E, K; б) уменьшении способности гепатоцитов
превращать провитамины в активные витамины (например, каротин в витамин A);
в) торможении процесса образования из витаминов коферментов (например, из пантотеновой кислоты - ацетил коэнзим A, из витамина B1 - кокарбоксилазы пирувата).
Все перечисленные изменения ведут к развитию эндогенных (печеночных) гиповитаминозов.

Проявления и механизмы ПН:
6. Нарушение антитоксической ("барьерной") функции печени. Оно характеризуется снижением обезвреживания печенью:
а) кишечных ядов - фенольных ароматических соединений (фенола, индола, скатола), биогенных аминов (кадаверина, путресцина, тирамина), аммиака; б) ядовитых метаболитов: низкомолекулярных
жирных кислот (валериановой, капроновой), метилированных и аминных производных серусодержащих аминокислот (тауриновой, цистамина, метионина), токсического производного пирувата - ацетонина; в) экзогенных ядов (грибкового, микробного,
паразитарного происхождения, ядохимикатов и др.); снижается также инактивация купферовскими

 Проявления и механизмы печеночной недостаточности:
Проявления и механизмы печеночной недостаточности:
7. Нарушение образования и секреции печенью желчи, что ведет к развитию желтух.
Желтуха – это патологическое состояние, связанное с нарушением образования или выделения желчи и проявляющееся характерными клинико-биохимическими и морфологическими признаками:
а)желтое окрашивание кожных покровов и слизистых,
б)наличие желчных пигментов в тканях и плазме крови,
в)нарушение функции ССС (гипотония и брадикардия) и ЦНС

Пигментный обмен
Клетки печени захватывают непрямой билирубин из крови
ипревращают его в прямой (связанный) билирубин
посредством соединения первого с двумя молекулами глюкуроновой кислоты.
Выделяясь в составе желчи, прямой билирубин в желчевыводящих путях и в верхних отделах тонкого кишечника под влиянием кишечной микрофлоры превращается в уробилиноген, а в толстом кишечнике — в стеркобилиноген. Уробилиноген, всасываясь в тонкой кишке, попадает в кровь системы воротной вены в печень, где захватывается печеночными клетками и подвергается энергозависимому ферментативному разрушению.
В норме в моче уробилиногена нет. Часть стеркобилиногена, всасываясь в нижнем отделе толстой кишки, поступает в геморроидальные вены и далее по портокавальным анастомозам в систему нижней полой вены. Стеркобилиноген проходит почечный фильтр и выводится с мочой, где, окисляясь на воздухе, превращается в стеркобилин(уробилин), придавая ей соломенно-желтый цвет.
Уробилиноген в норме полностью утилизируется
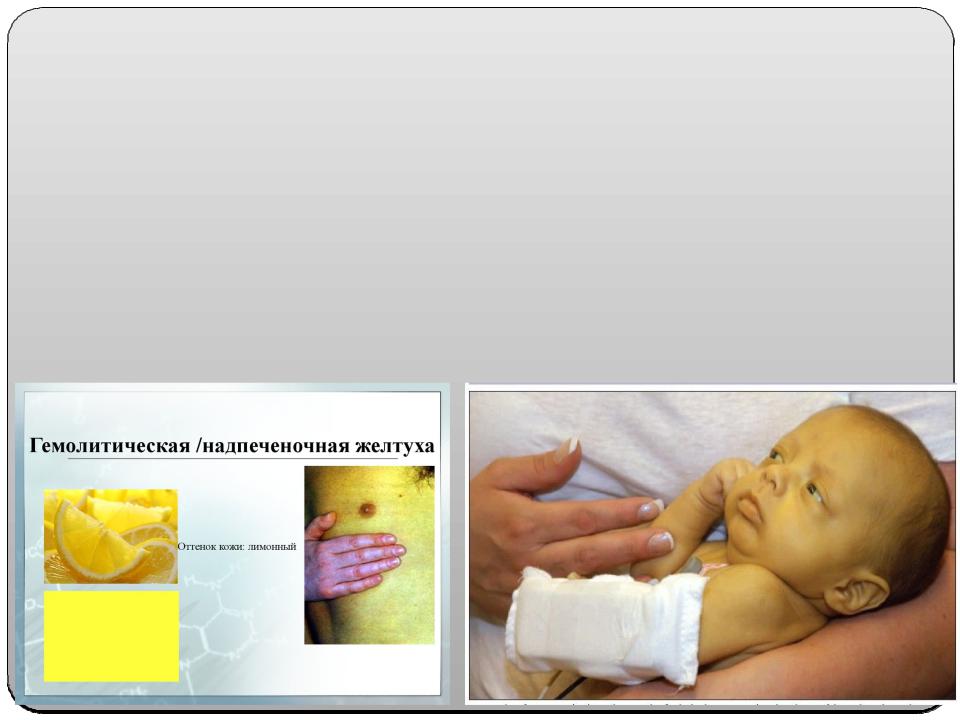
Надпеченочная желтуха
1.Этиология – усиленный гемолиз эритроцитов
2.В крови повышается уровень неконьюгированного билирубина
3.В моче и кале повышается уровень уробилина и стеркобилина

Дифференциальная
диагностика
1.Желтуха новорожденных (ядерная желтуха)
2.Энзимопатические желтухи:
синдром Жильбера–Мейленграхта — в основе
лежит нарушение активного захвата и транспорта непрямого билирубина из крови в гепатоциты (вследствие генетического дефекта синтеза фермента). Отмечается гипербилирубинемия за счет непрямого билирубина.
Синдром Криглера–Найяра развивается в
результате дефицита глюкуронилтрансферазы. По этой причине в крови наблюдается возрастание концентрации непрямого билирубина.

Печеночная желтуха
Выделяют печеночно-клеточную (паренхиматозную) и энзимопатическую
разновидности печеночных желтух.
Печеночно-клеточная желтуха развивается из-за поражения гепатоцитов (чаще при вирусном гепатите или токсическом поражении печени), сопровождающегося нарушением всех функций печеночных клеток. В зависимости от степени деструкции печеночных клеток и выраженности нарушения функции печени в целом различают три стадии паренхиматозной желтухи (преджелтушная, желтушная и стадия исхода).
