3 курс / Патанатомия / 1 сем / Лекция 07 (Воспаление 2.0)
.docxБлок 1
ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ - характеризуется преобладанием реакции сосудов микроциркуляторного русла с формированием экссудата, в то время как альтеративный и пролиферативный компоненты менее выражены.
В зависимости от характера экссудата выделяют следующие виды экссудативного воспаления:
1. Серозное воспаление - характеризуется образованием экссудата, содержащего 1,7-2,0 г/л белка и небольшое количество клеток (лимфоциты).
Течение серозного воспаления, как правило, острое.
Причины: термические и химические факторы (ожоги и отморожения в буллезной стадии), вирусы (например, herpes labialis, herpes zoster и многие другие), бактерии (например, микобактерия туберкулеза, менингококк, диплококк Френкеля, шигеллы), риккетсии, аллергены растительного и животного происхождения, аутоинтоксикации (например, при тиреотоксикозе, уремии), укус пчелы, осы, гусеницы и др.
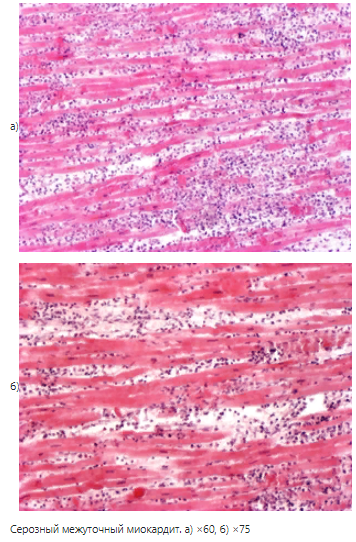
Локализация. Возникает чаще всего в серозных оболочках, слизистых, коже, реже во внутренних органах (в печени экссудат накапливается в перисинусоидальных пространствах, в миокарде – между мышечными волокнами, в почках – в просвете клубочковой капсулы, в строме).
Морфология. Серозный экссудат представляет собой слегка мутноватую, соломенно-желтого цвета, опалесцирующую жидкость. Он содержит, главным образом, альбумины, глобулины, лимфоциты, единичные нейтрофилы, мезотелиальные либо эпителиальные клетки и внешне напоминает транссудат. В серозных полостях макроскопически экссудат от транссудата можно отличить по состоянию серозных оболочек. При экссудации в них будут все морфологические признаки воспаления, при транссудации – проявления венозного полнокровия.
Исход серозного воспаления обычно благоприятный. Даже значительное количество экссудата может рассасываться. Во внутренних органах в исходе серозного воспаления при хроническом его течении иногда развивается склероз. М.б. переход в другие формы.
Значение определяется степенью функциональных нарушений. В полости сердечной сорочки воспалительный выпот затрудняет работу сердца, в плевральной полости приводит к сдавлению легкого.
2. Катаральное воспаление – характеризуется наличием слизи в экссудате.
Локализация: на слизистых оболочках ЖКТ, дыхательных путей, где много слизи (продукт секреции бокаловидных клеток или слизистых желез).
Течение: острое.
Макро: экссудат белесоватый, более густой; слизистая утолщена, отёчная, розовая, тусклая, покрыта слизью.
Исход: выздоровление (рассасывание экссудата), но менее быстрое; переход в другие формы.
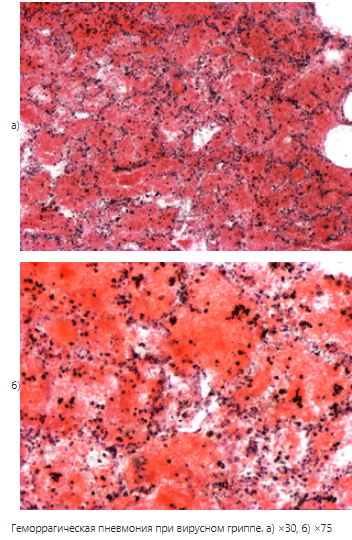
3. Геморрагическое воспаление – наличие в экссудате большого количества эритроцитов, по внешнему виду – красный экссудат.
Причины: вирусный грипп, чума, сибирская язва, натуральная оспа и при геморрагическом диатезе (синдроме). Геморрагическое воспаление – признак тяжелого состояния организма или тяжелой инфекции.
Локализация: кожа, слизистые оболочки, лёгкие, л/у, оболочки и вещество головного мозга.
Исходы – рассасывание экссудата редко и на вершине воспаления возможна смерть.
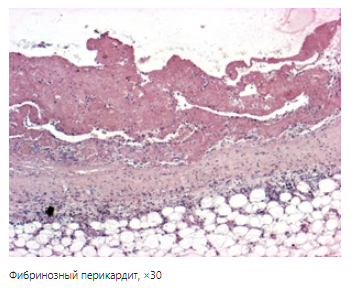
4. Фибринозное воспаление – образование плотного экссудата, беловатый (рыхлые массы в виде пленок на поверхности слизистых, серозных оболочек, в просвете альвеол).
Причины: бактериальные инфекции (дифтерия, дизентерия, туберкулез, пневмококковая инфекция – фибринозно-гнойное), при инфекционно-аллергических заболеваниях (ревматизм), аутоинтоксикациях (уремия), отравление сулемой.
Условия: резкое увеличение проницаемости сосудов→выпотевание из сосудов фибриногена + повреждение ткани→выход тканевой тромбокиназы→образование фибрина (альтеративно-экссудативное воспаление).
В зависимости от глубины повреждения тканей различают:
- крупозное – пленка фибрина на поверхности органа не связанная с подлежащей тканью, легко снимается, нет выраженного некроза. На слизистых, покрытых цилиндрическим (однослойным) эпителием (лёгкие, серозные оболочки, гортань).
- дифтероидное – некроз поверхностных слоев слизистой (до 1/2) и пленка связана плотно с подлежащими тканями, не снимается (многослойный эпителий);
- дифтеретическое – глубокий некроз слизистой и подслизистой оболочки и пропитывание экссудатом слоев, пленка не снимается, при отторжении образуется язва (многослойный эпителий).
Исходы:
1. Отторжение экссудата во внешнюю среду;
2. Организация;
3. Петрификация (панцирное сердце);
4. Рассасывание экссудата (возможно при наличии лейкоцитов).
5. Нагноение.
Блок 2
5. Гнойное воспаление – характеризуется наличием в экссудате большого количества ПЯЛ и белка и выглядит непрозрачной мутной жело-зеленоватой жидкостью разной консистенции.
Причины:
– гноеродные кокки;
– палочки, в том числе и условно патогенные (синегнойная, вульгарный протей);
– асептическое гнойное воспаление – химический фактор (скипидар).
5 клинико-анатомических форм гнойного воспаления – фурункул, карбункул, флегмона, абсцесс и эмпиема:
1) Фурункул – острое гнойное воспаление волосяного мешочка и прилежащей сальной железы.
Причины: стафило- и стрептококи.
Предпосылки:
Общие: снижение общей реактивности (авитаминоз, голодание), сахарный диабет, переохлаждение, стресс.
Местные: микротравмы (даже одеждой), загрязнение кожи (профессиональное загрязнение кожи).
Локализация: шея, подмышечная область, поясница, спина, ягодицы. Опасны фурункулы лица, особенно носо-губного треугольника.
Макро: начинается с появления плотного болезненного узелка 0,5-1 см в диаметре. На 4-5 день в центре появляется гнойная головка. Ограниченный инфильтрат, конусовидной формы, ярко-красного цвета с гиперемией вокруг и на вершине – желто-зеленая головка (6-7 день).
Осложнения:
1. Интоксикация, высокая температура.
2. Распространение инфекции по продолжению и развитие флегмоны. По лимфатическим сосудам → регионарный лимфоденит. Гематогенно → гнойный менингит, абсцесс мозга и занос в другие органы и ткани → сепсис.
2) Карбункул – гнойное воспаление несколько рядом расположенных волосяных мешочков и сальных желез.
Причины и локализация – см. фурункул.
Условия: выдавливание фурункула.
Макро: несколько гнойных головок.
Значение: интоксикация, более опасен.
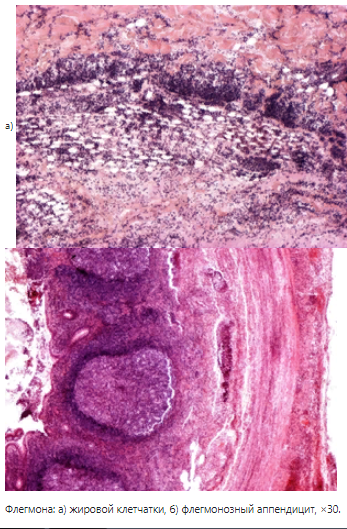
3) Флегмона – разлитое неограниченное гнойное воспаление клетчатки (жировой) или стенки полых органов.
Флегмоны подразделяются в зависимости от локализации: ф. шеи; средостения – медиастинит; - ф.пальцев – панариций; ф.околоногтевого ложа – паранихий; ф. клетчатки окружающей органы – паранефрит, параметрит, парапроктит, параметрит; флегмона стенки полых органов - флегмонозный аппендицит, холецистит, колит.
Протекает тяжело с высокой температурой, интоксикацией, может быть причиной смерти.
Ø Флегмона шеи.
Причины:
1. Патология полости рта и зубо-челюстной системы – стоматиты, кариес, пульпит, периодонтит и флегмона дна.
2. Воспаление миндалин (зева), глотки и распространение инфекции по продолжению → перитонзилярный абсцесс → флегмона шеи. Лимфогенно из зева → в регионарные лимфоузлы → гнойный лимфаденит → периаденит → флегмона шеи.
3. Фурункул.
4. Ранения шеи.
5. Патология органов, проходящих на шеи – воспаление дивертикула пищевода, распадающийся рак пищевода, заболевания гортани (рак, воспаление).
От морфологии и сущности 2 варианта флегмон шеи:
1. Мягкая (банальная) – много ПЯЛ→расплавление.
2. Твердая («деревянистая») – преобладает коагуляционный некроз тканей и альтеративный компонент.
Осложнения: распространение инфекции:
1. Чаще вниз на клетчатку средостения → гнойный медиастинит, перикардит, плеврит.
2. Лимфогенно.
3. Гематогенно – сепсис.
4. Расплавление гнойным экссудатом тканей шеи с вовлечением сосудисто-нервного пучка → кровотечение.
5. Отек гортани → удушье.
6. Нарушение глотания.
7. Интоксикация → смерть.
Ø Медиастинит – передний: осложнение гнойного воспаления органов переднего средостения или переход с шеи; задний: патология пищевода (эзофагит, рак, прободение).
Ø Параорганные флегмоны – связаны с патологией тех органов, где локализуются, например, распадающийся рак почки и паранефрит.
4) Абсцесс – ограниченное гнойное воспаление с некрозом, расплавлением ткани и формированием полости, заполненной гнойным экссудатом. Локализуются во многих местах.
По течению абсцессы бывают острые и хронические, они отличаются морфологически.
Острый абсцесс – полость неправильной формы с неровными краями, стенкой которой является ткань органа в состоянии некроза или инфильтрированная нейтрофилами.
Хронический абсцесс – в стенке появляется пролиферативный компонент. Форма более правильная, уменьшается в объеме, толстая стенка, слои можно различить. Стенка (изнутри наружу) представлена грануляционной тканью (пиогенная мембрана), волокнистой и рубцовой тканью.
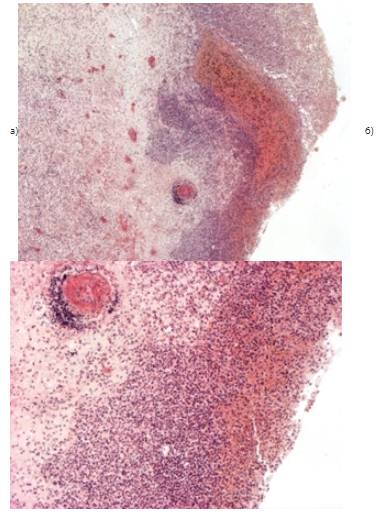
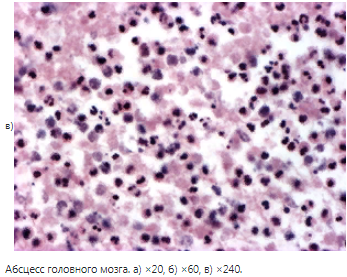
o Абсцесс мозга.
Причины: мирного и военного времени (травмы, ранения).
1. Гнойный отит – инфекция по продолжению → расплавление пирамидки височной кости → остеомиелит → твердая мозговая оболочка → пахименингит → мягкие мозговые оболочки → лептоменингит → абсцесс.
2. Воспаление придаточных пазух носа – синуситы (механизм тот же).
3. Фурункул – и гематогенный занос.
4. Пневмония – гематогенный занос.
5. Сепсис.
6. Гнойный менингит, например при менингококковой инфекции.
Локализация: височная, реже – другие доли.
Опасность:
1. Общемозговая симптоматика.
2. Локальная симптоматика – нарушение слуха, зрения и др.
3. Нейротоксическое действие – некроз нервных клеток.
4. Причина смерти прорыв в желудочки или в субдуральное пространство.
o Абсцесс легких
Причины:
1. Пневмония.
2. Острый бронхит.
3. Бронхо-эктатическая болезнь.
4. Септический распадающийся инфаркт легкого.
5. Распадающаяся опухоль.
6.Гематогенный занос инфекции.
Опасность:
1. Распространение инфекции с прорывом в плевру – пиопневмоторакс, гнойный плеврит.
2. Расплавление сосудов и кровотечение.
3. Хронический абсцесс → амилоидоз.
o Абсцессы печени.
Причины и виды:
1. Пилефлебитические – гнойный пилефлебит – при флегмонозном аппендиците, холецистите, язвенной болезни желудка и кишечника.
2. Холангитические – гнойный холангит, при наличии камней в желчевыводящих путях, флегмонозный холецистит.
3. Реже гематогенный занос по печеночной артерии при сепсисе.
Могут быть множественные и прорыв в брюшную полость → перитонит.
Опасность:
1. Длительная интоксикация.
2. Вторичный амилоидоз.
3. Кахексия.
4. Хроническое малокровие.
5) Эмпиема - гнойное воспаление в предсуществующих полостях.
Э.плевры, перикарда, брюшной полости (перитонит), гайморовых пазух, червеобразного отростка, желчного пузыря.
Причины – патология органов, расположенных рядом с полостью.
6. Смешанное воспаление – смешанный характер экссудата.
В наших примерах флегмоны мы видим, что и жировая клетчатка, стенка полого органа б) диффузно инфильтрированы нейтрофилами.
В другом препарате в ткани головного мозга имеется полость из-за разрушения ткани, по периферии которой ткань с выраженным периваскулярным и перицеллюлярным отёком, пропитана нейтрофилами (окружена ограниченной зоной гнойного воспаления)