
2. Мужские внутренние половые органы
К мужским внутренним половым органам относят предстательную железу, яички, семенные пузырьки.
Предстательная железа вырисовывается непосредственно позади мочевого пузыря и в норме также имеет ровные очертания (рис. 48. ).
Рис. 48. Сонограмма предстательной железы и над ней мочевого пузыря (х).
Ткань
предстательной железы представлена
сплошным чередованием эхо-негативных
 4
см, переднезадний размер ее 1,8—2,5 см,
поперечный — 2,7—4,2 см. Достаточно
четко выделяется капсула железы.
4
см, переднезадний размер ее 1,8—2,5 см,
поперечный — 2,7—4,2 см. Достаточно
четко выделяется капсула железы.
.
Скрынинговым методом исследования предстательной железы является сонография. Она проводится двумя взаимодополняющими методами: трансабдоминальным и трансректальным ультразвуковым сканированием.
Предстательная железа при продольном трансабдоминальном сканировании имеет вид конусовидного образования с четкими контурами, расположенного за мочевым пузырем. Капсула железы выявляется как гиперэхогенная структура толщиной 1—2 мм. Ткань предстательной железы имеет достаточно однородную мелкоточечную структуру. При эхографии, выполненной в строго сагиттальной плоскости, достаточно четко визуализируется шейка мочевого пузыря. У ряда пациентов в виде гипоэхогенных зон определяются передняя фибромускулярная зона и простатическая уретра. При отклонении датчика в стороны от срединной линии отображаются доли предстательной железы и семенные пузырьки.
Семенные пузырьки определяются как парные гипоэхогенные образования, расположенные по заднебоковым поверхностям основания железы (рис. 49.).

Рис. 49. Сонограмма предстательной железы.Продольное трансабдоминальное
сканирование.1 — мочевой пузырь; 2 — предстательная железа; 3 — семенной пузырек.

Рис. 50. Сонограмма предстательной железы, поперечное сканирование.
1 — мочевой пузырь; 2 — предстательная железа.
На поперечных эхограммах предстательная железа представляет собой округлое либо овоидное образование (рис. 50). Кпереди от нее визуализируется мочевой пузырь, кзади — прямая кишка. В норме верхненижний размер (длина) предстательной железы составляет 24—41 мм, переднезадний размер — 16—23 мм, поперечный размер — 27—43 мм. Более точным показателем является объем предстательной железы, который в норме не должен превышать 20 см3. С возрастом отмечается постепенное увеличение размеров предстательной железы.
Трансректальная сонограмма является высокоинформативным методом оценки структуры, размеров и формы железы. На срединно-сагиттальных срезах неизмененная предстательная железа имеет форму удлиненного конуса, суживаясь от своего основания к верхушке, незначительно отклоняясь кпереди. Паренхима железы имеет мелкогранулярную структуру. На эхограммах можно различать центральные и периферические зоны. Периферическая зона характеризуется средней эхогенностью, имеет однородную структуру. Центральная зона менее эхогенна, расположена вдоль простатического отдела уретры. Имеет ячеистую структуру. Переходная зона при эхографии не визуализируется. У пациентов пожилого возраста может отсутствовать дифференциация центральной и периферических зон. В этих случаях необходимо ориентироваться на анатомические критерии локализации эпителиальных зон. Размеры и форма правой и левой долей в норме приблизительно одинаковы.
Простатический отдел уретры имеет вид гипоэхогенной линейной структуры, проходящей от основания к верхушке предстательной железы. Более четко, чем при трансабдоминальной сонограмме, определяется и гипоэхогенная фибромускулярная зона, локализующаяся в передних отделах предстательной железы.
Отчетливо визуализируется капсула железы в виде эхопозитивной структуры с четкими контурами толщиной около 1 мм, а также шейка мочевого пузыря, хорошо ограниченная от основания предстательной железы. Между задней поверхностью предстательной железы и передней стенкой прямой кишки выявляется гипоэхогенное пространство шириной 4—5 мм — перипро-статическая клетчатка.
Семенные пузырьки имеют вид гипоэхогенных симметричных овальных структур с четкими контурами. Размеры семенных пузырьков отличаются большой вариабельностью. Их поперечный диаметр колеблется от 6 до 10 мм у пациентов до 40—50 лет и от 8 до 12 мм у пациентов старше 50 лет. Диаметр семенных пузырьков после эякуляции уменьшается практически вдвое.
КТ- ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
При КТ неизмененная предстательная железа отображается как образование однородной структуры с денситометрической плотностью 30—65 HU (рис. 51.). Расположена на срезах, ниже выхода уретры из мочевого пузыря. Семенные пузырьки определяются за задней стенкой мочевого пузыря, окружены жировой тканью. Располагаются под углом друг к другу. Имеют вид симметричных парных продолговатых образований длиной до 50—60 мм, шириной 10—20 мм, которые переходят в семявыносящие протоки. Отделены от прямой кишки брюшинно-промежностной фасцией. Рядом с семенными пузырьками проходят мочеточники, которые пересекаются в медиальном направлении семявыносящими протоками. КТ малого
таза обладает высокой информативностью при определении анатомо-топографических соотношений, однако является малоинформативной в выявлении структурных изменений предстательной железы.
При КТ не дифференцируются эпителиальные и фибромускулярные зоны в силу их одинаковой рентгеновской плотности. Также невозможна визуализация капсулы железы и простатического отдела уретры.

Рис. 51. КТ предстательной железы.
1 — мочевой пузырь; 2 — головка бедренной кости; 3 — ампула прямой кишки; 4 — внутренняя запирательная мышца; 5 — лонная кость; 6 — предстательная железа; 7 — большая ягодичная мышца.
МРТ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
МРТ сочетает в себе достоинства УЗИ и КТ: метод высокочувствителен для выявления структурных изменений в предстательной железе и дает полную информацию о состоянии окружающих тканей и органов. При использовании аппаратов с высокой напряженностью магнитного поля возможна визуализация различных анатомических структур: фибромускулярной зоны, центральной, переходной и периферических зон. Хорошо дифференцируются семенные пузырьки, простатический отдел уретры, семенной бугорок и капсула железы. Наиболее четко зональное строение предстательной железы отображается на Т2-ВИ. Периферическая зона имеет высокую интенсивность сигнала, переходная и фибромускулярная — низкую, центральная зона представлена сигналами средней интенсивности (рис. 52-53.).
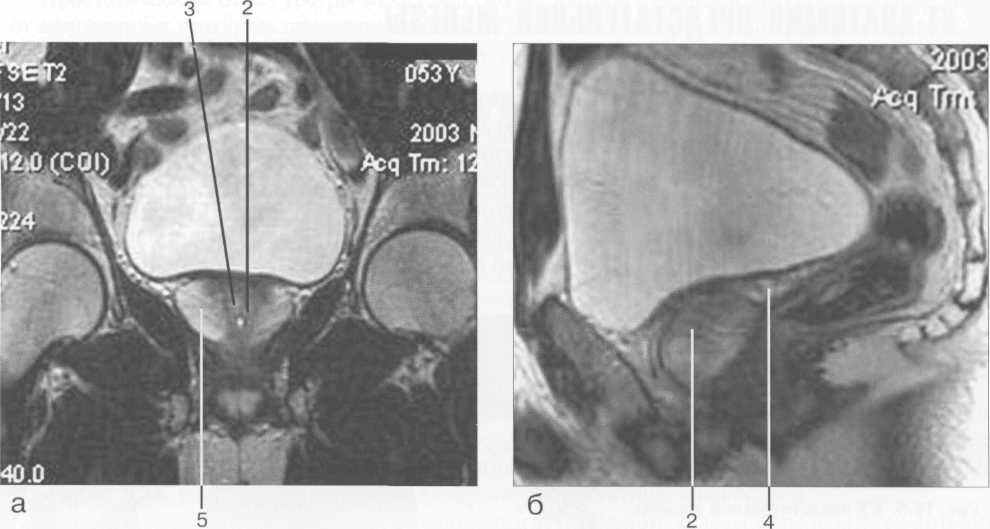
Рис. 52-53. МРТ предстательной железы, Т2-ВИ.
а — корональная плоскость, б — сагиттальная плоскость. Здесь и на рис. 54 и 55:
1 — капсула железы; 2 — уретра; 3 — передняя фибромускулярная зон; 4 — семенные пузырьки; 5 — периферическая зона.

Рис. 54. МРТ неизмененной предстательной железы. Т2-ВИ. Аксиальная плоскость.
Рис. 55. МРТ неизмененной предстательной железы. Т2-ВИ.
Яички
В настоящее время УЗИ является основным методом диагностики заболеваний органов мошонки. На сонограммах (рис. 17.1) яичко имеет правильную овальную форму, четкий ровный контур. Его структура однородная, мелко- или средне-зернистая. Паренхима характеризуется средней эхогенностью. В центральных отделах определяется узкая гиперэхогенная структура линейной или клиновидной формы — средостение яичка (рис. 56.).


Рис. 56. Сонограмма яичка в норме (продольная сканограмма).
Белочная оболочка выявляется в виде гиперэхогенной тонкой линии. Размеры яичка достаточно вариабельны. В среднем они составляют 25x20x4 мм. В большинстве случаев оба яичка имеют одинаковые форму и размеры. Придаток яичка располагается по его заднему краю. В нем выделяют головку, тело и хвост. При сонографии в норме визуализируется лишь головка, которая имеет вид полусферы (рис. 57.).
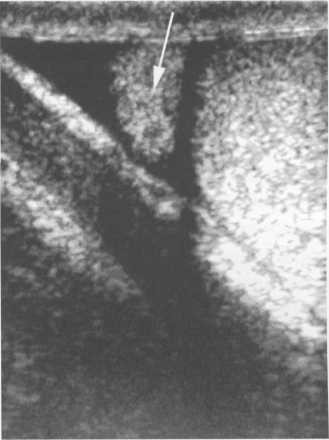
Рис. 57. Сонограмма головки придатка яичка
Размеры головки составляют 10—15 мм.
Эхогенность яичка и придатка приблизительно одинаковы, также как и их структура.
В кровоснабжении органов мошонки принимают участие следующие парные сосуды (рис. 58.):
— яичковая артерия. Питает яичко и его придаток;
— артерия семявыносящего протока. Кровоснабжает семявыносящий проток и придаток яичка;
— кремастерная артерия. Кровоснабжает оболочки семенного канатика и яичка;
— промежностная артерия, передняя и задние мошоночные артерии, также участвующие в кровоснабжении оболочек яичка.

Рис. 58. Схема кровоснабжения яичка.
а — яичковая артерия; 2 — артерия се-мявыносящего протока; 3 — кремас-терная артерия; 4 — капсулярная артерия; 5 — центрипетальная артерия; 6 — возвратная артерия; 7 — средостение яичка; 8 — центрипетальные вены; 9 — центрифугальные вены.

Рис. 59. Васкуляризация неизмененного яичка. Допплеровское картирование.
С помощью импульсной допплерографии оценивается артериальный кровоток, характеризующийся низким общим периферическим сопротивлением. Спектр кровотока представлен широкой систолической и достаточно высокой диастолической составляющими.
Теоретические вопросы к теме:
1. Методы лучевого исследования мочевой системы: рентгенография, экскреторная и ретроградная урография, цистография, КТ, сонография (В-режим), допплерография, дуплексное сканирование, нефросцинтиграфия, ренография, МРТ.
2. Методы лучевого исследования половой системы: метро(гистеро)-сальпингография, КТ, сонография (В-режим), допплерография, дуплексное сканирование, МРТ.
3. Лучевая анатомия мочевой системы.
4. Лучевая анатомия половой системы.
Для проверки уровня подготовки к занятию выполните задания.
