
1. Женские половые органы
Лучевым методам исследования чаще всего подвергаются внутренние женские и мужские половые органы.
К женским внутренним половым органам относят матку, маточные трубы, яичники, молочные железы ( по последней анатомической классификации они называются грудные железы женщин).
Для лучевых методов исследования женских грудных желез применяют
- рентгенографию
-сонографию
-КТ
-МРТ
Рентгенография
Женские грудные железы — парный мягкотканый орган, состоящий из железистой, соединительной и жировой ткани, расположенный на передней грудной стенке от места соединения грудины и ребер до средней аксиллярной линии, со II по VI ребро. Тело железы расположено под кожей в фасциальном футляре, образованном расщепленными листками поверхностной фасции. Жировая клетчатка интимно охватывает тело молочной железы, формируя передний (премаммарный) и задний (ретромаммарный) пласты. При этом в области соска и ареолы слой подкожной жировой клетчатки отсутствует. Соединительнотканные структуры молочной железы представлены собственной капсулой (передний и задний листки расщепленной фасции), отходящими от нее коллагеновыми волокнами в виде связок Купера и нежной фибриллярной тканью, располагающейся между железистыми элементами и структурами, входящими в состав стенок млечных протоков (рис.28.)

Рис. 28. Схематическое изображение анатомического строения молочной железы.
1 — кожа; 2 — премаммарная жировая клетчатка; 3 — связки Купера; 4 — сосок; 5 — паренхима; 6 — задний листок расщепленной фасции; 7 — фасция грудной мышцы; 8 — ретромаммарная жировая клетчатка; 9 — грудная мышца.
Паренхима молочной железы представлена сложными альвеолярно-дольчатыми комплексами, погруженными в соединительнотканную строму и окруженными густой сетью миоэпителиальных элементов, кровеносных и лимфатических сосудов, нервных окончаний.
Дольки представляют собой группу альвеол (150—200) с общим выводным (внутридольковым) протоком (рис. 29.).

Рис. 29. Схема строения системы млечных протоков молочной
железы.
1 — дольки; 2 — внутридольковый (терминальный) млечный проток; 3 — внутридолевой (сегментарный) млечный проток; 4 — млечный синус; 5 — выводной проток; 6 — сосок.
Внутридольковые протоки объединяются в междольковые. Последние дают начало внутридолевым выводным протокам, которые, выходя за пределы доли, становятся междолевыми. Междолевые протоки, сливаясь, образуют систему крупных собирательных протоков, которые в своей дистальной части веретенообразно расширяются, образуя млечный синус (рис. 29. ).
Дольки, в свою очередь, объединяются в более крупные образования — доли. Каждая молочная железа состоит в среднем из 15—20 долей.
Рентгенологическое изображение молочной железы индивидуально и зависит от возраста, гормонального статуса, фазы менструального цикла и индивидуальных особенностей женщины.
Рентгенологическая картина молочной железы складывается из изображения кожи, подкожной жировой клетчатки, железистой ткани, соединительнотканной стромы, кровеносных сосудов (рис. 30.).
Кожа визуализируется в виде теневой полоски толщиной 0,5—2,0 мм. Толщина кожи примерно одинакова на всем протяжении, кроме переднего отдела, где она увеличивается и переходит в дисковидное затемнение, соответствующее ареоле. Наружный контур ареолы, как и наружный контур кожи, ровный и четкий, но иногда может быть несколько зазубренным за счет мелкой складчатости, вызванной сокращением гладких мышц околососковой области.

Рис. 30. Рентгеноанатомия молочной железы.
1 — кожа; 2 — сосок; 3 — премаммарная жировая клетчатка; 4 — связки Купера; 5 — фибро-гландулярная ткань.
От внутреннего контура кожи отходят тяжи, соответствующие связкам Купера. Внутренний контур кожи может быть неровным и прерывистым в местах, где к соску подходят млечные протоки. Сосок располагается на передней поверхности ареолы и выступает в виде однородной тени конической или цилиндрической формы с четкими ровными или волнистыми контурами.
Премаммарное пространство представляет собой зону просветления между кожей и железистой тканью за счет наличия там жировой ткани. Толщина жирового слоя премаммарной зоны зависит от возраста, конституции, гормонального статуса женщины и составляет 3—30 мм. Толщина премаммарного пространства увеличивается от ареолы к основанию железы
Железистый треугольник, или тело молочной железы, имеет вид треугольника или полуовала, расположенного между премаммарной клетчаткой и ретромаммарным пространством. Вершина треугольника направлена к соску, основание — к грудной клетке (рис. 31.).

Рис. 31. Рентгеноанатомия молочной железы.
1 — премаммарная жировая клетчатка; 2 — железистый треугольник; 3 — ретромаммарная жировая клетчатка.
Морфологической основой железистого треугольника является железисто-соединительнотканный комплекс. Тень железистого треугольника достаточно плотная, неоднородная. Интенсивность тени зависит от количества жировой клетчатки, возраста, гормонального статуса женщины. Неоднородность тени железистого треугольника обусловлена включением млечных протоков, сосудов и долек, создающих тени различной величины, формы и положения.
Млечные протоки. Каждая железистая долька заканчивается терминальным млечным протоком. При слиянии нескольких терминальных млечных протоков образуются более крупные — долевые, а затем главные протоки, которые открываются 8-12 отверстиями на соске. Ширина главных млечных протоков не превышает 2,5—3,0 мм. На бесконтрастных маммограммах вблизи соска могут быть видны дистальные отделы млечных протоков. Они имеют вид параллельных линейных структур, имеющих одинаковую ширину просвета. Разветвления млечных протоков получают отображение только при их искусственном контрастировании — дуктографии (рис. 32.).

Рис. 32. Дуктограмма в косой медиолатералыюй проекции.
Пациентка А., 67 лет. Центрально расположенная система млечных протоков. Протоки не расширены, атрофичны, до 1 мм в диаметре.
На маммограммах молочная железа имеет коническую или полусферическую форму, сосок хорошо развит и четко определятся. Происходит дифференцировка на паренхиму и строму, расширяется премаммарное пространство, появляются мелкие тени венозных сосудов и связок Купера. Тень железистого треугольника становится неоднородной, с волнистым наружным контуром за счет увеличения размера железистых долек. За соском появляются тяжистые образования — изображения млечных протоков. Чем больше было родов у женщины, тем шире и на большем протяжении видны млечные протоки.
По соотношению железистой, фиброзной и жировой тканей в репродуктивном периоде выделяют три рентгенологических типа строения молочных желез:
1) фиброгландулярный тип строения — в молочной железе хорошо развита железистая ткань, фиброзная ткань выражена в перегородках и протоках, а количество жировой ткани — минимально (рис. 33.);

Рис. 33. Маммограмма в косой медиолатеральной проекции.
Пациентка К., 31 год. Молочная железа с хорошо развитой железистой тканью. Фиброгландулярный тип строения молочной железы.
фиброзно-жировой тип строения — железистая ткань выражена умеренно, соотношение железистой и жировой ткани примерно одинаково, на фоне жировой ткани могут быть видны протоки (рис. 34.);


Рис. 34. Маммограмма в косой медиолатеральной проекции.
Пациентка П., 34 года. Молочная железа с хорошо выраженной железистой тканью и замещением части железистых долек жировой тканью.
3) жировой тип строения — железистая ткань выражена слабо, жировая ткань преобладает над плотными структурами (рис.35.).

Рис. 35. Маммограмма в косой медиолатеральной проекции.
Пациентка В., 41 год. Начальные проявления жировой инволюции. Петлистый рисунок молочной железы.
Сонография грудных желез женщин проводится на 9—10-й день менструального цикла, методика технически проста, но особенность ее заключается в особой тщательности и обязательной последовательности осмотра. Для стандартизации методики и оценки локализации патологических процессов используется общепринятое деление молочных желез на четыре квадранта: верхненаружный, нижненаружный, нижневнутренний, верхневнутренний (рис. 36.).

Рис. 36. Схема деления молочной железы на квадранты.
Правая молочная железа Левая молочная железа
При сонографии оцениваются все структуры молочной железы: сосок, маммарная жировая клетчатка, связки Купера, паренхима железы, млечные протоки, ретромаммарная область, зоны регионарного лимфооттока (рис. 10.17).
Кожа на эхограмме представлена ровной гиперэхогенной линией толщиной 1,0—5,0 мм (см. рис. 37.). У женщин пожилого возраста кожа приобретает трехслойную структуру и визуализируется в виде двух гиперэхогенных линий, разделенных тонкой гипоэхогенной прослойкой. Изменения контуров и толщины кожных покровов сопровождает воспалительные, рубцовые и опухолевые процессы.
Сосок на эхограмме визуализируется как округлое, хорошо отграниченное образование средней или низкой эхогенности (рис. 37.). По бокам от изображения соска могут прослеживаться симметричные акустические тени. Часто за соском определяется сплошная акустическая тень, обусловленная плотными соединительнотканными структурами млечных протоков. В таких случаях использование косых проекций сканирования позволяет получить четкое изображение позадисосковой области.
Подкожная область представлена на эхограмме премаммарной жировой клетчаткой, подкожными лимфатическими сосудами, передним листком расщепленной фасции.
Количество жировой клетчатки варьируется в зависимости от возраста женщины и размера молочных желез. У женщин молодого возраста премаммарный слой определяется в виде тонкого гипоэхогенного пласта. По мере увеличения возраста и нарастания процессов инволюции количество подкожной клетчатки увеличивается, структура ее становится неоднородной, с гиперэхогенными линейными включениями соединительной ткани.
Подкожные лимфатические сосуды в норме не визуализируются. При воспалительной или опухолевой инфильтрации лимфатические сосуды расширяются и выявляются в виде продольных и поперечных гипоэхогенных трубчатых структур, идущих к коже (рис. 37.).

Рис. 37. Ультразвуковая анатомия молочной железы.
I — кожа; 2 — премаммарная жировая клетчатка; 3 — передний листок расщепленной фасции; 4 — паренхима (фиброгландулярная ткань); 5 — задний листок расщепленной фасции; 6 — фасция грудной мышцы; 7 — грудная мышца; 8 — плевра; 9 — ребро.
Паренхима железы (фиброгландулярный комплекс). Эхоструктура паренхимы зависит от возраста, гормонального статуса пациентки, фазы менструального цикла, в которую проводится обследование.
У женщин репродуктивного возраста паренхима визуализируется в виде единого пласта железистой ткани средней эхогенности (рис. 38.). В поздний репродуктивный и предменопаузальный периоды на фоне железистых структур появляются гипоэхогенные включения жировой ткани и гиперэхогенные участки фиброза и соединительнотканные включения. Эхогенность фиброгландулярной ткани прогрессивно увеличивается с возрастом женщины: от средней в репродуктивном возрасте, повышенной в предменопаузальном возрасте, до значительно повышенной в постменопаузальном возрасте.

Рис. 38. Ультразвуковое изображение паренхимы молочной железы.
1 — паренхима; 2 — млечные протоки
КТ грудных желез женщины
Выделяют четыре компьютерно-томографических структурных типа грудных женских желез в соответствии с функциональными возрастными периодами женщины.
Первый структурный тип — одиночный полигональный — характерен для девушек и женщин до 25 лет. Железистая часть занимает всю площадь молочной железы и представлена гомогенной гиперденсисвностю.
Второй структурный тип — полосовидно-ячеистый — соответствует функционально-активной грудной железе у женщин до 40 лет. Железистая часть несколько уменьшается в размерах, становится менее плотной и гомогенной. Структурный рисунок ее состоит из ячеек и широких полосовидных линий.
Третий структурный тип — среднеочаговый — соответствует началу инволютивных изменений в грудных железах женщин в пременопаузе у женщин после 45 лет. Железистая часть представлена среднеочаговыми уплотнениями, которые группируются в верхненаружных квадрантах и суба-реолярных областях, а в остальных отделах преобладает гиподенсивность, соответствующая жировой ткани.
Четвертый структурный тип — линейно-сетчатый — соответствует жировой инволюции молочных желез у женщин в постклимактерическом периоде. Изображение представлено гиподенсивностью от жировой ткани и узкими линейными структурами, образующими сетчатый рисунок.
КТ молочных желез назначается как дополнительный метод обследования в следующих случаях:
— для определения метастазов в регионарные лимфоузлы;
— при раке молочной железы, расположенном в ретромаммарном пространстве, для установления истинных размеров опухоли и ее соотношения с мягкими тканями передней грудной стенки;
— при рецидивах рака молочной железы после радикальных секторальных резекций и мастэктомий для определения степени инвазии в грудную стенку;
— при инфильтративно-отечной форме рака молочной железы для определения локализации опухолевого узла и состояния грудных мышц на стороне поражения;
— для планирования лучевой терапии как первичной опухоли, так и зон регионарного метастазирования.
МРТ
МРТ грудных женских желез не позволяет провести четкую дифференцировку между нормальной железой и непролиферативными формами мастопатии.
МРТ всегда выполняется после традиционного лучевого обследования, и полученные данные оцениваются комплексно.

Рис. 39. МРТ нормальной молочной железы (Т1-ВИ) пациентки 35 лет.

Рис. 40. МРТ нормальной молочной железы (Т1-ВИ) пациентки 35 лет.
Абсолютным показанием к проведению МРТ молочных желез является состояние после оперативного вмешательства и лучевой терапии для проведения дифференциальной диагностики рубцовых изменений и продолженного роста опухоли.
Однако следует помнить, что МРТ информативна не ранее, чем через 6 месяцев после операции и через 18 месяцев после лучевой терапии.
Абсолютным показанием к проведению МРТ молочных желез является также наличие силиконовых протезов, относительным — рентгенологически плотные железы для исключения рентгенонегативного рака молочной железы.
На Т1-ВИ все структуры железы (железистая, соединительная ткань), кроме жира, дают сигнал низкой интенсивности (рис. 39, 40.). В нормальной молочной железе при контрастировании на изображениях наблюдается отсутствие повышения интенсивности сигнала или его незначительное усиление на отсроченных изображениях.
Матка, маточные трубы, яичники
Матка занимает в полости малого таза центральное положение. Ее тело имеет овальную форму, однородную структуру, четкие контуры. Кпереди от нее располагается мочевой пузырь. В матке различают переднюю пузырную поверхность, заднюю прямокишечную поверхность и две боковые поверхности, образующие края матки.
В настоящее время УЗИ женских внутренних половых органов осуществляется с использованием трансабдоминального (ТА) или трансвагинального (ТВ) сканирования, которые взаимно дополняют друг друга.
Матка. Дно матки обычно обращено кпереди, образуя с осью шейки открытый угол, составляющий 70—100°. При наполнении мочевого пузыря этот угол увеличивается. В матке выделяют верхнюю широкую часть — тело и нижнюю узкую — шейку. При ТА сонографии определяют положение матки в малом тазу, ее контуры, структуру тела матки и шейки матки, их длину (продольное сечение), ширину и переднезадний размер (поперечное сечение), оценивают состояние миометрия, эндометрия и эндоцервикса (рис. 41.).


Рис. 41. Схема сонограммы матки.
а — продольное сканирование; б — поперечное сканирование; 1 — матка; 2 — яичники; 3 — М-эхо.
При продольном сканировании матка визуализируется как грушевидное образование, а при поперечном — как овоидное, имеющее средний уровень эхогенности.

Рис. 42. Матка, трансректальное сканирование.
1 — матка; 2 — М-эхо.

Рис. 43. Трансабдоминальная сонограмма. Продольное (а) и поперечное (б) сканирование.
1 — мочевой пузырь; 2 — матка.
Яичники. Для изучения яичников используют продольное или поперечное сканирование полости малого таза. Яичники выглядят как образования овоидной формы, имеющие однородную внутреннюю структуру, среднюю эхогенность. Располагаются яичники сбоку от тела матки, правый чуть выше, чем левый, но могут определяться и кзади от нее или в непосредственной близости к ее углам. Ориентиром их расположения является внутренняя подвздошная вена. Длина яичника составляет в среднем 29 мм, толщина — 19 мм, ширина — 27 мм, средний объем яичника у здоровой женщины детородного возраста — 7,7 см3.
Сонография предоставляет возможность проследить за формированием фолликула в яичнике, определить его размеры и установить время овуляции. Ультразвуковые параметры созревающего фолликула отчетливо коррелируют с тестами функциональной диагностики, уровнем содержания большинства гормонов (ФСГ, ЛГ, пролактина, эстрадиола, прогестерона и др.). Диаметр способного к овуляции фолликула составляет 20 мм и более (максимум до 25 мм), структура его анэхогенная, капсула не выявляется. После овуляции и до 21—22-го дня МЦ на месте фолликула отмечается наличие гипоэхогенного образования того же диаметра (желтое тело), которое также не имеет капсулы и исчезает к моменту начала цикла.
Маточные трубы в норме при УЗИ не визуализируются, что, однако, возможно при УЗИ с применением эхоконтрастных средств (эховиста и др.).
КТ-матки
Матка занимает центральное положение в полости малого таза. Тело матки при КТ имеет овальную форму, однородную структуру, четкие контуры. Кпереди от матки располагается мочевой пузырь (рис. 44). Длина (высота) матки и ее поперечный размер меняются в зависимости от степени наклона кпереди, заполнения мочевого пузыря и прямой кишки. Переднезад-ний размер матки не превышает 50 мм. При резком загибе кпереди наблюдается деформация задней стенки мочевого пузыря. Денсито-метрическая плотность матки составляет 40— 60 HU. Широкие связки матки четко не диффе
ренцируются. Иногда возможна визуализация ее круглых связок, которые определяются в виде тонких линейных структур, идущих от боковых поверхностей дна матки к стенкам таза. Кзади от круглых связок располагаются яичники. На КТ- срезах яичники отображаются в виде однородных образований плотностью 20—30 HU. Их визуализация зависит от фазы менструального цикла, величины яичников и возраста женщины (в менопаузе и препубертатном периоде их визуализация затруднена).
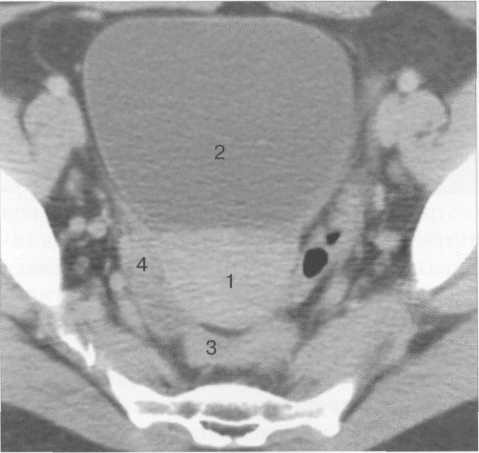
Рис. 44. КТ нормального строения тела матки.1 — матка; 2 — мочевой пузырь; 3 — прямая кишка;4 — яичник.
МРТ МАТКИ И ПРИДАТКОВ
Матка на корональных срезах имеет овоидную форму с характерной зональной архитектоникой (рис. 45.). В теле матки при МРТ на Т2-ВИ прослеживают три слоя: эндометрий, периферический миометрий (среднеинтенсивный сигнал) и внутренний миометрий — соединительная зона, занимающая от 1/3 до '/4 толщины миометрия, характеризующаяся низкоинтенсивным сигналом, сходным с сигналами мышц, что отражает изменения кровотока во внутренних отделах миометрия в зависимости от фазы менструального цикла (рис. 46.).

Рис. 45. МРТ матки в корональной плоскости.
Т2-ВИ с подавлением сигнала от жира (FAT SAT).

Рис. 46. МРТ матки в положении anteflexio.
Сагиттальная плоскость. Т2-ВИ с подавлением сигнала от жира (FAT SAT).
Яичники при МРТ характеризуются изоинтенсивным сигналом на Т1-ВИ и гиперинтенсивным сигналом на Т2-ВИ. Они могут быть либо гомогенными, либо иметь фокальные области повышенного сигнала округлой формы и разной величины, от 5 до 25 мм в диаметре.
Гистеросальпингография (ГСГ) – искусственное контрастирование органов малого таза с последующей рентгенографией.
При ГСГ возможно определение анатомического и функционального состояния канала шейки и полости тела матки, визуализация маточных труб и решение вопроса об их проходимости. Исследование следует проводить в 1-ю фазу МЦ (8—11-й день). Полость матки на ГСГ имеет форму равнобедренного треугольника с ровными внутренними контурами, у вершины которого расположен внутренний зев, переходящий в канал шейки матки. Углы ТМ варьируют по форме и величине в зависимости от тонуса маточной мускулатуры, чаще они имеют округлую или коническую форму, у много рожавших женщин они выражены менее отчетливо.
Маточные трубы занимают разнообразное положение относительно тела матки, чаще располагаются асимметрично с обеих сторон, имеют плавные изгибы. Длина труб составляет 100— 120 мм. Просвет их имеет различную ширину, увеличиваясь от 2—3 мм в интрамуральной части (сфинктер) до 8— 10 мм в ам-пулярной части (область воронки трубы); размеры просвета труб изменчивы, что связано с их перистальтикой. При сохраненной проходимости маточных труб при проведении ГСГ контрастирующее вещество свободно вытекает из ампулярных отделов в полость малого таза.


Рис. 47. Гистеросальпингография. 1 – тень полости матки, 2- тень полости маточных труб.
