
6 Заболевания магистральных сосудов нижних конечностей / Заболевания вен нижних конечностей
.pdf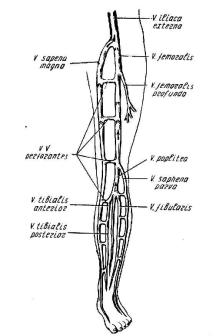
ЗАБОЛЕВАНИЯ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
Анатомия и физиология вен нижних конечностей. Вены нижних конечностей (рис. 107) делятся на поверхностные и глубокие. Связь между ними осуществляется через коммуникантные вены.
Систему поверхностных вен
составляют большая подкожная вена, малая подкожная вена, бедренно-подколенная вена, или задняя кожная вена бедра.
Б о л ь ш а я п о д к о ж н а я в е н а (v. saphena magna) начи-
нается из краевой вены стопы, вен пяточной кости и вен подошвы, поднимается по внутренней поверхности голени и бедра до овального отверстия, где впадает в бедренную вену. На уровне нижнего края пупартовой связки бедренная вена переходит в наружную подвздошную вену, которая, сливаясь с внутренней подвздошной веной, дает начало общей подвздошной вене.
В самый верхний сегмент большой подкожной вены впа-
дают v. pudenda externa, v. epigastrica, v. circumflexa superficialis. Несколько ниже в большую подкожную вену впадают
две крупные добавочные вены – v. saphena accessoria medialis и v. saphena accessoria lateralis.
М а л а я п о д к о ж н а я в е н а (v. saphena parva) является продолжением латеральной краевой вены стопы. Поднимаясь по задней поверхности голени до подколенной ямки, она впадает в подколенную вену. Меж-
426
ду малой и большой подкожными венами имеется большое количество анастомозов.
Глубокая сеть вен нижней конечности представлена парными венами, сопровождающими артерии пальцев, стопы и голени. Передние и задние большеберцовые вены образуют непарную подколенную вену, которая переходит в ствол бедренной вены. Одним из крупных притоков бедренной вены является глубокая вена бедра.
Поверхностные вены соединяются с глубокими венами через систему прямых коммуникантных вен. Они располагаются по медиальной поверхности нижней трети голени, где нет мышц, а также на стопе. Кроме этого подкожные вены соединяются с глубокими венами через мелкие стволы мышечных вен (непрямых коммуникантных вен).
Вены нижних конечностей имеют клапаны, которые препятствуют обратному току крови и способствуют ее продвижению к сердцу. Наибольшее количество клапанов находится в глубоких венах дистальной части конечности. В крупных венах клапаны встречаются реже, а в мелких, диаметром менее 2 мм, вообще отсутствуют. Кроме этого центростремительному продвижению крови из нижних конечностей помогает сокращение сердца, присасывающее действие грудной клетки, а также сокращение мышечного аппарата голени и бедра. Важная роль при этом отводится и тонусу стенки вены.
Скорость кровотока и давление в венах нижних конечностей во многом зависит от физиологического тонуса венозной стенки, особенно вен крупного и среднего диаметра. Сосудистый тонус поддерживается гладкими мышцами, находящимися под воздействием двигательных и чувствительных нервов, а также под влиянием гуморальных и гемодинамических факторов.
Заболевания вен нижних конечностей проявляются различными формами венозной недостаточности. Среди них в клинической практике чаще приходится встречаться с флебопатией, варикозным расширением поверхностных вен (варикозной болезнью) и посттромботической болезнью.
Хроническая венозная недостаточность (ХВН) нижних конечностей - синдром, характеризующийся нарушением кровотока в этом венозном бассейне. Развитие ХВН может быть обусловлено тремя причинами: 1) патологией механизмов, обеспечивающих венозный отток в организме; 2) количественной недостаточностью путей оттока, т.е. уменьшением пропускной способности венозного русла; 3) недостаточностью сердечной деятельности.
427
К л а с с и ф и к а ц и я Х В Н.
Widmer (1978):
I стадия - расширенные подкожные вены, corona phleboectatica;
II cтадия - гиперили гипопигментация с corona phleboectatica или без нее;
III cтадия - открытая или зажившая трофическая язва.
Porter (1988):
класс 0 - асимптомная хроническая венозная недостаточность;
класс 1 - начальные проявления хронической венозной недостаточности (отек в области лодыжек, чувство тяжести), локальные или распространенные вариксы без вовлечения в процесс глубоких вен;
класс 2 - умеренные проявления хронической венозной недостаточности, включая отек, гиперпигментацию, фиброз кожи, без трофических язв; различной степени варикозное расширение вен без вовлечения в процесс глубоких вен;
класс 3 - выраженные проявления хронической венозной недостаточности с различными трофическими нарушениями и вовлечением в процесс глубоких вен.
Флебопатия - наличие симптомов венозного застоя (боли, тяжесть в икроножных мышцах, утомляемость конечностей, небольшая отечность дистальных отделов голени к концу дня) у лиц без клинических и инструментальных признаков органического поражения венозной системы.
Варикозное расширение подкожных вен (варикозная болезнь) является полиэтиологическим заболеванием. Поэтому универсальной теории, объясняющей патогенез этого заболевания, до настоящего времени нет. Можно говорить о факторах, которые способствуют развитию варикозного расширения вен. Эти факторы делятся на предрасполагающие и производящие.
Предрасполагающие факторы приводят к морфологиче-
ским и функциональным изменениям стенок поверхностных вен и их клапанов. К ним относятся слабость мышечно-
428
эластических волокон стенок поверхностных вен и неполноценность их клапанного аппарата, которые могут быть врожденными (конституционально-наследственными) и приобретенными.
Производящие факторы способствуют повышению давления в системе поверхностных вен или в каком-либо ее отделе и тем самым приводят к расширению просвета вен и образованию узлов.
Среди этих факторов выделяют три основных:
1.Затруднение оттока крови из венозной системы нижней конечности. В вертикальном положении человека стенки вен нижних конечностей испытывают очень большое давление изнутри. Поэтому длительная статическая нагрузка, часто возникающее повышение внутрибрюшного давления, связанное с поднятием тяжестей, кашлем, хроническими запорами,
атакже беременность создают условия для затруднения оттока крови от периферии и повышению давления в системе подкожных и глубоких вен. Однако в силу ряда анатомофизиологических условий глубокие вены имеют большую резистентность к возникновению гипертензии, и застой крови в первую очередь сказывается на системе подкожных вен.
2.Сброс крови из глубокой венозной системы в поверхностную из-за недостаточности клапанного аппарата коммуникантных вен и функциональной недостаточности глубоких вен.
3.Сброс крови из артериальной системы в поверхностные вены по артериовенозным коммуникациям. Однако, как показывают данные литературы, этот механизм развития гипертензии в системе подкожных вен признается далеко не всеми авторами.
Повышение давления в подкожных венах нижних конечностей способствует расширению их просвета и развитию недостаточности находящихся в них клапанов. Началом развития недостаточности клапана является расширение комиссуры створок, что приводит к их расслаблению и потере замыкательной функции. Стенки венозных ветвей, отходящих от
429
главного ствола большой подкожной вены, способны противостоять повышению давления в меньшей степени. В результате этого они расширяются заметно больше и приобретают извилистый вид.
Дальнейшее развитие заболевания обусловлено последовательным выходом из строя нижележащих клапанов большой подкожной вены и ее притоков. В той же последовательности развивается варикозное расширение в системе малой подкожной вены.
Последовательность изменений венозного кровотока при варикозной болезни проходит три этапа:
1-й этап - горизонтальный вено-венозный рефлюкс (относительная клапанная недостаточность перфорантных вен);
2-й этап - вертикальный поверхностный рефлюкс (относительная клапанная недостаточность поверхностных венозных магистралей);
3-й этап - вертикальный глубокий рефлюкс (относительная клапанная недостаточность глубоких вен за счет гиперволемии балластной кровью).
Классификация. В клинической практике используется классификация варикозного расширения подкожных вен нижних конечностей, предложенная А.Т.Лидским (1958). Согласно этой классификации различают следующие формы расширения подкожных вен:
1. Цилиндрическую, когда расширенные вены имеют одинаковый диаметр и тянутся вдоль конечности пологой спиралью или по вертикальной линии.
2.Извилистую (змеевидную), когда вена резко удлиняется
ирасполагается под кожей в виде сильно извилистых рельефно выступающих тяжей.
3.Мешотчатую, когда значительно расширенная на всем протяжении вена местами образует мешковидные вздутия, просвечивающие голубоватым цветом сквозь истонченную кожу.
430
4.Рассыпную, когда кроме основных расширенных подкожных вен обнаруживаются многочисленные расширенные мелкие вены.
5.Сочетанную, когда имеет место сочетание мешковидной
иизвилистой или мешковидной и цилиндрической форм расширения.
На совещании ведущих российских флебологов в 2000 г. разработана классификация варикозной болезни, учитывающая форму заболевания, степень хронической венозной недостаточности и осложнения, обусловленные варикозной болезнью.
Формы варикозной болезни:
1- внутрикожный и подкожный сегментарный варикоз без патологического вено-венозного сброса;
2- сегментарный варикоз с рефлюксом по поверхностным
и(или) перфорантным венам;
3- распространенный варикоз с рефлюксом по поверхностным и перфорантным венам;
4- варикозное расширение при наличии рефлюкса по глубоким венам;
Степень хронической венозной недостаточности:
0- отсутствует;
I - синдром «тяжелых ног», преходящий отек;
II - стойкий отек, гиперили гипопигментация, липодерматосклероз, экзема;
III - венозная трофическая язва (открытая или зажившая).
Осложнения:
кровотечение, тромбофлебит, трофическая язва (с указанием локализации и стадии раневого процесса).
Клиническая картина варикозной болезни зависит от стадии заболевания. Принято выделять две стадии течения варикозной болезни поверхностных вен (В.С.Савельев с соавт., 1972): стадию компенсации (А и Б) и стадию декомпенсации (без трофических нарушений, с трофическими нарушениями).
431
Стадия компенсации не сопровождается выраженными расстройствами венозного оттока в конечности и протекает бессимптомно. В этой стадии больные обращаются к врачу только по поводу имеющегося у них косметического дефекта. При объективном обследовании больного с варикозной болезнью в стадии компенсации обнаруживают незначительное или умеренное расширение подкожных вен.
Стадия компенсации А характеризуется отсутствием клинических признаков клапанной недостаточности. Умеренное расширение подкожных вен, при котором с помощью функциональных проб выявляются признаки клапанной недостаточности основных подкожных стволов и перфорантов, относят к стадии компенсации Б.
Стадия декомпенсации проявляется синдромом венозного застоя. В этой стадии больные жалуются на ощущение тяжести в ногах, быструю их утомляемость при пребывании на ногах, особенно в полунаклонном положении. У них появляется желание лечь и поднять ноги выше. При этом чувство тяжести в ногах исчезает. Нередко больные жалуются на появление судорог в икроножных мышцах, особенно в ночное время, которые сопровождаются кратковременными болями.
В стадии декомпенсации наблюдаются небольшие отеки или пастозность в области голеностопного сустава пораженной конечности, которые появляются к вечеру и исчезают после сна.
При осмотре конечности находят заметно выраженное расширение подкожных вен. Они напряжены, имеют тугоэластическую консистенцию. Стенки крупных вен склерозированы, интимно спаяны с кожей, что проявляется образованием углублений кожи после опорожнения венозных узлов.
Постоянный застой крови в дистальных отделах конечностей приводит к развитию здесь трофических нарушений. Первым проявлением этих нарушений является кожный зуд, который становится мучительным после того, как на коже появляются экзематозные дефекты эпидермиса.
432
Самым тяжелым проявлением трофических расстройств, возникающих в стадии декомпенсации, является развитие язв, располагающихся чаще на внутренней поверхности голени в ее нижней трети. Образованию язв предшествует появление пигментации кожи.
Диагностика варикозного расширения вен в большинстве случаев не представляет трудностей, за исключением случаев, когда у больных резко развита подкожная клетчатка в нижних конечностях.
Для установления степени нарушения венозного кровообращения и наличия поражения глубоких вен, а также для выявления поражения клапанного аппарата вен используются специальные приемы исследования венозной системы нижних конечностей.
В клинической практике чаще всего применяется проба
B.Brodie (1846), А.А.Троянова (1888), F.Trendelenburg (1890).
Для выполнения этой пробы больной должен принять положение лежа, поднять исследуемую конечность для опорожнения варикозно расширенных вен. После этого на верхнюю треть бедра накладывают мягкий резиновый жгут и больной встает на ноги. При этом обращают внимание на заполнение кровью подкожных вен. Выделяют 4 варианта оценки результата при проведении этой пробы (Bernsten, 1927):
-положительный результат, когда после снятия жгута подкожные вены быстро заполняются кровью, что свидетельствует о недостаточности клапана устья и стволовых клапанов большой подкожной вены;
-отрицательный результат, когда до снятия жгута по-
верхностные вены быстро заполняются кровью, а после снятия жгута наполнение их не увеличивается, что свидетельствует о несостоятельности клапанов перфорантных вен, но о сохранении функции клапанов большой подкожной вены;
-двойной положительный результат, когда подкожные вены быстро заполняются кровью до снятия жгута, а после удаления жгута напряжение стенок вен не увеличивается, что
433
свидетельствует о недостаточности клапанов как перфорантных вен, так и клапанов большой подкожной вены;
- нулевой результат, когда вены заполняются медленно (в течение 30 сек) при наложенном жгуте и напряжение их не увеличивается после снятия жгута, что свидетельствует о сохранении функции клапанов перфорантных вен и клапанов большой подкожной вены.
Как показала клиническая практика, несостоятельность клапанов подкожных вен имеет место практически у всех больных с варикозной болезнью. Поэтому большой необходимости в использовании пробы Brodie - Троянова - Trendelenburg нет. Более важно для решения вопроса о хирургическом лечении варикозной болезни знать состояние перфорантных вен и проходимости глубоких вен.
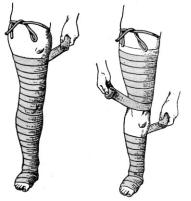
Для выявления несостоятельности перфорантных вен используется проба G.Pratt (1953). Суть этой пробы заключается в следующем (рис. 108). В положении больного лежа на поднятую пораженную конечность накладывают резиновый
|
жгут, сдавливающий подко- |
|||
|
жную вену в верхней трети. |
|||
|
После этого конечность бин- |
|||
|
туют |
эластическим |
бинтом |
|
|
от пальцев стопы до места |
|||
|
наложения жгута и больной |
|||
|
встает на ноги. Эластиче- |
|||
|
ский жгут снимают по од- |
|||
|
ному витку, начиная сверху. |
|||
|
При |
образовании |
между |
|
|
жгутом и турами бинта про- |
|||
Рис. 108. Проба с двумя бинтами |
межутка шириной 10-15 см |
|||
конечность бинтуют вторым |
||||
(по Pratt) |
||||
эластическим бинтом, начиная от места расположения жгута и постепенно опуская вниз вслед за снимаемыми турами первого бинта. Появление напряженного сегмента варикозной вены между двумя бинтами свидетельствует о том, что в этом месте поверхностная
434
вена сообщается с несостоятельным перфорантом. В.Н Шейнис видоизменил пробу Pratt и предложил использовать три жгута, которые накладывают на конечность после опорожнения расширенных вен на уровне верхней трети бедра, над коленным суставом и ниже коленного сустава. При переводе больного в вертикальное положение обращают внимание на состояние подкожных вен. Заполнение вен между жгутами указывает на сообщение подкожной вены с несостоятельными перфорантами. Вместо трех жгутов можно использовать один длинный эластический бинт (И.М.Тальман, 1961), который накладывают на больную конечность с оставлением промежутков между турами бинта. Появление напряженных узлов между турами бинта говорит о наличии несостоятельности перфорантных вен в этой зоне.
Функциональное состояние глубоких вен определяется с помощью «маршевых проб», которые авторы выполняли в разных вариантах.
Проба P.Delbet. Больному, находящемуся в вертикальном положении, на пораженную конечность накладывают резиновый жгут, пережимающий подкожную вену в средней трети бедра. Со жгутом на ноге больной ходит по комнате. Если напряжение подкожных вен при этом уменьшается, проба считается положительной, что указывает на хорошую проходимость глубоких вен. G.Perthes заменил резиновый жгут манжеткой от аппарата для измерения артериального давления.
G.Mayo, а затем G.Pratt предложили свою модификацию маршевой пробы. Они туго бинтовали пораженную конечность эластическим бинтом от пальцев до средней трети бедра, после чего предлагали больному ходить. Если в течение 30 мин ходьбы больной не испытывал боль в ноге, проба считалась положительной и указывала на проходимость глубоких вен.
Проба Hackenbruch - Sicard (кашлевая): при резком повышении внутрибрюшного давления (кашель, натуживание) пальпаторно над паховой складкой в проекции сафено-
435
