
Pulmonology / 2 Пульмология
.pdf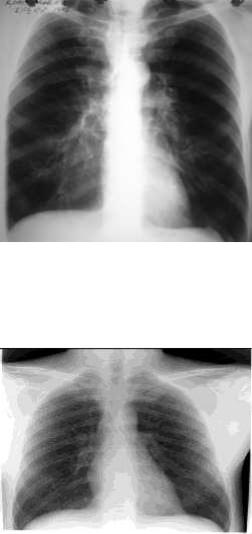
Пульмология:
ХОБЛ:
Определяется усиление или сетчатая деформация легочного рисунка, а также признаки эмфиземы легких: низкое стояние купола диафрагмы и ограничение ее движений, повышение прозрачности легочных полей.
Острый бронхит:
При рентгенологическом исследовании без изменений или могут определяться расширение корней легких, усиление легочного рисунка (больше в нижних отделах).
Хронический бронхит:
Рентгенологические признаки хронического бронхита выявляются лишь у длительно болеющих, при этом характерно усиление и деформация легочного рисунка по петлисто-ячеистому типу, повышение прозрачности легочных полей, расширение теней корней легких. В ряде случаев можно видеть утолщение стенок бронхов вследствие перибронхиального пневмосклероза.
1
Облитерирующий бронхиолит:
При рентгенологическом исследовании может наблюдаться повышенная прозрачность легких (гипервоздушность), реже — слабовыраженная диссеминация по очагово-сетчатому типу. Однако указанные изменения наблюдаются лишь у 50% больных.
Эмфизема лёгких:
Характерными признаками эмфиземы легких являются низкое расположение купола диафрагмы и ее уплощение, заметно сниженная экскурсия диафрагмы; повышенная воздушность легочных полей; увеличение ретростернального пространства
(признак Соколова); обеднение легочных полей сосудистыми тенями (сосудистый рисунок приобретает нитеобразный характер и значительно ослабевает к периферии). Сердечная тень сужена, вытянута ( капельное сердце ).
Астма:
Специфических изменений при рентгенологическом исследовании легких не выявляется. Во время приступа бронхиальной астмы, а также при частых ее обострениях обнаруживаются признаки эмфиземы легких: повышенная прозрачность легких, горизонтальное положение ребер,
2

расширение межреберных промежутков, низкое стояние диафрагмы. При инфекционно-зависимой астме рентгенологическое исследование может выявить признаки, характерные для хронического бронхита, пневмосклероза.
Муковисцедоз:
Рентгенологическое исследование легких — выявляет изменения, выраженность которых зависит от тяжести и фазы течения заболевания. Наиболее характерными изменениями являются:
•усиление и тяжистость легочного рисунка за счет перибронхиальных интерстициальных изменений;
•расширение корней легких;
•картина дольковых, субсегментарных или даже сегментарных ателектазов легких;
•повышение прозрачности легочных полей, преимущественно в верхних отделах, низкое стояние и недостаточная подвижность диафрагмы, расширение загрудинного пространства (проявление эмфиземы легких);
•сегментарная или полисегментарная инфильтрация легочной ткани (при развитии пневмонии).
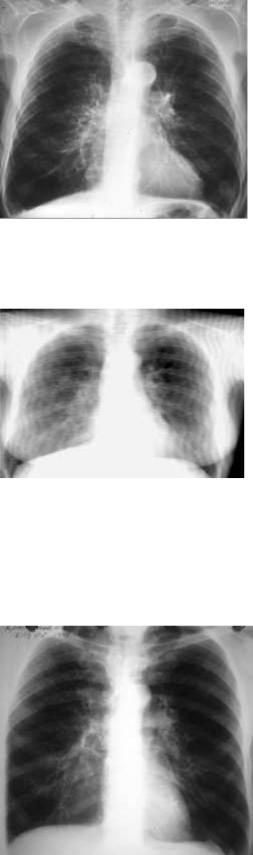
Бронхоэктатическая болезнь:
Рентгенография легких выявляет следующие изменения (предпочтение отдается рентгенографии легких в двух взаимноперпендикулярных проекциях):
•деформация и усиление легочного рисунка за счет перибронхиальных фиброзных и воспалительных изменений; ячеистый легочной рисунок в области нижних сегментов легких;
•тонкостенные кистоподобные просветления (полости) иногда с уровнем жидкости (обычно при значительно выраженных мешотчато-кистозных бронхоэктазах в средней доле);
•уменьшение объема (сморщивание) пораженных сегментов;
•повышение прозрачности здоровых сегментов легкого;
•ампутация корня легкого;
3
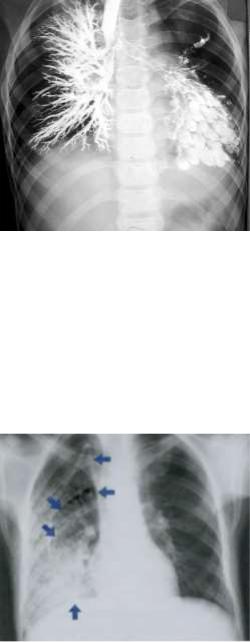
•косвенные признаки бронхоэктазов при их локализации в нижней доле левого и средней доле правого легкого — изменение положения головки левого корня вследствие уменьшения объема нижней доли, разрежение легочного рисунка вздувшейся верхней доли как проявление компенсаторной эмфиземы, смещение сердца влево вследствие сморщивания или ателектаза нижней доли (А. И. Ворохов, Н. Р. Палеев, 1990).
•сопутствующий фиброз плевры в очаге поражения или экссудативный плеврит.
Указанные рентгенологические признаки бронхоэктазий особенно хорошо выявляются с помощью многоосевого рентгенографического суперэкспонированного и томографического исследования.
Пневмония:
Рентгенологическое исследование легких — имеет решающее значение в диагностике пневмонии. Рентгенеграфия легких в 2 проекциях выявляет следующие характерные признаки:
•уменьшение объема соответствующего отдела легких, тяжистость и деформацию легочного рисунка мелко- и среднеячеистого типа;
•очаговые затемнения легких (они могут быть достаточно четкими при выраженной карнификации альвеол);
•перибронхиальную инфильтрацию в пораженном участке легочной ткани;
•проявления регионарного адгезивного плеврита (междолевые, парамедиастинальные спайки, облитерация реберно-диафрагмального синуса).
Абсцесс лёгкого:
При рентгенологическом исследовании до прорыва абсцесса в бронх — инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх — просветление с горизонтальным уровнем жидкости.
4
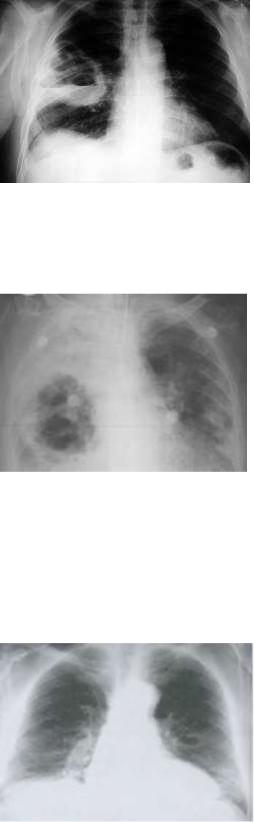
Гангрена лёгкого:
До прорыва в бронх — массивная инфильтрация без четких границ, занимающая одну-две доли, а иногда и все легкое; после прорыва в бронх на фоне массивного затемнения определяются множественные, чаще мелкие просветления неправильной формы, иногда с уровнями жидкости.
Пневмосклероз:
Рентгенологическая картина полиморфна, так как отражает симптоматику и пневмосклероза и сопутствующих ему заболеваний: хронического бронхита, эмфиземы легких, бронхоэктатической болезни и др. Характерны усиление, петлистость и деформация легочного рисунка по ходу бронхиальных разветвлений за счет уплотнения стенок бронхов, инфильтрации и склероза перибронхиальной ткани.
Простая лёгочная эозинофилия:
В легких выявляются негомогенные, с нечеткими контурами очаги инфильтрации различной величины. Они локализуются в нескольких сегментах одного или обоих легких, у некоторых больных очаг инфильтрации невелик и может занимать всего лишь один сегмент. Характернейшей особенностью этих инфильтратов является их летучесть — через 7-8 дней инфильтраты
5

рассасываются, в редких случаях они сохраняются 3-4 недели, но затем бесследно исчезают. У некоторых больных на месте исчезнувшего инфильтрата может сохраняться усиление легочного рисунка в течение 3-4 дней. Летучесть инфильтрата является главным
дифференциально-диагностическим признаком, отличающим это заболевание от пневмонии и туберкулеза легких.
Отёк лёгких:
Рентгенография органов грудной клетки позволяет установить фазу интерстициального или альвеолярного отека легких, скопление транссудата в плевральной полости, изменения размеров сердца. В начальных стадиях накопление жидкости легочной тканью приводит к картине очаговых изменений. Появление феномена «манжетки» вокруг сосудов отражает несостоятельность лимфатических сосудов, обеспечивающих транспорт жидкости из интерстициальной ткани. Симптом «бабочки» скопление жидкости в области корней легких – характерен для ранней стадии отека легких. Позже явления отека становятся более распространенными, появляется плевральный выпот. Жидкость в плевральных полостях отсутствует, если у пациента с отеком легких не было предшествующей хронической сердечной недостаточности.
Идиопатический фиброзирующий альвеолит:
Рентгенография легких — важнейший диагностический метод при ИФА. Обнаруживаются двусторонние изменения преимущественно в нижних отделах легких.
Μ. Μ. Илькович (1998) выделяет три варианта рентгенологических изменений при ИФА: а) преимущественное поражение интерстициальной ткани легких (муральный вариант); б) преимущественное поражение альвеол (десквамативный вариант); в) рентгенологическая картина, соответствующая сотовому легкому .
Вариант с преимущественным поражением интерстициальной ткани характеризуется на начальных этапах болезни понижением прозрачности легких по типу матового стекла , некоторым уменьшением объема нижних долей легких, снижением структурности корней, сетчатой деформацией легочного рисунка, перибронхиально-периваскулярными муфтообразными изменениями. По мере прогрессирования ИФА на фоне грубой тяжистости и перестройки легочного рисунка появляются округлые кистозные просветления диаметром 0.5-2 см ( сотовое легкое ). На поздних стадиях ИФА возможна трахеомегалия и отклонение трахеи вправо. Вариант с
6

преимущественным поражением альвеол (десквамативный вариант) характеризуется двусторонними инфильтративными затемнениями различной выраженности и протяженности.
При формировании легочной гипертензии появляется расширение основных ветвей легочной артерии.
Johnson и соавт. (1997) считают наиболее характерными для ИФА следующие рентгенологические признаки:
•очерченные узелково-линейные затемнения (51%);
•изменения по типу сотового легкого (15%);
•изменения по типу матового стекла (5%).
Экзогенный аллергический альвеолит:
Острая форма ЭАА проявляется распространенными интерстициальными изменениями легких в виде сетчатости, нечеткости контура сосудов, возможны инфильтративные изменения с нечеткими контурами, располагающиеся в нижних отделах обоих легких и субплеврально.
При подострой форме ЭАА выявляются двусторонние мелкоочаговые затемнения 0.2-0.3 см в диаметре (отражение гранулематозного процесса в легких). После прекращения воздействия этиологического фактора эти изменения в легких постепенно исчезают в течение 1-2 мес. При продолжающемся контакте с аллергеном уже в подострои стадии появляются выраженные признаки интерстициального фиброза.
При хронической форме ЭАА выявляются характерные признаки выраженного фиброза легких: распространенная ячеистая деформация легочного рисунка, диффузные сетчатые и линейные тени, картина сотового легкого , признаки сморщивания легкого, легочной гипертензии.
Саркоидоз:
Рентгенологическому методу придается огромное значение в диагностике саркоидоза, особенно если речь идет о формах заболевания, не проявляющихся отчетливой клинической симптоматикой. Как указывалось выше, на основании данных рентгенологического исследования Wurm даже выделяет стадии саркоидоза.
Основными рентгенологическими проявлениями саркоидоза легких являются следующие:
а) увеличение внутригрудных лимфатических узлов (лимфаденопатия средостения) наблюдается у 80-95% больных и по существу является первым рентгенологическим симптомом саркоидоза (I стадия саркоидоза легких по Wurm). Увеличение внутригрудных (бронхопульмональных) лимфатических узлов обычно двустороннее (иногда одностороннее в начале заболевания). За счет
7
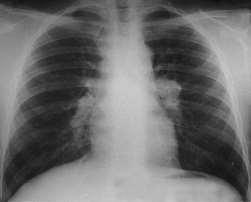
увеличения внутригрудных лимфатических узлов происходит увеличение и расширение корней легких. Увеличенные лимфоузлы имеют четкие полициклические очертания и однородную структуру. Очень характерен ступенчатый контур изображения лимфоузлов за счет наложения теней передних и задних групп бронхопульмональных лимфоузлов. Возможно также расширение срединной тени в области средостения за счет одновременного увеличения паратрахеальных и трахеобронхиальных лимфатических узлов. Приблизительно у У3-'/4 больных в увеличенных лимфоузлах обнаруживаются обызвествления — кальцинаты различной формы. Кальцинаты обычно выявляются при длительном течении первично-хронической формы саркоидоза. В некоторых случаях увеличенные внутригрудные лимфоузлы сдавливают близлежащие бронхи, что приводит к появлению участков гиповентиляции и даже ателектаза легких (редкий симптом).
б) рентгенологические изменения в легких зависят от длительности течения саркоидоза. На ранних стадиях заболевания отмечается обогащение легочного рисунка за счет перибронхиальных и периваскулярных сетчатых и тяжистых теней (II стадия по Wurm). В дальнейшем появляются очаговые тени различной величины округлой формы, двусторонние, разбросанные по всем легочным полям (ПБ-ПВ-ИГ стадии по Wurm в зависимости от величины очагов). Очаги располагаются симметрично, преимущественно в нижних и средних отделах легких. Характерно более выраженное поражение прикорневых зон, чем периферических отделов. При рассасывании очагов легочный рисунок постепенно нормализуется. Однако, при прогрессировании процесса наблюдается интенсивное разрастание соединительной ткани — диффузные пневмосклеротические изменения ( сотовое легкое ) (III стадия по Wurm). У некоторых больных при этом могут наблюдаться крупные образования сливного типа. Возможны атипичные рентгенологические изменения в легких в виде инфильтративных изменений. Вероятно также поражение плевры с накоплением жидкости в плевральных полостях.
Гистиоцитоз:
Обычно выделяют 3 рентгенологических стадии заболевания.
Первая стадия характерна для ранней фазы гистиоцитоза X. Основные ее проявления — наличие двусторонних мелкоочаговых затемнений на фоне усиления легочного рисунка. Мелкоочаговые затемнения соответствуют пролиферации гистиоцитов и образованию гранулем. Увеличения внутригрудных лимфоузлов не наблюдается.
Вторая стадия характеризуется развитием интерстициального фиброза, что проявляется мелкосетчатым (мелкоячеистым) легочным рисунком.
Третья стадия (заключительная) проявляется кистозно-буллезными образованиями с картинойсотового легкого , выраженными фиброзно-склеротическими проявлениями.
8

Гемосидероз лёгких:
Рентгенологическое исследование легких. Рентгенологически можно выделить следующие стадии заболевания (А. Н. Протопопов, Л. И. Иванова, 1968):
1 стадия — снижение прозрачности легочной ткани (вуалеподобное затемнение обоих легких), что обусловлено диффузными мелкими кровоизлияниями в легочную ткань; 2 стадия — проявляется наличием множественных мелких очагов округлой формы от 1-2 мм до 1-2
см в диаметре рассеянных диффузно по всем легочным полям. Эти очаги постепенно рассасываются в течение 1-3 недель. Возникновение новых очагов совпадает с фазой обострения заболевания; 3 стадия — характеризуется появлением обширных интенсивных затемнений, которые очень напоминают инфильтративные затемнения при пневмонии. Появление таких интенсивных
затемнений обусловлено развитием отека и воспаления вокруг очагов кровоизлияний. Характерной особенностью этой стадии, как и второй, является достаточно быстрое исчезновение и повторное появление инфильтратов в других участках легких, в которых произошло кровоизлияние; 4 стадия — выявляется интенсивный интерстициальный фиброз, который развивается вследствие повторных кровоизлияний и организации фибрина в альвеолах.
Указанные рентгенологические изменения, как правило, двусторонние, исключительно редко бывают односторонними. Увеличение внугригрудных лимфатических узлов нехарактерно, но может наблюдаться у 10% больных. При развитии хронической легочной гипертензии
обнаруживается выбухание конуса легочной артерии и увеличение правых отделов сердца. При развитии пневмоторакса определяется частичное или полное спадение легкого.
Синдром Гудпасчера:
Характерными рентгенологическими признаками являются легочные инфильтраты в прикорневой области с распространением на нижние и средние отделы легких, а также прогрессирующие, симметричные двусторонние облаковидные инфильтраты.
9
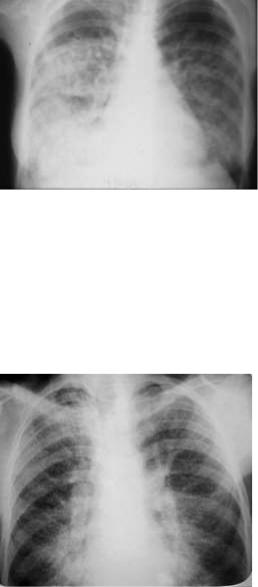
Альвеолярный протеиноз легких:
Рентгенологическими признаками альвеолярного протеиноза являются:
•двусторонние мелкоочаговые затемнения, располагающиеся преимущественно в нижних и средних отделах и имеющие тенденцию к слиянию;
•симметричные или асимметричные затемнения в области корней легких (картина инфильтрации в виде бабочки , сходная с картиной при отеке легких);
•интерстициальные фиброзные изменения (могут обнаруживаться на заключительных стадиях заболевания);
•отсутствие изменений со стороны внутригрудных лимфатических узлов, плевры, сердца.
Альвеолярный микролитиаз легких:
Характерным признаком альвеолярного микролитиаза в ранней стадии является обнаружение преимущественно в средних и нижних отделах обоих легких симметричных множественных мелкоочаговых теней большой интенсивности. Рентгенологическая картина напоминает рассыпанный песок — симптом песчаной бури . Этот симптом считается патогномоничным для альвеолярного микролитиаза.
При прогрессировании заболевания на фоне сохраняющейся вышеуказанной симптоматики появляются выраженные признаки интерстициальных изменений (периваскулярного, перибронхиального, междолевого пневмосклероза), выявляются уплотненные и кальцифицированные стенки бронхов. Вместе с усилением интерстициальных изменений увеличивается количество очаговых высыпаний, снижается прозрачность легочной ткани. Эти изменения наиболее выражены в нижних и средних отделах; в верхних участках иногда определяются крупные воздушные эмфизематозные буллы. В далеко зашедшей стадии заболевания мелкоочаговые тени сливаются в массивные участки затемнения, они могут занимать У2-2/3 легочной доли и захватывать также верхние отделы легких. Конгломераты очаговых затемнений могут быть настолько интенсивными и обширными, что затрудняют дифференцировку теней сердца и средостения.
Достаточно часто на рентгенограммах можно видеть обызвествление вдоль контуров сердца, а также субплевральное накопление извести.
10
