
Pulmonology / 2 Пульмология
.pdf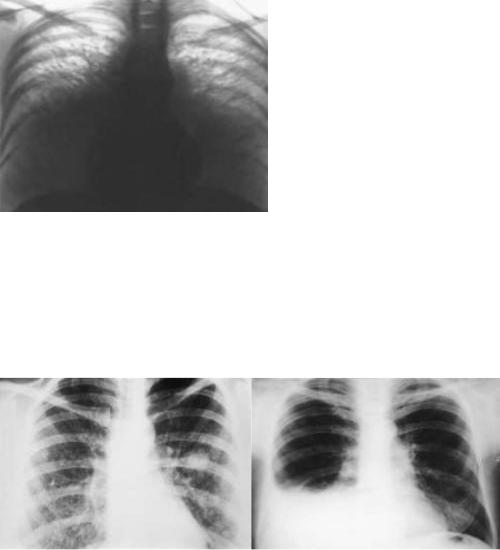
Лимфангиолейомиоматоз:
При диффузной форме заболевания характерными рентгенологическими признаками являются усиление легочного рисунка за счет развития интерстициального фиброза и диффузные множественные мелкоочаговые (милиарные) затемнения. В последующем в связи с формированием множества мелких кист появляется картина сотового легкого . Для очаговой формы характерны очаги затемнения от 0.5 до 1.5 см в диаметре с четкими границами.
При развитии пневмоторакса определяется спавшееся поджатое воздухом легкое, при развитии хилоторакса — интенсивная гомогенная тень (за счет выпота) с косой верхней границей.
Рак лёгкого:
Решающее значение в рентгенологической диагностике центрального рака легкого имеют проявления стеноза бронха (сегментарного или долевого): экспираторная эмфизема, гиповентиляция, ателектаз, отчетливо видимые на обзорных рентгенограммах в прямой и боковой проекциях. Эти симптомы раньше обнаруживают при эндобронхиальном росте опухоли. При экзобронхиальном ее росте опухоль увеличивается вначале экспансивно в форме узла и лишь по достижении им определенных размеров, при сдавлении или прорастании бронха, рентгенологически проявляются нарушения бронхиальной проходимости. Томография, особенно в специальных проекциях, позволяет получить исчерпывающую информацию о состоянии бронхиального дерева (стеноз, окклюзия, протяженность поражения), характере и степени распространения опухоли на легочную ткань, окружающие органы и структуры (средостение, плевра, грудная стенка, диафрагма, внутригрудные лимфатические узлы). Поэтому у всех больных с заболеваниями легких томография является неотъемлемой составной частью рентгенологического исследования, позволяющей выявить или заподозрить стеноз, окклюзию бронха(ов) и оценить состояние проксимального бронха.
11
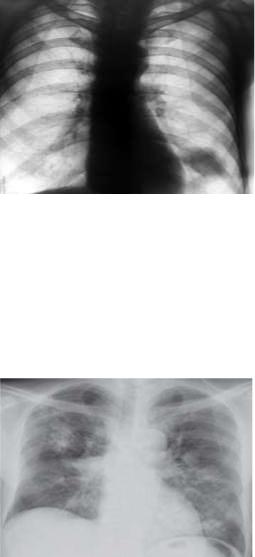
Первичный бронхолегочный амилоидоз:
Солитарный амилоидоз легких проявляется округлыми затемнениями с четкими контурами диаметром от 1 до 5 см. В очагах солитарного амилоидоза может откладываться кальций, что сопровождается более интенсивной тенью в очаге уплотнения.
Для диффузного амилоидоза бронхов характерно усиление бронхиального рисунка в связи с уплотнением стенок бронхов. Диффузный амилоидоз легких проявляется усилением легочного рисунка или диффузными мелкоочаговыми затемнениями.
При амилоидозе плевры отмечается ее утолщение; при амилоидозе внутригрудных лимфоузлов хорошо видно их увеличение, причем они иногда могут обызвествляться.
Хроническое лёгочное сердце:
Рентгенологическими признаками хронического легочного сердца являются:
•увеличение правого желудочка и предсердия;
•выбухание конуса и ствола легочной артерии;
•значительное расширение прикорневых сосудов при обедненном периферическом сосудистом рисунке;
•обрубленность корней легких;
•увеличение диаметра нисходящей ветви легочной артерии (определяется на компьютерной томограмме — 19 мм и больше);
•увеличение индекса Мура — процентного отношения поперечника дуги легочной артерии к половине диаметра грудной клетки; последний определяется по рентгенограмме в переднезадней проекции на уровне правого купола диафрагмы. При легочной гипертензии индекс увеличивается. В норме индекс Мура в возрасте 16-18 лет = 28 +- 1.8%; 19-21 год = 28.5 +-2.1%; 22-50 лет = 30 +-0.8%.
•увеличение расстояния между ветвями легочной артерии (в норме оно равно 7-10.5 см).
12

Тромбоэмболия легочной артерии:
Рентгенография грудной клетки. При отсутствии инфаркта легкого при ТЭЛА рентгенологические методы исследования могут быть недостаточно информативными. Наиболее характерными признаками ТЭЛА являются:
•выбухание легочного конуса (проявляется сглаживанием талии сердца или выступанием второй дуги за левый контур) и расширение тени сердца вправо за счет правого предсердия;
•увеличение контуров ветви легочной артерии с последующим обрывом хода сосуда (при массивной ТЭЛА);
•резкое расширение корня легкого, его обрубленность, деформация;
•локальное просветление легочного поля на ограниченном участке (симптом Вестермарка);
•появление дисковидного ателектаза легкого на пораженной стороне;
•высокое стояние купола диафрагмы (в связи с рефлекторным сморщиванием легкого в ответ на эмболию) на стороне поражения;
•расширение тени верхней полой и непарной вен; верхняя полая вена считается расширенной при увеличении расстояния между линией остистых отростков и правым контуром средостения более 3 см;
•после появления инфаркта легкого выявляется инфильтрация легочной ткани (иногда в виде треугольной тени), чаще расположенная субплеврально. Типичная картина инфаркта легкого обнаруживается не ранее второго дня и лишь у 10% больных.
Плевриты сухие:
При фибринозном плеврите могут определяться высокое стояние купола диафрагмы с соответствующей стороны, отставание его при глубоком дыхании, ограничение подвижности нижнего легочного края и легкое помутнение части легочного поля. При значительных отложениях фибрина иногда удается определить неясную, неотчетливую тень по наружному краю легкого (редкий признак).
13

Плевриты экссудативные:
Чаще всего при свободном выпоте в плевральной полости обнаруживается интенсивное гомогенное затемнение с косой верхней границей, идущей книзу и кнутри, средостение смещается в здоровую сторону. Большие выпоты обусловливают затемнение большой части легочного поля (2/3-3/4 и даже почти всего легкого). При выпотах небольшого объема затемнение может занимать лишь ребернодиафрагмальный синус, при этом отмечается высокое расположение купола диафрагмы. В дальнейшем, по мере увеличения количества жидкости в полости плевры, купол диафрагмы опускается. Небольшие количества жидкости в плевральной полости выявляются с помощью метода латероскопии, то есть рентгенографии, выполненной в горизонтальном положении на больном боку. При наличии свободной неосумкованной жидкости обнаруживается пристеночная лентовидная тень. При сформировавшихся плевральных сращениях возникают осумкованные выпоты, которые хорошо распознаются рентгенологически.
Пневмоторакс:
Рентгенография легких выявляет характерные изменения на стороне поражения:
•участок просветления, лишенный легочного рисунка, расположенный по периферии легочного поля и отделенный от спавшегося легкого четкой границей. При небольшом пневмотораксе эти изменения на рентгенограмме, сделанной, на вдохе, могут быть незаметны.
В этом случае необходимо сделать рентгенограмму на выдохе;
•смещение средостения в сторону здорового легкого;
•смещение купола диафрагмы книзу.
Небольшой по объему пневмоторакс лучше выявляется в латеропозиции — на стороне пневмоторакса отмечается углубление реберно-диафрагмального синуса, утолщение контуров латеральной поверхности диафрагмы.
14
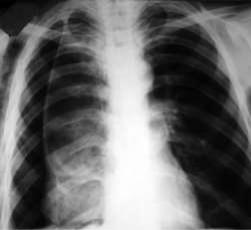
Пневмокониозы:
Рентгенологически пневмокониозы характеризуются диффузным фиброзом легочной ткани, фиброзными изменениями плевры и корней легких. Рентгенологическое заключение основано на кодировании выявляемых затемнений в легких и плевре. Это позволило исключить из рентгенологического раздела классификации 1996 года деление пневмокониотического фиброза на три стадии, поскольку тяжесть заболевания зависит не столько от степени фиброза, сколько от особенностей клиникофункциональных нарушений.
Рентгенологически степень выраженности кониотического фиброза оценивается характером выявляемых затемнений – их формой и размером, профузией (плотностью насыщения этих затемнений на 1 см2) и распространенностью их по зонам правого и левого легкого.
Выявляемые затемнения в легких делят на две категории: малые и большие.
Выделяют два вида малых затемнений: округлые (узелковоподобного типа) — «р» до 1,5 мм в диаметре, «q» – от 1,5 до 3 мм, «r» – от 3 до 10 мм и линейные неправильной формы (интерстициального типа) затемнения – «s», тонкие, линейные до 1,5 мм шириной, «t» — средние, линейные от 1,5 до 3 мм, «u» — грубые, пятнистые неправильные от 3 до 10 мм.
Классификация пневмокониозов предусматривает обязательную регистрацию выявляемых затемнений всех форм и размеров с помощью вышеописанных символов, записывающихся дважды. Если затемнения, выявляемые в легких, имеют одну форму и размеры, то записываются одинаковые символы через дробь (р/р). Если наряду с основными затемнениями наблюдаются второстепенные, то записываются разные символы также через дробь ( например, р/q – в числителе – главные, в знаменателе – второстепенные).
Профузия характеризуется тремя категориями: 1 – единичные малые затемнения; 2 –
немногочисленные малые затемнения; 3 – множественные малые затемнения. Профузия регистрируется по шкале как 2/1 или др., при этом числитель обозначает плотность насыщения выявляемых основных форм затемнений, а знаменатель – других наблюдаемых форм.
Большие затемнения обозначаются символами А, В, С в зависимости от размеров поражения:
А – одиночные затемнения от 1 до 5 см или несколько затемнений, которые в сумме не превышают 5 см в диаметре; В – одно или несколько больших затемнений до 10 см в диаметре;
С – одно или несколько больших затемнений более 10 см в диаметре.
Большие затемнения или узловые образования формируются на месте ателектазов, пневмонических фокусов, при осложнении туберкулезом. Большие затемнения могут быть одно или двусторонними. Форма их может быть округлая или неправильная, что зависит от причины формирования.
Выделяют два вида патологических изменений плевры (при воздействии пыли асбеста) –
диффузные плевральные утолщения (наложения) и локальные наложения (бляшки). Чаще отмечается локализация бляшек на стенках грудной клетки, диафрагме и в области ребернодиафрагмальных углов. Крайне редко поражаются верхушки. Регистрируются также утолщения междолевой плевры
— как главной, так и дополнительных ее отделов.
15
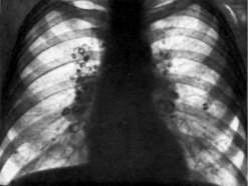
Диффузные плевральные утолщения, определяемые на боковых стенках грудной клетки, оцениваются по ширине и протяженности, отдельно для правой и левой половины грудной клетки. Ширина плевральных утолщений оценивается по трем градациям: а – до 5 мм; в – от 5 до 10 мм; с
– более 10 мм.
Протяженность диффузных плевральных утолщений определяется распространенностью их на грудной стенке, ребернодиафрагмальных углах и представлена тремя градациями по длине: 1 – до 1/4 латеральной стенки грудной клетки; 2 – не более 1/3; 3 – 1/2 и более.
Бляшки определяются в задних паравертебральных и передних отделах грудной стенки на уровне VI–X ребер и могут проецироваться на рентгенограмме как на переднюю, так и на боковые отделы грудной стенки. Локальные утолщения при проецировании их на боковую стенку оцениваются как по ширине, так и по протяженности, а при проецировании их на переднюю стенку грудной клетки рассчитывается только протяженность этих изменений.
Плевральные обызвествления оцениваются только по протяженности по трем градациям: 1 – обызвествления с максимальным диаметром до 2 см одного обызвествления или суммы обызвествлений; 2 – от 2 до 10 см; 3 – более 10 см.
Дополнительные рентгенологические признаки пневмокониозов обозначаются также буквами латинского алфавита, соответствующими кодированию в Международной классификации пневмокониозов: ах – слияние затемнений; alm – среднедолевой синдром; cl – обызвествление лимфоузлов; em – эмфизема легких; es – скорлупообразное обызвествление внутригрудных лимфоузлов; bu – буллезная эмфизема; ca – рак легкого или плевры; cn – обызвествление затемнений; pqc – плевральные обызвествления; co – изменение размеров, формы сердца; cp – легочное сердце; cv – каверна; di – смещение органов средостения; ef – выпот в плевральных полостях; fr – излом ребер; hi – увеличение внутригрудных лимфатических узлов; ho – легочные «соты»; pqp – плевроперикардиальные спайки; ih – неправильный контур сердца при поражении более 1/3 контура; pq – плевродиафрагмальные спайки; id – неправильный контур диафрагмы при поражении более 1/3 контура; kl – септальные линии (линии Керли); od – другие важные изменения; pi – плевральные спайки междолевой или медиастинальной плевры; px – пневмоторакс; rl – силикоартрит (синдром Каплана); tb – туберкулез.
16
