
Методички УГМУ / ДЕ_21 Тактика ведения в амбулаторных условиях больных с острыми респираторными инфекциями, ангиной, пневмонией
.pdfФедеральное государственное бюджетное образовательное учреждение
высшего образования
«Уральский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
Кафедра поликлинической терапии, ультразвуковой и функциональной
диагностики
МЕТОДИЧЕСКАЯ РАЗРАБОТКА ДЛЯ СТУДЕНТОВ
ООП специальности Лечебное дело, 31.05.01
Тактика ведения в амбулаторных условиях больных с острыми
респираторными заболеваниями, ангиной, пневмонией
Актуальность
Грипп и другие ОРВИ являются самыми распространенными заболеваниями в популяции и составляют 15-20% всех потерь по временной нетрудоспособности. Экономический ущерб, причиняемый гриппом и ОРВИ в РФ, ежегодно составляет 86% от экономических потерь, наносимых инфекционными заболеваниями. Актуальность проблемы ОРВИ обусловлена еще и тем, что они являются несомненными факторами риска прогрессирования ХОБЛ и бронхиальной астмы.
Грипп – острая респираторно-вирусная инфекция, вызываемая ортомиксовирусами, протекающая с общим интоксикационным синдромом и симптомами поражения дыхательных путей (лихорадка в течение 3-5 дней, головная боль, миалгии).
Парагриппозная инфекция – острое респираторное заболевание,
вызываемое вирусами парагриппа, характеризуется интоксикацией и катаральным синдромом, протекающее по типу ринофаринголарингита.
Аденовирусная инфекция - острое респираторное заболевание аденовирусной этиологии, характеризующаяся выраженным катаральным синдромом в виде ринита, фарингита, тонзиллита, реже катарального конъюнктивита и интоксикацией.
Респираторно-синтициальная инфекция - острое респираторное заболевание, вызванное респираторно-синтициальным (РС) вирусом,
характеризуется умеренными симптомами интоксикации и преимущественным поражением нижних дыхательных путей.
Риновирусная инфекция – острое респираторное заболевание,
которое характеризуется симптомами слабой интоксикации,
катаральными симптомами: ринитом, ларингитом.
Острый бронхит – острое воспаление слизистой оболочки бронхов, чаще вирусной этиологии, характеризующееся увеличением объема бронхиальной секреции, приводящим к отделению мокроты и кашлю, а при поражении мелких бронхов – к одышке.
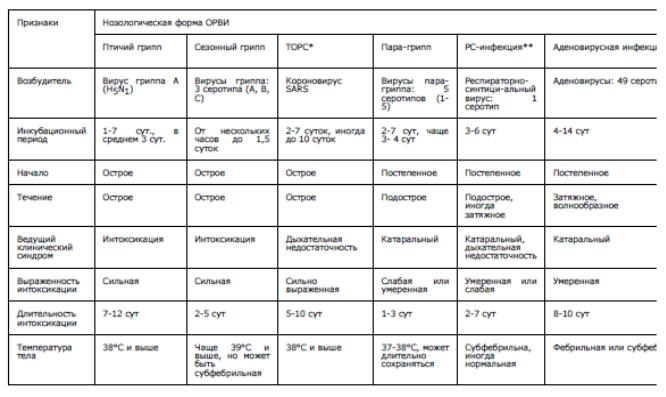
Таблица 1. Дифференциальная диагностика гриппа и других ОРВИ
Клиническая классификация гриппа
По течению:
1.Типичное (манифестное);
2.Атипичное (бессимптомное, стертое);
По тяжести :
1. Легкая степень тяжести;
2.Средняя степень тяжести;
3.Тяжелая степень тяжести;
4.Очень тяжелая степень тяжести (гипертоксическая);
По характеру течения:
1.Неосложненное;
2.Осложненное;
2.1Специфические осложнения (вирус-ассоциированные)
2.2Неспецифические осложнения:
2.2.1 Бактериальные осложнения
2.2.2. Обострение/декомпенсация хронических заболеваний
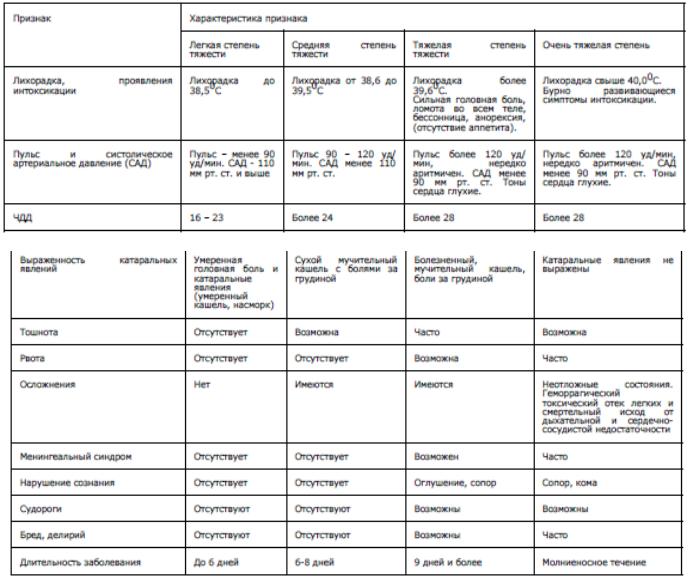
Таблица 2. Критерии оценки степени тяжести гриппа
К группам риска тяжелого течения гриппа относятся следующие лица:
•Младенцы и дети младшего возраста, особенно дети, младше 2 лет;
•Беременные женщины;
•Лица любого возраста с хронической болезнью легких (астма,
ХОБЛ);
•Лица любого возраста с заболеваниями сердечнососудистой системы
(например, с застойной сердечной недостаточностью);
•Лица с нарушениями обмена веществ (например, с диабетом);
•Лица с хроническими заболеваниями почек, хроническими заболеваниями печени, с определенными неврологическими состояниями
(включая нейромышечные, нейрокогнитивные нарушения, эпилепсию),
гемоглобинопатиями или иммунодефицитами, либо по причине первичных иммунодефицитов, таких как ВИЧ-инфекция, либо в связи с вторичными состояниями, такими как прием лекарств, подавляющих иммунитет, или наличие злокачественных образований;
•Дети, получающие лечение аспирином по поводу хронических заболеваний;
•Лица в возрасте 65 лет и старше;
•Лица с морбидным ожирением.
Показания к госпитализации при гриппе:
1.тяжелое и среднетяжелое течение гриппа;
2.проживание в общежитиях и в условиях неблагоприятных факторов жилой среды;
3.больной из группы риска развития неблагоприятного течения болезни:
o беременные на любом сроке беременности и в послеродовый период;
o лица с хроническими заболеваниями легких (бронхиальная астма, ХОБЛ и др.);
oлица с хроническими заболеваниями сердечно-сосудистой системы (пороки сердца, ГБ, ИБС с признаками сердечной недостаточности и др.);
oлица с нарушениями обмена веществ (сахарный диабет,
ожирение 2 – 3 степени и др.);
o лица с хронической болезнью почек;
o лица с хроническими заболеваниями печени;
oлица, с определенными неврологическими состояниями
(включая нейромускульные, нейрокогнитивные нарушения,
эпилепсию);
o лица с гемоглобинопатиями;
oлица с первичными и вторичными иммунодефицитами (ВИЧ-
инфекция, прием иммуносупрессорных медикаментов и т.п.);
o лица с злокачественными новообразованиями;
o лица в возрасте 65 лет и старше.
Экстренная госпитализация в стационар показана при наличии
следующих критериев:
•тахипноэ более 24 дыханий в минуту,
•гипоксемия (SрO2 <95%),
•наличие очаговых изменений на рентгенограмме грудной клетки.
Признаки прогрессирования гриппа и ОРВИ:
1) признаки ухудшения снабжения организма кислородом или сердечно-легочной недостаточности (одышка (при движении или в состоянии покоя), затрудненное дыхание, синюшность, кровянистая или окрашенная мокрота, боль в груди, гипотония; гипоксия,
определяемая по показаниям пульсоксиметра); 2) признаки осложнений со стороны ЦНС (измененное психическое
состояние, бессознательное состояние, сонливость или трудности с пробуждением и периодические или постоянные конвульсии
(судороги), спутанность сознания, сильная слабость или паралич);
3) подтверждение текущей устойчивой репликации вируса гриппа или вторичной бактериальной инфекции, основанное на результатах лабораторных исследований или клинических признаках (например,
сохранение постоянной высокой температуры тела и других симптомов более 3 дней); 4) тяжелое обезвоживание, проявляющееся в пониженной
активности, головокружении, сниженном диурезе и вялости.
Классификация острого бронхита (Кокосов А.Н., 1978)
1. По этиологии:
инфекционные:
а) вирусные
б) бактериальные
в) вирусно-бактериальные;
г) обусловленные физическими и химическими факторами д) смешанные
е) неуточненной природы
2.По патогенезу:
а) первичные б) вторичные
3.По уровню поражения бронхиального дерева:
а) трахеобронхиты
б) с преимущественным поражением бронхов среднего калибра

в) бронхиолиты
4.По характеру воспалительного процесса:
а) катаральный б) гнойный
5.По функциональным особенностям:
а) необструктивный б) обструктивный
6.По вариантам течения:
а) остротекущий (до 2
недель)
б) зятяжной (до 1 мес.)
в) рецидивирующий (до3 раз в год).
Критерии осложнений гриппа
Повышение температуры тела более 5 суток
Кашель с гнойной мокротой
Снижение артериального давления
Гематурия более недели с момента начала заболевания
Лейкопения
Упорная головная боль
Менингиальные симптомы

Цианоз
Нарушения сердечного ритма и проводимости
Одышка, гиперпноэ
Инфильтрация легочной ткани Симптомы нарастающей дыхательной недостаточности, почечной недостаточности и септического шока.
Критерии осложнений острого бронхита
Приступообразный кашель, пароксизмы кашля
Приступы удушья
Одышка при небольшой физической нагрузке или в покое.
План обследования
1. Уточнение эпидемиологической ситуации
2.Определение основных клинических признаков заболевания
(повышение температуры тела, головная боль, ринорея, кашель,
признаки интоксикации)
3.Определение осложнений (интоксикация, нейроциркуляторные расстройства, геморрагический синдром, пневмония, миокардит)
4. Клинический анализ крови. Выполняется для диагностики гриппоподобных заболеваний, своевременного выявления осложнений и неотложных состояний и в комплексной оценке степени тяжести болезни. При неосложненном течении заболевания характерны нормоцитоз или лейкопения, нейтропения, эозинопения,
относительный лимфо- и моноцитоз. При бактериальных осложнениях (пневмония, синусит и т.д.) в крови нарастает лейкоцитоз, палочкоядерный нейтрофилез, увеличивается скорость оседания эритроцитов (СОЭ). При интерстициальном вирусном поражении легких характерны лейкопения, нейтрофилез с палочкоядерным сдвигом, анемия и тромбоцитопения.
2. Клинический анализ мочи. При неосложненном течении заболевания патологических изменений нет; при выраженной лихорадке, интоксикационном синдроме – увеличение плотности мочи, невыраженные лейкоцитурия, протеинурия, цилиндрурия,
носящие транзиторный характер, исчезают при нормализации температуры тела и купировании проявлений общей инфекционной интоксикации.
3.Рентгенологическое исследование органов грудной клетки.
Показано при явлениях бронхита (для исключения очаговой пневмонии) и наличии физикальных признаков поражения легочной ткани (верификация пневмонии). Может быть выявлено усиление легочного рисунка, уплотнение бронхов. Рентгенологические признаки пневмонии зависят от типа возбудителя пневмонии.
4. Электрокардиография. Выполняется пациентам при осложненном течении заболевания при наличии аускультативных изменений для уточнения нарушения функции проведения и трофики ткани сердца. ЭКГ выявляет характерные для токсикоза изменения: снижение и зазубренность зубца Р, снижение зубца Т в разных отведениях, относительное удлинение интервала Q-Т,
