
Методички УГМУ / ДЕ_21 Тактика ведения в амбулаторных условиях больных с острыми респираторными инфекциями, ангиной, пневмонией
.pdfудлинение интервала Р-Q. Изменения не стойкие и проходят в
течение 1 – 2 недель.
5.Определение функции внешнего дыхания (ФВД) - при остром бронхите с обструктивным синдромом.
6.Лабораторное обследование в целях идентификации возбудителя гриппа проводится в обязательном порядке только при:
госпитализации пациента по поводу ОРВИ верхних и нижних дыхательных путей (тяжелые и необычные формы заболевания);
заболевании лиц с высоким риском неблагоприятного исхода гриппа и ОРВИ (в том числе беременных, лиц с хроническими заболеваниями сердца, легких, метаболическим синдромом и других);
регистрации очагов ОРВИ с множественными случаями заболеваний в организованных коллективах взрослых с числом пострадавших 5 и более человек в один инкубационный период, заболевании лиц из организаций с круглосуточным пребыванием.
Показания для выдачи больничного листа
Грипп и другие ОРВИ, острый бронхит.
Основные принципы лечения гриппа и ОРВИ в амбулаторных условиях
Изоляция больных
Влажная уборка помещения и его проветривание
Прием обильного количества жидкости
Симптоматическая терапия
Противовирусные препараты: только в случае среднетяжелого,
тяжелого и осложненного течения гриппа.
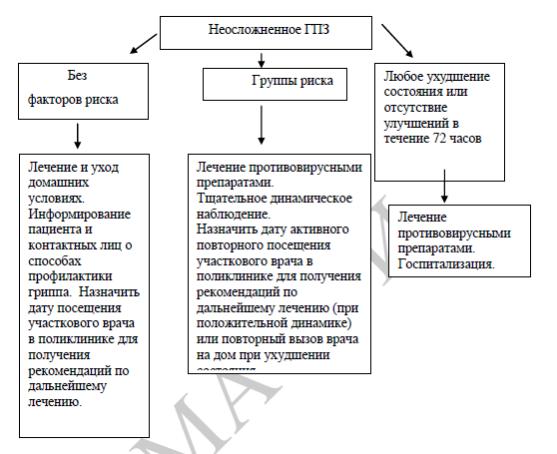
Алгоритм клинической сортировки пациентов с гриппоподобными заболеваниями
Лечение гриппа и ОРВИ
1. Противовирусные препараты.
Применяются только в лечении гриппа среднетяжелого и тяжелого течения.
Рекомендуется начать лечение препаратами с прямым противовирусным действием не позднее 48 часов (занамивир – в первые
36часов) после манифестации болезни.
Осельтамивир** назначают внутрь по 75 мг 2 раза в сутки в течение
5 дней.
Занамивир назначают по 2 ингаляции (5 мг) 2 раза в сутки в течение
5 дней.
Уровень убедительности рекомендаций A (уровень достоверности
доказательств 1а)
Оба препарата являются селективными ингибиторами нейраминидазы вирусов гриппа А и В. Входят в международные клинические рекомендации по лечению и профилактике гриппа.
Пациентам, которые не относятся к группе повышенного риска развития тяжелого и/или осложненного течения гриппа и у которых имеет место лабораторно подтвержденный грипп или с большой вероятностью подозрительный случай гриппа, протекающий без осложнений, не следует назначать препараты из группы селективных ингибиторов нейраминидазы.
2.Дезинтаксикационная терапия. (Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Направлена на купирование синдрома интоксикации, ее объем зависит от степени тяжести заболевания. При лечении гриппа в амбулаторных условиях проводится перорально, в стационаре – перорально и парентерально.
3.Нестероидные противовоспалительные препараты назначаются при температуре тела выше 38 С при лечении в амбулаторных и стационарных условиях. Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4). Ибупрофен назначают перорально по 200–400 мг 3–4 раза в сутки в течение 3–10 дней
(максимальная суточная доза — 1200 мг). Парацетамол назначают перорально по 1-2 табл. (500–1000 мг) до 4 раз в сутки
(максимальная суточная — 4000 мг.).
4.Отхаркивающие средства. (Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). Отхаркивающие
средства рекомендуются пациентам с влажным кашлем для разжижжения и улучшения отхождения мокроты, например:
Ацетилцистеин – внутрь по 200 мг 2 – 3 раза в сутки после еды;
Гвайфенезин – внутрь 200 – 400 мг (10 – 20 мл) 3 – 4 раза в сутки после еды; Бромгексин – внутрь по 8 мг 3 (1 – 2 таблетки) 3 – 4 раза
в сутки; Амброксол – внутрь по 30 мг 3 раза в сутки.
5.Противокашлевые средства. (Уровень убедительности рекомендаций С (уровень достоверности оказательств – 4). Рекомендуются пациентам с сухим непродуктивным надсадным кашлем,
значительно ухудшающим качество жизни пациента, например:
Декстрометорфан (входит в состав многокомпонентных препаратов);
Бутамират – внутрь по 15 мл 4 раза в сутки (сироп);
6.Сосудосуживающие средства (Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Используемые сосудосуживающие средства в комплексном лечении острого ринита, для профилактики и лечения синусита, евтахиита,
отита: Нафазолин – интраназально (в каждый носовой ход) по 1 – 3
капли 0,05 – 0,1% раствора 3 – 4 раза в сутки; Ксилометазолин – интраназально (в каждый носовой ход), по 2 – 3 капли 0,1% раствора или одно впрыскивание из распылителя в каждую ноздрю 4 раза в день; Оксиметазолин – интраназально (в каждый носовой ход), по 1
– 2 капли 0,025 –0,05% раствора 2 – 3 раза в сутки или по 2 – 3
впрыскивания 0,05% спрея.
Критерии выздоровления:
стойкая нормализация температуры в течение 3 дней и более;
отсутствие интоксикации;
отсутствие воспалительного процесса в рото-, носоглотке;
уменьшение размеров лимфатических узлов (при аденовирусной инфекции);

нормализация или значительное уменьшение размеров печени и селезенки (при аденовирусной инфекции).
Основные принципы лечения острого бронхита в амбулаторных
условиях
Острый бронхит (вирусный) обычно не требует госпитализации,
рекомендованы:
Обильное питье (теплое питье)
Дренаж грудной клетки, стимуляция кашлевого рефлекса при его снижении, дыхательная гимнастика в периоде реконвалесценции
Рекомендовано рассмотреть назначение противокашлевого средства центрального действия в отдельных случаях коротким курсом при сухом мучительном болезненном кашле при отсутствии хрипов в легких и других признаков бронхообструкции (см.выше)
Рекомендовано назначение муколитических и отхаркивающих средств – при вязкой, трудно отделяемой мокроте (см.выше)
Острый бронхит с синдромом бронхиальной обструкции рекомендовано назначение Ингаляционных β2-агонистов или комбинированных препаратов: сальбутамол, беротек, беродуал.
Рекомендовано при сохранении температуры ≥38° более 3 суток решить вопрос о необходимости дообследования (общий анализ крови, рентгенография органов грудной клетки или иного, по показаниям) и антибактериальной терапии.
Экспертиза
Продолжительность пребывания на больничном листе
при гриппе 8-10 дней, при других ОРВИ – 6-10 дней;
при ларингите у лиц, чья профессия связана с голосовой нагрузкой – 12 дней;
при остром бронхите 6-14 дней, при затяжном течении 14-18 дней.
Диспансеризация
Не требуется.
Реабилитация
При бронхите не требуется.
Реабилитацию при гриппе и ОРВИ рекомендуется начать в периоде разгара болезни или в периоде ранней реконвалесценции. Восстановительные мероприятия должны иметь комплексный характер с привлечением различных специалистов и с применением разнообразных методов воздействия (при необходимости). Показано постепенное возрастание дозированных физических и умственных нагрузок. Необходимо контролировать степень восстановления функционального состояния и профессионально-значимых функций, переболевших (косвенными и прямыми методами). Применение системных иммуномодуляторов ограничено неблагоприятными клиническими эффектами и не имеет достаточной доказательной базы!
Профилактика
Профилактика респираторных инфекций (активная иммунизация против вакцино-управляемых вирусных инфекций, а также против пневмококковой и гемофильной инфекций), борьба с загрязнением воздуха, с пассивным курением.
Пневмония
Актуальность
Пневмония относится к числу наиболее распространенных острых инфекционных заболеваний. Согласно данным зарубежных эпидемиологических исследований, заболеваемость ВП у лиц молодого и среднего возраста составляет 1-11,6%; в старших возрастных группах
- 25-44%. Заболеваемость внебольничной пневмонией в 2016 г. РФ составила 418,02 на 100 тыс. населения (на 24% выше, чем в 2015 г).
Наиболее высокие цифры заболеваемости отмечены в Дальневосточном
и Уральском федеральным округах (560,84 и 505,31 на 100 тыс.
населения, соответственно). Смертность от пневмонии в РФ в 2016 г.
составила 21 на 100 тыс. населения. Основной причиной смерти больных с тяжелой внебольничной пневмонией является рефрактерная гипоксемия, септический шок и полиорганная недостаточность.
Факторами, ассоциированными с неблагоприятным прогнозом больных с тяжелой внебольничной пневмонией являются возраст > 70 лет,
проведение ИВЛ, двусторонняя локализация пневмонии, сепсис и инфицирование P. Aeruginosa, в РФ дополнительным фактором риска неблагоприятного прогноза является также позднее обращение пациентов за медицинской помощью.
Пневмонии – группа различных по этиологии, патогенезу,
морфологической характеристике острых инфекционных
(преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Классификация пневмоний
(V Национальный Конгресс по болезням органов дыхания,
Москва, 1995)
1. Пневмония внебольничная (ненозокомиальная, приобретенная вне лечебного учреждения), синонимы: домашняя, амбулаторная
Внебольничная пневмония — острое заболевание, возникшее
вовнебольничных условиях, сопровождающееся симптомами инфекции
нижних дыхательных путей (лихорадка, кашель, выделение мокроты,
возможно гнойной, боли в груди, одышка) и рентгенологическими
свидетельствами «свежих» очагово-инфильтративных изменений в
лѐгких при отсутствии очевидной диагностической альтернативы.
2. Пневмония больничная (нозокомиальная, приобретенная в
лечебном учреждении)
Нозокомиальная (госпитальная, внутрибольничная) пневмония –
пневмония, развивающаяся через 48 ч и более после госпитализации, при отсутствии инкубационного периода на момент поступления больного в стационар.
3. Пневмония у лиц с тяжѐлыми дефектами иммунитета
(врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия)
4. Пневмония аспирационная
Внебольничные пневмонии: исходя из особенностей этиологии и антибактериальной терапии, выделяют:
|
|
пневмонии нетяжелые у лиц моложе 60 лет |
|
|
|
пневмонии нетяжелые у лиц старше 60 лет и/ или на фоне |
|
|
сопутствующих заболеваний внутренних органов |
||
|
пневмонии тяжелые. |
||
|
|||
|
Внебольничные пневмонии: с учѐтом места лечения выделяют: |
||
|
|
пневмонии, не требующие госпитализации |
|
|
|
||
|
|
пневмонии, требующие госпитализации |
|
пневмонии, требующие госпитализации в отделение реанимации и интенсивной терапии.
Диагноз внебольничной пневмонии считается определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих:
а) острая лихорадка в начале заболевания (температура тела выше
38,0 С),
б) кашель с мокротой,
в) физические признаки (фокус крепитации и/или мелкопузырчатые хрипы, бронхиальное дыхание, укорочение перкуторного звука),
г) лейкоцитоз 10 109 и/или палочкоядерный сдвиг 10%.
Отсутствие |
рентгенологического |
подтверждения |
(или |
его |
|
недоступность) |
делают |
диагноз |
внебольничной пневмонии |
|
|
неопределенным. |
|
|
|
|
|
Таблица 4. Ориентировочное определение этиологического варианта внебольничной пневмонии
Клиническая ситуация |
Возможный возбудитель |
|
|
|
|
Возраст моложе 25 лет, нетяжелая |
S. pneumoniae |
|
Пневмония |
|
M. pneumoniae |
|
|
|
|
|
С. Pneumoniae |
|
|
|
Возраст старше 60 лет, нетяжелая |
S. pneumoniae |
|
пневмония |
|
H. influenzae |
|
|
|
|
|
С. pneumoniae |
|
|
S. aureus |
|
|
Enterobacteriaceae |
|
|
|
ХОБЛ или курение |
|
S. pneumoniae |
|
|
H. influenzae |
|
|
M. pneumoniae |
|
|
Legionella spp. |
|
|
|
Декомпенсированный |
сахарный |
S. pneumoniae |
диабет |
|
S.aureus |
|
|
|
|
|
|
Эпидемия гриппа |
|
S. pneumoniae |
|
|
S.aureus |
|
|
S.pyogenes |

|
H. influenzae |
|
|
Алкоголизм |
S. pneumoniae |
|
анаэробы |
|
аэробные Г(-)бактерии(K. |
|
pneumoniae) |
|
|
Наркомания |
S.aureus Анаэробы |
|
|
