

 Диагностика: критерии тяжелого панкреатита
Диагностика: критерии тяжелого панкреатита
Шкалы:
Ø≥3 критериев Ranson
Ø≥ 8 баллов по шкале APACHE II
Ø≥ 5 баллов по индексу Бальтазара
Органная недостаточность
ØШок (АДсист <90 мм рт. ст.)
ØОтек легких/РДСВ (PaO2 < 60 мм рт. ст.)
ØПочечная недостаточность (креатинин >200 мг/л)
Местные осложнения
ØНаличие жидкостных скоплений (псевдокист)
ØНекроз
ØАбсцесс(ы)

 Лечение: где лечить?
Лечение: где лечить?
Показания к лечению в отделении интенсивной терапии: Доказанный тяжелый панкреатит или
Любой панкреатит с одним или более признаком из нижеперечисленных: ЧСС <40 или >150 уд/мин АДсист <90 мм рт. ст. или Адср < 60 мм рт. ст.
Дыхательная недостаточность с ЧДД >35 в минуту Na <110 mmol/L или >170 mmol/L
К <2.0 mmol/L or >7.0 mmol/L PaO2 <50 mmHg
pH <7.1 or >7.7
Глюкоза крови >800 mg/dL Ca >15 mg/dL
Анурия
Кома
 Лечение: что лечить?
Лечение: что лечить?
Боль
Водно- |
Энергетические |
|
электролитные |
||
потери |
||
нарушения |
||
|

 Лечение: как лечить?
Лечение: как лечить?
Адекватное восполнение водно-электролитных потерь: Гиповолемия сама по себе вызывает боль из-за гемоконцентрации и ишемии органов – инфузионная терапия!
Эпидуральная анестезия с постоянным введением бупивакаина Опиаты можно и нужно (Фентанил, Меперидин)
Морфин – не нужно (вызывает спазм сфинктера Одди), но можно (негативный эффект на исход не доказан)

 Лечение: как лечить?
Лечение: как лечить?
Адекватное обезболивание:
Гиповолемия – одно из основных звеньев патогенеза панкреатита Агрессивная инфузионная терапия – 5-10 мл/кг/час (до 10 л/сутки) под контролем диуреза, сердечно-сосудистой системы и лабораторных показателей (целевой Ht 35-44%)
Физиологический раствор или Рингер-лактат

 Лечение: как лечить?
Лечение: как лечить?
Питание: Изначально – голод
Со вторых-третьих суток:
Оптимально – назоинтестинальный зонд с введением питательных смесей в тощую кишку за связку Трейца Профилактика кишечной недостаточности
Сохраняет кишечный барьер и препятствует транслокации микрофлоры Существенно уменьшает количество осложнений и летальность по сравнению с парентеральным питанием
Питание per os возможно при уменьшении болей, отсутствии кишечной недостаточности (динамической кишечной непроходимости), тошноты и рвоты.
При отсутствии возможности назоинтестинальной интубации или непереносимости энтерального питания – парентеральное (в/в)

 Лечение: как лечить?
Лечение: как лечить?
Антибактериальная терапия:
В профилактических целях – не рекомендована, вне зависимости от тяжести панкреатита
У 20% пациентов развивается экстрапанкреатическая инфекция (катетерный сепсис, уроинфекция, пневмония…) – лечение согласно протоколам
При доказанном инфицированном панкреонекрозе – показана антибактериальная терапия, активная в отношении E. coli, Pseudomonas, Enterococcus, Klebsiella.
На сегодняшний день препарат выбора – из группы имипенемов

 Лечение: как лечить?
Лечение: как лечить?
Противогрибковые препараты – рутинное применение не рекомендовано
Ингибиторы протеаз – никак не влияют на количество осложнений и летальность. Не рекомендованы
Сандостатин – не влияет на летальность, но улучшает клиническое течение при применении в первые сутки от начала заболевания. Требуются дополнительные исследования для оценки эффективности применения
Внутриартериальные цитостатики, эндолимфатическое введение – неэффективны и не рекомендованы

 Лечение: как лечить осложнения?
Лечение: как лечить осложнения?
Острые жидкостные скопления – регрессируют сами в течение 7-10 дней. Лечения не требуют.
Псевдокисты и некротические скопления – дренирование под УЗИ и КТ-наведением, при
подтверждении инфицирования – некрэктомия.
Подтверждение инфицирования – аспирация под УЗ-наведением с бактериологическим исследованием
Стерильный панкреонекроз – наблюдение, при отсутствии инфицирования – специфического лечения не требует
Инфицированный панкреонекроз – некрэктомия и дренирование, оптимально через 4 недели
•Открыто
•Лапароскопически через брюшную полость
•Эндоскопически трансгастрально
•Эндоскопически с помощью ретроперитонеоскопии (video-assisted retroperitoneal debridment (VARD)
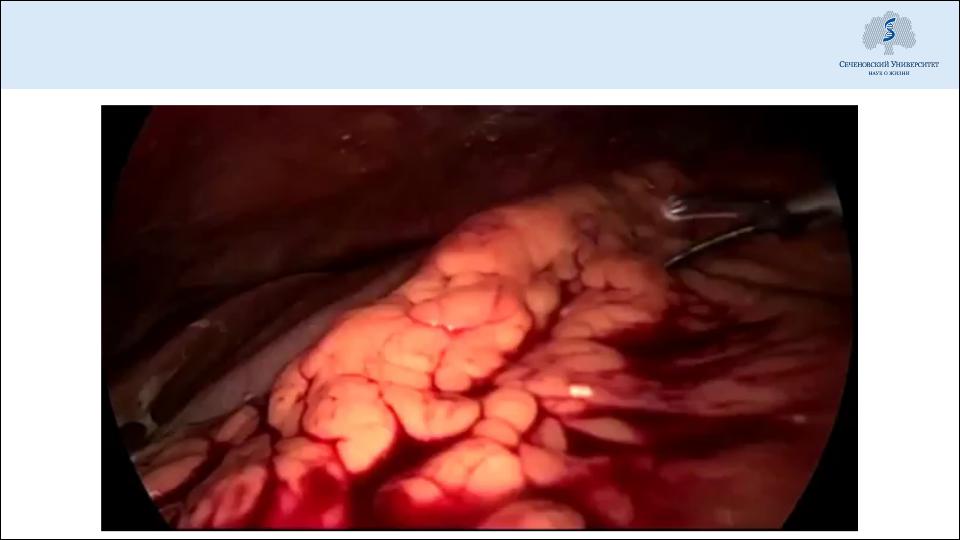
 Лечение: лапароскопическая некрэктомия
Лечение: лапароскопическая некрэктомия
