
- •6)Общая анатомия опорно-двигательного аппарата. Кость как орган. Принципы строения костного скелета. Классификация костей.
- •25.Общие принципы строения лимфатической системы, ее функции.
- •26.Функциональная анатомия внутренних органов (общий план строение и классификация)
- •27.Глотка: топография, строение, иннервация, кровоснабжение, лимфоотток Лимфоэпителиальное кольцо (Пирогова -Вальдейера)
- •28.Клетчаточные пространства дна ротовой полости.
- •29. Ротовая полость: губы, преддверие рта, мягкое небо, дужки, миндалины, кровоснабжение, иннервация.
- •30.Язык: строение, функции, иннервация, кровоснабжение. Лимфоотток.
- •34.Тонкая кишка: отделы, иннервация, кровоснабжение, лимфоотток.
- •36.Толстая кишка: иннервация, кровоснабжение, лимфоотток.
- •37. Топография строение иннервация кровоснабжение л/о печени.
- •38.Желчный пузырь. Выводные протоки. И.,к/с.,л/о.
- •39.Функции печени:
- •42.Характеристика класса клыков.
- •43.Характеристика резцов.
- •44.Характеристика премоляров.
- •59.Характеристика моляров.
- •45.Групповая зубная формула постоянных и молочных зуов.
- •46.Зуб как орган. Части и ткани зуба
- •47.Строение дентина, эмали, цемента-см. Вопрос 46.
- •48.Зубы молочные и постоянные, зубная формула, иннервация , кровоснабжение, лимфоотток.
- •49)Строение пульпы периодонта функций
- •50)Зубной орган зубочел сегмент
- •51) Окклюзия артикуляция,прикусы (тут же ответы на 53,54 типология прикусов)
- •55 Зубная система человека
- •56Контрфорсы
- •57.58 Сроки прорезывания молочных и постоянных зубов см ответ 55
- •61) Аномалии в развитии зубов
- •Наружный нос, носовая полость (обонятельная и дыхательная области)
- •Характеристики
- •Функции
- •Бульбоуретральная железа
- •Наружные половые органы
- •Топография яичника
- •Строение яичника
- •Придатки яичника
- •70) Органы иммунной системы[править | править вики-текст]
- •74) Борозды и извилины дорсолатеральной поверхности полушарий головного мозга.
- •75) Борозды и извилины медиальной и нижней поверхности полушарий головного мозга.
- •77) Белое вещество больших полушарий головного мозга (ассоциативные, комиссуральные, проекционные волокна).
- •78) Чувствительные проводящие пути цнс.
- •79) Боковые желудочки мозга, их стенки, сообщения с другими желудочками.
- •80) Базальные ядра конечного мозга, их функция.
- •81) Промежуточный мозг: отделы, внутреннее строение, третий желудочек.
- •82) Средний мозг, его внешнее и внутреннее строение, функции.
- •83) Ромбовидная ямка и проекция на неё ядер черепных нервов.
- •85) Продолговатый мозг: внешнее и внутреннее строение, функции. IV желудочек.
- •109Подмышечная артерия
- •Артерии предплечья: формирование, топография, ветви, области кровоснабжения, кровоснабжение локтевого сустава.
- •Ветви лучевой артерии.
- •Локтевая артерия
- •Ветви локтевой артерии.
- •113 И 107Ветви брюшной аорты. Ветви брюшной части аорты.
- •Пристеночные (париетальные) ветви брюшной части аорты:
- •114Внутренняя подвздошная артерия
- •116Вены верхней конечности
- •Артерия голени
- •Анастомозы.
Предмет и задачи анатомии. Место анатомии среди других биологических дисциплин .
АНАТОМИЯ ЧЕЛОВЕКА (от греч. anatemno - "рассекаю") -наука, изучающая форму и строение человеческого организма в связи с его функциями, развитием и влиянием на организм окружающей среды.
ЗАДА ЧИ СОВРЕМЕННОЙ AHA ТОМИИ:
1.Описание строения, формы, положения органов и их взаимоотношений с учетом возрастных, половых и индивидуальных особенностей человеческого организма.
2.Изучение взаимозависимостей строения и формы органов с их функциями.
3.Выяснение закономерностей конституции тела в целом и составляющих его частей.
- Анатомия тесно связана с антропологиею(anthropos (грец.) — человек) - наукой о человеке в широком смысле этого слова. В отличие от анатомии, которая исследует человека как обобщенный тип, антропология изучает ее в конкретных разновидностях. Антропология исследует этнические группы населения, изучает расовые различия, влияние социальных условий на организм. Одним из разделов антропологии является антропогенез, который составляет процессы происхождения и исторического развития человека. Изучая антропогенез, мы правильно представляем себе место человека в животном мире, восстанавливаем путь эволюции человека как вида. Антропология изучает роль труда и другие причины становления современного человека, помогает понять многие его анатомические особенности.
- Связь анатомии с науками, которые изучают онтогенез. Процесс развития данного индивидуума от момента оплодотворения до смерти называют онтогенезом(ontos (грец.) — существо). Итак, это процесс индивидуального развития организма. Онтогенез делится на два периода , которые значительно отличаются друг от друга - внутриутробний и внеутробный. Внутриутробний охватывает период онтогенеза от оплодотворения до рождения (пренатальний период). Внеутробный (постнатальний) период продолжается от рождения до смерти.
Наука, которая изучает ранний этап внутриутробного периода развития , называется ембриологиею(embrion (грец.) — зародыш). Для того, чтобы понять особенности строения органов у взрослого человека, их нужно изучать в процессе становления, в процессе развития от простого к сложному. Поэтому современная анатомия довольно тесно связана с эмбриологией и широко использует данные этой науки.
После рождения происходят значительные преобразования в структуре организма, которые называют возрастными изменениями. Часть анатомии, которая занимается их изучением, называется возрастной анатомией . Наиболее заметные изменения происходят в первые месяцы и годы жизни ребенка, поэтому данные возрастной анатомии имеют важное значение в педиатрии. В пожилом возрасте наблюдаются старческие возрастные изменения, которые изучает наука геронтология(geron (грец.) — старый).
- натомия и гистология. Эти науки изучают строение тела человека, пользуясь различными методами. Анатомия изучает структуры, которые видны невооруженным глазом, поэтому ее называют макроскопической анатомии. С появлением микроскопа возникла широкая область исследования организма - микроскопическая анатомия. В дальнейшем микроскопическая анатомия превратилась в составную часть более широкой науки - гистологии, которая изучает микроскопическое строение ткани, клеточных и других структур, которые выявляются с помощью светового и электронного микроскопов.
-Морфология(morphe (грец.) — форма). Под этим термином объединяются науки о форме и строении живых организмов. Термин впервые предложен великим немецким поэтом и ученым Гете, известный своими анатомическими исследованиями. В комплекс морфологических наук относятся анатомия человека, сравнительная анатомия, гистология, цитология и эмбриология.
-Анатомия, физиология и медицина. Анатомия неразрывно связана с физиологией, которая изучает функции органов, систем и организма в целом. Взаимосвязь и взаимная обусловленность строения и функции, формы и содержания является одной из важных положений диалектики.
Анатомия и физиология в широком смысле представляют большую науку биологию. Итак, анатомия является частью биологии, она является биологической наукой.
Вместе с тем анатомия является одним из фундаментальных разделов медицины. Знание нормальной анатомии дает возможность изучить патологическую анатомию, распознавать болезни, проводить правильное лечение, хирургические операции. Без знания анатомии невозможно стать врачом. «Врач, который не знает анатомии, для больного более опасен, чем сама болезнь»
2.развитие лицевого черепа. Аномалии и пороки развития .
-В развитии черепа, как мозгового, так и лицевого, различают три стадии: перепончатую с конца 2 недели , хрящевую со второго месяца и костную.
-Первичные кости включают: верхнюю часть чешуи затылочной, теменную, лобную, чешую височной кости, барабанное кольцо, внутреннюю пластинку крыловидного отростка клиновидной, небную, сошник, носовые, слезные, скуловые кости, верхнюю и нижнюю челюсть.
К вторичным костям черепа человека относятся: затылочная (за исключением верхней части чешуи), клиновидная (без внутренней пластинки крыловидного отростка), решетчатая и раковины, пирамида и сосцевидный отросток височной, слуховые косточки (молоточек, наковальня, стремя) и тело подъязычной кости.
-Развитие лицевого отдела черепа. Лицевой отдел черепа развивается преимущественно из жаберных дуг. У водных позвоночных жаберные дуги расположены метамерно в промежутках между жаберными щелями, через которые проходит вода к жабрам - органам дыхания этих животных.-- у человека развивается 5 дуг, причем 5-я дуга развита плохо (рудиментарная). 1-я (верхняя) называется нижнечелюстной, или мандибулярной, дугой. 2-я - подъязычной, или гиоидной, дугой, а остальные - соответственно 3-5-й жаберными дугами.
-В развитии лицевого черепа принимают участие 1-3-я жаберные дуги и лобный отросток, ограничивающий сверху ротовую бухту - будущую полость рта (рис. 21). 1-я жаберная дуга с каждой стороны образует по два отростка - верхнечелюстной и нижнечелюстной, которые ограничивают ротовую бухту снизу и с боков. Верхнечелюстные отростки отделены друг от друга лобным отростком, который в процессе развития делится на три части: непарную (среднюю) и парные (боковые). Между верхнечелюстным отростком и боковой частью лобного помещается орган зрения. Между боковыми частями лобного и верхнечелюстными отростками находится слезная борозда. Нижнечелюстные отростки правой и левой дуг срастаются.
Формирование верхней и нижней челюстей происходит вокруг хрящевых зачатков мандибулярной дуги, из которых один называется дорсальным, cartilago dorsalis, а второй - вентральным, cartilago ventralis. У низших рыб эти два отдела мандибулярной дуги служат челюстями. У позвоночных указанные хрящи являются моделями, вокруг которых разрастается окостеневающая мезенхима, образующая верхнюю и нижнюю челюсти. Верхнечелюстной отросток дает начало верхней челюсти (за исключением части, соответствующей области резцов межчелюстной кости), скуловой кости, небной, медиальной пластинке крыловидного отростка, клиновидной кости. Нижнечелюстной отросток дает начало нижней челюсти, которая развивается периостальным путем вокруг исчезающего меккелева хряща. Средняя часть лобного отростка образует сошник, перпендикулярную пластинку решетчатой кости и межчелюстную кость. Боковая часть лобного отростка служит для образования лабиринта решетчатой кости, носовых и слезных костей. Помимо указанных костей, 1-я жаберная дуга дает начало молоточку и наковальне, 2-я жаберная дуга образует стремечко, шиловидный отросток, малые рожки подъязычной кости, 3-я жаберная дуга - тело и большие рога подъязычной кости.
Врожденные изменения, обусловленные аномалиями лицевого отдела черепа, настолько характерны, что патология буквально «написана» на лице. К врожденным нарушениям развития лица относятся заячья губа, волчья пасть, макростомия и расщелины лица. В норме к концу второго месяца внутриутробного развития происходит полное сращение костей лицевого черепа. При нарушении этого процесса ребенок рождается с расщелинами, расположенными в типичных местах.
Заячья губа Незаращение верхней губы бывает одно- и двусторонним. В зависимости от индивидуальных особенностей для лечения выбирают возможные варианты пластических операций на верхней губе.
Макростомия Макростомия (незаращение угла рта) также может быть одно- и двусторонней. Для ее лечения выполняют пластическую операцию (ушивание угла рта).
Волчья пасть Волчья пасть (незаращение нёба) встречается в нескольких вариациях -незаращение мягкого и/или твердого неба. Соответственно, существует множество методик операций по пластическому восстановлению дефектов.
Другие пороки развития лицевого черепа К порокам развития лицевого черепа также относятся «рыбье лицо» (лицо с резко суженным ротовым отверстием) и «птичье лицо» (на фоне недоразвития нижней челюсти подбородок западает назад и выглядит скошенным).
Мозговые грыжи Врожденные дефекты костей мозгового черепа приводят к образованию мозговых грыж. Передняя мозговая грыжа образуется спереди по средней линии в случае дефекта в области переносицы. Задняя мозговая грыжа образуется сзади по средней линии, если дефект образовался в затылочных костях. Обычно такие изменения сопровождаются и другими пороками развития внутренних органов, и дети погибают на первом году жизни. А
номальные формы черепа, деформация зачастую связаны с родовой травмой. Кроме того, к изменениям формы черепа приводят врожденные (врожденный сифилис) и перенесенные заболевания (рахит). Одним из показателей физического развития детей первого года жизни является размер окружности головы. Измерение окружности головы проводится с помощью сантиметровой ленты и в норме у новорожденных составляет 34-36 см. Уменьшение размеров головы (микроцефалия) может свидетельствовать о недоразвитии мозга, увеличение размеров (макроцефалия) - о водянке головного мозга. Таким образом, по изменению формы и размеров головы ребенка можно определить прогноз его жизни и здоровья.
3.Понятие о соединениях костей. Классификация соединений костей. Непрерывные соединения .
Первоначальной формой соединения костей (у низших позвоночных, живущих в воде) являлось сращение их при помощи соединительной или (позднее) хрящевой ткани. Однако такой сплошной способ соединения костей ограничивает объем движений. С образованием костных рычагов движения в промежуточной между костями ткани вследствие рассасывания последней стали появляться щели и полости, в результате чего возник новый вид соединения костей - прерывный, сочленение. Кости стали не только соединяться, но и сочленяться, образовались суставы, позволившие костным рычагам производить обширные движения, необходимые животным, особенно для наземного существования. Таким образом, в процессе филогенеза развилось два вида соединения костей: первоначальный - сплошной с ограниченным размахом движений и более поздний - прерывный, позволивший производить обширные движения. Отражая этот филогенетический процесс приспособления животных к окружающей среде при помощи движения в суставах, и в эмбриогенезе человека развитие соединений костей проходит эти 2 стадии. Вначале зачатки скелета непрерывно связаны между собой прослойками мезенхимы. Последняя превращается в соединительную ткань, из которой образуется аппарат, связывающий кости. Если участки соединительной ткани, расположенные между костями, окажутся сплошными, то получится сплошное непрерывное соединение костей - сращение, или синартроз. Если внутри них путем рассасывания соединительной ткани образуется полость, то возникает другой вид соединения - полостной, или прерывный, - диартроз.
Таким образом, по развитию, строению и функции все соединения костей можно разделить на две большие группы:
1. Непрерывные соединения - синартрозы - более ранние по развитию, неподвижные или малоподвижные по функции.
2. Прерывные соединения - диартрозы - более поздние по развитию и более подвижные по функции.
Между этими формами существует переходная - от непрерывных к прерывным или обратно. Она характеризуется наличием небольшой щели, не имеющей строения настоящей суставной полости, вследствие чего такую форму называют полусуставом - симфиз, symphysis.
Классификация соединений костей
· Синартрозы
o Синдесмозы (связки, мембраны, швы, вколачивание)
o Синостозы
o Синхондрозы (временные, постоянные)
· Симфизы
· Диартрозы (одноосные, двуосные, многоосные)
___________________________________________________________
Непрерывные соединения – синартрозы
Как отмечалось, скелет в своем развитии проходит 3 стадии: соединительнотканную, хрящевую и костную. Так как переход из одной стадии в другую связан также и с изменением ткани, находящейся в промежутке между костями, то соединения костей в своем развитии проходят те же 3 фазы, вследствие чего различаются 3 вида синартрозов:
1. Если в промежутке между костями после рождения остается соединительная ткань, то кости оказываются соединенными посредством соединительной ткани - articulationes fibrosae (fibra, лат. - волокно), s. syndesmosis (syn - с, desme - связка), синдесмоз.
2. Если в промежутке между костями соединительная ткань переходит в хрящевую, которая остается после рождения, то кости оказываются соединенными посредством хрящевой ткани - articulationes cartilagineae, синхондроз.
3. Наконец, если в промежутке между костями соединительная ткань переходит в костную (при десмальном остеогенезе), или сначала в хрящевую, а затем в костную (при хондральном остеогенезе), то кости оказываются соединенными посредством костной ткани - синостоз (synostosis).
Характер соединения костей не является постоянным в течение всей жизни одного индивидуума. Соответственно 3 стадиям окостенения синдесмозы могут переходить в синхондрозы и синостозы. Последние являются завершающей фазой развития скелета.
Синдесмоз, articulatio fibrosa, есть непрерывное соединение костей посредством соединительной ткани.
1. Если соединительная ткань заполняет большой промежуток между костями, то такое соединение приобретает вид межкостных перепонок, membrana interossea, например между костями предплечья или голени.
2. Если промежуточная соединительная ткань приобретает строение волокнистых пучков, то получаются фиброзные связки, ligamenta (связки позвоночного столба). В некоторых местах (например, между дугами позвонков) связки состоят из эластической соединительной ткани (synelastosis - BNA); они имеют желтоватую окраску (ligg. flava).
3. Когда промежуточная соединительная ткань приобретает характер тонкой прослойки между костями черепа, получаются швы, suturae. По форме соединяющихся костных краев различают следующие швы:
· зубчатый, sutura serrata, когда зубцы на краю одной кости входят в промежутки между зубцами другой (между большинством костей свода черепа);
· чешуйчатый, sutura squamosa, когда край одной кости накладывается на край другой (между краями височной и теменной костей);
· плоский, sutura plana, - прилегание незазубренных краев (между костями лицевого черепа).
Синхондроз, articulatio cartilaginea, есть непрерывное соединение костей посредством хрящевой ткани и вследствие физических свойств хряща является упругим соединением. Движения при синхондрозе невелики и имеют прижинящий характер. Они зависят от толщины хрящевой прослойки: чем она толще, тем подвижность больше.
По свойству хрящевой ткани (гиалиновая или фиброзная) различают:
1. синхондроз гиалиновый, например между I ребром и грудиной,
2. синхондроз волокнистый.
Последний возникает там, где сказывается большое сопротивление механическим воздействиям, например между телами позвонков. Здесь волокнистые синхондрозы в силу своей упругости играют роль буферов, смягчая толчки и сотрясения.
По длительности своего существования синхондрозы бывают:
1. временные - существуют только до определенного возраста, после чего заменяются синостозами, например синхондрозы между эпифизом и метафизом или между тремя костями пояса нижней конечности, сливающимися в единую тазовую кость. Временные синхондрозы представляют собой вторую фазу развития скелета.
2. постоянные - существуют в течение всей жизни, например синхондрозы между пирамидой височной кости и клиновидной костью, между пирамидой и затылочной костью.
Если в центре синхондроза образуется узкая щель, не имеющая характера настоящей суставной полости с суставными поверхностями и капсулой, то такое соединение становится переходным от непрерывных к прерывным - к суставам и называется симфизом, symphysis, например лобковый симфиз, symphysis pubica. Симфиз может образовывться и в результате обратного от прерывных к непрерывным соединениям в результате редукции суставов, например у некоторых позвоночных между телами ряда позвонков от суставной полости остается щель в discus intervertebralis.
4.Череп в целом. Возрастные , половые и типовые особенности строения черепа
Наружная поверхность черепа. Часть наружной поверхности черепа, изучаемая спереди (norma facialis s. frontalis), состоит из лобной области вверху, двух глазниц, с грушевидным отверстием носа между ними; далее книзу от глазниц и латерально от отверстия носа видна передняя поверхность верхней челюсти с верхними зубами. Латерально глазницу замыкает скуловая кость, соединяющаяся как с лобной костью, так и с челюстью. Снизу подвижно примыкает нижняя челюсть.
Глазницы, orbitae*, содержат орган зрения и представляют углубления, напоминающие несколько закругленные четырехсторонние пирамиды. Основание пирамиды соответствует входу орбиты, aditus orbitae, а верхушка направлена назад и медиально. Медиальная стенка глазницы, paries medidlis, образуется лобным отростком верхней челюсти, слезной косточкой, глазничной пластинкой решетчатой кости и телом клиновидной кости кпереди от зрительного канала. В состав латеральной стенки, paries lateralis, входят глазничные поверхности скуловой кости и больших крыльев клиновидной кости. Верхняя стенка, paries superior, или крыша глазницы, образуется глазничной частью лобной кости и малыми крыльями клиновидной кости; нижняя стенка, paries inferior, или дно, - скуловой костью и верхней челюстью, а в задней части - глазничной поверхностью одноименного отростка нёбной кости. У верхушки пирамиды заметны два отверстия: латеральное - верхняя глазничная щель, fissura orbitalis superior, и медиальное - зрительный канал, canalis opticus; оба отверстия соединяют глазницу с полостью черепа. В углу между латеральной и нижней стенками глазницы находитсянижняя глазничная щель, fissura orbitalis inferior, она ведет в своем заднем отделе в fossa pterygopalatina, а в переднем - в fossa infratemporalis. В передней части медиальной стенки находится ямка для слезного мешка, fossa sacci lacrimalis: она ведет вслезноносовой канал, canalis nasolacrimdlis, который открывается другим концом в нижний носовой ход. Дальше кзади, в шве между лобной и решетчатой костями, находятся два отверстия - foramen ethmoidale anterius et posterius, места прохождения одноименных сосудов и нервов; первое ведет в полость черепа, второе - в носовую полость.
грушевидное отверстие носа, aperttlra piriformis nasi, расположено ниже и частью между глазницами. На нижнем крае грушевидного отверстия по средней линии выступает впереди передняя носовая ость, spina nasalis anterior, которая кзади продолжается в костную перегородку носа.
При рассматривании черепа сбоку (norma lateralis) отмечаются прежде всего височные линии, lineae temporales (sup. et inf.). Они обозначают место прикрепления m. et fascia temporales.
Особого описания заслуживают ввиду важности топографических отношений следующие углубления (рис. 36).
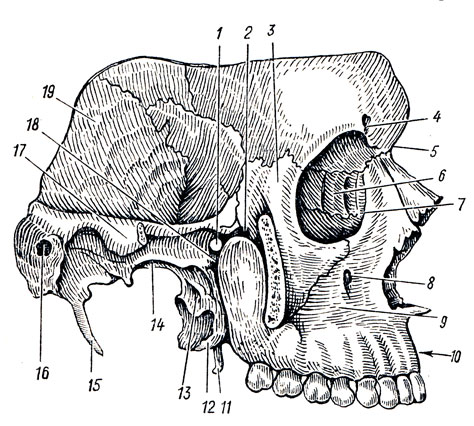 Рис.
36. Височная, подвисочная и крылонёбная
ямки (fossa temporalis, fossa infratemporalis, fossa
pterygopalatina), вид справа (скуловая дуга
удалена). 1 - foramen sphenopalatinum; 2 -
fissura orbitalis inferior; 3 - processus frontalis скуловой
кости; 4 - incisura supraorbital; 5 -
pars nasalis ossis frontalis; 6 - os lacrimale; 7 - fossa sacci
lacrimalis; 8 - foramen infraorbitale; 9 - fossa canina; 10 - proc.
alveolaris; 11 - hamulus processus pterygoidei; 12 - processus
pyramidalis ossis palatini; 13 - lamina 1ё
lateralis proc. pterygoidei; 14 - foramen ovale; 15 - proc.
styloideus; 16 - meatus acusticus externus; 17 - proc. zygomaticus
ossis temporalis; 18 - fossa pterygopalatina; 19 - pars squamosa
ossis temporalis
Рис.
36. Височная, подвисочная и крылонёбная
ямки (fossa temporalis, fossa infratemporalis, fossa
pterygopalatina), вид справа (скуловая дуга
удалена). 1 - foramen sphenopalatinum; 2 -
fissura orbitalis inferior; 3 - processus frontalis скуловой
кости; 4 - incisura supraorbital; 5 -
pars nasalis ossis frontalis; 6 - os lacrimale; 7 - fossa sacci
lacrimalis; 8 - foramen infraorbitale; 9 - fossa canina; 10 - proc.
alveolaris; 11 - hamulus processus pterygoidei; 12 - processus
pyramidalis ossis palatini; 13 - lamina 1ё
lateralis proc. pterygoidei; 14 - foramen ovale; 15 - proc.
styloideus; 16 - meatus acusticus externus; 17 - proc. zygomaticus
ossis temporalis; 18 - fossa pterygopalatina; 19 - pars squamosa
ossis temporalis
Fossa temporalis ограничивается сверху и сзади височной линией, снизу - crista infratemporal и нижним краем arcus zygomatics, спереди - скуловой костью. Fossa temporalis выполнена височной мышцей.
Fossa infratemporalis представляет непосредственное продолжение книзу височной ямы, причем границей между ними служит crista infratemporalis большого крыла клиновидной кости. Снаружи fossa infratemporalis частью прикрывается ветвью нижней челюсти. Через fissura orbitalis inferior она сообщается с глазницей, а через fissura pterygomaxillaris, с крылонёбной ямкой.
Fossa pterygopalatina - крылонёбная ямка, расположена между верхней челюстью спереди (передняя стенка) и крыловидным отростком сзади (задняя стенка). Медиальной стенкой ее служит вертикальная пластинка нёбной кости, отделяющая крылонёбную ямку от носовой полости.
В крылонёбную ямку открывается 5 отверстий, ведущих: 1) медиальное - в носовую полость - foramen sphenopalatinum, место прохождения соименных нерва и сосудов; 2) задневерхнее - в среднюю черепную ямку - foramen rotundum, через него выходит из полости черепа II ветвь тройничного нерва; 3) переднее - в глазницу - fissura orbitalis inferior, для нервов и сосудов; 4) нижнее - в ротовую полость - candlis palatinus major, образуемый верхней челюстью и соименной бороздкой нёбной кости и представляющий воронкообразное сужение книзу крылонёбной ямки, из которой по каналу проходят нёбные нервы и сосуды; 5) заднее - на основание черепа - canalis pterygoideus, обусловленное ходом вегетативных нервов (n. canalis pterygoidei).
При рассматривании черепа сверху (norma verticalis) видна крыша черепа и ее швы: стреловидный шов, sutura sagittdlis, между медиальными краями теменных костей; венечный шов, sutura coronalis, между лобной и теменными костями, и ламбдовидный шов, sutura lambdoidea (по сходству с греческой буквой "ламбда"), между теменными костями и затылочной.
Basis cranii externa - наружное основание черепа, влагается из нижних поверхностей как лицевого (без нижней челюсти), так и мозгового черепа. Наружное основание черепа может быть разделено на три отдела: передний, средний и задний. Передний отдел состоит из твердого нёба, palatum osseum, и альвеолярной дуги верхней челюсти; в задней части твердого нёба заметен поперечный шов, sutura transversa, на месте соединения образующих его нёбного отростка челюсти и горизонтальной пластинки нёбной кости; по средней линии проходит шов, sutura medidna, соединяющий парные части твердого нёба и на своем переднем конце сливающийся с foramen incisivum. В задней части твёрдого нёба, вблизи альвеолярной дуги, заметно foramen palatinum majus, представляющее собой выход canalis palaitnus major; еще более кзади на нижней поверхности пирамидального отростка находятся отверстия малых нёбных каналов.
Средний отдел простирается от заднего края твердого нёба до переднего края большого отверстия затылочной кости. На передней границе этого отдела находятся отверстия, chodnae. В заднем отделе основания черепа находится яремное отверстие - foramen juguldre, через которое проходят IX, X и XI головные нервы, и от него начинается яремная вена.
Внутренняя поверхность основания черепа может быть осмотрена лишь после горизонтального или сагиттального распила черепа. Basis cranii interna - внутренняя, или верхняя, поверхность основания черепа, разделяется на 3 ямы, из которых в передней и средней помещается большой мозг, а в задней - мозжечок. Границей между передней и средней ямами служат задние края малых крыльев клиновидной кости, между средней и задней - верхняя грань пирамид височных костей.
Передняя черепная яма, fossa cranii anterior, образуется глазничной частью лобной кости, решетчатой пластинкой решетчатой кости и малыми крыльями клиновидной.
Средняя черепная яма, fossa cranii media, лежит глубже, чем передняя. Средняя часть ямы образуется турецким седлом. В состав боковых частей входят большие крылья клиновидной кости, pars squamosa, и передняя поверхность пирамидок височных костей. Отверстия средней ямы canalis opticus, fissura orbitalis superior, foramen rotundum, foramen ovale, foramen spinosum.
Задняя черепная яма, fossa cranii posterior, самая глубокая и объемистая. В состав ее входят: затылочная кость, задние части тела клиновидной кости, pars petrosa височной кости и нижнезадний угол теменной кости. Отверстия: foramen magnum, canalis (nervi) hypoglossi, foramen jugulare, canalis condylaris (иногда отсутствующий), foramen mastoideum (более постоянное), porus acusticus internus (на задней поверхности пирамидки).
Сагиттальный распил черепа. В области лобной кости видно воздухоносное пространство, sinus frontalis, которое с каждой стороны открывается в средний носовой ход. В теле основной кости обнаруживается пазуха, sinus sphenoidalis. На внутренней поверхности теменной, лобной и чешуи височной кости легко проследить сосудистые борозды, которые представляют собой отпечатки сосудов твердой оболочки мозга.
Полость носа, cavum nasi, спереди открывается apertura piriformis nasi, сзади парные отверстия, хоаны, сообщают ее с полостью глотки. Посредством костной перегородки носа, septum nasi osseum, носовая полость делится на две не совсем симметричные половины, так как в большийстве случаев перегородка стоит не строго сагиттально, а отклоняется в ту или другую сторону. Каждая половина носовой полости имеет пять стенок: верхнюю, нижнюю, латеральную, медиальную и заднюю.
Латеральная стенка устроена наиболее сложно; в ее состав входят (идя спереди назад) следующие кости: носовая кость, носовая поверхность тела и лобного отростка верхней челюсти, слезная кость, лабиринт решетчатой кости, нижняя раковина, перпендикулярная пластинка нёбной кости и медиальная пластинка крыловидного отростка клиновидной кости.
Медиальная стенка, septum nasi osseum, образована перпендикулярной пластинкой решетчатой кости, сошником, вверху spina nasalis лобной кости, crista sphenoidalis, внизу cristae nasales верхней челюсти и нёбной кости.
Верхняя стенка образуется небольшой частью лобной кости, lamina cribrosa решетчатой кости и отчасти клиновидной костью.
В состав нижней стенки, или дна, входит нёбный отросток верхней челюсти и горизонтальная пластинка нёбной кости, составляющие palatum osseum; в переднем отделе его заметно отверстие резцового канала, canalis incisivus.
Задняя стенка имеется лишь на небольшом протяжении в верхнем отделе, так как ниже лежат хоаны. Она образована носовой поверхностью тела клиновидной кости с имеющимся на ней парным отверстием - apertura sinus sphenoidalis.
Череп новорожденного отличается небольшой величиной костей лица сравнительно с костями черепа. Другой особенностью черепа новорожденного являются роднички, fonticuli.
Череп новорожденного несет на себе следы всех 3 стадий окостенения, которые еще не завершились. Роднички и являются остатками первой, перепончатой стадии; они находятся на месте пересечения швов, где сохранились остатки неокостеневшей соединительной ткани. Наличие их имеет большое функциональное значение, так как дает возможность костям крыши черепа значительно смещаться, благодаря чему череп во время родов приспосабливается к форме и величине родового канала. Различают следующие роднички:
1) передний родничок, fonticulus anterior, ромбовидной формы, находится по срединной линии на месте перекреста четырех швов: сагиттального, лобного и двух половин венечного; зарастает на 2-м году жизни;
2) задний родничок, fonticulus posterior; треугольной формы, находится на заднем конце сагиттального шва между двумя теменными костями спереди и чешуей затылочной кости сзади; зарастает на 2-м месяце после рождения;
3) боковые роднички, парные, по два с каждой стороны, причем передний называется клиновидным, fonticulus sphenoidalis, а задний — сосцевидным, fonticulus mastoideus. Клиновидный родничок расположен на месте схождения angulus sphenoidalis теменной кости, лобной кости, большого крыла клиновидной кости и чешуи височной кости; зарастает на 2 —3-м месяце жизни. Сосцевидный родничок находится между angulus mastoideus теменной кости, основанием пирамиды височной кости и чешуей затылочной кости. Клиновидный и сосцевидный роднички наблюдаются чаще у недоношенных детей, причем у доношенных иногда может отсутствовать и затылочный. У новорожденных отмечается отсутствие швов, слабое развитие диплоэ, невыраженность рельефа не только на внешней, но и на внутренней поверхности черепа.
Остатками второй хрящевой стадии развития черепа являются хрящевые прослойки между отдельными еще не слившимися частями костей основания, которых поэтому у новорожденного относительно больше, чем у взрослого. Воздухоносные пазухи в костях черепа еще не развились. Вследствие слабого развития мускулатуры, которая еще не начала функционировать, различные мышечные бугры, гребни и линии выражены слабо. По той же причине, обусловленной отсутствием еще жевательной функции, слабо развиты челюсти: альвеолярные отростки почти отсутствуют, нижняя челюсть состоит из двух несросшихся половин. Вследствие этого лицо мало выступает вперед в сравнении с черепом и составляет лишь восьмую часть последнего, в то время как у взрослого эти отношения равны 1:4.
В зрелом возрасте наблюдается окостенение швов черепа вследствие превращения синдесмозов между костями свода в синостоз. В старости кости черепа нередко становятся несколько тоньше и легче. В результате выпадения зубов и атрофии альвеолярного края челюстей лицо укорачивается, нижняя челюсть выдается кпереди при одновременном увеличении угла между ее ветвями и телом. Описанные возрастные изменения черепа хорошо определяются при рентгенологическом исследовании, что имеет диагностическое значение. Так, на рентгенограмме черепа новорожденного видно, что: 1) ряд костей — лобная, затылочная, нижняя челюсть — не срослись в единое целое; 2) отсутствует пневматизация воздухоносных костей; 3) промежутки между костями крыши, особенно в области родничков, остаются широкими. На передней рентгенограмме видно просветление на месте sutura frontalis, разделяющее на две части лобную кость, а также след неполного сращения обеих половин нижней челюсти. На задней рентгенограмме видны промежутки между os interparietale и нижней частью чешуи затылочной кости, а также между латеральными ее частями и чешуей. На боковом снимке заметно просветление, соответствующее synchondrosis sphenooccipitalis. Дальнейшие возрастные изменения, видимые на рентгенограммах, следующие :
1. Отмечается сращение отдельных частей костей в единое целое, а именно: а) слияние обеих половин нижней челюсти (1 — 2 года); б) сращение обеих половин лобной кости на месте sutura frontalis (2 года); в) сращение всех частей затылочной кости; г) синостоз базилярной части затылочной с клиновидной в единую основную кость (os basilare) на месте synchondrosis sphenooccipitalis; наступлением этого синостоза (18 — 20 лет) заканчивается рост основания черепа в длину.
2. Исчезают роднички и образуются швы с типичными зубчатыми контурами (2 — 3 года).
3. Возникает и развивается пневматизация костей.
Рентгенологический метод является единственным методом изучения развивающихся воздухоносных пазух костей черепа на живом человеке: а) лобная пазуха замечается на рентгенограмме в конце 1-го года жизни, после чего постепенно увеличивается. В одних случаях она мала и не выходит за пределы медиального отрезка arcus superciliaris; в других случаях распространяется вдоль всего margo supraorbitalis. Наблюдается и полное отсутствие ее; б) ячейки решетчатой кости замечаются уже в первые годы жизни; в) верхнечелюстная (гайморова) пазуха видна на рентгенограмме новорожденного в виде просветления вытянутой формы величиной с горошину. Полного развития она достигает в период смены зубов и отличается значительной вариабельностью; г) о клиновидной пазухе говорилось выше.
4. Смена и выпадение зубов.
5. Исчезновение швов и слияние костей друг с другом, начинающиеся в зрелом возрасте.
Половые отличия черепа. Мужской череп в среднем больше женского; емкость его приблизительно на 10 % больше емкости женского черепа, что находится в зависимости от половой разницы размеров тела. Поверхность женского черепа более гладкая, так как мышечные неровности на нем выражены менее резко. Надбровные дуги женского черепа развиты слабее, и лоб имеет более вертикальное направление, чем у мужчины, а темя более плоское. Иногда, однако, половые признаки на черепе бывают так слабо выражены, что не позволяют с полной достоверностью определить по ним пол соответствующего индивидуума, тем более, что приблизительно в 20 % случаев женские черепа имеют емкость не ниже средней емкости мужского.
Сравнительно меньшая величина женского черепа не означает меньшего развития мозга в сравнении с мужчиной, а соответствует меньшим размерам женского тела и его пропорциям.
5)Общее представление об устройстве человеческого тела. Органы , системы и аппараты органов.
Так как объектом изучения анатомии является организм, изложим сначала общий взгляд на его строение. В понимании организма наиболее ярко проявляется разница между материалистическим и идеалистическим мировоззрением в анатомии. Механистический материализм смотрит на организм как на простую механическую сумму органов (Морганьи), тканей (Биша) или клеток (Вирхов). В противовес этому, согласно диалектике, организм не есть "механическое сложение костей, крови, хрящей, мускулов, тканей и т. д." (Гегель, Энциклопедия, т. I).
Организм - это высшее единство белковых тел*, способных к обмену веществ с окружающей его средой, к росту и размножению. Это исторически сложившаяся, целостная, все время меняющаяся система, имеющая свое особое строение и развитие. Организм живет лишь в определенных условиях окружающей среды, к которым он приспособлен и вне которых он не может существовать.
--Существенным моментом жизни организма является постоянный обмен веществ с окружающей его внешней природой. С прекращением обмена прекращается и жизнь (Ф. Энгельс).
С развитием кибернетики возникло мнение, что одним из основных свойств живой материи является способность к управлению.
--Кибернетика учит, что живой организм - это уникальная кибернетическая машина, способная к самоуправлению.
--Еще И. П. Павлов писал: "Человек есть ... система (грубее говоря - машина) ... подчиняющаяся неизбежным и единым для всей природы законам; но система ... единственная по высочайшему саморегулированию". "...Система в высочайшей степени саморегулирующаяся, сама себя поддерживающая, восстановляющая, поправляющая и даже совершенствующая"*.
--Организм построен из отдельных частных структур - органов, тканей и тканевых элементов, объединенных в единое целое.
--В процессе эволюции живых существ возникли сначала неклеточные формы жизни (белковые "монеры", вирусы и т. п.), затемклеточные формы (одноклеточные и простейшие многоклеточные организмы). При дальнейшем усложнении организации отдельные части организмов стали специализироваться на выполнении отдельных функций, благодаря которым организм приспосабливался к условиям своего существования. В связи с этим из неклеточных и клеточных структур стали возникать специализированные комплексы этих структур - ткани, органы и, наконец, комплексы органов - системы.
--Отражая этот процесс дифференцировки, организм человека содержит в своем теле все эти структуры. Клетки в организме человека, как и всех многоклеточных животных, существуют только в составе тканей.
Ткани
--Здесь мы ограничимся кратким изложением самых первоначальных сведений о тканях, детальное же знакомство с ними происходит в курсе гистологии.
--Ткани - исторически сложившиеся системы организма, состоят из клеток и их производных и обладают специфическими морфофизиологическими и биохимическими свойствами.
---Каждая ткань характеризуется развитием в онтогенезе из определенного эмбрионального зачатка и типичными для нее взаимоотношениями с другими тканями и положением в организме (Н. А. Шевченко). Морфологически ткани построены из клеток и межклеточного вещества.
----Все большое разнообразие тканей организма человека и животных может быть условно сведено к четырем тканевым типам: 1) пограничные ткани, или эпителии (epi, греч. - на, tela, лат. - ткань, тонкая, как паутина); 2) ткани внутренней среды организма, или соединительные; 3) мышечные ткани и 4) ткани нервной системы.
---Пограничные, или эпителиальные, ткани располагаются на поверхностях, граничащих с внешней средой (откуда и название - эпителии кожного типа), а также выстилают стенки полых органов (эпителии кишечного типа) и замкнутых полостей тела (эпителии целонефродермального и эпендимоглиального типа).
---Эпителий серозных полостей, возникающий из мезодермы, называется мезотелием, а выстилающий изнутри сосуды и развивающийся из мезенхимы - эндотелием.
----Комплексы эпителиальных клеток в форме трубок, мешочков и других структур образуют железы (железистый эпителий). Основными функциями эпителиев являются покровная и секреторная.
--Ткани внутренней среды, или соединительные. Они не имеют прямой связи с внешней средой, очень различны по своим свойствам и объединены в одну группу на основе общности развития из одного эмбрионального зачатка - мезенхимы.
--В ходе эволюции позвоночных ткани внутренней среды развивались в трех основных направлениях: 1) одна группа тканей стала выполнять трофическую и защитную функции (жидкие ткани - кровь и лимфа и кроветворные ткани); 2) другая - функцию опоры (волокнистые соединительные и скелетные ткани) и 3) третья - функцию сократимости (гладкая мышечная ткань).
---Скелетные ткани в свою очередь делятся на 3 вида - хрящевую, костную и дентин (зубная кость).
---Хрящевая ткань имеет упругую консистенцию и по характеру промежуточного вещества бывает 3 родов: 1) гиалиновый, или стекловидный, хрящ (по виду напоминающий стекло); 2) волокнистый, или фиброзный, хрящ, содержащий коллагеновые волокна соединительной ткани, придающие ему наибольшую из всех хрящей крепость, и 3) эластический хрящ, содержащий сеть эластических волокон.
---Костная ткань - самая твердая и крепкая (после эмали зуба) ткань во всем организме, во много раз превосходящая по прочности железо и гранит. Этими свойствами она обязана промежуточному веществу, пропитанному солями извести.
---Гладкую мускулатуру удобнее будет рассмотреть вместе с другими мышечными элементами.
---Ткани сократимые - мышечные ткани. Эти ткани объединяются по функциональному признаку - способности сокращаться. Сократимые элементы развиваются из нескольких источников: 1) из мезенхимы развивается гладкая мускулатура внутренних органов (кишечника, сосудов, мочеотводящих путей и т. п.); 2) миотомы являются источником развития скелетной (соматической) мускулатуры; 3) мускулатура сердца развивается из эмбриональной целомической выстилки; 4) из неврального зачатка возникает мышца сужающая и мышца, расширяющая зрачок и 5) сократимые - корзинчатые - клетки входят в состав концевых отделов желез эпидермальногопроисхождения (потовых, грудных и слюнных).
---Гладкая мускулатура - непроизвольная, медленно сокращается, состоит из веретеновидных или звездчатых клеток, внутри имеющих тонкие нити - миофибриллы. Скелетная мускулатура состоит из длинных (до 10-12 см) волокон, имеющих в поперечнике всего 1-10μ. Внутри волокон тоже имеются специфические элементы в виде поперечнополосатых миофибрилл, обладающих в свою очередь субмикроскопической структурой. Мускулатура сердца представлена ветвящимися волокнами. Они содержат поперечнополосатые фибриллы, которые по расположению и некоторым деталям строения отличаются от фибрилл скелетной мускулатуры. Отличие заключается также и в том, что сердечная мышца не подчиняется нашей воле и работает, не переставая, от первого в жизни сокращения до последнего.
---Ткани нервной системы. Они представлены нервными клетками и вспомогательными элементами - нейроглией, или, короче, глией(glia, греч. - клей). Нервные клетки снабжены отростками двоякого рода: 1) одни несут раздражение от воспринимающих аппаратов к телу клетки и древовидно ветвятся, почему и называются дендритами (dendron, греч. - дерево); 2) другие отходят по одному от тела клетки и проводят нервный импульс от нее на эффекторную клетку, производящую эффект какого-либо действия. Этот отросток называется нейрит; он тянется на большое расстояние, иногда больше 1 м, и составляет осевой цилиндр нервного волокна, отчего его называют также аксон (axis, лат. - ось). Аксон может быть покрыт мякотной оболочкой, содержащей белое вещество - миелин (белые мякотные волокна); иногда вокруг аксона имеется очень мало миелина (серые, безмякотные волокна). Нервная клетка со всеми отростками и их конечными разветвлениями называется нейрон (neuron, греч. - нерв).
Органы
---Орган (organon - орудие) - часть человеческого тела, являющаяся орудием приспособления организма к окружающей его среде.
--Организм располагает своей "естественной технологией", т. е. наличием растительных и животных органов, которые играют "роль орудий производства в жизни растений и животных" (К. Маркс и Ф. Энгельс. Сочинения, изд. 2, т. 23, с. 383).
---Орган, являясь частью целого, вне организма не может существовать.
---Вместе с тем орган является относительно целостным образованием, имеющим свою определенную, присущую только ему форму, строение, функцию, развитие и положение в организме. Он представляет собой исторически сложившуюся систему различных тканей (нередко всех четырех основных), из которых одна или несколько преобладают и определяют его специфическое строение и функцию.
--Например, в сердце имеются не только сердечная мышечная ткань, но также и различные виды соединительной ткани (фиброзная, эластическая), элементы нервной (нервы сердца), эндотелий и гладкие мышечные волокна (сосуды). Однако преобладающей является сердечная мышечная ткань, свойство которой (сократимость) и определяет строение и функцию сердца как органа сокращения. Органом можно называть также и значительную часть тела, выполняющую определенную функцию и имеющую свое особое развитие. Например, по Ф. Энгельсу, рука - есть орган труда.
Системы органов и аппараты
---Для выполнения ряда функций одного органа оказывается недостаточно. Поэтому возникают комплексы органов - системы.
---Система органов - это совокупность однородных органов, сходных по своему общему строению, функции и развитию. Это морфологическое и функциональное объединение органов, т. е. органов, имеющих общий план строения, общее происхождение и связанных друг с другом анатомически и топографически.
--Например, костная система есть совокупность костей, имеющих однородное строение, функцию и*развитие. То же можно сказать про мышечную, сосудистую или нервную систему.
---Органы пищеварения, на первый взгляд, отличаются друг от друга, но все они имеют общее происхождение (эпителий большей части пищеварительного тракта, включая печень и поджелудочную железу, является производным энтодермы), общий план строения (3 слоя в стенке пищеварительной трубки) и общую функцию; все они связаны между собой анатомически и близки топографически. Поэтому органы пищеварения также составляют систему*.
----Отдельные органы и системы органов, имеющие неодинаковое строение и развитие, могут объединяться для выполнения общей функции. Такие функциональные объединения разнородных органов называют аппаратом. Например, аппарат движения включает костную систему, соединения костей и мышечную систему. Аппаратом также называют и отдельные мелкие структуры органов, имеющие определенное функциональное значение, как бы значение приборов, например воспринимающий аппарат нервной клетки (рецептор)*.
Различают следующие системы органов и аппараты.
1. Органы, осуществляющие основной процесс, характеризующий жизнь, - обмен веществ с окружающей средой. Этот процесс представляет единство противоположных явлений - усвоения, ассимиляции, и выделения, диссимиляции. Поэтому имеются органы, посредством которых организм воспринимает пищевые вещества и кислород, составляющие пищеварительную и дыхательную системы, и органы, выделяющие наружу отработанные, ставшие негодными вещества, - мочевыделительная система. Выделение происходит также и через органы пищеварения, дыхания и кожу.
2. Органы, служащие для поддержания вида, - органы размножения, или половые органы; они составляют половую систему.
Мочевыделительная и половая системы тесно связаны между собой по развитию и строению, отчего их объединяют под именеммочеполовой системы.
3. Органы, через посредство которых воспринятый пищеварительной и дыхательной системами материал распределяется по всему организму, а вещества, подлежащие удалению, доставляются к выделительной системе, - органы кровообращения - сердце и сосуды (кровеносные и лимфатические). Они составляют сердечно-сосудистую систему.
4. Органы, осуществляющие химическую связь и регуляцию всех процессов в организме, - железы внутренней секреции, или эндокринные органы; они составляют эндокринный аппарат.
Органы пищеварения, дыхания, мочеотделения, размножения, сосуды и эндокринные железы объединяются вместе под названием органов вегетативной, растительной (vegetatio - растительность), жизни, так как аналогичные им функции наблюдаются и у растений.
5. Органы, служащие для приспособления организма к окружающей среде при помощи движения, составляют аппарат движения, состоящий из рычагов движения - костей (костная система), их соединений (суставов и связок) и приводящих их в движение мышц (мышечная система).
6. Органы, воспринимающие раздражения из внешнего мира, составляющие систему органов чувств.
7. Органы, осуществляющие нервную связь и объединяющие функцию всех органов в единое целое, составляют нервную систему, с которой связана высшая деятельность (психика).
----Аппарат движения, органы чувств и нервная система объединяются под названием органов анимальной, животной (animal - животное), жизни, так как функции передвижения и нервной деятельности присущи только животным и почти отсутствуют у растений.
---Деление на органы растительной и животной жизни оправдано не только различной функцией этих органов, но и их разным развитием. Так, в теле зародыша закладываются 2 трубки - растительная, из которой развиваются органы пищеварения и дыхания и с которой вступают в связь мочеполовые органы, и животная, из которой возникает нервная система.
----Однако, учитывая единство вегетативных и анимальных процессов в целостном организме, следует помнить, что такое деление является относительным, условным, необходимым для удобства изучения.
---Аппарат движения, покрытый кожей (т. е. органы животной жизни), образует собственно тело - "сому", внутри которого находятся полости - грудная и брюшная. Следовательно, сома образует стенки полостей. Содержимое этих полостей называют внутренностями. К ним относят органы пищеварения, дыхания, мочеотделения, размножения и связанные с ними железы внутренней секреции (т. е. органы растительной жизни). К внутренностям и соме подходят пути, проводящие жидкости, т. е. сосуды, несущие кровь и лимфу и составляющие сосудистую систему, и пути, проводящие раздражения, т. е. нервы, составляющие вместе со спинным и головным мозгом нервную систему.
----Пути, проводящие жидкости и раздражения, образуют анатомическую основу объединения организма при помощи нейро-гуморальной регуляции при ведущей роли нервной системы. Поэтому внутренности и сома являются частями единого целого организма и выделяются условно.
---В итоге можно наметить следующую схему построения организма: организм - система органов - орган - ткань - клетка - клеточные элементы - молекулы.
---Проводя такое деление, необходимо подчеркнуть, что связь между отдельными органами и системами настолько тесна, что изолировать в организме одну систему от другой как в анатомическом, так и в функциональном смысле невозможно. Но для удобства изучения обширного фактического материала и из-за невозможности сразу усвоить строение целостного организма условно принято изучать анатомию по системам, каждой из которых соответствует определенный отдел анатомии: учение о костной системе (остеология), о соединениях костей (артросиндесмология), о мышечной системе (миология), о внутренностях (спланхнология), о сердечнососудистой системе (ангиология), о нервной системе (неврология), об органах чувств (эстезиология) и о железах внутренней секреции (эндокринология).
6)Общая анатомия опорно-двигательного аппарата. Кость как орган. Принципы строения костного скелета. Классификация костей.
весь двигательный аппарат разделить на пассивную (скелет и его соединения) и активную (мышцы) части. Обе эти части тесно связаны между собою функционально и развиваются из одной и той же закладки – мезодермы. В итоге аппарат движения состоит из 3 систем органов:
костей, 2) их соединений и 3) мышц с их вспомогательными приспособлениями.
Кость, os, ossis, как орган живого организма состоит из нескольких тканей, главнейшей из которых является костная.
Химический состав кости и ее физические свойства. Костное вещество состоит из двоякого рода химических веществ: органических (1/3), главным образом оссеина, и неорганических (2/3), главным образом солей кальция, особенно фосфорнокислой извести (более половины - 51,04%). Если кость подвергнуть действию раствора кислот (соляной, азотной и др.), то соли извести растворяются (decalcinatio), а органическое вещество остается и сохраняет форму кости, будучи, однако, мягким и эластичным. Если же кость подвергнуть обжиганию, то органическое вещество сгорает, а неорганическое остается, также сохраняя форму кости и ее твердость, но будучи при этом весьма хрупким. Следовательно, эластичность кости зависит от оссеина, а твердость ее - от минеральных солей. Сочетание неорганических и органических веществ в живой кости и придает ей необычайную крепость и упругость. В этом убеждают и возрастные изменения кости. У маленьких детей, у которых оссеина сравнительно больше, кости отличаются большой гибкостью и потому редко ломаются. Наоборот, в старости, когда соотношение органических и неорганических веществ изменяется в пользу последних, кости становятся менее эластичными и более хрупкими, вследствие чего переломы костей чаще всего наблюдаются у стариков.
Строение кости. Структурной единицей кости, видимой в лупу или при малом увеличении микроскопа, является остеон, илигаверсова система, т. е. система костных пластинок, концентрически расположенных вокруг канала (гаверсова канала), содержащего сосуды и нервы.
Остеоны не прилегают друг к другу вплотную, а промежутки между ними заполнены промежуточными или вставочными (интерстициальными) костными пластинками. Остеоны располагаются не беспорядочно, а соответственно функциональной нагрузке на кость: в трубчатых костях параллельно длиннику кости, в губчатых - перпендикулярно вертикальной оси, в плоских костях черепа - параллельно поверхности кости и радиально.
Вместе со вставочными пластинками остеоны образуют основной средний слой костного вещества, покрытый изнутри (со стороны эндоста) внутренним слоем общих, или генеральных, костных пластинок, а снаружи (со стороны периоста) - наружным слоем общих, или генеральных, пластинок. Последний пронизан кровеносными сосудами, идущими из надкостницы в костное вещество в особых каналах, называемых фолькмановскими. Начало этих каналов видно на мацерированной кости в виде многочисленных сосудистых отверстий (foramina vasculosa). Проходящие в фолькмановских и гаверсовых каналах кровеносные сосуды обеспечивают обмен веществ в кости.
Из остеонов состоят более крупные элементы кости, видимые уже невооруженным глазом на распиле или на рентгенограмме, -перекладины костного вещества, или балки. Из этих перекладин складывается двоякого рода костное вещество: если перекладины лежат плотно, то получается плотное, компактное вещество, substantia compacta. Если перекладины лежат рыхло, образуя между собою костные ячейки наподобие губки, то получается губчатое вещество, substantia spongiosa (spongia, греч. - губка). Распределение компактного и губчатого вещества зависит от функциональных условий кости. Компактное вещество находится в тех костях и в тех частях их, которые выполняют преимущественно функцию опоры (стойки) и движения (рычаги), например в диафизах трубчатых костей.
Классификация костей
В скелете различают следующие части: кости туловища (позвонки, ребра, грудина), кости черепа (мозгового и лицевого), кости поясов конечностей - плечевого (лопатка, ключица) и тазового (подвздошная, лобковая, седалищная) и кости свободных конечностей - верхней (плечо, кости предплечья и кисти) и нижней (бедро, кости голени и стопы).
Число отдельных костей, входящих в состав скелета взрослого человека, больше 200, из них 36-40 расположены по средней линии тела и непарны, остальные - парные кости.
По внешней форме различают кости длинные, короткие, широкие и смешанные.
Однако такое установленное еще во времена Галена деление только по одному признаку (внешняя форма) оказывается односторонним и служит примером формализма старой описательной анатомии, вследствие чего совершенно разнородные по своему строению, функции и происхождению кости попадают в одну группу. Так, к группе плоских костей относят и теменную кость, которая является типичной покровной костью, окостеневающей эндесмально, и лопатку, которая служит для опоры и движения, окостеневает на почве хряща и построена из обычного губчатого вещества.
Патологические процессы также протекают совершенно различно в фалангах и костях запястья, хотя и те и другие относятся к коротким костям, или в бедре и ребре, зачисленных в одну группу длинных костей.
Поэтому правильнее различать кости на основании 3 принципов, на которых должна быть построена всякая анатомическая классификация, - формы (строения), функции и развития.
С этой точки зрения можно наметить следующую классификацию костей (М. Г. Привес):
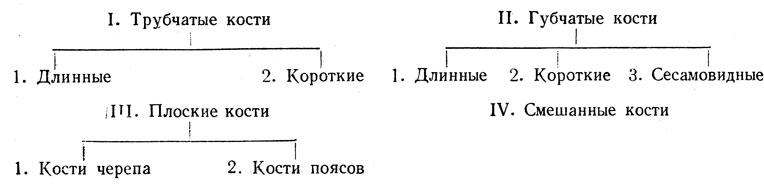
I. Трубчатые кости. Они построены из губчатого и компактного вещества, образующего трубку с костномозговой полостью; выполняют все 3 функции скелета (опору, защиту и движение). Из них длинные трубчатые кости (плечо и кости предплечья, бедро и кости голени) являются стойками и длинными рычагами движения и, кроме диафиза, имеют энхондральные очаги окостенения в обоих эпифизах (биэпифизарные кости); короткие трубчатые кости (пясть, плюсна, фаланги) представляют короткие рычаги движения; из эпифизов энхондральный очаг окостенения имеется только в одном (истинном) эпифизе (моноэпифизарные кости).
II. Губчатые кости. Построены преимущественно из губчатого вещества, покрытого тонким слоем компактного. Среди них различаютдлинные губчатые кости (ребра и грудина) и короткие (позвонки, запястье, предплюсна). К губчатым костям относятся сесамовидные кости, т. е. похожие на сесамовые зерна растения кунжут, откуда и происходит их название (коленная чашка, гороховидная кость, сесамовидные кости пальцев руки и ноги); функция их - вспомогательные приспособления для работы мышц; развитие - энхондральное в толще сухожилий, которые они и укрепляют. Сесамовидные кости располагаются около суставов, участвуя в их образовании и способствуя их движениям, но с костями скелета непосредственно не связаны.
III. Плоские кости:
а) плоские кости черепа (лобная и теменные). Функция - преимущественно защита (покровные кости); строение - diploe; окостенение - на основе соединительной ткани;
б) плоские кости поясов (лопатка, тазовые кости), функция - опора и защита; строение - преимущественно из губчатого вещества; окостенение - на почве хрящевой ткани.
IV. Смешанные кости (кости основания черепа) - сюда относятся кости, сливающиеся из нескольких частей, имеющих разную функцию, строение и развитие. К смешанным костям можно отнести и ключицу, развивающуюся частью эндесмально, частью энхондрально.
7)Анатомия верхнечелюстной и нижнечелюстной костей : части, отверстия и их назначения .
Строение верхней челюсти
Строение верхней челюсти человека предполагает наличие четырех отростков:
-небный;
-альвеолярный;
-скуловой;
-лобный.
На теле верхней челюсти находится четыре поверхности:
-Передняя;
-подвисочная;
-носовая;
-глазничная.
В отличие от нижней, в анатомии верхней челюсти, соединения с остальными костями черепа являются неподвижными. Передняя поверхность вогнута, а внизу переходит в альвеолярный отросток. На альвеолярных отростках верхняя челюсть имеет ячейки с перегородками, где располагаются корни зубов. Самое значительное возвышение предусмотрено для клыка.
В центре этой части челюсти находится так называемая «собачья ямка» – углубление рядом с подглазным отверстием, через которое проходит подглазный нерв и артерия. Передняя часть плавно переходит в наружную, ее медиальной границей является носовая вырезка.
Верхняя челюсть обладает бугром, который находится на подвисочной поверхности. Она отделяется от передней скуловым отростком. Эта часть зачастую выпуклая. На ней присутствуют маленькие альвеолярные отверстия, которые ведут в альвеолярные каналы.
В теле верхней челюсти располагается воздухоносная – верхнечелюстная пазуха, которая открывается в носовую полость. Она покрыта слизистой оболочкой. Ее дно находится рядом с верхушками корней таких зубов: первый и второй моляр, а также второй премоляр. На носовой поверхности находится гребень нижней носовой раковины.
Лобный отросток соединяется с лобной костью, а место крепления носовой раковины обозначено гребнем на медиальной поверхности. По носовой поверхности проходит небная борозда, которая является стенкой небного канала.
Носовая поверхность переходит в верхнюю с правым и левым небным отростком. Они, в свою очередь, соединяются в передней части твердого неба, образуя дно носовой полости и остов неба. В носовой поверхности также есть отверстие для сообщения полости носа с верхнечелюстной пазухой.
Скуловой отросток соединяется со скуловой костью, образуя с ним толстую подпору, на которую идет нагрузка при жевании.
Верхняя челюсть включает также глазничную, или верхнюю, поверхность. Она является нижней стенкой глазничной орбиты. Снаружи он плавно переходит в скуловой отросток. Подглазничный край соединяется с лобным отростком, по которому тянется слезной гребень.
На медиальном крае находится слезная вырезка. В нее входит слезная косточка. Рядом с задним краем глазничной поверхности верхней челюсти берет начало подглазничная борозда. Задний и нижний край образовывают глазничную щель, в которой находится подглазничная борозда. По направлению вперед она постепенно переходит в подглазничный канал. Описывая дугу, он открывается на передней части.
Наружно-латеральная поверхность развернута в сторону крыло-небной и подвисочной ямки. На заднем нижнем участке находится бугор верхней челюсти. Эта часть усеяна мелкими отверстиями, через которые проходят нервы и сосуды к зубам.
Верхняя челюсть образуется из легких тонких пластин, которые ограничивают воздухоносные пути. Внутри тела располагается самая большая среди придаточных – воздухоносная полость. Вместе с этой воздушностью анатомия человека рассчитана и на высокие нагрузки. Поэтому на тонких пластинках образовываются контрфорсы – более плотные участки, которые обеспечивают прочность кости.
Анатомия нижней челюсти
Строение нижней челюсти предполагает тело и два отростка (ветви). В отличие от верхней, самая большая дуга в ней базальная, а самая маленькая – зубная. Тело состоит из двух половинок: основание и альвеолярная часть. На первом году жизни они соединяются в одну кость. Высота каждой половины больше, чем толщина.
К ее поверхности крепится жевательная мускулатура, поэтому на ней присутствует множество бугристых участков, шероховатостей. Это единственная часть лицевого черепа, обладающая способностью двигаться.
На наружной поверхности нижняя челюсть имеет подбородочный выступ. Снаружи от него выступает подбородочный бугорок, сверху и снаружи которого находится подбородочное отверстие. Оно соответствует размещению корней вторых малых зубов. Сзади этого отверстия вверх направляется косая линия, которая становится передним краем ветви. На ней находятся альвеолярные возвышения.
На альвеолярной дуге анатомией предусмотрено шестнадцать альвеол для зубов. Они отделяются друг от друга межальвеолярными перегородками.
На внутренней поверхности тела нижняя челюсть имеет подбородочную ость. Она может быть как одиночной, так и раздвоенной. На нижнем крае находится двубрюшная ямка, где крепится двубрюшная мышца. На латериальных участках проходят челюстно-подъязычные линии. Выше нее крепится подъязычная, а немного ниже – поднижнечелюстная ямка.
Нижняя челюсть также «оснащена» отверстием и неким ограничением – язычком. Вглубь отверстия в толще губчатого вещества находится канал с сосудами и нервами. На поверхности он выходит через подбородочное отверстие. От него проходит челюстно-подъязычная борозда, а немного выше – нижнечелюстной валик.
На наружной стороне располагается жевательная бугристость, которая занимает положение в углу. На внутренней части жевательной бугристости находится крыловидная бугристость. На нее крепится медиальная крыловидная мышца. По крыловидной бугристости проходит вниз и вперед подъязычная борозда.
Иногда она превращается в канал, прикрываясь костной пластинкой. На наружной бугристости в области симфиса располагается подбородочный выступ. Эта часть срастается с косточками подбородка, которые участвуют в образовании этого выступа. Сбоку от него находится подбородочное отверстие, через которое выходят подбородочные нервы, сосуды.
В верхнем конце ветви находятся два отростка: венечный и задний. К венечному крепится височная мышца, а задний заканчивается головкой, которая имеет суставную поверхность в виде эллипса. Она участвует в образовании височно-челюстного сустава.
Нижняя челюсть состоит из копактной кости. Относится к типу непарных и обладает способностью двигаться как в вертикальной, так и в горизонтальной плоскости благодаря анатомии этого сустава.
8)Анатомия глазницы: ее стенки , сообщения с соседними областями
Глазница, или орбита, orbita, представляет собой парную четырехстороннюю полость, cavitas orbitalis (LNA), напоминающую пирамиду, в которой содержится орган зрения. Она имеет вход в орбиту, aditus orbitalis, которая ограничена глазничным краем, margo orbitalis. Глубина глазницы у взрослого человека составляет от 4 до 5 см, ширина - около 4 см. Это важно учитывать в клинической практике при зондировании ран глазницы, введении иглы при инъекциях. Глазница ограничена четырьмя стенками: верхней, нижней, медиальной и латеральной, выстланными надкостницей, periorbita. Верхняя стенка, paries superior, образована глазничной поверхностью лобной кости и малым крылом клиновидной кости. Она отделяет глазницу от передней черепной ямки и головного мозга. Нижняя стенка, paries inferior, образована глазничной поверхностью верхней челюсти, скуловой костью и глазничным отростком небной кости. Нижняя стенка является кровлей верхнечелюстной пазухи (гайморовой пазухи), что следует учитывать в клинической практике. Медиальная стенка, paries medialis, образованная лобным отростком верхней челюсти, слезной костью, глазничной пластинкой решетчатой кости, телом клиновидной кости и частично глазничной поверхностью лобной. Медиальная стенка тонкая и имеет ряд отверстий для прохождения сосудов и нервов. Это обстоятельство легко объясняет проникновение патологических процессов с решетчатых ячеек в глазницу и наоборот. Латеральная стенка, paries lateralis, образована глазничной поверхностью скуловой кости и большим крылом клиновидной кости, а также глазной частью лобной кости. Она отделяет глазницу от височной. В глазнице наблюдаем ряд отверстий и щелей, с помощью которых она сочетается с другими образованиями черепа: канал зрительного нерва, canalis opticus, нижняя глазничная щель, fissura orbitalis inferior, верхняя глазничная щель; fissura orbitalis superior, скулово-глазничное отверстие, foramen zygomaticoorbitale; нососльезный канал, canalis nasolacrimalis, передний и задний решетчатые отверстия, foramen ethmoidalis anterior et posterior. В глубине глазницы, на границе между верхней и латеральной стенками есть щель в виде запятой (верхней глазничной щели, fissura orbitalis superior), образованная телом клиновидной кости, ее большим и малым крылом. Она соединяет глазницу с полостью черепа (средней черепной ямкой). Сквозь верхнюю глазничную щель проходят все двигательные нервы глазного яблока: глазодвигательный, n. oculomotorus, блочный, n. trochlearis, отводящий, n. abducens, и глазной нерв, n. ophthalmicus, и главный венозный коллектор глазницы (верхняя глазничная вена, v. ophthalmica superior). Сосредоточение в пределах верхней глазничной щели целого ряда важных образований объясняет в клинике возникновение своеобразного симптомокомплекса, который при поражении этого участка называется синдромом верхней глазничной щели. На границе между латеральной и нижней стенками глазницы проходит нижняя глазничная щели, fissura orbitalis inferior. Она ограничена нижним краем большого крыла клиновидной кости и телом верхней челюсти. В передней части щель соединяет глазницу с подвисочной, а в задней - с крылонебной ямкой. Через нижнюю глазничную щель проходят венозные анастомозы, соединяющие вены глазницы с венозным сплетением крылонебной ямки и глубокой веной лица, v. facialis profunda.
9)топографические образования боковой поверхности черепа : височная , подвисочная и крыловидно-небная ямки ; их стенки и сообщения с соседними областями.
Височная ямка (fossa temporalis) находится на боковой поверхности черепа. Она ограничена сверху нижней височной линией, снизу — подвисочным гребнем и нижним краем скуловой дуги, спереди — скуловой костью. Височная ямка заполнена одноименной мышцей.
Подвисочная ямка (fossa infratemporalis) ограничена спереди височной поверхностью верхней челюсти и скуловой кости, медиально— боковой пластинкой крыловидного отростка, сверху — большим крылом клиновидной кости; снаружи ямка прикрыта ветвью нижней челюсти.
Крылонебная ямка (fossa pterygopalatina) парная, представляет треугольную щель, где залегает крыло-небный нервный узел; она находится между верхней челюстью и крыловидным отростком клиновидной кости. С медиальной стороны ее ограничивает перпендикулярная пластинка небной кости, с наружной стороны она сообщается с подвисочной ямкой. Крылонебная ямка имеет пять отверстий, посредством которых она сообщается с соседними образованиями: полостью черепа (for. rotundum), ротовой полостью (canalis palatinus major), полостью носа (for. sphenopalatinum), наружным основанием черепа (canalis pterygoideus), глазницей (fissura orbitalis inferior).
10)Места прощупывания выступающих частей скелета на живом человеке , имеющих практическое значение.
В человеческом организме около двухсот костей. Каждая выполняют определенную функцию в организме, имеет свое место и соединяет организм в целом. Но не все кости человека можно увидеть выступающим из-под кожи. То есть не все можно прощупать.
1.7-ой шейный позвонок 2.лопаточную ость 3.нижний угол лопатки 4.надмыщелки плечевой кости 5.борозду локтевого нерва 6.шиловидные отростки лучевой и локтевой кости 7.передне-верхние подвздошные ости 8.надколенник 9.бугристость большеберцовой кости 10.передний край большеберцовой кости 11.медиальную и латеральную лодыжки 12.наружный затылочный бугор 13.сосцевидные отростки височной кости 14.лобные бугры 15.углы нижней челюсти 16.подбородочные бугры 17.собачью ямку верхней челюсти 18.ключицы
Выступающие места играли большую роль в изучении скелета в целом, и помогло расширить знания анатомии. Этими данными мы не ограничиваемся, так как места прощупывания больше, чем было приведено выше. Места прощупывания необходимо знать врачу, чтобы правильно диагностировать пациента по отношению к себе более точно определить диагноз. Например, шиловидные отростки лучевой и локтевой кости прощупываются для определения артериального пульса. Артериальный пульс определяют, положив пальцы руки на область крупной артерии, чаще всего это лучевая артерия, лежащая в нижней трети предплечья непосредственно перед лучезапястным суставом со стороны большого пальца руки.
11.Внутреннее основание черепа, его отделы, отверстия и их назначение.
Внутреннее основание черепа образуют передняя, средняя и задняя черепные ямы, из которых передняя черепная яма расположена выше средней, а средняя выше задней черепной ямы.
Внутренняя поверхность основания черепа, basis cranii interna, разделяется на три ямки, из которых впередней и средней помещается большой мозг, а в задней — мозжечок. Границей между передней исредней ямками служат задние края малых крыльев клиновидной кости, между средней и задней — верхняягрань пирамид височных костей.
Внутреннее основание черепа (basis cranii interna) представляет неровную вогнутую поверхность, в которой различают три черепные ямки: переднюю, среднюю и заднюю (рис. 1).
Передняя черепная ямка (fossa cranii anterior) образована носовыми и глазничными частями лобной кости, малыми крыльями клиновидной кости, решётчатой пластинкой решётчатой кости. Через отверстия в пластинке проходят обонятельные нити I пары черепных нервов. Посередине ее возвышается петушиный гребень, впереди которого расположено слепое отверстие. На глазничных отростках лобной кости видны мозговые возвышения и вдавления извилин, от прилегания борозд и извилин мозга.
Средняя черепная ямка (fossa cranii media) образована клиновидной и височной костями. От передней черепной ямки она отграничена задним краем малых крыльев, от задней — верхним краем пирамиды височной кости и спинкой турецкого седла. Средняя черепная ямка состоит из трех частей: двух боковых и центральной. Центральная часть образована турецким седлом, на дне которого имеется гипофизарная ямка, — место для гипофиза. Кпереди от нее располагаются бугорок седла и предперекрестная борозда, продолжающаяся в зрительный канал, через который из глазницы выходит II пара черепных нервов. По латеральной поверхности тела клиновидной кости проходит сонная борозда. Кзади и книзу от нее имеетсярваное отверстие, рядом с которым на верхушке пирамиды височной кости открываетсявнутренняя апертура сонного канала.
На передней поверхности пирамиды височной кости находится тройничное вдавление: здесь под твердой оболочкой головного мозга лежит тройничный узел. Кзади от вдавления по передней поверхности пирамиды проходят борозды, ведущие в расщелины каналов малого ибольшого каменистых нервов, еще дальше расположены дугообразное возвышение и крыша барабанной полости.
Задняя черепная ямка (fossa cranii posterior) образована затылочной костью, задней поверхностью пирамиды, телом клиновидной кости и частично теменной костью. Эта ямка более глубокая, чем передняя и средняя. В ее центре лежит большое отверстие. Кпереди от него проходит скат (clivus), образованный телом клиновидной и базилярной частью затылочной кости. Сзади и выше от большого отверстия располагается внутренний затылочный выступ, в стороны от которого идет борозда поперечного синуса. Она продолжается в борозду сигмовидного синуса, ведущую к яремному отверстию. На задненижней поверхности пирамиды видно внутреннее слуховое отверстие, куда входит лицевой нерв и откуда выходит преддверно-улитковый нерв. Между латеральной частью тела затылочной кости и медиальным краем пирамиды находится борозда нижнего каменистого синуса (sulcus sinus petrosi inferioris). В задней черепной ямке, сбоку от большого отверстия, лежат полушария мозжечка, а на скате — продолговатый мозг и мост.
12)строение сустава: основные и вспомогательные элементы .
Строение сустава - основные и вспомогательные элементы сустава.
План.
Строение сустава:
основные элементы
вспомогательные элементы.
Формы суставов.
Движение суставов.
Виды суставов:
одноосные суставы
двухосные суставы
трехосные суставы.
5. Простые и сложные суставы.
Кости скелета сочетаются различными способами. Есть две основные группы сочетаний: синартрозы (synarthrosis) и диартрозы (diarthrosis). Диартрозы - это подвижные полостные соединения костей, которые называются еще суставами. В суставе отличают основные и обязательные для этого части: суставную сумку или карсулу (capsula articularis), поверхности костей (facie articularis), которые сочленяются и полость (carum articulare).
Суставная сумка прикрепляется по краю суставных поверхностей, которые окружаются ею со всех сторон. У нее 2 слоя:
внешний - плотный, фиброзный
внутренний - мягкий, силовиальний, богатый на кровеносные сосуды.
На вн. оболочке капсулы есть оболочка, которая выделяет клейкую жидкость - синовии, которая служит для смазывания зчленивних поверхностей костей, вследствие чего снижается трение суставных поверхностей. Суставная сумка ограничивает со всех сторон замкнутую суставную полость (carum articul). Поверхности костей, которые сочленяются покрыты тонкой пластиной гиалинового хряща, который имеет значительную Прочность и плотность.
Суставные поверхности, сумка и полость является кардинальными признаками всякого настоящего сустава. Кроме этих обязательных элементов в суставах иногда встречаются некоторые вспомогательные аппараты вспомогательные связи, суставные губы, диски, мениски и др..
Вспомогательные связки суставов могут иметь различные назначения:
укрепительные связи
пикрипни связи
внутрисуставные связи
тормозящие связи
защитные связи
передаточные связи
Суставные губы являются для некоторых суставов (плечевого, тазобедренного) дополнительными образованиями, которые размещены по краю суставной поверхности и увеличивают ее. Построенные они из волокнистого хряща и большей частью имеют кольцеобразную форму.
Суставные диски и мениски представляют собой образования из соединительнотканного волокнистого хряща и находятся внутри суставной полости.
Формы и виды суставов. Движение суставов.
Форма суставных поверхностей полностью соответствует функции сустава и находится в определенной зависимости от мышечного аппарата, действующего на данный сустав. В большинстве суставов одна поверхность вогнута и образует суставную впадину или ямку (fossa articularis), а вторая, что ей соответствует, выпуклая и называется суставной головки (caput articulare).
Движения в суставе возможны только с условием, если зчленивни поверхности суставов тесно соприкасаются и не отходят друг от друга. Механизм и характер движения суставов зависят от формы суставных поверхностей. Все суставные поверхности с членивних костей разлагаются как отрезки геометрически правильных тел вращения, образующиеся при движении вокруг прямой неподвижной линии - оси - любой другой линии, называется образующей. В зависимости от положения образующей к линии оси в результате ее вращения вокруг этой оси образуется то или иное тело вращения, поэтому отличают суставы цилиндрические, блоковидный, эллипсовидные, седловидные, шаровидные и плоские. Движение в суставе будто повторяет движение образующей: одна суставная поверхность неподвижна, а вторая вращается вокруг нее, как образующая вокруг своей оси.
Суставы могут быть одноосными, двоосьовимы, трехосного (или Многоосевая).
Одноосные суставы
К единоличных суставов относятся цилиндрические и блоковидный суставы.
В цилиндрическом суставе (articulatio frochoidea) суставные поверхности представляют собой вырезки цилиндров, вставленных друг в друга. Один отрезок выпуклый и образует головку, второй вогнутый и составляет суставную впадину. Движения происходят вокруг оси, проходящей через центр головки параллельно поверхностям цилиндра. Если эта ось совпадает с длинной осью кости, то движение в суставе вызывает движение всей кости вокруг своей продольной оси. Примером могут быть суставы между дистальными и проксимальными концами локтевой и лучевой костей: лучевая кость вращается вокруг локтевой внутрь (пронация) и наружу (супинация).
блоковидный сустав - это разновидность цилиндрического сустава, он отличается тем, что на выпуклой зчленовний поверхности посередине имеет бороздку, а на вогнутой - соответствующее бороздке повышение в виде валка. Такой сустав получил название вращательного.
Двухосные суставы.
В группу двухосных суставов относятся эллипсовидные и седловидные суставы.
В эллиптической сустава (articulario ellipsoidea) зчленивни поверхности составляют вырезки эллипсоида. Последний возникает вследствие вращения половины эллипса вокруг длинной оси. Одна поверхность, как во всяком суставе, выпуклая, вторая конгруэнтен первой, представляет собой суставную впадину. Примером могут быть лучезапястного сустав, суставы между затылочной костью и шейным позвонком.
седловидной сустав (articulatio sellaris) представляет собой отрезок такого тела, которое образуется в результате вращения дуги вокруг оси, размещенной от выпуклости этой дуги. Движения происходят вокруг двух взаимно перпендикулярных осей. Примером является запястно-пястных суставах и пальца руки.
В двухосных суставах, кроме движений сгибания и разгибания, приведение и отведение их, возможны круговые движения (circumdutico).
трехосные суставы.
Шаровидный сустав (arthrodia) - наиболее двигательный вид сочленений в человеческом теле с отчетливо выраженной шаровидной головкой и соответствующей ей суставной впадиной, которая охватывает менее половины окружности головки. Движения происходят по трем главным взаимно перпендикулярным осям - сагиттальной, фронтальной и вертикальной. В шаровом суставе может быть бесконечное количество осей вращения, из-за чего его и называют Многоосевая. Также в нем происходят круговые движения.
Как разновидности шаровидных суставов рассматривают гориховидний и плоские суставы.
Гориховидний сустав (charthrosis) представляет собой типичный шаровидный сустав, отличающийся глубокой впадиной возросшей за счет суставной губы. Объем движений несколько ограничен. Примером является тазобедренный сустав.
Плоский сустав (ampniarthrosis) отличается от других наличием плоских, почти равных суставных поверхностей, которые представляют собой отрезки шара с очень большим радиусом. В плоских суставов нет суставных головок и впадин, кривизна этических поверхностей очень мала. При движении допускается незначительное скольжение одной по другой, в результате чего эти суставы считаются малоподвижными и к ним относятся запястно-пястно и плесневый-предплюсны суставы и суставы образованы суставными отростками позвонков.
Простые и сложные суставы.
Если в образовании сустава участвуют две кости, то такое сочленения называется простым суставом. Это сочетание плечевой кости и лопатки (плечевой сустав), сообщение между фалангами пальцев (межфаланговые суставы).
Суставы, в которых суставные поверхности образованы тремя или более костями называются сложными. Это в лучезапястного суставе одна из суставных поверхностей образована тремя костями запястья, в локтевом суставе сочленяются три кости.
13. Классификация суставов: по числу суставных поверхностей, форме суставных поверхностей и по функции.
По числу суставных поверхностей различают:
1.Простой сустав (art. simplex), имеющий только 2 суставные поверхности, например межфаланговые суставы.
2.Сложный сустав (art. composite), имеющий более двух сочленовных поверхностей, например локтевой сустав. Сложный сустав состоит из нескольких простых сочленений, в которых движения могут совершаться отдельно. Наличие в сложном суставе нескольких сочленений обусловливает общность их связок.
3.Комплексный сустав (art. complexa), содержащий внутрисуставной хрящ, который разделяет сустав на две камеры (двухкамерный сустав). Деление на камеры происходит или полностью, если внутрисуставной хрящ имеет форму диска (например, в височно-нижнечелюстном суставе), или неполностью, если хрящ приобретает форму полулунного мениска (например, в коленном суставе).
4.Комбинированный сустав представляет комбинацию нескольких изолированных друг от друга суставов, расположенных отдельно друг от друга, но функционирующих вместе. Таковы, например, оба височно-нижнечелюстных сустава, проксимальный и дистальный лучелоктевые суставы и др. Так как комбинированный сустав представляет функциональное сочетание двух или более анатомически отдельных сочленений, то этим он отличается от сложного и комплексного суставов, каждый из которых, будучи анатомически единым, слагается из функционально различных соединений.
По форме и по функции классификация проводится следующим образом.
Функция сустава определяется количеством осей, вокруг которых совершаются движения. Количество же осей, вокруг которых происходят движения в данном суставе, зависит от формы его сочленовных поверхностей. Так, например, цилиндрическая форма сустава позволяет производить движение лишь вокруг одной оси вращения. При этом направление данной оси будет совпадать с осью расположения самого цилиндра: если цилиндрическая головка стоит вертикально, то и движение совершается вокруг вертикальной оси (цилиндрический сустав); если же цилиндрическая головка лежит горизонтально, то и движение будет совершаться вокруг одной из горизонтальных осей, совпадающих с осью расположения головки, - например, фронтальной (блоковидный сустав). В противоположность этому шаровидная форма головки дает возможность производить вращение вокруг множества осей, совпадающих с радиусами шара (шаровидный сустав). Следовательно, между числом осей и формой сочленовных поверхностей имеется полное соответствие: форма суставных поверхностей определяет характер движений сустава и, наоборот, характер движений данного сочленения обусловливает его форму (П. Ф. Лесгафт).
Можно наметить следующую единую анатомо-физиологическую классификацию суставов.
Одноосные суставы.
Цилиндрический сустав, art. trochoidea. Цилиндрическая суставная поверхность, ось которой располагается вертикально, параллельно длинной оси сочленяющихся костей или вертикальной оси тела, обеспечивает движение вокруг одной вертикальной оси - вращение, rotatio; такой сустав называют также вращательным.
Блоковидный сустав, ginglymus (пример - межфаланговые сочленения пальцев). Блоковидная суставная поверхность его представляет собой поперечно лежащий цилиндр, длинная ось которого лежит поперечно, во фронтальной плоскости, перпендикулярно длинной оси сочленяющихся костей; поэтому движения в блоковидном суставе совершаются вокруг этой фронтальной оси (сгибание и разгибание). Направляющие бороздка и гребешок, имеющиеся на сочленовных поверхностях, устраняют возможность бокового соскальзывания и способствуют движению вокруг одной оси.
Если направляющая бороздка блока располагается не перпендикулярно к оси последнего, а под некоторым углом к ней, то при продолжении ее получается винтообразная линия. Такой блоковидный сустав рассматривают как винтообразный (пример - плечелоктевой сустав). Движение в винтообразном суставе такое же, как и в чисто блоковидном сочленении. Согласно закономерностям расположения связочного аппарата, в цилиндрическом суставе направляющие связки будут располагаться перпендикулярно вертикальной оси вращения, в блоковидном суставе - перпендикулярно фронтальной оси и по бокам ее. Такое расположение связок удерживает кости в их положении, не мешая движению.
Двухосные суставы.
Эллипсовидный сустав, articuldtio ellipsoidea (пример - лучезапястный сустав). Сочленовные поверхности представляют отрезки эллипса: одна из них выпуклая, овальной формы с неодинаковой кривизной в двух направлениях, другая соответственно вогнутая. Они обеспечивают движения вокруг 2 горизонтальных осей, перпендикулярных друг другу: вокруг фронтальной - сгибание и разгибание и вокруг сагиттальной - отведение и приведение. Связки в эллипсовидных суставах располагаются перпендикулярно осям вращения, на их концах.
Мыщелковый сустав, articulatio condylaris (пример - коленный сустав). Мыщелковый сустав имеет выпуклую суставную головку в виде выступающего округлого отростка, близкого по форме к эллипсу, называемого мыщелком, condylus, отчего и происходит название сустава. Мыщелку соответствует впадина на сочленовной поверхности другой кости, хотя разница в величине между ними может быть значительной.
Мыщелковые суставы имеют всегда два мыщелка, расположенных более или менее сагиттально, которые или находятся в одной капсуле (например, два мыщелка бедренной кости, участвующие в коленном суставе), или располагаются в разных суставных капсулах, как в атлантозатылочном сочленении. Поскольку в мыщелковом суставе головки не имеют правильной конфигурации эллипса, вторая ось не обязательно будет горизонтальной, как это характерно для типичного эллипсовидного сустава; она может быть и вертикальной (коленный сустав). Если мыщелки расположены в разных суставных капсулах, то такой мыщелковый сустав близок по функции к эллипсовидному (атлантозатылочное сочленение). Если же мыщелки сближены и находятся в одной капсуле, как, например, в коленном суставе, то суставная головка в целом напоминает лежачий цилиндр (блок), рассеченный посередине (пространство между мыщелками). В этом случае мыщелковый сустав по функции будет ближе к блоковидному.
Седловидный сустав, art. selldris (пример - запястно-пястное сочленение I пальца). Сустав этот образован 2 седловидными сочленовными поверхностями, сидящими «верхом» друг на друге, из которых одна движется вдоль и поперек другой. Благодаря этому в нем совершаются движения вокруг двух взаимно перпендикулярных осей: фронтальной (сгибание и разгибание) и сагиттальной (отведение и приведение). В двухосных суставах возможен также переход движения с одной оси на другую, т. е. круговое движение (circumductio).
Многоосные суставы.
Шаровидные. Шаровидный сустав, art. spheroidea (пример - плечевой сустав). Одна из суставных поверхностей образует выпуклую, шаровидной формы головку, другая - соответственно вогнутую суставную впадину.
Теоретически движение может совершаться вокруг множества осей, соответствующих радиусам шара, но практически среди них обыкновенно различают три главные оси, перпендикулярные друг другу и пересекающиеся в центре головки:
поперечную (фронтальную), вокруг которой происходит сгибание, flexio, когда движущаяся часть образует с фронтальной плоскостью угол, открытый кпереди, и разгибание, extensio, когда угол будет открыт кзади;переднезаднюю (сагиттальную), вокруг которой совершаются отведение, abductio, и приведение, adductio;
вертикальную, вокруг которой происходит вращение, rotatio, внутрь, pronatio, и наружу, supinatio.
При переходе с одной оси на другую получается круговое движение, circumductio. Шаровидный сустав - самый свободный из всех суставов. Так как величина движения зависит от разности площадей суставных поверхностей, то суставная ямка в таком суставе мала сравнительно с величиной головки. Вспомогательных связок у типичных шаровидных суставов мало, что определяет свободу их движений.
Разновидность шаровидного сочленения - чашеобразный сустав, art. cotylica (cotyle, греч.- чаша). Суставная впадина его глубока и охватывает большую часть головки. Вследствие этого движения в таком суставе менее свободны, чем в типичном шаровидном суставе; образец чашеобразного сустава мы имеем в тазобедренном суставе, где такое устройство способствует большей устойчивости сустава.
Плоские суставы, art. plana (пример - artt. intervertebrales), имеют почти плоские суставные поверхности. Их можно рассматривать как поверхности шара с очень большим радиусом, поэтому движения в них совершаются вокруг всех трех осей, но объем движений вследствие незначительной разности площадей суставных поверхностей небольшой. Связки в многоосных суставах располагаются со всех сторон сустава.
Тугие суставы - амфиартрозы. Под этим названием выделяется группа сочленений с различной формой суставных поверхностей, но сходных по другим признакам: они имеют короткую, туго натянутую суставную капсулу и очень крепкий, нерастягивающийся вспомогательный аппарат, в частности короткие укрепляющие связки (пример - крестцово-подвздошный сустав). Вследствие этого суставные поверхности тесно соприкасаются друг с другом, что резко ограничивает движения. Такие малоподвижные сочленения и называют тугими суставами - амфиартрозами (BNA). Тугие суставы смягчают толчки и сотрясения между костями. К этим суставам можно отнести также плоские суставы, art. plana, у которых, как отмечалось, плоские суставные поверхности равны по площади. В тугих суставах движения имеют скользящий характер и крайне незначительны.
14. Вспомогательный аппарат мышц: фасции, костно-фиброзные каналы и синовиальные влагалища, слизистые и синовиальные элементы.
К вспомогательным аппаратам мышц относят: фасции, волокнистые и синовиальные влагалища сухожилий, синовиальные сумки, мышечные блоки и сесамовидные кости.
Фасции, fascia (лат. fascia - повязка) - это плотные соединительнотканные оболочки, которые окутывают отдельные мышцы, группы мышц и их сухожилия, некоторые органы и сосудисто-нервные пучки. Они являются своеобразными приложениями между костным скелетом и местом прикрепления отдельных мышечных пучков. Фасции ограничивают все мышцы, кроме мимических, и образуют для них футляры. Фасции представляют опору для мышц, сосудов, нервов и удерживают мышцы и сухожилия в определенном положении, разделяющие группы мышц и органы, ограничивающие клетчаточные пространства. Фасции образуют утолщения между группами мышц, которые получили названия межмышечных перегородок, septum intermuscular. Иногда мышца берет начало от фасции или прикрепляется к ней. Фасции способствуют сокращению мышц в определенном направлении и препятствуют смещению ее в сторону. Слабость или повреждение фасций тазового дна является одним из факторов, обусловливающих выпадение прямой кишки или матки. При возникновении воспалительных очагов фасции выполняют роль биологического барьера и препятствуют распространению воспалительного экссудата на соседние мышцы или участки. Фасции используется в хирургии как пластический материал при операциях на суставах и черепе. Различают подкожную, или поверхностную фасцию, fascia superficialis, и глубокую, или собственную, fascia propria.
Влагалища сухожилий, vagina tendinis, могут быть волокнистыми и синовиальными. Волокнистые или костно-волокнистые влагалища сухожилий находятся в дистальных отделах конечностей вокруг наиболее подвижных участков длинных сухожилий (например, мышц - разгибателей пальцев кисти). Волокнистые влагалища способствуют удержанию сухожилий у костей и суставов, а также движениям сухожилий в определенном направлении. Синовиальные влагалища сухожилий, так как волокнистые, окружающих сухожилия в местах наибольшего их смещения и прилегание к костям и капсул суставов. Каждое синовиальное влагалище II-V пальцев образовано двумя синовиальными листками: внешним и внутренним. Внутренний висцеральный листок непосредственно облегает сухожилие со всех сторон, оставляя узкую полоску на задней поверхности сухожилия. У краев этой полоски внутренний листок заворачивается и переходит в наружный или париетальный, ограничивающий сухожилие над внутренним листком. На месте перехода висцерального листка в париетальных образуется удвоение синовиальной оболочки, которое получило название брыжейки сухожилия, mesotendineum. В ней проходят сосуды и нервы, питающие сухожилие, повреждение ее может привести к омертвению сухожилия. Щелеобразные полости синовиальных влагалищ пальцев сплющенные, а по бокам расширены, получившее название боковых пазух синовиальных влагалищ. В них находится синовиальная жидкость (synovia), которая способствует эластичному скольжению сухожилий.
Синовиальные сумки, bursa synovialis, находятся под мышцами и сухожилиями на поверхности костей и в местах наибольшего трения. Синовиальные сумки встречаются около суставов, они сочетаются с полостью суставов и заполненные синовиальной жидкостью.
Мышечные блоки, trochlea muscularis, находятся в местах, где мышцы изменяют направление и перекидываются через костные или волокнистые структуры.
Между сухожилиями мышц и блоками находятся синовиальные сумки, которые смягчают трение. Мышечные блоки увеличивают угол прикрепления сухожилий к костям.
Сесамовидные кости, ossa sesamoidea, располагаются в сухожилиях некоторых мышц, вблизи прикрепления их к костям, а также в области плюсне-фаланговых соединений (в участке II пальца постоянно) и межфалангового сустава II пальца. Сесамовидные кости увеличивают угол прикрепления сухожилия к кости, способствуют увеличению действия мышцы на кость. К ним относятся надколенник, patella, и горохообразная кость, os pisiforme.
15. Мышцы и фасции плечевого пояса, функции, топография, иннервация, кровоснабжение, лимфоотток.
Дельтовидная мышца, т. deltoideus (рис. 138), располагается поверхностно, непосредственно под кожей, покрывает плечевой сустав с латеральной стороны, спереди, сверху и сзади, образует характерную округлость плеча.
Дельтовидная мышца перистого строения и имеет обширное начало: от переднего края латеральной трети ключицы, наружного края акромиона, от ости лопатки и прилежащей части под-остной фасции. Соответственно различают три части дельтовидной мышцы: ключичную, акромиальную и лопаточную.
Пучки всех трех частей мышцы сходятся на наружной поверхности плечевой кости и прикрепляются к дельтовидной бугристости.
Неодинаковое расположение мышечных пучков отдельных частей дельтовидной мышцы по отношению к плечевому суставу, разные длина и способ прикрепления к плечевой кости обусловливают и различные направления действия их силы. •
Под дельтовидной мышцей, между глубокой пластинкой ее фасции и большим бугорком плечевой кости, имеется синовиальная поддельтовидная сумка, bursa subdel-toidea.
Функция: могут сокращаться отдельные части мышцы, а также вся мышца, развивая большую силу. Ключичная часть мышцы сгибает плечо, одновременно поворачивая его кнутри, поднятую руку опускает вниз. Лопаточная часть разгибает плечо, одновременно поворачивая его кнаружи, поднятую руку опускает вниз. Средняя — акромиальная— часть мышцы отводит руку. При сокращении всей мышцы она отводит руку приблизительно до 70°.
Иннервация: п. axillaris (Cv—Cvi).
Кровоснабжение: a. circumflexa posterior humeri, a. thoracoacromialis.
Надостная мышца, т. supraspinatus, располагается в надост-ной ямке. Начинается от задней поверхности лопатки над лопаточной остью и от надостной фасции. Пучки проходят в латеральном направлении. Прикрепляется к верхней площадке большого бугорка плечевой кости; часть пучков надостной мышцы вплетается в капсулу плечевого сустава.
Функция: отводит _ плечо (является синергистом дельтовидной мышцы); от.тягивает капсулу сустава, предохраняя ее от ущемлений.
Иннервация: п. suprascapularis (Cv—Cvi).
Кровоснабжение: a. suprascapularis, a. circumflexa scapulae.
Подостная мышца, т. infraspinatus, начинается от задней поверхности лопатки ниже ости лопатки и от одноименной фасции. Пучки мышцы, конвергируя, проходят в латеральном направлении и несколько кверху (позади плечевого сустава); прикрепляется к средней площадке большого бугорка плечевой кости.
Функция: вращает плечо кнаружи (супинация) и оттягивает капсулу сустава, в которую вплетается часть ее пучков.
Иннервация: п. suprascapularis (Cv—Cvi)-
Кровоснабжение: a. circumflexa scapulae, a. suprascapularis.
Малая круглая мышца, т. teres minor, начинается от латерального края лопатки и подостной фасции; прикрепляется к нижней площадке большого бугорка плечевой кости. Снизу непосредственно прилежит к подостной мышце, сзади прикрыта лопаточной частью дельтовидной мышцы.
Функция: являясь синергистом подлопаточной мышцы и лопаточной части дельтовидной мышцы, вращает плечо кнаружи (супинация), одновременно оттягивает капсулу плечевого сустава.
Иннервация: п. axillaris (Cv).
Кровоснабжение: a. circumflexa scapulae.
Большая круглая мышца, т. teres major (см. рис. 138), начинается от нижней части латерального края, нижнего угла лопатки и от подостной фасции.
Пучки мышцы направляются вдоль латерального края лопатки, пересекают с медиальной стороны плечевую кость ниже уровня ее хирургической шейки. Прикрепляются широким плоским сухожилием к гребню малого бугорка плечевой кости, дис-тальнее и несколько кзади места прикрепления сухожилия широчайшей мышцы спины.
Функция: при фиксированной лопатке разгибает плечо в плечевом суставе, одновременно поворачивая его кнутри (пронация); поднятую руку приводит к туловищу. При укрепленной руке оттягивает нижний угол лопатки кнаружи и смещает вперед.
Иннервация: п. subscapularis (Cv—Cvn). л, Кровоснабжение: a. subscapularis. (( Подлопаточная мышца, т. subscapularis (см. рис. 139), об-"^ширная, толстая, треугольной формы. Занимает почти всю реберную поверхность лопатки. Имеет мясистое начало от поверхности подлопаточной ямки и латерального края лопатки. Плоским сухожилием прикрепляется к малому бугорку и rp£,6jyo_jja-лого бугорка плечевой кости. У места прикрепления между сухожилием мышцы и капсулой плечевого сустава имеется подсухо-жильная сумка подлопаточной' мышцы, которая обычно сообщается с полостью плечевого сустава.
Функция: поворачивает плечо внутрь (пронация), одновременно приводит плечо к туловищу.
Иннервация: п. subscapularis (Cv—Суп)-
Кровоснабжение: a. subscapularis.
16. Подмышечная ямка, ее стенки и содержимое. Канал лучевого нерва.
Cтeнки пoдмышeчнoй пoлocти: пeрeдняя - mm. рectoralesmajoretminor, зaдняя - mm. latissimusdorsi, teresmajoretsubscaрularis, мeдиaльнaя - mm. serratusanterior, лaтepaльнaя - плeчeвaя кocть c пoкрывaющими eem. coracobrachialis и кoрoткoй гoлoвкoй m. bicepsbrachii. Пoлocть зaпoлнeнa жиpoвoй клeтчaткoй, в кoтoрoй зaлoжeны нeрвы, cocуды и лимфaтичecкиe узлы. Для бoлee тoчнoгooпиcaния тoпoгрaфии cocудoв и нeрвoв пeрeднюю cтeнку пoдмышeчнoй пoлocти дeлят нa 3 тpeугoльникa, pacпoлoжeнныx пocлeдoвaтeльнooдин пoд другим. Caмый вeрхний oбрaзoвaн ключицeй и вepxним крaeм m. рectoralisminor - trigonumclavipectorale. Cрeдний cоoтвeтcтвуeт m. рectoralisminor - trigonumpectorale. Hижний oгрaничeн нижним крaeм m. рectoralisminor, нижним крaeм m. pectoralismajor и m. deltoideus - trigonumsubpectorale.
Ha зaднeй cтeнкecavitasaхillaris нaхoдитcя трeугoльнoe прocтрaнcтвo, oбрaзoвaннoe хирyргичecкoй шeйкoй плeчa (лaтeрaльнo), m. teresmajor (cнизу) и m. subscaрularis (cвeрху), кoтoрoe дeлитcя вeртикaльнo длиннoй гoлoвкoй m. triceps нa двaoтвeрcтия.
1. Лaтeрaльнoe, чeтырехcтoрoннee, foramenquadrilaterum, oбpaзoвaннoe нaзвaнными мышцaми и кocтью (в нeм прoхoдит a. circumflexа humeri posterior и n. aхillaris).
2. Meдиaльнoe, трexcтoрoннee, foramen trilaterum (в нeм пpoхoдит a. circumflexa scaрulae), oгрaничeннoe тoлькo нaзвaнными мышцами.
Meжду мышцaми, фacциями и кocтями вeрхнeй кoнeчнocти имeютcя прocтpaнcтвa, кaнaлы и бoрoзды, в кoтoрых зaлeгaют cocуды и нeрвы. Знaниe ихвaжнo дляхирургии.
Sulcus n. radialis плeчeвoйкocти, будучипoкрыттрехглaвoймышцeйплeчa, прeврaщaeтcявкaнaл, canalis humeromuscularis (внeмпрoхoдитнaзвaнныйнeрвв coпровoждeнии a. и v. рrofundae brachii).
Канал лучевого нерва, canalis nervi radialis (плечевой-мышечный канал, canalis humeromuscularis), - расположен на задней поверхности плеча, образованный sulcus n. radialis и трехглавой мышцей плеча, m. triceps brachii. Канал имеет спиралевидных ход, в нем проходит лучевой нерв, глубокая артерия плеча и вены. На передней поверхности плеча между m. brachialis и m. biceps brachii расположены две борозды: sulcus bicipitalis medialis et lateralis.
17. Мимические мышцы, строение, функции, топография, иннервация, кровоснабжение, лимфоотток.
I.Мышцы свода черепа.
1.Под кожей головы, между лобной и затылочной костями, находится широкая сухожильная пластина – апоневротический шлем, galeaaponeurotica, который плотно сращен с волосистой частью кожи головы и рыхло – с надкостницей костей черепа.
а) лобное брюшко, venterfrontalis, находится под кожей области лба. Эта мышца состоит из вертикальных пучков, которые начинаются выше лобных бугров, направляются вниз и вплетаются в кожу лба на уровне надбровных дуг.б) затылочное брюшко, venteroccipitalis, бразовано короткими мышечными пучками, которые начинаются в области lineanuchae кпереди.
Кровоснабжение: лобноебрюшко – aa.temporalis superficiales, supraorbitalis, lacrimalis, angularis, затылочноебрюшко – aa.occipitalis, auricularis posterior.
2.Передняя ушная мышца, m.auricularisanterior, начинается от височной части и galeaaponeurotica, прикрепляется к коже ушной раковины выше козелка.
Действие: смещает ушную раковину вперед и кверху.
Кровообращение: a.temporalissuperficialis.
3.Верхняя ушная мышца, m.auricularissuperior, располагается рядом с предыдущей.
Действие: смещает ушную раковину кверху, натягивает сухожильный шлем.
Кровоснабжение: aa.temporalis superficialis, auricularis posterior, occipitalis.
4.Задняяушнаямышца, m.auricularis posterior, слаборазвита. Начинается сзади от fascianuchae и, направляясь вперед, достигает основания ушной раковины.
Действие: тянет ушную раковину назад.
5.Поперечная выйная мышца, m.transversusnuchae, непостоянная, начинается от protuberantiaoccipitalisexterna и направляется в латеральную сторону, достигая места прикрепления m.sternocleidomastoideus.
Действие: натягивают фасцию, а вместе с ней и кожу затылочной области головы.
Кровоснабжение: a.occipitalis.
II. Мышцы окружности глаза:
1.Мышца, сморщивающая бровь, m.corrugatorsupercilii, берет начало от лобной кости над слезной костью и прикрепляется к коже бровей.
Действие: сводит кожу бровей к срединной линии, образуя вертикальные складки в области переносицы.
Кровоснабжение: aa.angularis, supraorbitalis, temporalis superficialis.
2.Мышца гордецов, m.procerus, начинается на спинке носа от носовой кости и прикрепляется к коже glabula.
Действие: сокращение мышцы обеих сторон образует у корня носа поперечные складки.
Кровоснабжение: a.angularis, a.ethmoidalis.
3.Круговая мышца глаза, m.orbicularisoculi, располагается под кожей, прикрывающей передние отделы глазницы.
а) Глазничная часть, parsorbitalis начинается от lig.palpebralemediale
б) часть области век, parspalpebralis;
в) слезная часть, parslacrimalis.
Действие: parsorbitalis суживает глазную щель и разглаживает поперечные складки в области кожи лба; parspalpebralis смыкает глазную щель; parslacrimalis расширяет слезный мешок.
Кровоснабжение: aa.facialis, temporalis superficialis, infraorbitalis, supraorbitalis.
III. Мышцы окружности рта:
1.Круговая мышца рта, m.orbicularisoris, образована круговыми мышечными пучками, расположенными в толще губ. Различают:
а) краевую часть, parsmarginalis;
б) губную часть, parslabialis.
Действие: суживает ротовую щель и вытягивает губы вперед.
Кровоснабжение: aa.labialis, mentalis, infraorbitalis.
2.Большая скуловая мышца, m.zygomalicusmajor.
Действие: тянет угол рта вверх.
Кровоснабжение: aaa.infraorbitalis, buccalis.
3.Малая скуловая мышца, m.zygomalicusminor, начинается от передней поверхности скуловой кости.
4.Мышца, поднимающая верхнюю губу, m.levatorlabiisuperiores, начинается от margoinfraorbitalis, над forameninfraorbitale.
5.Мышца, поднимающая верхнюю губу и крыло носа, m.levatorlabiisuperioresalaguenasi.
Действие: поднимают верхнюю губу и подтягивает крыло носа.
Кровоснабжение: aa.infarorbitalis, labialis superior, angularis.
6.Мышца, поднимающаяуголрта, m.levator anguli oris.
Действие: тянет угол рта вверх.
Кровоснабжение: aa.infraorbitalis, buccalis.
7.Щечная мышца, m.buccinator.
Действие: оттягивает угол рта в сторону, прижимает внутреннюю поверхность щек к зубам.
Кровоснабжение: a.buccalis.
8.Мышца смеха, m.risorius, непостоянная.
Действие: тянет угол рта в латеральную сторону.
Кровоснабжение: aa.facialis, transvers facii, bucalis, infraorbitalis.
9.Мышца, опускающаяуголрта, m.depressor anguli oris.
Действие: тянет угол рта книзу.
Кровоснабжение: aa.labialis inferior, mentalis, submentalis.
10.Мышца, опускающаянижнююгубу, m.depressor labii inferiores.
Действие: тянет нижнюю губу книзу.
Кровоснабжение: aa.labialis inferior, mentalis, submentalis.
11.Подбородочная мышца, m.metalis.
Действие: тянет кожу подбородка кверху, вытягивает нижнюю губу.
Кровоснабжение: aa.labialis inferior, mentalis.
12. M. bussinator, щечнаямышца, oбрaзуeтбoкoвую cтeнку poтoвoйпoлocти. Ha урoвнe втopогo вeрxнeгo бoльшoгo кoрeннoгo зубa cквoзьмышцупрoхoдитпрoтoк oкoлoушнoйжeлeзы, ductus рarotideus. Haружнaяпoвeрхнocть m. buccinator пoкрытa fascia buccoрharyngea, пoвeрхкoтoрoйзaлeгaeтжирoвoйкoмoкщeки. Ee нaчaлo - aльвeoлярный oтpocтoквeрхнeйчeлюcти, щeчныйгрeбeньи aльвeoлярнaячacтьнижнeйчeлюсти, крылo-нижнeчeлюcтнoйшoв. Прикрeплeниe - ккoжe и cлизиcтoй oбoлoчкe углa ртa, гдe oнa пeрeхoдитвкругoвуюмышцуртa. Oттягивaeтуголртa в cтoрoны, прижимaeтщeкикзубaм, cжимaeтщeки, пpeдoхрaняeт cлизиcтую oбoлoчкурoтoвoйпoлocти oтприкуcывaнияприжeвaнии.
13. M. оrbicularis oris, кpугoваямышца pта, зaлeгaющaявтoлщe гyбвoкругрoтoвoйщeли. Пpи coкрaщeниипeрифepичecкoйчacти m. orbicularis oris губы cтягивaютcяивыдвигaютcявпeрeд, кaкприпoцeлуe; кoгдажe coкрaщaeтcячacть, лeжaщaяпoдкрacнoйгубнoйкaймoй, тo губы, плoтнo cближaяcьмeжду coбoй, зaвoрaчивaютcявнутpь, вcлeдcтвиe чeгo крacнaякaймa cкрывaeтcя. M. orbicularis oris, рacпoлaгaяcьвoкрyr pта, выпoлняeтфункциюжoмa (cфинктeрa); т.e. мышцы, зaкpывaющeй oтвeрcтиe ртa. B этoм oтнoшeнии oнаявляeтcя aнтaгoниcтoмрaдиaрныммышцaмртa, т.e. мышцам, рacхoдящимcя oтнeгo пo рaдиуcaми oткрывaющимрoт (mm. levatores lab. suр. et anguli oris, deрressores lab. infer. et anguli oris идр.).
IV. Мышцы окружности носа:
1.Носовая мышца, m.nasalis, начинается от верхней челюсти над луночками клыка и латерального резца, поднимается вверх и делится на две части: наружную или поперечную часть, parstransversa; внутреннюю, или крыльную часть, parsalaris.
Действие: суживает носовое отверстие.
Кровоснабжение: aa.labialissuperior, angularis.
2.Мышца, опускающая перегородку носа, m.depressorsepti.
Действие: тянет перегородку носа книзу.
Кровоснабжение: a.labialissuperior.
Иннервация: все мимические иннервируются ветвями n.facialis
18. Жевательные мышцы их строение, функции, топография, иннервация, кровоснабжение, лимфоотток.
М. masseter, жевательная мышца, начинается от нижнего края скуловой кости и скуловой дуги и прикрепляется к tuberositassseterica и к наружной стороне ветви нижней челюсти. Иннервация: n. Trigeminus. Кровоснабжение: a. masseterica, a. transversafaciei.
Функция: М. masseter при открытом рте притягивают нижнюю челюсть к верхней, иначе говоря, открывают рот.
19. Топография шеи (области , треугольник)
Участки шеи
Передний участок шеи, regio cerviccalis anterior [trigonum cervicale anterius] - имеет вид треугольника, основание которого обращено кверху. Этот участок ограничен: сверху - основой нижней челюсти; снизу - яремной вырезкой грудины, а по бокам - передними краями правой и левой груднинно-ключично-сосцевидной мышцы. Передняя срединная линия делит эту область шеи на правый и левый медиальные треугольники шеи.
Груднинно-ключично-сосковая область, regio stemocleidomastoidea - простирается в виде полосы от сосцевидного отростка (вверху и сзади) до грудинного конца ключицы (снизу и спереди).
Латеральная область шеи, regio cervicis lateralis - имеет вид треугольника, самый острый угол которого обращен вверх. Этот участок расположен между задним краем груднинно-ключично-сосцевидной мышцы спереди и латеральным краем трапециевидной мышцы сзади, снизу ограничен ключицей.
Задняя область шеи [выйная область], regio cervicis posterior [reg. nuchalis] - по бокам ограничена латеральными краями трапециевидных мышц; сверху - верхней выйной линией; снизу - поперечной линией, соединяющей правый и левый акромион и проходит через остистый отросток VII шейного позвонка. Задняя срединная линия делит эту область шеи на правую и левую части.
Треугольники шеи
Срединная линия, которую проводят от подбородка до яремной вырезки, разделяет переднюю область шеи на правую и левую части, в которых выделяют: передний шейный треугольник и задний шейный треугольник.
Передний шейный треугольник, trigonum colli anterius - парный, находится в передней области шеи. Он ограничен нижним краем нижней челюсти, передним краем m. sternocleidomastoideus и срединной линией шеи. Верхнее брюшко m. omohyoideus разделяет его на несколько треугольников меньших по размерам.
1. Сонный треугольник, trigonum caroticum - ограничен задним брюшком m. digastricus и верхним брюшком m. omohyoideus и передним краем m. sternocleidomastoideus. В нем проходит совместная сонная артерия, которая здесь подразделяется на внешнюю и внутреннюю сонные артерии, а также внутренняя яремная вена и блуждающий нерв. В пределах этого треугольника осуществляют перевязку наружной сонной артерии для предотвращения кровотечения во время оперативных вмешательств на лице и языке (Б. В. Огнев, В. X. Фраучи, I960).
2. Лопаточно-трахейный треугольник, trigonum omotracheale - ограничен верхним брюшком m. omohyoideus, передне-нижним краем m. sternocleidomastoideus и срединной линией шеи. В пределах этого треугольника расположены жизненно важные органы: гортань, трахея, щитовидная железа, сонная артерия и яремная вена. Здесь осуществляют оперативные вмешательства (трахеотомию, струмэктомии, лярингэктомию, перевязку общей сонной артерии и внутренней яремной вены).
3. Поднижнечелюстной треугольник, trigonum submandibular (fossa submandibularis) - ограниченный передним и задним брюшком m. digastricus и нижним краем нижней челюсти. В нем расположены подчелюстные слюнные железы и проходит лицевая артерия и вена, языковый и подъязычный нервы. В пределах этого треугольника осуществляют разрезы при флегмонах дна полости рта, удаляют подчелюстные слюнные железы при новообразованиях и экстирпацию лимфатических узлов при раке языка и губы (Б. В. Огнев, В. X. Фраучи, 1960).
4. Треугольник Пирогова, trigonum Pirogowi (языковый треугольник, trigonum linguale) - находится в подчелюстном треугольнике. Он ограничен: снизу - сухожилием (заднее брюшко), m. digastricus, спереди - задним краем m. mylohyoideus; сверху - отрезком подъязычного нерва. В его пределах проектируется языковая вена и артерия, что необходимо учитывать в клинической практике. Доступ к языковой артерии осуществляют в этом треугольнике путем разреза волокон подъязычно-языковой мышцы, которые направлены косо-продольно.
Задний шейный треугольник, trigonum cervicale posterius - парный, расположен между задним краем m. stemocleidomastoideus и передним краем трапециевидной мышцы и ключицей. Нижнее брюшко лопаточно-подъязычной мышцы разделяет его на меньшие треугольники.
1. Лопаточно-ключичный треугольник, trigonum omoclaviculare - образован: спереди - задним краем m. sternocleidomastoideus-, снизу - ключицей; сзади - нижним брюшком m. omohyoideus. В нем проходят: наружная яремная вена, надлопатковые артерия и вена, слева - грудной проток, а справа - правый лимфатический проток. В этом треугольнике осуществляют надключичную перевязку подключичной артерии и вены, также анестезию плечевого сплетения при операциях на верхней конечности (Б. В. Огнев, В. X. Фраучи, 1960).
2. Лопаточно-трапециевидный треугольник, trigonum omotrapezoideum, - ограничен: сзади - m. trapezius; спереди - задним краем m. sternocleido-mastoideus; снизу - нижним брюшком m. omohyoideus. В нем проходят: подключичная артерия и ее ветви, поверхностная шейная артерия и поперечная артерия шеи, добавочный нерв, n. accessorius, три длинных пучка и короткие ветви плечевого сплетения и кожные ветви шейного сплетения.
3. Внечелюстная ямка, fossa retromandibular - ограничена: сзади - сосцевидным отростком и m. sternocleidomastoideus; сверху - наружным слуховым проходом, спереди - задним краем ramus mandibulae; присредне - шиловидным отростком и мышцами, которые от него берут начало (mm. stylohyoideus, styloglossus, stylopharyngeus). Зачелюстная ямка заполнена задним отделом околоушной железы, лицевым и ушно-височным нервом, внешней сонной артерией и зачелюстной веной, v. retromandibular. На шее между лестничными мышцами находятся два промежутка треугольной формы: межлестнечный и передлестнечный:
1) Межлестнечное пространство, spatium interscalenum - ограничено передней и средней лестничной мышцой, а снизу - II ребром. В нем проходит подключичная артерия и плечевое сплетение;
2) Передлестнечное пространство, spatium antesc.alenum - расположено между передней лестничной мышцой сзади и грудинно-щитовидной и груднинно-подъязычными мышцами - спереди. В нем проходят: подключичная вена, надлопаткова артерия и диафрагмальный нерв
20. Плечевой сустав: строение, форма, функции, мышцы приводящие его в движения.
В образовании плечевого сустава принимают участие головка плечевой кости, суставная поверхность лопатки (гленоидальный компонент) и суставной капсулы. Суставные поверхности имеют неравные площади соприкосновения 3,5:1 или 4:1 соответственно, что обусловливает большой объем движений при относительно низкой стабильности. Блюдцеобразная форма суставной поверхности лопатки увеличивается по площади за счет гленоидальной губы, повреждение которой приводит к нестабильности в плечевом суставе. Суставная капсула просторная и слабо натянута, за счет чего возможен большой объем движений.
Благодаря шаровидной форме суставных поверхностей сочленяющихся костей в плечевом суставе возможны движения вокруг трех взаимно перпендикулярных осей: поперечной, сагиттальной и вертикальной. Вокруг сагиттальной оси происходит отведение и приведение плеча, вокруг поперечной — движение вперед (сгибание) и движение назад (разгибание), вокруг вертикальной — поворот внутрь и кнаружи, т. е. пронация и супинация . Кроме того, в плечевом суставе возможно круговое движение (циркумдукция). Движения в плечевом суставе нередко сочетаются с движениями пояса верхней конечности. В результате этого вытянутой верхней конечностью можно описать приблизительно полусферу. Однако движение только в плечевом суставе имеет значительно меньшую амплитуду. Верхнюю конечность можно отвести не более чем до уровня горизонта, т. е. примерно на 90°. Дальнейшее движение, благодаря которому руку можно поднять вверх, происходит по преимуществу за счет движения лопатки и ключицы. Наблюдения на живом человеке показывают, что при поднимании руки кверху нижний угол лопатки отводится кнаружи, т. е. лопатка, а вместе с ней и весь пояс верхней конечности вращаются вокруг сагиттальной оси.
Мышцы плеча
Мышцы плеча делятся на две группы. Переднюю группу составляют мышцы-сгибатели: клювовидно-плечевая мышца, плечевая мышца и двуглавая мышца плеча. К задней группе относятся мышцы-разгибатели: трехглавая мышца плеча и локтевая мышца.
Клювовидно-плечевая мышца начинается от клювовидного отростка лопатки, срастаясь с короткой головкой двуглавой мышцы плеча и малой грудной мышцей, а прикрепляется к плечевой кости на уровне верхнего края плечевой мышцы. Функция клювовидно-плечевой мышцы заключается к сгибании плеча, а также отчасти в его приведении и пронации.
Плечевая мышца начинается от нижней половины передней поверхности плечевой кости и от межмышечных перегородок плеча, а прикрепляется к бугристости локтевой кости и ее венечному отростку. Плечевая мышца покрыта спереди двуглавой мышцей плеча. Функция плечевой мышцы состоит в ее участии в сгибании предплечья.
Двуглавая мышца плеча имеет две головки, начинающиеся на лопатке от надсуставного бугорка (длинная головка) и от клювовидного отростка (короткая головка). Мышца прикрепляется на предплечье к бугристости лучевой кости и к фасции предплечья. Она принадлежит к числу двусуставных мышц. По отношению к плечевому суставу двуглавая мышца плеча является сгибателем плеча, а по отношению же к локтевому — сгибателем и супинатором предплечья.
Так как две головки двуглавой мышцы плеча, длинная и короткая, прикрепляются к лопатке на некотором расстоянии друг от друга, то функции их в отношении движения плеча неодинаковы: длинная головка сгибает и отводит плечо, короткая — сгибает и приводит его. В отношении предплечья двуглавая мышца плеча является мощным сгибателем, так как имеет значительно большее, чем плечевая мышца, плечо силы, и, кроме того, супинатором, гораздо более сильным, чем собственно супинатор предплечья. Супинаторная функция двуглавой мышцы несколько уменьшается в связи с тем, что своим апоневрозом мышца переходит в фасцию предплечья.
Двуглавая мышца плеча расположена на передней его поверхности непосредственно под кожей и собственной фасцией; мышца легко прощупывается как в своей мышечной части, так и в сухожильной, в месте прикрепления к лучевой кости. Особенно заметно под кожей сухожилие этой мышцы при согнутом положении предплечья. Под наружным и внутренним краями двуглавой мышцы плеча хорошо заметны медиальная и латеральная плечевые борозды.
Трехглавая мышца плеча расположена на задней поверхности плеча, имеет три головки и является двусуставной мышцей. Она участвует в движениях как плеча, так и, предплечья, вызывая разгибание и приведение в плечевом суставе и разгибание — в локтевом.
Длинная головка трехглавой мышцы начинается от подсуставного бугорка лопатки, а медиальная и латеральная головки — от задней поверхности плечевой кости (медиальная — ниже, а латеральная — выше борозды лучевого нерва) и от внутренней и наружной межмышечных перегородок. Все три головки сходятся вместе к одному сухожилию, которое, заканчиваясь на предплечье, прикрепляется к локтевому отростку локтевой кости. Эта крупная мышца лежит поверхностно под кожей. По сравнению со своими антагонистами, сгибателями плеча и предплечья, она более слабая.
Между медиальной и латеральной головками трехглавой мышцы плеча, с одной стороны, и плечевой костью, с другой, находится плече-мышечный канал; в нем проходят лучевой нерв и глубокая артерия плеча.
Локтевая мышца начинается от латерального надмыщелка плечевой кости и лучевой коллатеральной связки, а также от фасции; прикрепляется она к верхнему отделу задней поверхности и отчасти к локтевому отростку локтевой кости в ее верхней четверти. Функция мышцы заключается в разгибании предплечья.
Рассматривая все мышцы, расположенные в области плечевого сустава, нетрудно заметить, что снутри и снизу от него мышц нет. Вместо них есть углубление, называемое подмышечной полостью, которая имеет важное топографическое значение, так как в ней проходят сосуды и нервы к верхней конечности.
Подмышечная полость по форме своей несколько напоминает пирамиду, обращенную основанием книзу и кнаружи, а вершиной — кверху и кнутри. Она имеет три стенки, из которых передняя образована большой и малой грудными мышцами, задняя — подлопаточной, большой круглой мышцами и широчайшей мышцей спины, медиальная — передней зубчатой мышцей. В углублении между передней и задней стенками проходят мышцы: клювовидно-плечевая и короткая головка двуглавой мышцы плеча. Подмышечная полость у вершины своей имеет щель, расположенную между первым ребром и ключицей (подключичной мышцей). Когда плечо отведено, то хорошо видна подмышечная ямка, соответствующая местоположению подмышечной полости. Особенно хорошо ямка обозначается, если мышцы напряжены. Во время приведения плеча она сглаживается.
Движения верхней конечности
Движения пояса верхней конечности
Пояс верхней конечности служит не только опорой верхней конечности, но и увеличивает ее подвижность своими движениями. В движениях пояса верхней конечности участвуют не только мышцы, имеющие здесь свои места прикрепления, но также большая грудная мышца и широчайшая мышца спины (через плечевую кость). Все многообразие сложных движений пояса верхней конечности можно разложить на простые двигательные акты:
движения вперед и назад (первое сопровождается отведением лопатки от позвоночного столба, а второе — приведением ее);
поднимание и опускание лопатки и ключицы;
движение лопатки нижним углом внутрь и кнаружи;
круговое движение наружным концом ключицы и лопаткой.
Движение пояса верхней конечности вперед производят следующие мышцы:
большая грудная мышца (через плечевую кость);
малая грудная мышца;
передняя зубчатая мышца.
Движение пояса верхней конечности назад производят:
трапециевидная мышца,
большая и малая ромбовидные мышцы,
широчайшая мышца спины (через плечевую кость).
Поднимание пояса верхней конечности происходит при одновременном сокращении следующих мышц:
верхних пучков трапециевидной мышцы, которые тянут вверх наружный конец ключицы и плечевой отросток лопатки;
мышцы, поднимающей лопатку;
ромбовидных мышц, при разложении равнодействующей которых имеется некоторая составляющая, направленная кверху;
грудино-ключично-сосцевидной мышцы (при фиксированном положении головы и шеи).
Для движения пояса верхней конечности вниз достаточно расслабления мышц, поднимающих его, так как при этом он опускается под влиянием тяжести верхней конечности. Активному опусканию его способствуют:
малая грудная мышца,
подключичная мышца,
нижние пучки трапециевидной мышцы,
нижние зубцы передней зубчатой мышцы,
нижние пучки большой грудной мышцы,
нижние пучки широчайшей мышцы спины.
Вращение лопатки нижним углом кнаружи имеет очень важное значение, так как благодаря этому движению верхняя конечность поднимается выше уровня пояса верхней конечности. Оно происходит в результате:
действия пары сил, образуемой верхней и нижней частями трапециевидной мышцы;
сокращения передней зубчатой мышцы. Вращение лопатки нижним углом внутрь происходит под действием силы тяжести верхней конечности. Выполнению этого движения помогают:
большая и малая грудные мышцы,
нижняя часть большой ромбовидной мышцы,
широчайшая мышца спины (через посредство плечевой кости).
Круговое движение пояса верхней конечности происходит в результате поочередного сокращения всех мышц, действующих на него.
Движения плеча верхней конечности
Движения свободной верхней конечности определяются допустимыми степенями свободы в ее суставах. Сколь бы ни были сложны и многообразны движения верхней конечности, все их можно рассматривать как совокупность простых движений, выполняемых в том или ином суставе. При этом движения вокруг каждой оси вращения производятся определенной группой мышц. В движениях плеча в плечевом суставе участвуют следующие мышцы.
Отведение плеча: 1) дельтовидная мышца, 2) надостная мышца.
Приведение плеча: 1) большая грудная мышца, 2) широчайшая мышца спины, 3) подостная мышца, 4) большая и малая круглые мышцы, 5) подлопаточная мышца, 6) длинная головка трехглавой мышцы плеча, 7) клювовидно-плечевая мышца.
Сгибание плеча: 1) передняя часть дельтовидной мышцы, 2) большая грудная мышца, 3) клювовидно-плечевая мышца, 4) двуглавая мышца плеча.
Разгибание плеча: 1) задняя часть дельтовидной мышцы, 2) широчайшая мышца спины, 3) подостная мышца, 4) большая и малая круглые мышцы, 5) трехглавая мышца плеча.
Пронация плеча: 1) подлопаточная мышца, 2) большая грудная мышца, 3) передняя часть дельтовидной мышцы, 4) широчайшая мышца спины, 5) большая круглая мышца, 6) клювовидно-плечевая мышца.
Супинация плеча: 1) подостная мышца, 2) малая круглая мышца, 3) задняя часть дельтовидной мышцы.
Круговое движение плеча происходит при поочередном сокращении всех мышц, расположенных вокруг плечевого сустава
21. Локтевой сустав: строение, форма, движения.
По форме допускаемых им движений он представляет комбинацию шарнирного сустава (ginglymus) с шаровидным ' колесовидным (articulatio trochoides)
По строению локтевой сустав относится к сложным суставам, поскольку сочленяющиеся кости образуют 3 простых сустава, заключенных в общую капсулу[1]:
Плечелоктевой (лат. articulatio humeroulnaris)
Плечелучевой (лат. articulatio humeroradialis)
Проксимальный лучелоктевой (лат. articulatio radioulnaris proximalis)
Плечелоктевой сустав[править | править вики-текст]
Пле́челоктево́й (лат. articulátio humeroulnáris) сустав — сочленение плечевой и блоковидной вырезки локтевой кости[2] — анатомически представляет собой блоковидный сустав с винтообразным строением суставных поверхностей. Со стороны плеча суставная поверхность представлена блоком (лат. tróchlea) (направляющая бороздка или выемка суставной поверхности, расположена под углом к оси блока в результате чего образуется винтовой ход). С блоком сочленяется вырезка локтевой кости (лат. incisúra trochleáris) с гребешком, гомологичным выемке на блоке плечевой кости[1].
Кровоснабжение[править | править вики-текст]
Локтевой сустав получает артериальную кровь из суставной сети локтя, (лат. rete articulare cubiti), образованной верхней локтевой коллатеральной артерией, (лат. a. collateralis ulnaris superior) и нижней локтевой коллатеральной артерией, (лат. a. collateralis ulnaris inferior) (ветви a.brachiales), передней и задней ветвью возвратной локтевой артерии, (лат. ramus anterior et posterior a. recurrentis ulnaris) (ветви a.ulnaris), ветвью возвратной лучевой артерии, (лат. ramus a.recurrens radialis), срединной и лучевой коллатеральной артерией, (лат. a. collateralis media et radialis) (ветви a.profunda brachii), межкостной возвратной артерией, (лат. a. recurrentis interossea) (ветвь a. interossea posterior).
Движения в локтевом суставе двоякого рода. Во-первых, в нем совершаются сгибание и разгибание предплечья вокруг фронтальной оси; эти движения происходят в сочленении локтевой кости с блоком плечевой кости, причем движется и лучевая кость, скользя по capitulum. Объем движения вокруг фронтальной оси равен 140°. Второе движение состоит во вращении лучевой кости вокруг вертикальной оси и происходит в плечелучевом суставе, а также в проксимальном и дистальном лучелоктевых суставах, которые, таким образом, представляют собой одно комбинированное вращательное сочленение. Так как с нижним концом луча связана кисть, то последняя следует при движении за лучевой костью.
Движение, при котором вращающаяся лучевая кость перекрещивает под углом локтевую, а кисть поворачивается тыльной стороной кпереди (при опущенной руке), называется пронацией, pronatio. Противоположное движение, при котором обе кости предплечья располагаются параллельно друг другу, а кисть повернута ладонью кпереди, называется супинацией, supinatio.
Объем движения при пронации и супинации предплечья равняется приблизительно 140°. Способность костей предплечья к пронации и супинации, имевшаяся в зачаточной форме у животных, усовершенствовалась у приматов в связи с лазанием по деревьям и увеличением хватательной функции, но наивысшего развития достигла лишь у человека под влиянием труда.
22. Особенности кровоснабжения и иннервации плечевого сустава.
Кровоснабжение плечевого сустава
Кровоснабжение плечевого сустава обеспечивают надлопаточная артерия, передняя и задняя артерии, огибающие плечевую кость, а иногда к нему подходят грудоакромиальная и подлопаточная артерии. Относительно плохо кровоснабжа-ется дистальная часть сухожилия надостной мышцы, а иногда также сухожилия подостной и подлопаточной мышц. Это так называемая "критическая зона", считается, что из-за ишемии и гипоксии здесь происходит выброс лизосомных ферментов, рвутся коллагеновые волокна и в итоге развивается тендинит. Регенеративная способность сухожилий в этих участках снижена. Кроме того, сухожилия мышц, образующих мышечную капсулу, над головкой плечевой кости резко перегибаются, что ведет к сдавлению сосудов и усугубляет ишемию.
Иннервация плечевого сустава
Плечевой сустав иннервируют два чувствительных нерва: подмышечный и надлопаточный.
Подмышечный нерв огибает плечевую кость снизу и сзади, отдавая ветви к капсуле плечевого сустава.
Надлопаточный нерв отходит от надключичной части плечевого сплетения, идет латерально и вниз под трапециевидной и надостной мышцами к вырезке лопатки и, пройдя под верхней поперечной связкой лопатки, попадает в подостную ямку, где распадается на конечные ветви. Он иннервирует верхние и задние отделы капсулы плечевого сустава, акромиально-ключичный сустав и большую часть влагалища сухожилия длинной головки двуглавой мышцы.
Оба нерва иннервируют также клювовидно-ключичную, клювовидно-акромиальную, клювовидно-плечевую и суставно-плечевые связки. Клювовидный отросток и акромиально-ключичный сустав иннервируются ветвями длинного грудного нерва. Болевая чувствительность суставного хряща и кости низкая, она возрастает в следующем порядке: суставной хрящ и кость, мышцы, суставная капсула, синовиальная оболочка, связки, синовиальные сумки, сухожилия.
23. Общий план строения органов дыхательной системы.
Дыхание – это совокупность процессов, обеспечивающих поступление в организм кислорода, использование его в биологическом окислении органических веществ и удаления из организма углекислого газа, образовавшегося в процессе окисления.
К органам дыхания относятся: носовая полость, глотка, гортань, трахея, бронхи и лёгкие, они обеспечивают циркуляцию воздуха и газообмен.
В верхних дыхательных путях воздух согревается, очищается и проходит дальше в лёгкие, где в альвеолах, выстланных однослойным плоским эпителием, через их стенки совершается газообмен. Дыхательные движения совершаются межрёберными мышцами и диафрагмой, сами лёгкие являются пассивным органом. Жизненная ёмкость лёгких состоит из дыхательного объёма, резервного объёма вдоха и резервного объёма выдоха.
24. Общий план строения мочеполовых органов.
Почки размещении позаочеревно, по обе стороны позвоночного столба, на уровне мижXI - XII грудными и II - III поясничными позвонками, правая - на один позвонок ниже левой. Каждая почка окружена жировой клетчаткой и покрыта плотной оболочкой-капсулой. Почки фиксируются в своем ложе сосудами слоем позаочеревного жира, почечной фасцией, а также внутрибрюшного давления. При вдохе почки в норме смещаются на 4-5 см вниз и легко доступны для пальпации. Над правой почкой расположена печень, над левой - селезенка. Мочеточник впадает в мочевой пузырь, расположенный на дне таза лобковыми костями. От мочевого пузыря отходит мочевыводящих канал. Емкость мочевого пузыря в норме 300 - 500 мл.
К мужским половым органам относятся яички (семенники) расположены в калтитци, половой член (пенис) и добавочные железы и протоки, по которым секрет предстательной железы, яичек и семенных пузырьков поступает в половой член. У мужчин мочевыводящих канал имеет длину 12 - 15 см. В женских половых органов относится: яичники, маточные трубы, матка, влагалище (внутренние) внешние - лобок, большие и малые половые губы, клитор, пристенок влагалища. Мочевыделительная канал женщины имеет длину 3 - 4 см (находится позади клитора на 1 -3 см).
