
- •Программные вопросы
- •Особенности анатомии и физиологии маточной трубы.
- •Анатомия матки.
- •Связки матки
- •3. Особенности физиологии матки (до и во время беременности).
- •4.Анатомия яичника.
- •5. Особенности физиологии яичника.
- •6. Кровоснабжение внутренних женских половых органов.
- •7. Особенности топографической анатомии органов малого таза.
- •8. Определение понятия анатомической ножки опухоли яичника.
- •9. Определение понятия хирургической ножки опухоли яичника.
- •10. Опухолевидные образования и истинные опухоли яичников. Определение. Клинические формы.
- •11. Сомнительные признаки беременности.
- •12. Вероятные признаки беременности.
- •13. Достоверные признаки беременности.
- •14. Классификация внематочной беременности.
- •15. Определение срока беременности и родов.
- •16. Определение предполагаемой массы плода.
- •17. Наружное акушерское исследование (приемы Леопольда-Левицкого).
- •18. Дифференциальная диагностика внематочной беременности.
- •19. Активное ведение 3-го периода родов.
- •21. Дисфункциональные маточные кровотечения. Определение. Классификация.
- •22. Акушерские кровотечения. Определение. Причины.
- •Кровотечения в первом триместре беременности.
- •Кровотечения во второй половине беременности.
- •23. Дифференциальная диагностика акушерских кровотечений 1-ой половины беременности.
- •24. Дифференциальная диагностика акушерских кровотечений 2-ой половины беременности
- •25. Классификация гипертензий, связанных с беременностью, принятая в рк.
- •26. Особенности клинического течения внематочной беременности.
- •27. Особенности клиники прерывания внематочной беременности по типу трубного аборта.
- •28. Особенности клиники прерывания внематочной беременности по типу разрыва трубы.
- •29. Алгоритм диагностики и неотложной помощи при прервавшейся внематочной беременности на догоспитальном этапе.
- •30. Периоды родов. Клиническая характеристика. Продолжительность.
- •31. Течение и Ведение 2 периода родов. Рекомендации воз.
- •32. Течение и ведение 3-го периода родов по программе воз.
- •Домашние роды. Определение. Принципы оказания неотложной помощи.
- •Дорожные роды. Определение. Принципы оказания неотложной помощи.
- •Пельвиоперитонит. Особенности клиники. Алгоритм диагностики на догоспитальном этапе.
- •Пельвиоперитонит. Принципы оказания неотложной помощи на догоспитальном этапе.
- •Перекрут ножки кисты яичника. Определение. Особенности клиники. Алгоритм диагностики на догоспитальном этапе.
- •38. Перекрут ножки кисты яичника. Принципы оказания неотложной помощи.
- •39. Острый сальпингоофорит. Особенности клиники. Алгоритм диагностики и неотложная помощь на догоспитальном этапе.
- •40. Тубоовариальные образования воспалительной этиологии. Особенности клиники. Алгоритм диагностики и неотложной помощи на догоспитальном этапе.
- •41. Самопроизвольный аборт. Клинические признаки. Алгоритм диагностики на догоспитальном этапе.
- •42. Самопроизвольный аборт. Алгоритм неотложной помощи на догоспитальном этапе.
- •43. Гестационная гипертензия. Клинические признаки. Алгоритм диагностики.
- •44. Преэклампсия легкая. Клинические признаки. Алгоритм диагностики.
- •45. Преэклампсия тяжелая. Клиника. Алгоритм диагностики.
- •46. Преэклампсия тяжелая. Алгоритм оказания неотложной помощи.
- •47. Эклампсия. Клиника. Диагностика.
- •48. Эклампсия. Алгоритм оказания неотложной помощи:
- •49. Предлежание плаценты. Алгоритм диагностики и неотложной помощи на догоспитальном этапе.
- •50. Преждевременная отслойка нормально расположенной плаценты. Алгоритм диагностики и неотложной помощи на догоспитальном этапе.
Программные вопросы
для 5 курса ОМФ по блоку №7
«Неотложные состояния в акушерстве и гинекологии»
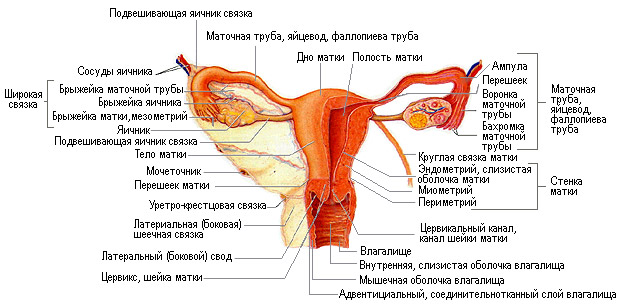
Особенности анатомии и физиологии маточной трубы.
МАТОЧНЫЕ ТРУБЫ (tuba uterina, ед. ч.; син.: фаллопиевы трубы, яйцеводы) — парный трубчатый орган, соединяющий полость матки с брюшной полостью. По маточной трубе происходит транспортировка яйцеклетки из брюшной полости в матку.
Маточные трубы начинаются от боковых краев матки в области ее дна, проходят в верхней части широкой связки матки в сторону боковых стенок таза и заканчиваются около яичников. Один конец маточных труб открывается в матку (маточное отверстие), другой — в брюшную полость (брюшное отверстие). Начальный отдел маточных труб, находящийся в толще стенки матки, называют маточной (интерстициальной) частью, средний отдел — перешейком, отдел, следующий за перешейком кнаружи и постепенно увеличивающийся в диаметре, — ампулой, к-рая заканчивается воронкой с многочисленными выростами (бахромками трубы). Длина маточных труб — 10-12 см, ширина просвета маточной части — 0,5-1 мм, перешейка — ок. 3 мм, ампулы — 6-10 мм.
Стенка маточных труб состоит из слизистой, мышечной и серозной оболочек. Слизистая оболочка образует продольные складки, покрыта однослойным цилиндрическим мерцательным эпителием, содержит секреторные клетки. Мышечная оболочка представлена круговым и продольным слоями гладких мышц. Снаружи маточные трубы покрыты серозной оболочкой. Маточные трубы имеют развитую сосудистую сеть, образованную веточками маточной и яичниковой артерий, чем объясняется возникновение сильного кровотечения при прервавшейся трубной беременности. Венозная кровь оттекает в маточно-яичниковое, пузырное и другие сплетения малого таза. Иннервация осуществляется ветвями тазового и яичникового сплетений.
Физиология маточных труб
Благодаря сокращению мышечной оболочки маточных труб обладают способностью совершать перистальтические движения, направленные от ампулы маточных труб к матке. Наиболее выражена перистальтика в момент овуляции и в начале лютеиновой фазы менструального цикла. Мерцательные движения ресничек эпителия также направлены в сторону матки. Во время овуляции усиливается кровенаполнение кольцеобразно расположенных вен воронки маточных труб и бахромок, воронка напрягается, и бахромки приближаются к яичнику. В результате яйцеклетка после овуляции попадает в просвет маточных труб и продвигается по ней в сторону матки. Секрет эпителиальных клеток, скапливающийся в небольшом количестве в просвете маточных труб, содержит гликопротеиды, простагландины F2аи другие биологически активные вещества, к-рые повышают способность сперматозоида к оплодотворению и обеспечивают развитие оплодотворенной яйцеклетки в период нахождения ее в маточной трубе.
Анатомия матки.
Ма́тка — это непарный гладкомышечный полый орган, в котором развивается эмбрион, вынашивается плод. Матка расположена в средней части полости малого таза, лежит позадимочевого пузыря и впереди прямой кишки, мезоперитонеально. Снизу тело матки переходит в округленную часть — шейку матки. Длина матки у женщины репродуктивного возраста в среднем равна 7—8 см, ширина — 4 см, толщина — 2—3 см. Масса матки у нерожавших женщин колеблется от 40 до 50 г, а у рожавших достигает 80 г. Матка состоит из следующих частей:
Дно матки — Это верхняя выпуклая часть матки, выступающая выше линии впадения в матку маточных труб.
Тело матки — Средняя (бо́льшая) часть органа, имеет конусовидную форму.
Шейка матки — Нижняя суженная округленная часть матки.
Стенка матки состоит из трех слоев:
Периметрий (Серозная оболочка) — представляет собой непосредственное продолжение серозного покрова мочевого пузыря. На большом протяжении передней и задней поверхностей и дна матки она плотно сращена с миометрием; на границе перешейка брюшинный покров прикрепляется рыхло.
Миометрий (Мышечная оболочка) — наиболее толстый слой маточной стенки, состоит из трех слоев гладких мышечных волокон с примесью волокнистойсоединительной ткани и эластических волокон;
Наружный продольный (подсерозный) — с продольно расположенными волокнами и в небольшом количестве с круговыми, как было сказано, плотно сращен с серозным покровом.
Средний круговой — является самым мощным слоем, наиболее сильно развит в области шейки матки. Он состоит из колец, расположенных в области трубных углов перпендикулярно к их оси, в области тела матки в круговом и косом направлениях. Этот слой содержит большое количество сосудов, преимущественно венозных, поэтому его еще называют сосудистым слоем.
Внутренний продольный (подслизистый) — самый тонкий, с продольно идущими волокнами.
Эндометрий (Слизистая оболочка) — образует внутренний слой стенок матки. Состоит из слоя цилиндрического эпителия, выстилающего поверхность и железы, и собственной пластинки соединительной ткани, связанной с миометрием. Она пронизана простыми трубчатыми железами, которые открываются на поверхность эпителия, самые глубокие их части достигают миометрия. Среди секреторных клеток рассеяны группки реснитчатых цилиндрических клеток. Эндометрий состоит из двух слоев — поверхностного, толстого слоя, называемого функциональным, и глубже расположенного — базального слоя.
