
- •6.1.2. Изменения в анализах мочи
- •6.1.4. Обследование ребёнка
- •6.3. Аномалии почек и мочеточников
- •6.3.1. Агенезия почки
- •6.3.5. Галетообразная почка
- •6.3.6. Асимметричные формы сращения
- •6.3.10. Эктопия устья мочеточника
- •6.3.11. Гидронефроз
- •6.3.12. Мегауретер
- •6.5.2. Инфравезикальная обструкция
- •6.5.3. Гипоспадия
- •6.5.4. Гермафродитизм
- •6.6. Недержание мочи
- •6.7.2. Парафимоз
- •6.7.3. Аномалии развития яичка Анорхизм
- •6.7.4. Крипторхизм
- •6.7.5. Водянка оболочек яичка и семенного канатика
- •6.7.6. Паховая грыжа
- •Глава 6 ф Пороки развития и заболевания органов ❖ 513
- •6.7.7. Варикоцеле
- •6.7.8. Синдром отёчной мошонки
- •6.8.2. Цистит
- •6.9. Пузырно-мочеточниковый рефлюкс
- •6.10. Мочекаменная болезнь
6.3.5. Галетообразная почка
Галетообразная почка — плоское овальное образование, расположенное на уровне мыса крестца или ниже.
Эта аномалия формируется в результате сращения двух почек обоими концами ещё до начала их ротации. Кровоснабжение галетооб-разной почки осуществляют множественные сосуды, отходящие от бифуркации аорты и беспорядочно пронизывающие почечную паренхиму. Лоханки располагаются кпереди, мочеточники укорочены. Аномалию встречают с частотой 1 на 26000 новорождённых.
Диагностика
Диагностика основана на данных пальпации брюшной стенки и Ректального пальцевого исследования, а также на результатах экск-Реторной урографии и почечной ангиографии.
6.3.6. Асимметричные формы сращения
Асимметричные формы сращения составляют 4% всех почечных аномалий. Они характеризуются соединением почек противоположными концами. В случае S-образной почки продольные оси сросшихся почек параллельны, а оси почек, образующих L-образную почку, перпендикулярны друг к другу (рис. 6-31). Лоханки S-образной почки обращены в противоположные стороны (рис. 6-32), а 1-образной — в одну сторону, медиально (рис. 6-33).
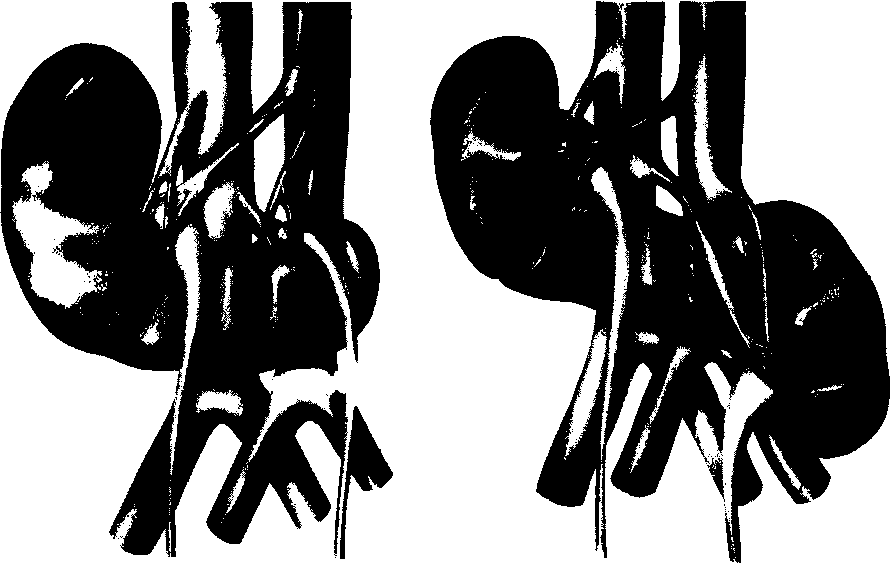
Рис. 6-31. L-образная почка (схема). Рис. 6-32. S-образная почка (схема).
Сращённые эктопические почки могут сдавливать соседние органы и крупные сосуды, вызывая перемежающуюся ишемию и боль.
Диагностика и лечение
Аномалии выявляют при экскреторной урографии и УЗИ. В случае необходимости операции (удаление камней, пластика мочевы* путей по поводу уростаза) показано проведение почечной ангиографии. Оперативные вмешательства на сращённых почках технически трудны из-за сложности кровоснабжения.
 6.3.7.
Аплазия
почки
6.3.7.
Аплазия
почки
Под аплазией почки следует понимать тяжёлую степень недоразвития её паренхимы, нередко сочетающуюся с отсутствием мочеточника. Порок формируется в раннем эмбриональном периоде. Различают две формы аплазии почек — большую и малую.
При первой форме почка представлена комочком фибролипоматозной ткани и небольшими кистами. Нефроны не определяются, отсутствует изолатеральный мочеточник.
Вторая форма аплазии характеризуется наличием фиброкистозной массы с небольшим количеством функционирующих нефронов. Мочеточник истончён, имеет устье, но нередко не доходит до почечной паренхимы, заканчиваясь слепо.
Аплазированная почка не имеет лоханки и сформированной почечной ножки. Частота аномалии колеблется от 1 на 700 до 1 на 500 новорождённых. У мальчиков её встречают чаще, чем у девочек.
Клиническая картина и диагностика
Обычно аплазированная почка клинически ничем не проявляется; её диагностируют при заболеваниях контралатеральной почки. Некоторые больные предъявляют жалобы на боли в боку или животе.
Аплазию почки выявляют на основании рентгенологических и инструментальных методов исследования. На обзорной рентгенограмме в редких случаях на месте аплазированной почки обнаруживают кисты с обызвествлёнными стенками.
При аортографии не выявляют идущие к аплазированной почке аРтерии.
Дифференциальная диагностика
Аплазию следует дифференцировать от нефункционирующей Почки, агенезии и гипоплазии почки. Отличить почку, утратившую функцию в результате пиелонефрита, калькулёза, туберкулёза
или другого процесса, позволяют ретроградная пиелография и аор-тография.
Агенезия характеризуется отсутствием закладки почечной паренхимы. При этом, как правило, не развивается ипсилатеральный (с той же стороны) мочеполовой аппарат: мочеточник отсутствует либо представлен фиброзным тяжом или заканчивается слепо; отмечают гемиатрофию мочепузырного треугольника. Дифференциальной диагностике помогает цистоскопия, выявляющая при аплазии почки в половине случаев устье соответствующего мочеточника.
Гипоплазированную почку отличают от аплазии наличие функционирующей (хотя и в уменьшенном объёме) паренхимы, мочеточника, проходимого на всём протяжении, и визуализация сосудистой ножки при аортографии.
Лечение
Необходимость лечебных мероприятий при аплазии почки возникает в трёх случаях:
резко выраженная боль в области почки;
развитие нефрогенной гипертензии;
рефлюкс в гипоплазированный мочеточник.
Лечение заключается в выполнении уретеронефрэктомии (удалении почки и мочеточника).
6.3.8. Гипоплазия почек
Гипоплазия почек — врождённое уменьшение почки, в основном связанное с ранней дегенерацией метанефрического дивертикула или отсутствием индуцирующего влияния со стороны дивертикула на ме-танефрогенную бластему. Аномалию встречают примерно с такой же частотой, что и аплазию почки.
Гипоплазированная почка макроскопически представляет нормально сформированный орган в миниатюре. На разрезе её хорошо определяются корковый и мозговой слои. Однако гистологически выявляют изменения, позволяющие выделить три формы гипоплазии: простую гипоплазию, гипоплазию с олигонефронией и гипоплазию с дисплазией.
• Простая форма гипоплазии характеризуется лишь уменьшением количества чашечек и нефронов.
При гипоплазии с олигонефронией уменьшение количества клубочков сочетается с увеличением общего объёма интерстициальной ткани и расширением канальцев.
Гипоплазия с дисплазией (гипопластическая дисплазия) характеризуется наличием групп примитивных (эмбриональных) клубочков, окружённых незрелой мезенхимальной тканью. Выявляют клубоч-ковые или канальцевые кисты, группы незрелых канальцев и арте-риол с утолщённой стенкой и хаотичным ветвлением; иногда встречают участки хрящевой ткани. Эта форма гипоплазии, в отличие от двух вышеперечисленных, нередко сопровождается аномалиями мо-чевыводящих путей.
Клиническая картина
Односторонняя гипоплазия может ничем не проявляться всю жизнь, однако гипоплазированная почка нередко поражается пиелонефритом и зачастую служит источником развития нефрогенной гипертензии. Важно отметить, что именно гипоплазированная почка может на ранних этапах жизни ребёнка послужить причиной артериальной гипертензии. Подобные ренин-зависимые формы гипертензии часто имеют злокачественный характер, и единственный метод лечения в таких случаях — нефрэктомия (при одностороннем поражении).
Двусторонняя гипоплазия почек проявляется рано — в первые годы и даже недели жизни ребёнка. Дети отстают в росте и развитии. Нередко наблюдают бледность, рвоту, диарею, повышение температуры тела, признаки рахита. Характерно выраженное снижение концентрационной способности почек. Однако данные биохимических исследований крови ещё длительное время остаются нормальными. Артериальное давление также обычно нормальное и повышается лишь при развитии ХПН. Заболевание нередко осложняется тяжело протекающим пиелонефритом. Большинство детей с выраженной двусторонней гипоплазией почек погибают от ХПН в первые годы жизни.
Диагностика
Одностороннюю гипоплазию обычно выявляют при рентгенологическом исследовании, предпринятом по поводу пиелонефрита. На экскреторных урограммах находят уменьшение размеров почки с хорошо контрастированной коллекторной системой. Контуры почки Могут быть неровными, лоханка умеренно расширена.
При гипоплазии почки чашечки не деформированы, как при пиелонефрите, а лишь уменьшены в количестве и объёме. На урограммах отмечают компенсаторную гипертрофию контралатеральной почки.
Большую помощь в дифференциальной диагностике оказывает почечная ангиография (рис. 6-34). При гипоплазии диаметр почечной
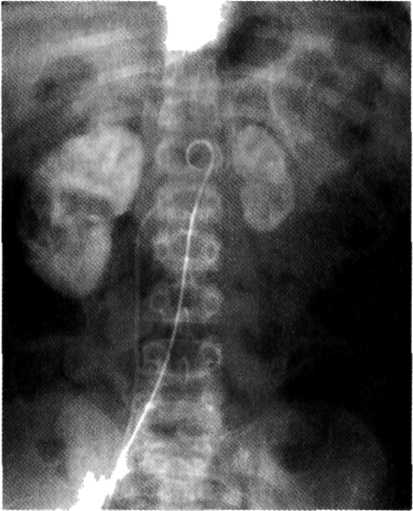
Рис. 6-34. Ангиограмма при гипоплазии левой почки. Фаза нефрограммы.
артерии и вены уменьшен в 1,5—2 раза по сравнению с сосудами здоровой почки; последующие генерации сосудов (сегментарные, междолевые) также истончены, но прослеживаются до периферии почки. Фаза нефрограммы выражена вполне удовлетворительно. При вторично сморщенной почке ангиографическая картина может указать на нормальный диаметр почечной артерии, однако все последующие артериальные генерации резко сужены, коленообразно изогнуты, большая их часть «обрублена», периферия не прослеживается. Нефрограмма слабая, разреженная, иногда отсутствует.
Диагностическая ценность биопсии почки при гипоплазии невелика.
Лечение
В случаях односторонней гипоплазии, осложнённой пиелонефритом и артериальной гипертензией, лечение обычно сводится к не-фрэктомии.
При двусторонней гипоплазии почек, осложнённой тяжёлой почечной недостаточностью, спасительной мерой может служить только двусторонняя нефрэктомия с последующей трансплантацией почки.
6.3.9. Кистозные аномалии
Кистозные аномалии почек встречаются с частотой 1 на 250 новорождённых, однако ввиду торпидности их течения зачастую диагноз ставят лишь в зрелом возрасте. Самое частое из кистозных поражений — поликистоз почек (рис. 6-35).
Поликистоз почек
 Поликистоз
почек (поликистозная дегенерация,
поликистозная болезнь) — наследственная
аномалия, поражающая обе почки.
Традиционно выделяют два типа почечных
поликистозов: инфантильный (детского
возраста, обычно р) и взрослый (начало
в 30-40 лет, 9t).
Поликистоз
почек (поликистозная дегенерация,
поликистозная болезнь) — наследственная
аномалия, поражающая обе почки.
Традиционно выделяют два типа почечных
поликистозов: инфантильный (детского
возраста, обычно р) и взрослый (начало
в 30-40 лет, 9t).
Генетические аспекты
Поликистоз почек, взрослый тип I (#173900, 16р13.31-р13.12, дефект гена полицистина 1 PKD1 [*601313], 9?) — одно из наиболее распространённых генетических заболеваний (1 случай на 1000 новорождённых).
Поликистоз почек, взрослый тип II (*173910, 4q21-q23, дефекты генов PKD2, PKD4, Я).
Аутосомно-рецессивная поликистозная болезнь почек (*263200, 6р21.1—р12, дефекты генов PKHD], ARPKD, р) сочетается с множественными пороками развития (лица, печени, сердечно-сосудистой системы и др.), лабораторно проявляется гигантскими митохондриями в гепатоцитах.
Поликистоз почек инфантильный тяжёлый с туберозным склерозом (#600273, 16р13.3, дефект гена PKDTS, 5R) относят к микрохромосомным болезням.
Микрокистоз почек врождённый финского типа (*256300, р) встречают в основном в Финляндии и на севере России.
Другие разновидности.
Поликистозная болезнь почек III (600666,5R) проявляется у взрослых.
Поликистоз почек с катарактой и врождённой слепотой (263100, р).
Поликистоз почек с микробрахицефалией, гипертелоризмом и непропорционально короткими конечностями (*263210, р).
Патогенез
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные. Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек. Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кист различной величины. Скудные островки паренхимы сдавлены напряжёнными кистами, паренхима дне-пластически изменена.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническая картина
Клиническое течение поликистоза почек зависит от выраженности и распространённости кистозной дисплазии. У детей со злокачественным течением поликистоза заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзитор-ной гематурией и протеинурией, гипоизостенурией. Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.
При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Диагностика
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, ангиографии и КТ.
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 6-36). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной Деформацией последних. Однако нередко на ранних стадиях урогра-фическая картина не показательна.
Ангиографически выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с другими ки-стозными поражениями почек и опухолью Вильмса. При этом необходимо иметь в виду, что поликистоз всегда характеризуется пораже
 нием
обеих почек, в отличие от других кистозных
аномалий. Отличить поликистоз от
опухоли Вильмса позволяет ангиография,
при наличии опухоли выявляющая
увеличение только одного участка почки
и его повышенную васкуляризацию.
нием
обеих почек, в отличие от других кистозных
аномалий. Отличить поликистоз от
опухоли Вильмса позволяет ангиография,
при наличии опухоли выявляющая
увеличение только одного участка почки
и его повышенную васкуляризацию.
Лечение
Цели консервативного лечения — борьба с присоединившимися пиелонефритом, артериальной гипертензией, коррекция водно-электролитного баланса. В терминальной стадии ХПН прибегают к постоянному гемодиализу и трансплантации почки.
В случае быстрого увеличения кист в объёме возможно использование хирургического лечения — пункционное опорожнение кист как под ультразвуковым контролем, так и с помощью лапароскопической техники. Эта манипуляция уменьшает напряжение кисты, улучшает кровообращение в сохранившихся участках паренхимы и стабилизирует состояние больного.
Прогноз
Прогноз при поликистозе зависит от клинического течения заболевания и тяжести сопутствующих осложнений (пиелонефрита, артериальной гипертензии, ХПН), хотя известны случаи и длительного (до 70 лет) выживания при доброкачественном течении заболевания.
Губчатая почка
Губчатая почка (медуллярная спонгиозная почка, почка с губчатыми пирамидами) — довольно редкая врождённая аномалия, при которой кистозно расширены собирательные трубочки пирамид.
Аномалия обычно ничем клинически не проявляется, если не развиваются осложнения в виде нефрокальциноза, калькулёза или пиелонефрита. Однако у половины носителей этой аномалии и в не-осложнённых случаях отмечают постоянную умеренную протеинурию, микрогематурию или лейкоцитурию.
Диагностика
Диагноз ставят на основании данных экскреторной урографии по типичному признаку («букет цветов» в зоне пирамид).
Лечение
При отсутствии осложнений лечения не требуется.
Мультикистозная дисплазия
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен.
Двусторонняя аномалия (* 143400, 5R) несовместима с жизнью.
При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию.
Диагноз ставят с помощью УЗИ в сочетании с допплерографией. При экскреторной урографии даже на отсроченных снимках функция не выявляется. При цистоскопии устье мочеточника на стороне поражения не визуализируется.
Лечение — нефрэктомия.
Мультилокулярная киста
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и
нормально функционирует. Порок диагностируют с помощью УЗИ. На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах дефект наполнения выглядит бессосудистым.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию.
Солитарная киста
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать 10 см. Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния. Крайне редко встречают дермоидную кисту, содержащую дериваты эктодермы.
Клиническая картина и диагностика
Чаще всего кисты почек диагностируют при случайном УЗИ, иногда больные могут жаловаться на тупую боль в области почки, транзи-торную гематурию и лейкоцитурию. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного пиелонефрита.
Рис.
6-37. Киста
верхнего полюса почки. Ультразвуковая
сканограмма.
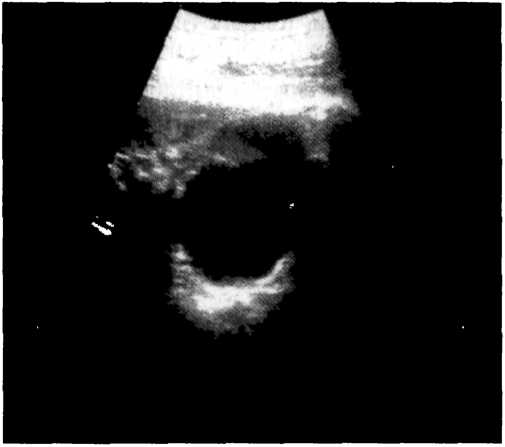
нии у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
При урографии выявляют серповидный дефект лоханки или чашечки и раздвигание шеек чашечек.
В случае гематурии кисту следует дифференцировать от опухоли почки на основании данных ангиографии, характеризующихся при кисте наличием округлой бессосудистой зоны просветления. Большую помощь в диагностике солитарной кисты оказывает КТ, позволяющая уточнить локализацию кисты и выявить её возможную связь с коллекторной системы почки.
Лечение
Лечение заключается в лапароскопическом иссечении кисты (рис. 6-38). Показания к оперативному вмешательству — быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы. При наличии сообщения с коллекторной системой почки или при внутриорганном расположении кисты показано оперативное пособие — резекция кисты.
Прогноз
Прогноз в отдалённые сроки после операции благоприятный.
