
- •Глобальная стратегия лечения и профилактики бронхиальной астмы
- •Глава 1. Определение 15
- •Глава 2. Ущерб, связанный
- •Глава 3. Факторы риска 35
- •Глава 4. Механизмы развития бронхиальной астмы 54
- •Глава 5. Диагностика и классификация . . .68
- •Глава 6. Образование
- •Часть 4б: разработка индивидуальных планов медикаментозной терапии у детей 115
- •Часть 5: разработка планов
- •Часть 6: обеспечение
- •Часть 4а: разработка индивидуальных
- •Глава 1 определение
- •Глава 2 ущерб, связанный с бронхиальной астмой
- •Глава 3 факторы риска
- •Глава 4 механизмы развития бронхиальной астмы ключевые положения
- •Глава 5 диагностика и классификация
- •Глава 7
- •Часть 1. Обучение больных с целью формирования партнерских отношений в процессе их ведения
- •Часть 2. Оценка и мониторирование тяжести бронхиальной астмы с помощью дневника симптомов и количественной оценки функционального состояния легких
- •Часть 3. Устранение воздействия факторов риска
- •Часть 3. Устранение воздействия факторов риска
- •Глава 6 образование и обеспечение помощью
- •Часть 4а. Разработка индивидуальных планов медикаментозной терапии для длительного ведения взрослых больных
- •Часть 4б. Разработка индивидуальных планов медикаментозной терапии у детей
- •Часть 5: разработка планов лечения обострения
- •Часть 6: обеспечение регулярного наблюдения
- •Глава 8 рекомендации по дальнейшим исследованиям
Глава 1 определение
 КЛЮЧЕВЫЕ
ПОЛОЖЕНИЯ
КЛЮЧЕВЫЕ
ПОЛОЖЕНИЯ
Бронхиальная астма (БА) - независимо от сте пени тяжести - является хроническим воспали тельным заболеванием дыхательных путей.
Воспаление дыхательных путей вызывает их ги перреактивность, бронхиальную обструкцию и респираторные симптомы.
В результате воспалительного процесса возни кает четыре формы бронхиальной обструкции: острый бронхоспазм, отек стенки бронха, хро ническая обтурация слизью и ремоделирование стенки бронха.
Атопия, т.е. выработка избыточного количества антител IgE как реакция на воздействие аллер генов окружающей среды, является важнейшим идентифицируемым предрасполагающим фак тором развития БА.
Отношение к БА как к воспалительному заболе ванию влияет на постановку диагноза, профи лактику и лечение.
При отсутствии должного лечения БА распознается по повторяющимся эпизодам бронхиальной обструкции, которые обычно обратимы либо спонтанно, либо под влиянием терапии1. В зависимости от тяжести болезни затруднение дыхания сопровождается чувством нехватки воздуха, одышкой, свистящими хрипами, чувством стеснения в груди и кашлем. У некоторых пациентов признаком БА также является выделение мокроты, особенно после обострения или при хронической персистирующей форме. Важно различать хроническое наличие симптомов и рецидивирующие обострения. БА является хроническим заболеванием дыхательных путей, отражающимся в изменяющихся по выраженности симптомах и бронхиальной обструкции в течение определенного времени. Обострения БА (приступы или усугубления симптомов БА и функции легких) могут развиваться стремительно или постепенно. Однако в обоих случаях обострения могут быть тяжелыми и даже приводить к смерти при отсутствии эффективного лечения. Гораздо чаще симптомы менее тяжелы, а иногда они могут полностью отсутствовать.
ОПРЕДЕЛЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ
Б ыло
предпринято
много
попыток
для
определения
БА
в
аспекте
ее
влияния
на
функцию
легких
- т.е.
наличия
бронхиальной
обструкции,
ее
обратимости
и
гиперреактивности
дыхательных
путей1.
Однако
эти
попытки
были
малоэффективными
из-за
отсутствия
понимания
механизмов,
вызывающих
БА.
Признание
ключевой
роли
лежащего
в основе
БА
воспалительного
процесса привело
к
более
полноценному
определению
БА2.
ыло
предпринято
много
попыток
для
определения
БА
в
аспекте
ее
влияния
на
функцию
легких
- т.е.
наличия
бронхиальной
обструкции,
ее
обратимости
и
гиперреактивности
дыхательных
путей1.
Однако
эти
попытки
были
малоэффективными
из-за
отсутствия
понимания
механизмов,
вызывающих
БА.
Признание
ключевой
роли
лежащего
в основе
БА
воспалительного
процесса привело
к
более
полноценному
определению
БА2.
Основываясь на функциональных последствиях воспаления дыхательных путей, рабочим определением БА является следующее:
Бронхиальная астма - это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее повышение гиперреактивности дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения. Ниже представлена детализация данного рабочего определения БА, базирующегося на лежащей в основе БА патологии воспаления дыхательных путей и его связи с нарушением функции легких3. Такое видение БА существенно повлияло на постановку диагноза, профилактику и лечение. Лучшее понимание лечения БА было достигнуто после того, как была принята концепция персистенции хронического воспаления с различиями в выраженности воспаления, отражающими клиническую активность БА.
П АТОЛОГИЯ
ДЫХАТЕЛЬНЫХ
ПУТЕЙ
ПРИ
БРОНХИАЛЬНОЙ
АСТМЕ
АТОЛОГИЯ
ДЫХАТЕЛЬНЫХ
ПУТЕЙ
ПРИ
БРОНХИАЛЬНОЙ
АСТМЕ
До последнего времени больше всего информации по патологии БА было получено в результате посмертного

исследования тканей. При макроскопическом исследовании у пациентов, умерших от БА, наблюдаются гипервоздушность легких, крупные и мелкие бронхи заполнены пробками, состоящими из смеси слизи, сывороточного протеина, воспалительных клеток и детрита. При микроскопическом исследовании обычно наблюдается выраженная инфильтрация просвета и стенок бронхов эозинофилами и лимфоцитами, сопровождающаяся вазодилатацией, признаками увеличения микро-васкулярной проницаемости и разрушением эпителия (рис. 1-1)4. Трофические изменения, выявленные в результате посмертных исследований, включают гипертрофию гладкой мускулатуры, образование новых сосудов, усиленное образование бокаловидных эпителиальных клеток и отложение интерстициального коллагена под эпителием (утолщение базальной мембраны), т.е. изменения, которые могут являться результатом повреждения и могут приводить к ремоделированию стенки бронха. Таким образом, одновременно существует как острое, так и хроническое воспаление, которые неравномерно распределены по бронхиальному дереву, включая самые мелкие бронхи (менее 2 мм в диаметре) и паренхиму5. Такое распространение воспаления требует доставки ингаляционных лекарственных препаратов в глубокие отделы респираторного тракта.
В большинстве прижизненных патологических исследований использовались эндобронхиальные био-птаты у больных с легкой формой заболевания. В целом результаты этих исследований ткани отражали то же, что и данные аутопсии. Однако исследования у пациентов с более тяжелыми формами БА как в острой, так и в хронической форме выявляют, что кроме эозинофилов и лимфоцитов появляются также и нейтрофилы, которые могут играть дополнительную роль при более тяжелых формах болезни6. Эти данные подтверждают более ранние исследования, которые говорят о преобладании нейтрофилов в легких пациентов, внезапно умерших от БА7.
Взаимосвязь между патологическими изменениями и клиническими проявлениями трудно установить. Вви-
Hi
ду того что не существует достаточно надежных неинва- Р зивных методов определения степени воспаления ды- т< хательных путей при БА, клиницисты вынуждены пола гаться на суррогатные маркеры, как, например, содер жание эозинофилов в мокроте и содержание окиси азота в выдыхаемом воздухе. На протяжении длитель ного времени клиницисты признавали связь эозинофи лии мокроты и крови с БА8, хотя в некоторых частях све^ та, где паразитарные заболевания принимают форму эпидемий, эти тесты имеют ограниченную ценность, Применение фибробронхоскопии для лаважа и получе ния образцов ткани непосредственно из дыхательных путей предоставило наиболее убедительные подтверж дения связи нарушения функции легких со специфичес ким типом воспаления слизистой оболочки9. При всех формах БА имеются свидетельства вовлечения тучных клеток и эозинофилов в качестве ключевых эффектор- ных клеток воспалительной реакции клеток, что связано с их способностью вырабатывать широкий спектр пре- формированных или вновь генерированных медиато-ве1 ров, действующих в дыхательных путях прямо и косвен-H^J но через нейрогенные механизмы10. чтс
Применение иммунологических методов и методов молекулярной биологии привело к тому, чтоТ-лимфоци-чес ты стали считаться основными клетками в процессе уп-зин равления воспалительной реакцией путем высвобожде-ни* ния многофункциональных цитокинов11. Является лиС-nf модель активации Т-клеток, обнаруженная при БА, уни-тка кальной только для этого заболевания, пока не установ-пон лено, хотя другие типы заболеваний дыхательных путей,вет включая хронический бронхит и бронхоэктазы, такжены> проходят с вовлечением лимфоцитов12. Все большее*©^ значение придается выработке цитокинов «структурны>тел ми» (конституциональными) клетками дыхательных пу-кол тей, включая фибробласты, эндотелиальные и эпители-ты, альные клетки, как важному фактору в поддержании р&Ден акции воспаления13. Хотя наличие и количестве -воспалительных клеток в мокроте и их посредников е-Пит различных биологических жидкостях используется /уносо определения активности основного воспаления дыха'НЬ|. тельных путей, в настоящее время не существует способе ! ба прямого измерения этого процесса, который мог бь^од применяться в обычной медицинской практике14. ПУ1"'
В дополнение к мощным медиаторам, которые со^ал кращают гладкую мускулатуру дыхательных путей, уве-быт личивают микроваскулярное пропотевание, активиру*ун ют различные нейроны и стимулируют клетки, Bbipa6a*"ex тывающие слизь, освобождается большое количеств!*1"1*' факторов, которые обладают способностью произво С дить структурные изменения в дыхательных путях ил1гУЛ|' привлекать воспалительные клетки, вызывающие поРиС1 вреждение бронхиальной ткани. Особенно значимьн^ате является нацеленное воздействие этих процессов нГ°'л реснитчатый эпителий, который, в свою очередь, слуМО™ щивается до слоя базальных клеток15. Более того, эп^ее телиальные клетки и миофибробласты, которые нахо Б дятся под эпителием, могут пролиферировать и, таки#и с образом, формируют интерстициальный коллаген в обИРе5 ласти lamina reticularis базальной мембраны. Такой oiPPe£
 вет
и процесс
восстановления
повреждения
объясняет наличие
видимого
утолщения
базальной
мембраны,
что
является
характерным
для
БА16.
вет
и процесс
восстановления
повреждения
объясняет наличие
видимого
утолщения
базальной
мембраны,
что
является
характерным
для
БА16.
Накоплены подтверждения того, что другие трофические изменения, включая гипертрофию и гиперплазию гладкой мускулатуры дыхательных путей, возрастание количества бокаловидных клеток, увеличение под-слизистых желез и ремоделирование соединительной ткани дыхательных путей, также являются важными компонентами заболевания. Хотя многие медиаторы, ответственные за эти изменения в архитектуре дыхательных путей, еще предстоит определить, роль цитокинов, хемокинов и факторов роста представляется действительно важной. Эти факторы продуцируются большим количеством клеток, включая тучные клетки, лимфоциты, эозинофилы, базофилы, эпителиальные клетки, дендритические клетки и клетки гладкой мускулатуры.
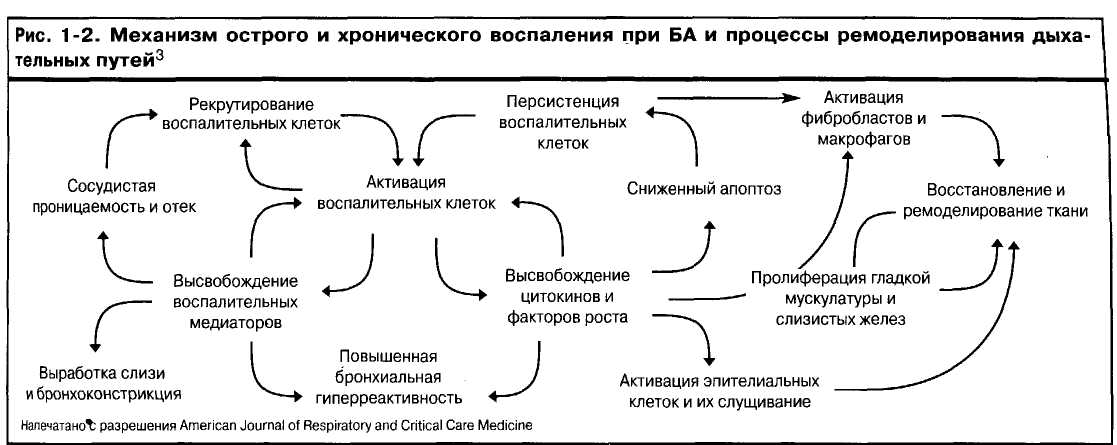
Хемокины играют важную роль в пополнении воспалительных клеток в дыхательных путях. Лимфоциты, особенно те, которые способны вырабатывать цитоки-ны, закодированные в генном кластере IL-4 на хромосоме 5q (клетки Тп2), играют важную роль в направлении и поддержании воспалительного процесса дыхательных путей. Освобождение медиаторов и регулирование воспалительного процесса при БА является сложным, избыточным и самовоспроизводящимся процессом. Рисунок 1 -2 иллюстрирует некоторые взаимосвязи между механизмами воспаления и процессами ремоделирова-ния дыхательных путей при БА.
Однако еще не до конца понятно, какие факторы регулируют переходы между острым воспалением, пер-систирующим заболеванием и ремоделированием дыхательных путей или длительное существование какого-либо из этих состояний. Понимание этих факторов могло бы стать очень важным вкладом в создание более эффективного лечения в будущем3.
БА у детей и взрослых зачастую обнаруживают в связи с атопией, которая определяется как выработка чрезмерного количества иммуноглобулина Е (IgE), предназначенного для связывания аллергенов окружа-
ющей среды, таких как домашний клещ, белки животных, пыльца растений и грибы17. Вследствие этого тучные клетки сенсибилизируются, и при их достаточной активации начинается воспалительный ответ. Атопия возникает у 30-50% популяции в развитых странах18 и часто не вызывает заболевания. Однако атопия, проявляющаяся в нижних отделах дыхательных путей, является одним из серьезных факторов риска возникновения БА. При локализации в других органах это дает начало таким заболеваниям, как ринит, конъюнктивит, экзема (атопический дерматит) и пищевая аллергия.
У большинства пациентов, страдающих БА, заболевание начинается до 6 лет. Однако существует подтверждение тому, что процесс сенсибилизации может начинаться in utero. Возникновение потенциальной аллергической сенсибилизации и возможность перехода в воспаление с появлением обструкции обусловлено влиянием многих факторов в ранний период жизни, включая вдыхание табачного дыма, вирусные респираторные инфекции (особенно респираторно-синцити-альный вирус), диету, прием антибиотиков и сенсибилизацию к домашнему клещу (к домашней пыли) в возрасте 1-2 лет. Регуляция этих процессов и причины последующего баланса или дисбаланса в выработке цитокинов еще не очень хорошо установлены, но изучение этих процессов является очень важным для понимания механизмов воспаления дыхательных путей и вероятности развития процессов повреждения и восстановления при БА19'20.
В ЗАИМОСВЯЗЬ МЕЖДУ ПАТОЛОГИЕЙ
ДЫХАТЕЛЬНЫХ ПУТЕЙ
И НАРУШЕНИЕМ ФУНКЦИИ ЛЕГКИХ
Гиперреактивность дыхательных путей и острая бронхиальная обструкция - два основных проявления нарушенной функции легких.
Гиперреактивность дыхательных путей
Важным компонентом БА, лежащим в основе нестабильности состояния дыхательных путей, является повышение бронхоконстрикторного ответа на широкий спектр экзогенных и эндогенных стимулов. Было предложено несколько механизмов для объяснения такой гиперреактивности дыхательных путей; однако доказано, что ключевым фактором является воспаление. Состояние гиперреактивности, при котором бронхи сокращаются слишком легко и слишком мощно в ответ на многие провоцирующие факторы, иногда рассматривается как неспецифическое, но в действительности эти стимулы, которые часто применяются для ее выяв-
Рис. 1-3. Гетерогенность гиперреактивности дыхательных путей при БА |
|||
Высвобождение медиаторов |
Нервы |
Микрососудистое русло |
Гладкая мускулатура |
|
|
|
|
Аллерген |
|||
|
|||
Физическая нагрузка, холодный воздух, дым |
|||
I |
|||
Аденозин |
|||
|
|
||
NKA субстанция Р |
|||
|
|
|
|
Двуокись серы |
|||
|
|
||
| Фактор активации тромбоцитов (PAF) |
|||
|
|
|
|
| Брадикинин |
|||
|
|
||
| Простагландины |
|||
|
|
|
|
Лейкотриены |
|||
|
|
|
|
| Гистамин |
|||
|
|
||
| Ацетилхолин | |
|||
I |
|||
Напечатано с разрешения Dr. Stephen T. Holgate |
|||

ления, действуют через высокоспецифичные механизмы. Они могут классифицироваться как вызывающие бронхообструкцию напрямую, путем стимуляции гладкой мускулатуры бронхов (например, метахолин и гистамин); действующие непрямым путем, высвобождая фармакологически активные субстанции из секретиру-ющих клеток, например тучных клеток (используя нагрузочные гипо- и гиперосмолярные стимулы), а также из немиелинизированных сенсорных нейронов (диоксид серы и брадикинин); или сочетающие оба этих механизма (рис. 1-3, 1-4)21.
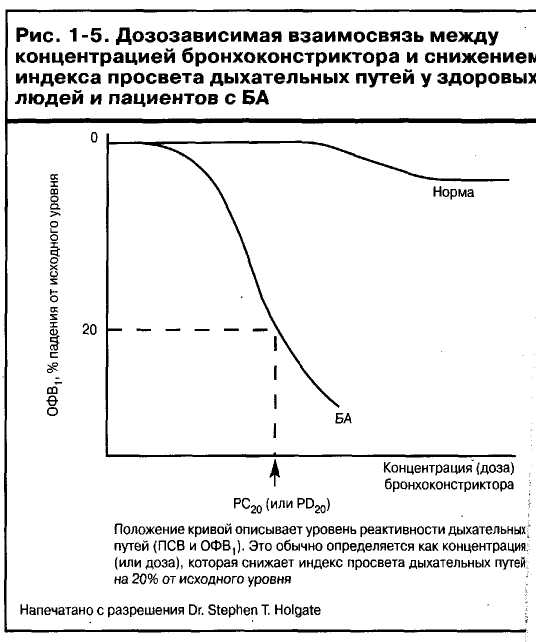
В лаборатории гиперреактивность дыхательных путей может быть определена путем построения кривых стимул-ответ и описания их положения и формы, в корреляции с провоцирующей дозой или концентрацией вещества, вызывающего специфическое падение функциональных показателей, что обычно оценивается по объему форсированного выдоха за одну секунду (ОФВ.,) или по наличию плато с определением концентрации бронхоконстриктора, при которой оно появляется (рис. 1-5)22.
Измерение гиперреактивности дыхательных путей стандартизовано для гистамина и метахолина, вводимых посредством вдыхания аэрозоля при спокойном дыхании23 или с помощью применения ингалятора с регулируемой дозировкой24. Хотя для измерения изменений в просвете дыхательных путей после раздражения используются несколько различных тестов изменения функции легких, ОФВ1 используется наиболее широко, вместе с фиксацией кривой стимул-ответ, позволяющей определить провокационную концентра-

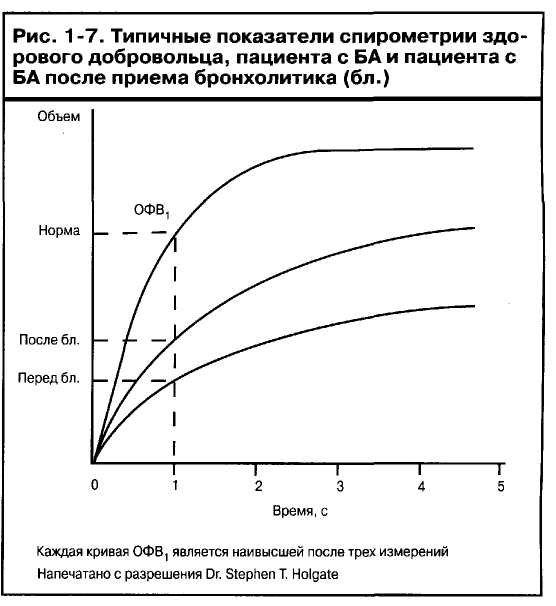
Клинические последствия гиперреактивности дыхательных путей выражаются в изменении просвета бронхиального дерева как в течение дня, так и день ото дня (рис. 1-6)26. Ночные и/или утренние симптомы с дневными отклонениями пиковой скорости выдоха (ПСВ) (которая хорошо коррелирует с ОФВ^ на 20% и более являются весьма характерными для БА. Возросший базальный тонус дыхательных путей является следствием гиперреактивности дыхательных путей и лежит в основе бронхолитического теста для БА; возрастание ОФВ, и ПСВ на 15% или более через 10-20 мин после ингаляции (32-агонистов короткого действия принимается в качестве диагностического критерия (рис. 1-7)27. У пациентов со значительно сниженной исходной проходимостью дыхательных путей для определения обратимости более важно рассматривать абсолютное изменение объема, чем только процентное изменение28.
Прием бронхолитиков помогает в диагностике, демонстрируя обратимость обструкции потока воздуха только в том случае, если исходное значение легочной функции <80% от должного (или лучшего) нормального значения. У пациентов с исходно нормальной проходимостью дыхательных путей полезным является провоцирующий тест для определения гиперреактивности бронхов, которая может сочетаться с БА (но не обязательно определяющей ее наличие25). Например, тест с физической нагрузкой с использованием стандартного 6-минутного протокола нашел конкретное применение при постановке диагноза БА, особенно у детей, у которых 15% снижение ОФВ1 или 20% снижение ПСВ от исходного уровня, происходящее в течение 5-15 мин после физической нагрузки, является диагностическим критерием (рис. 1-8)29'30. Существует мнение, что у детей ингаляция маннитола или аденозин-5-монофос-фата (АМФ), вызывающего бронхоконстрикцию, является более показательной для диагностики БА, чем провокация, производимая гистамином или метахоли-
НОМ31'32.
Взаимосвязь между гиперреактивностью дыхательных путей, тяжестью БА и воспалительным процессом является неоднозначной. Хотя глюкокортикостероиды (ГКС) в целом улучшают симптомы БА и снижают проявления воспаления дыхательных путей, присущее им влияние на реактивность дыхательных путей не всегда полностью восстанавливает последствия патологических изменений до нормального уровня. Не установлено, говорит ли персистенция гиперреактивности дыхательных путей о том, что структурное ремоделирование дыхательных путей может способствовать ее поддержанию. Однако у многих детей по мере их взросления нормальная реактивность33 восстанавливается.
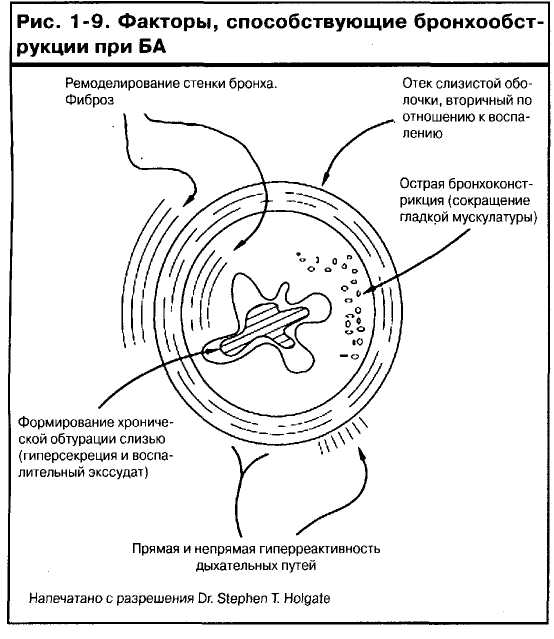
Бронхиальная обструкция
Повторные эпизоды обструкции при БА имеют четыре формы. Каждая из них связана с воспалительной реакцией в бронхах (рис. 1 -9).
Острая бронхоконстрикция. Механизм острой брон-хоконстрикции различается в зависимости от раздражителей. Аллергениндуцированная острая бронхоконстрикция возникает из-за опосредованного IgE высвобождения медиаторов из тучных клеток, включая гистамин, простагландины и лейкотриены, которые вызывают спазм гладкой мускулатуры бронхов34. Эта реакция, иногда рассматриваемая как ранняя астматическая реакция, составляет основу бронхоконстрикции при

Острая бронхоконстрикция может также возникать из-за того, что дыхательные пути при БА демонстрируют гиперреактивность на широкий спектр стимулирую-
щих факторов. Многие из них могут вызывать острый бронхоспазм, например вдыхание аллергенов, физическая нагрузка, холодный воздух, пары, химикаты и сильные эмоциональные нагрузки, такие как плач и смех. Действие этих факторов объясняется комбинацией прямого бронхоконстрикторного воздействия, высвобождения медиаторов из воспалительных клеток, стимулированного цитокинами, а также возбуждением локальных и центральных рефлексов (см. рис. 1-4).
Снижение р-адренергического тонуса вследствие] ошибочного использования антагонистов также может] порождать острую тяжелую бронхоконстрикцию в pe-j зультате не встречающего сопротивления действия высвободившихся бронхоконстрикторных медиаторов (особенно ацетилхолина)38. Острый бронхоспазм, как форма обструкции, быстро снимается с помощью ингаляционного бронхолитика, например р2-агониста короткого действия27.
Отек стенки бронхов. Бронхиальная обструкция также формируется за счет отека бронха с сокращением гладкой мускулатуры или без него. Бронхолитические препараты могут оказывать некоторое действие на этот| тип обструкции, однако эффективны противовоспалительные препараты, особенно ГКС. Этот компонент БА] является сходным с сужением просвета дыхательны: путей, которое обычно возникает в течение 6-24 ч после! поступления аллергена в дыхательные пути и рассматривается как поздняя астматическая реакция34. Увеличение микроваскулярной проницаемости и пропотева ния жидкости приводит к утолщению слизистой и отеку бронхов вне гладкой мускулатуры. Помимо отека этот механизм вызывает утрату эластической тяги бронха; оба эти фактора также имеют отношение к гиперреак тивности дыхательных путей39'40.
Хроническая обтурация слизью. Эта резистентная терапии обструкция считается сложной для изучения обычно требуется несколько недель или более для раз решения этого процесса после начала противовоспа' лительного лечения. Усиленная слизистая секреция экссудат белков сыворотки и детрит совместно форми руют плотные пробки, которые при тяжелой БА окклю зируют периферические дыхательные пути, и их удале ние представляет сложную лечебную задачу.
Ремоделирование стенки бронхов. Бронхиальну обструкцию иногда невозможно купировать приемо! ГКС. Клеточная и молекулярная резистентность npi этом может быть связана со структурными изменения ми матрикса бронхов, сопровождающимися длитель ным и тяжелым воспалением дыхательных путей, или другими, менее известными эффектами, которые об ясняют сниженную реакцию на препараты, включая ГЮ
С клинической точки зрения воспаление респир; торного тракта является наиболее вероятным фактор! объяснения различных степеней тяжести БА и, такт образом, наиболее поддающимся терапии на базисн препараты, такие как ингаляционные ГКС. Однако при отсутствии симптомов и очевидного ограничен воздушного потока БА продолжает существовать в фо| ме легкого воспаления дыхательных путей и rnneppeai
тивности дыхательных путей10. Смерть в результате БА наиболее часто характеризуется выраженной инфильтрацией дыхательных путей эозинофилами, тучными клетками и мононуклеарными клетками с обширным вовлечением как крупных, так и мелких бронхов4. Между этими крайними состояниями лежит обычное обострение БА, при котором отек слизистой, усиленная секреция и увеличенная гиперреактивность дыхательных путей являются признаками воспалительной реакции.
