
- •Алгоритм визначення груп крови за системою аво
- •Катетеризація сечового міхура.
- •Методика вимірювання артеріального тиску.
- •Методика реєстрації екг.
- •Серцево-легенева реанімація. Методика проведення. Рекомендації для студентів
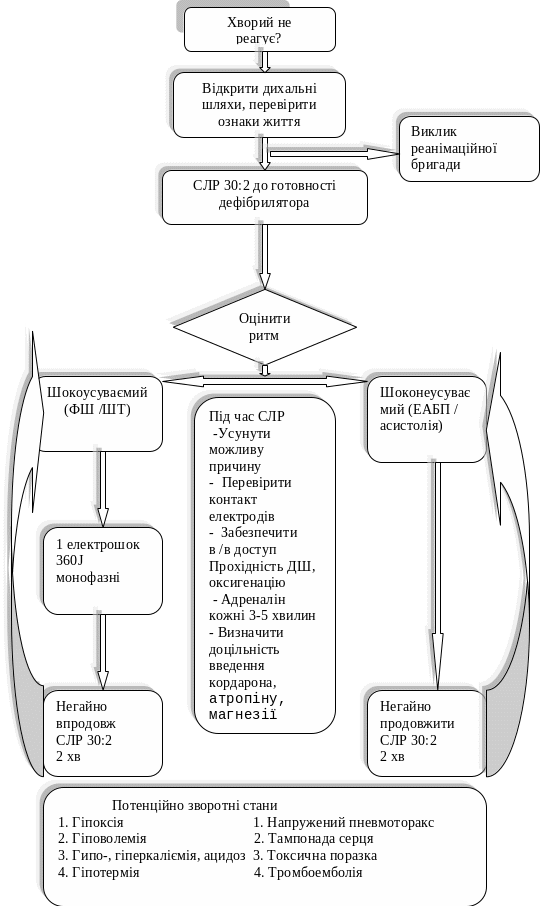
- •I стадія - стадія елементарної базової підтримки життєдіяльності (негайний період)
- •II стадія - стадія подальшої підтримки життя (спеціалізований період)
- •III стадія - стадія тривалого підтримання життєдіяльності (післяреанімаційний період)
II стадія - стадія подальшої підтримки життя (спеціалізований період)
Мета: відновлення самостійного кровообігу.
Включає медикаментозну підтримку, діагностику виду порушення ритму серця та дефібриляцію на фоні методів I стадії. Проводить спеціалізована бригада.
1. Медикаментозна підтримка. ESR (2005) рекомендує 2 шляхи введення лікарських препаратів:
внутрішньовенний (в/в) - до центральних (підключичних або яремної) або периферичних вен. В цьому випадку препарат розведіть у 10-20 мл фізіологічного розчину;
ендотрахеальний - за допомогою катетера до ендотрахеальної трубки. В цьому випадку дозу препаратів збільшить в 2 рази і розведіть у 5 - 10 мл води для ін'єкцій.
Адреналін. Як тільки здійснено внутрішньовенний доступ, введіть 1 мг адреналіну. Незалежно від інших дій, адреналін продовжуйте вводити в дозі 1 мг кожні 3-5 хвилин. СЛР продовжуйте з перевіркою серцевого ритму кожні 2 хвилини і введенням 1 мг адреналіну кожні 3-5 хвилин реанімації до відновлення ефективного серцевого ритму або до конвертації фібриляції шлуночків/ шлуночкової тахікардії (ФШ / ШТ) до шоконеусуваємого ритму.
Атропін. Є препаратом вибору при документованій асистолії в дозі 3 мг, вводять одноразово, болюсно. При асистолії і брадикардії, резистентної до введення атропіну, введіть еуфілін 2,4% 250-500 мг (5 мг / кг) в/в..
![]()
Грудинний електрод встановіть праворуч від грудини під ключицею, верхівковий електрод - по середньо ключичної лінії приблизно на рівні ЕКГ електрода V6 (рис 3). Після проведення першого початкового розряду продовжуйте СЛР з перевіркою серцевого ритму кожні 2 хвилини.
Рис. 3. Класичне розміщення електродів дефібрилятора
Допустимі інші схеми розміщення електродів [12]:
• Обидва електрода на латеральної поверхні грудної клітини - один праворуч, другий ліворуч (біаксилярне положення);
• Один електрод в стандартному верхівковому положенні, другий - на дорзальній поверхні грудної клітини праворуч або ліворуч;
• Один електрод попереду, на лівій прекардіальній поверхні, другий - ззаду, під лівою лопаткою.
Сила тиску на електроди повинна становити для дорослих приблизно 8 кг [13]. Для поліпшення провідності струму нанесіть на контактну поверхню електродів провідник - спеціальний гель, воду, фізіологічний розчин і т.п.
Методика проведення дефібриляції:
• Лікар, який проводить дефібриляцію, голосно подає команду «розряд», під час якої він і всі члени бригади не торкаються хворого і ліжка. Після здійснення розряду без визначення змін ритму серця продовжуйте СЛР ще впродовж 2 хвилин.
• Швидко перевірить характер серцевого ритму, і за наявності персистуючої ФШ/ШТ проведіть другий розряд дефібрилятора. Енергія першого та наступних розрядів для монополярних дефібриляторів складає 360 Дж, для біполярних - 150-200Дж з подальшим підвищенням до 360Дж.
• Негайно продовжить СЛР ще 2 хвилини, після чого перевірте серцевий ритм. При збереженні ФШ/ ШТ введіть адреналін і безпосередньо за цим проведіть третій розряд дефібрилятора. Продовжити СЛР ще 2 хвилини.
• Перевірте серцевий ритм. При збереженні ФШ/ШТ негайно в/в введіть 300 мг аміодарону і проведіть четвертий розряд, продовжить СЛР [14]. Наступну дозу аміодарону (150 мг) введіть при рефрактерній ФШ/ШТ або ФШ/ШТ, яка виникла. За наступні 24 години доза аміодарону може скласти до 2 гр. Лідокаїн з розрахунку 1 мг/кг можете застосувати як альтернативу аміодарону за відсутності останнього, але лідокаїн після аміодарону вводити не можна.
• Незалежно від інших дій, адреналін у дозі 1 мг вводить кожні 3-5 хвилин.
Реанімаційні заходи проводить в такому режимі до відновлення ефективного серцевого ритму, або до конвертації ФШ/ШТ до шоконеусуваємого ритму (див. також додаток 2).
При підозрі на наявність гіпомагніємії введіть магнію сульфат (4 мл 50% розчину), при зниженні рН крові менше 7,1 або гіперкаліємії введіть натрію гідрокарбонат (50мл 8,4% розчину).
