
- •Тема 5. Дифференциальная диагностика и лечение острой и хронической сердечной недостаточности
- •Учебные вопросы занятия:
- •Интегративные связи (элементы единой программы непрерывного обучения):
- •Рекомендуемая литература:
- •Клинические симптомы и синдромы правожелудочковой хсн, выявляемые при физикальном исследовании
- •Инструментальная и лабораторная диагностика хсн
- •Параметры теста 6-минутной ходьбы у больных
- •С различными фк хсн по nyha
- •Лекарственные препараты для лечения хсн:
- •Электрофизиологические методы лечения хсн:
- •Приложение 2. Тестовые задания:
- •Приложение 3. Ситуационные задачи:
Приложение 3. Ситуационные задачи:
Задача 1.
Больной Д., 67 лет, поступил с жалобами на одышку при минимальной физической нагрузке, сухой кашель, усиливающийся в положении лежа, в связи с чем вынужден спать сидя, отечность голеней и стоп.
Из анамнеза известно, что в течение 10 лет больного беспокоили приступы стенокардии при умеренных физических нагрузках. Около одного года назад перенес инфаркт миокарда, после чего приступы стенокардии прекратились, но появились и постепенно прогрессировали указанные жалобы.
При осмотре: состояние тяжелое, холодный акроцианоз. Отеки голеней и стоп. Число дыхательных движений в покое 26 в мин. В легких – жесткое дыхание, в заадне-базальных отделах обоих легких выслушиваются влажные мелкопузырчатые незвонкие хрипы. Обращает на себя внимание видимая прекордиальная пульсация. При пальпации области сердца в III межреберье по левому краю грудины определяется парадоксальная пульсация, положительный симптом «качелей», на верхушке – систолическое «кошачье мурлыканье». Верхушечный толчок ослабленный, разлитой. При перкуторном определении границ относительной сердечной тупости: левая – по передней подмышечной линии, верхняя – по II межреберью, правая – на 2 см латеральнее правого края грудины. При аускультации сердца: тоны глухие, выслушивается протодиастолический ритм галопа. На верхушке выслушивается систолический шум с проведением в левую подмышечную область. ЧСС 96 в мин. АД 120/70 мм рт. ст. Пульсация периферических артерий удовлетворительная. Подкожные вены голеней не извиты, не уплотнены. Живот округлой формы, мягкий. Размеры печени по Курлову 16x13x8 см. Край печени на 4 см выступает из-под края реберной дуги, мягко-эластичной консистенции, закруглен, болезнен при пальпации. Положительный симптом Плеша. Селезенка не увеличена. Область почек при пальпации безболезненна, почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Симметричные отеки стоп, нижних 2/3 голеней.
На ЭКГ:
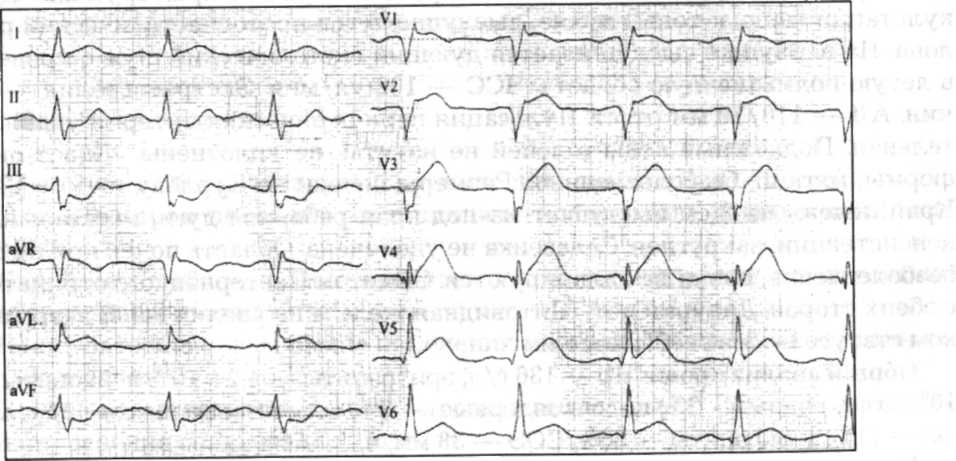
Сформулируйте диагноз.
Какое осложнение инфаркта миокарда способствовало быстрому прогрессированию ХСН у больного?
Назначьте необходимое обследование.
Тактика лечения.
Задача 2.
Больная В., 52-х лет, поступила с жалобами на одышку в покое, отёки ног и увеличение живота. В детстве перенесла полиартрит. В возрасте 26 лет обнаружен порок сердца. Последние 10 лет беспокоят «перебои» в работе сердца, одышка при физической нагрузке. В течение 2-х лет – отеки ног и увеличение живота, частые госпитализации.
Объективно: рост 165см, масса тела 89 кг. На голенях отеки, бурая пигментация. В легких жесткое дыхание, патологических дыхательных шумов нет. ЧДД 20 в минуту. Шейные вены набухшие. Распространенная пульсация в области сердца, слева от грудины. Границы относительной сердечной тупости расширены во все стороны. Тоны сердца приглушены, аритмичны. На верхушке I тон усилен, дующий систолический шум; у основания мечевидного отростка – систолический шум, более грубый, усиливающийся на вдохе. ЧСС 115 в минуту. Пульс 90 в минуту. АД 110/80 мм рт. ст. Живот увеличен в объёме, определяется асцит. Нижний край печени пальпируется на 15 см ниже реберной дуги, уплотнён, заострён, пульсирует.
На ЭКГ: мерцательная аритмия, правограмма, признаки гипертрофии и гемодинамической перегрузки правого желудочка.
У больной установлено наличие митрального стеноза. Приведите аргументы «за» и «против».
Как объяснить систолический шум у мечевидного отростка и изменения печени?
Полный диагноз?
Тактика лечения больной?
Через 5 дней: ЧСС 88 в минуту, пульс 44 в минуту, тошнота, анорексия. Что произошло?
Тактика в отношении мерцательной аритмии?
Задача 3.
Больной 48 лет поступил в кардиологическое отделение с жалобами на одышку при ходьбе, увеличение живота, «перебои» в работе сердца. «Перебои» беспокоят около года, увеличение живота – в течение 3-х месяцев. Длительное время злоупотреблял алкоголем. Курит по 1 пачке в день.
Объективно: субиктеричность склер, небольшие отеки голеней. Дыхание 20 в минуту, без патологических дыхательных шумов. Сердце расширено влево на 2 см, мерцательная аритмия, 88 в минуту, без дефицита, АД 130/85мм.рт.ст. Живот увеличен в объеме за счет асцита, подкожные вены брюшной стенки несколько расширены. Нижний край печени определяется на 8 см ниже края реберной дуги, плотный, с острым краем, не пульсирует. В остальном объективный статус без особенностей. В отделении поставлен диагноз: ИБС. Кардиосклероз. Мерцательная аритмия. ХСН 2 Б.
Приведите аргументы в пользу этого диагноза?
Что противоречит этому диагнозу?
Более вероятный диагноз?
Какие исследования для подтверждения диагноза?
Тактика лечения?
Задача 4.
Больной 32 лет, вызвал на дом СМП по поводу усиления одышки, сердцебиения, отёков ног, нарастающих в течение последних двух недель. Из анамнеза: 10 лет назад диагностироваан сочетанный митральный порок сердца. В течение последнего года регулярно принимает дигоксин 0,25 мг 2 раза в день, фуросемид 0,04 ежедневно.
Объективно: акроцианоз, массивные отеки голеней и стоп, набухание и пульсация шейных вен. В базальных отделах легких выслушиваются незвонкие мелкопузырчатые хрипы. ЧДД 26 в минуту в покое. Тоны сердца различной звучности, систолический шум – на верхушке. ЧСС 84-96 в минуту, ритм неправильный, пульс 76-82 в минуту. АД 100/70 мм рт. ст. Печень + 6 см.
На ЭКГ: мерцательная аритмия с ЧСС 58 в минуту; частая, политопная, ранняя желудочковая экстрасистолия, временами пробежки желудочковой тахикардии; признаки гипертрофии миокарда правого желудочка.
Оцените состояние кровообращения.
Причина ухудшения состояния и нарушения ритма?
Имеются ли данные за митральный стеноз?
Неотложная терапия?
Тактика дальнейшего ведения больного?
Задача 5.
Представьте в виде таблицы основные дифференциально-диагностические признаки левожелудочковой и правожелудочковой недостаточности с указанием таких характеристик, как наиболее частые причины, клинические проявления, особенности данных физикального обследования, инструментальная диагностика, терапия и прогноз.
