
- •Вступление
- •Общие сведения
- •Попадание паразитов в организм хозяина
- •Взаимоотношения между паразитом и хозяином Паразиты, используя хозяина в своих целях, определенно воздействуют на него. В целом, эти воздействия можно разделить на пять типов:
- •Паразиты в моей местности
- •Список использованной литературы
Паразиты в моей местности
Класс Паукообразные(Arachnida).Отряд Ixodida. Клещ рода Ixodes.
|
Наиболее опасными, часто встречающимися в нашем районе, наружными паразитами являются иксодовые клещи рода Ixodes. Эти паразиты широко распространены по всему миру, включая Арктику и Антарктику. В нашей стране, в основном, известны как переносчики опасного клещевого энцефалита и болезни Лайма.
Болезнь Лайма - трансмиссивное заболевание, вызываемое бактериями рода Borrelia. Симптомы этой болезни довольно неспецифичны и противоречивы, но можно отметить характерную блуждающую эритрему, встречающуюся у абсолютного большинства больных. В Челябинской области и прилегающей территории с каждым годом регистрируется все больше случаев болезни Лайма. По данным еженедельного мониторинга, с начала эпидемиологического сезона в лечебно-профилактические учреждения Челябинской области обратилось 9 496 пострадавших от укусов клещей, почти на полторы тысячи больше, чем в прошлом году. На зараженность клещевыми инфекциями исследовано 3172 клеща: из них 11,4% оказались инфицированы вирусом энцефалита, 10,6% — боррелиями. По нашему мнению, причиной такого резкого скачка может быть довольно теплое лето и общее потепление климата, что ведет к увеличению размера популяции клещей, а, следовательно, и к увеличению числа нападений на людей и животных.
Класс Цестода - Cеstoda
Представителями класса являются возбудители цестодозов. В классе выделяют два отряда: лентецы - Pseudophyllidea и цепни - Cyclophyllidea.
Особенности строения лентецов и цепней:
Лентецы
|
Цепни
|
ЛЕНТЕЦ ШИРОКИЙ - Diphyllobothrium latum - возбудитель дифиллоботриоза антропо- зооноза, природно-очагового заболевания.
Географическое распространение - в государствах Прибалтики и Скандинавского полуострова, в Японии, Швейцарии, Италии, Чили, Центральной Африке, а также в СНГ: бассейны рек Оби, Енисея, Лены, на Дальнем Востоке, новые очаги в бассейне Волги.
Локализация - ленточная форма паразитирует в тонком кишечнике человека и млекопитающих, поедающих рыбу.
Морфологическая характеристика. Самый крупный из гельминтов человека. Длина до 10 м, отдельные экземпляры - до 20 м. Сколекс удлинен и имеет две продольные присасывательные щели - ботрии. Проглоттиды имеют ширину в несколько раз больше длины. Их число от 3 до 4 тысяч. Половая клоака находится не сбоку членика, как у цепней, а на его вентральной стороне у переднего края. Желточники расположены в боковых частях членика, вентрально от семенников. Зрелые членики не отрываются от стробилы, в отличие от цепней, поскольку матка имеет собственное отверстие. Миллион яиц ежедневно выделяются с фекалиями больного человека или другого окончательного хозяина во внешнюю среду. Матка трубковидная и собрана в центре зрелого членика петлями в розетку. Благодаря такому строению матки в зрелых члениках не происходит атрофии органов половой системы в такой степени как у тени.
Цикл развития.
Биогельминт. Окончательные хозяева - человек и рыбоядные млекопитающие (песец, собака, кошка, медведь, лисица и др.). Промежуточные хозяева: первый - пресноводные рачки рода Cyclops или Diaptomus, второй - пресноводные рыбы (щука, судак, налим, лососевые и др.)
Водная среда |
Первый промежуточный хозяин - рачки |
Второй промежуточный хозяин - рыбы |
Окончательный хозяин |
Водная среда |
Яйцо Корацидий |
Онкосфера Процеркоид |
Плероцеркоид |
Половозрелая форма |
Яйцо |
Инвазионная
форма.
Для человека и других окончательных
хозяев - плероцеркоид в теле рыбы. В
кишечнике плероцеркоид присасывается
остриями к слизистой и превращается в
половозрелую особь.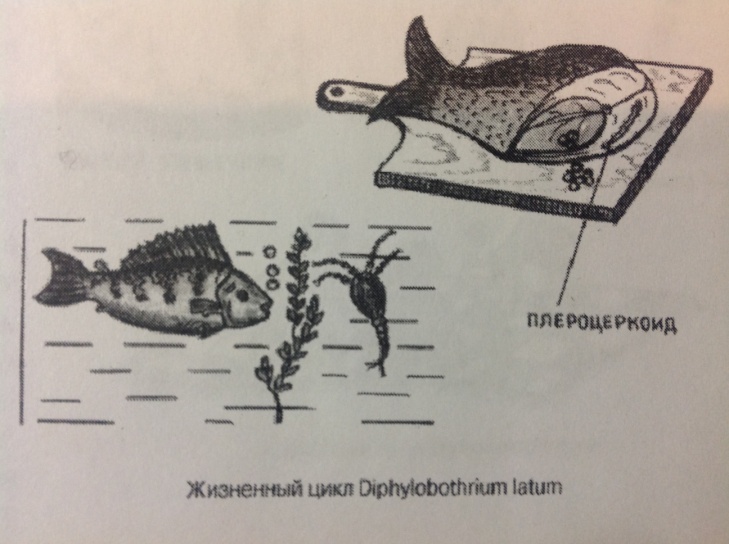
Патогенное действие. Токсическое и механическое воздействия гельминта вызывают схваткообразные боли в животе, развиваются диарея или запор, возможна кишечная непроходимость. У больного появляются слабость, рвота, потеря массы тела, нередко развивается анемия, вызванная способностью гельминта адсорбировать витамин В12.
Источник заражения. Для человека - зараженная плероцеркоидами рыба. Очаги заболевания поддерживаются плотоядными животны ми, циклопами, рыбой.
Диагностика. Обнаружение яиц широкого лентеца в фекалиях.
Профилактика: а) общественная - санитарно-просветительная работа; выявление и дегельминтизация больных; охрана воды и почвы от загрязнения фекалиями; введение специальных режимов, обезвреживающих рыбу перед продажей; б) личная - тщательная кулинарная обработка рыбы.
ЦЕПЕНЬ КАРЛИКОВЫЙ - Hymenolepis nana - возбудитель гименолепидоза - антропозооноза, природно-очагового заболевания.
Географическое распространение - повсеместно. Типичный детский гельминтоз
Локализация - верхние отделы тонкого кишечника.
Морфологическая характеристика. Длина стробилы колеблется от I до 4,5 см. ширина 0,7 - 0,9 мм. Сколекс шаровидной или удлиненной формы 0,25 - 0,32 мм и несет короткий втяжной хоботок 0,15 - 0,17 мм длиной с одним венчиком крючьев. Ниже хоботка располагаются присоски шириной 0,08 мкм. Шейка длинная, вдвое тоньше головки. В стробиле, как правило, насчитывается 100 - 200 члеников. Половая система сходна с половой системой представителей класса Цестод,
В зрелой матке формируется до 140 яиц. Нервная и выделительная системы построены по сходному плану, характерному для цестод. Пищеварительная система отсутствует.
Цикл развития.
О кончательным
и промежуточным хозяином служат человек
и мелкие грызуны. Промежуточным хозяином
может быть блоха, большой мучнистый
хрущ рода Tenebrio.
кончательным
и промежуточным хозяином служат человек
и мелкие грызуны. Промежуточным хозяином
может быть блоха, большой мучнистый
хрущ рода Tenebrio.
Инвазионная форма. Для окончательного хозяина - цистицеркоид гельминта.
Цистицеркоид выпадает в просвет кишки из ворсинки, прикрепляется к слизистой и формируется в половозрелую форму. Яйца появляются в фекалиях на 19 день после заражения. Имеет место аутоинвазия. При этом из яиц, выделившихся в полость кишечника, выходит онкосфера и внедряется в его ворсинки без выхода во внешнюю среду. Возможна аутореинвазия. Так постепенно может увеличиваться число гельминтов в кишечнике хозяина.
Патогенное действие. Болеют дети в возрасте от 3 до 12 лет. Наблюдаются симптомы интоксикации: тошнота, рвота, иногда головные боли и судорожные припадки в результате выработки нейроток- сичных веществ, выделяемых гельминтами. При массивной инвазии отмечаются схваткообразные боли в области живота и диарея.
Источник заражения - больной человек и мышевидные грызуны, выделяющие зрелые членики и яйца с онкосферами во внешнюю среду.
Диагностика. Обнаружение яиц в фекалиях. Яйца округлые или широкоовальные - 0,040 - 0,046 х 0,030 - 0,048 мм. Яйцо одето двумя прозрачными оболочками, между ними идут извивающиеся нити - филаменты, отходящие от утолщенных краев внутренней оболочки. Онкосфера диаметром 0,016 - 0,019 мм. Имеет три пары зародышевых крючьев.
Профилактика: а) общественная - санитарно-просветительная работа; выявление и лечение больных: охрана воды от загрязнения фекалиями; уничтожение мышевидных грызунов; гигиеническое содержание продуктов питания; б) личная - соблюдение правил личной гигиены.
ЦЕПЕНЬ БЫЧИЙ или ЦЕПЕНЬ НЕВООРУЖЕННЫЙ - Taeniarhynchus saginatus (Taenia sagi- natus) - возбудитель тениаринхоза - антропозооноза.
Географическое распространение - повсеместно.
Локализация - половозрелая форма обитает в тонком кишечнике человека.
Морфологическая характеристика. Половозрелая форма - лентовидная, 7-10 м в длину, встречаются экземпляры до 18 м. Сколекс имеет четыре присоски. За сколексом следует шейка, затем членики. Черви гермафродитные. Половая система имеет типичное для цепней строение и развивается в гермафродитных и зрелых члениках. Гермафродитные членики бычьего цепня имеют две доли яичника. В зрелых члениках гельминта -17-35 боковых ответвлений матки. Количество долей яичника и ответвлений матки являются диагностическими признаками. Первая личиночная стадия - онкосфера, развивается в яйце. Она имеет шаровидную форму, покрыта оболочкой, имеющей радиальную испорченность, а иногда реснички; под оболочкой - 6 крючьев. Вторая личиночная стадия - финна типа цистицерк. Это пузырек, наполненный жидкостью, внутри которого ввернута одна головка.
Цикл развития.
Биогельминт. Окончательный хозяин - человек. Промежуточный хозяин - крупный рогатый скот, овцы, козлята, ламы.
Окончательный хозяин |
Промежуточный хозяин |
Окончательный хозяин |
||||
Половозрелая лентовидная форма |
Зрелые членики с яйцами |
Яйцо с онкосферой |
Финна типа цистицерк в мышцах и тканях |
Половозрелая лентовидная форма |
||
Инвазионная форма. Для человека жизнеспособная финна в мясе зараженного животного (промежуточного хозяина). Инвазирование промежуточного хозяина происходит через пищу, загрязненную фекалиями инвазированного человека.
Патогенное действие. Механическое и токсическое воздействие. Возможны боли в животе, тошнота и ощущение голода. Реже наблюдаются диарея, снижение массы тела, раздражительность.
Источник заражения. В распространении инвазии играют роль неблагоустроенные или содержащиеся в антисанитарном состоянии отхожие места. При этом окружающая их почва загрязняется фекалиями инвазированного человека и животные заражаются финнозом.
Диагностика. Обнаружение зрелых члеников в фекалиях больного.
Профилактика: а) общественная - санитарно-просветительная работа; охрана окружающей среды от загрязнений фекалиями человека; комплекс ветеринарно-санитарных мероприятий в борьбе с тениаринхозом людей и финнозом домашних животных; б) личная - не употреблять в пищу непроваренного, сырого или полусырого мяса; использовать мясо, прошедшее ветеринарную экспертизу.
ЦЕПЕНЬ СВИНОЙ - Taenia solium - возбудитель тениоза и цистицеркоза - антропозооноза.
Географическое распространение - повсеместно, где развито свиноводство.
Локализация - половозрелая форма паразитирует в тонком кишечнике и вызывает тениоз; личиночные стадии гельминта могут локализоваться в различных органах человека, но чаще всего обнаруживаются в мозгу, вызывая цистицеркоз.
Морфологическая характеристика - лентовидное тело (стробила) - 2-3 метра в длину, редко до 8 метров. Сколекс 1 мм диаметром и 2 - 3 мм в длину. Хоботок сколекса несет 2 ряда крючьев. Позади от хоботка расположены четыре полушаровидные присоски, диаметром около 0,5 мм. Шейка длинная, до 1 см. Члеников в стробиле около 900. Гермафродитные членики имеют квадратную форму и все половые органы, характерные для цепней. Яичник свиного цепня, в отличие от бычьего, имеет три доли: две крупные и третью маленькую дольку (дополнительную). По мере развития матки в члениках все остальные части половой системы редуцируются, в зрелой проглотти- де остается матка, наполненная яйцами. Зрелая матка имеет 7-12 боковых ответвлений. Количество долей яичника в гермафродитных члениках и боковых ответвлений в зрелой матке являются диагностическими признаками.
Цикл развития.
Биогельминт. Окончательный хозяин только человек. Промежуточные хозяева - свинья, иногда человек.
Окончательный хозяин |
Промежуточный хозяин |
Окончательный хозяин |
||
Половозрелая форма |
Зрелые членики с яйцами |
Яйцо с онкосферой |
Финна типа цистицерк в мышцах и тканях |
Половозрелая форма |
Инвазионная форма - для человека как окончательного хозяина - финна цистицерк в мясе свиньи; для промежуточного хозяина - зрелые членики или яйца гельминта.
Патогенное действие. 1. Ленточная форма вызывает симптомы, сходные с описанными при тениаринхоза. 2. Финнозная форма в случае локализации цистицерков в клетках мозга или органах зрения может служить причиной тяжелых нарушений и смерти больного.
Источник заражения - источником инвазии служит больной человек, выделяющий во внешнюю среду зрелые членики, содержащие яйца. Имеет место аутоинвазия и аутореиноазия.
Диагностика. 1. Тениоз - исследование мазка фекалий на обнаружение члеников и яиц. Яйца цепня шаровидные, с толстой радиально-исчерченной скорлупой светло-коричневого цвета. Диаметр яйца 0,031 - 0,038 мм, под его оболочкой видна онкосфера с шестью крючьями. Яйца свиного цепня сходны с яйцами бычьего, поэтому диагностику проводят при обнаружении в фекалиях зрелых и гермафродитных члеников или схолексов. 2. Цистицеркоз. Диаметр цистицерков около 2 см, реже до 5 см. Компьютерная томография с усиленным контрастированием является ценным средством идентификации поражений мозга и глаз, которые могут иметь вид плотных узлов, кист или обызвествленных элементов. Твердофазный иммуноферментный анализ служит чувствительным методом серологической диагностики цистицеркоза, однако у некоторых больных с другими инвазиями возможно перекрестное реагирование.
Профилактика. 1. Тениоз: а) общественная - санитарно-просветительная работа; санитарно - ветеринарные мероприятия, не допускающие заражения свиней финнозом и поступления зараженного мяса в продажу; выявление и лечение больных, б) личная - не употреблять в пищу непроверенной, сырой или полусырой свинины, свиного сала. 2. Цистицеркоз: а) общественная - сани- тарно-просветительная работа; б) личная - соблюдение правил личной гигиены.
ЭХИНОКОКК - Echinococcus granulosus - возбудитель эхинококкоза - антропозооноза, природно-очагового заболевания.
Географическое распространение - повсеместно, но особенно эхинококков характерен для с стран с пастбищным животноводством.
Локализация - у человека паразитирует в финнозной стадии и поражает печень, легкие, мозг, трубчатые кости и реже может встречаться в любом органе.
Морфологическая характеристика. 1. Половозрелая форма. Мелкий ленточный червь 3 - 5 мм в длину. Сколекс 0,5 мм диаметром, с четырьмя присосками и хоботком, вооруженным двумя венчиками крючьев. Стробила цепня имеет 3-4 членика, из которых задний занимает около половины длины червя. Предпоследний членик гермафродитный. В заднем членике лежит матка в виде продольного тяжа с боковыми выростами. Отрываясь от тела, зрелый членик может активно передвигаться, Половое отверстие расположено в задней части бокового края членика. 2. Личиночные формы: а) шестикрючная онкосфера; б) финна типа эхинококк - одиночный пузырь, стенка которого образована двумя оболочками Наружная оболочка хитинообразная, слегка желтоватая; внутренняя (герминативная) - зародышевая, паренхиматозная. Полость пузыря заполнена желтоватой жидкостью. От внутренней оболочки в полость пузыря отпочковываются дочерние пузыри.
Цикл развития.
Биогельминт. Окончательные хозяева - собака, волк, шакал. Промежуточные хозяева - травоядные млекопитающие, крупный и мелкий рогатый скот, свиньи, верблюды, олени, а также человек.
Промежуточный хозяин |
Окончательный хозяин |
Промежуточный |
||
Яйцо |
Онкосфера |
Финна(эхинококк) |
Половозрелая форма |
Яйцо |
И нвазионная
форма:
для окончательных хозяев - финны в
органах инвазированного животного
(промежуточного хозяина), для промежуточного
хозяина - яйца гельминта.
нвазионная
форма:
для окончательных хозяев - финны в
органах инвазированного животного
(промежуточного хозяина), для промежуточного
хозяина - яйца гельминта.
Патогенное действие - обусловлено токсическим действием пузырной жидкости и механическим воздействием пузыря на окружающие ткани, приводящим к нарушениям функций органа.
Источник заражения - для человека - больные животные, являющиеся окончательными хозяевами (собаки, волки, шакалы). Окончательные хозяева заражаются, поедая финнозные органы больного животного. Природный очаг поддерживается дикими животными.
Диагностика. Финны чаще всего выявляются при рентгенологическом исследовании и компьютерной томографии. Наиболее точным методом является серологическая диагностика.
Профилактика: а) общественная - санитарно-просветительная работа; ветеринарный контроль по содержанию собак; дегельминтизация собак; экспертиза туш крупного и мелкого скота на наличие эхинококкозных пузырей; уничтожение органов зараженных животных; б) личная - соблюдение правил личной гигиены, особенно при общении с собаками и снятии шкур с волков и шакалов.
АЛЬВЕОКОКК – Alveococcus multilocularis - возбудитель альвеококкоза. Старое название - Echinococcus multilocularis, Альвеококкоз-антропозооноз, природно-очаговое заболевание.
Географическое распространение – в отличие от эхинококкоза, распространение очаговое. Очаги заболевания зарегестрированы в Западной Сибири, Краснадарском и Хабаровском краях, Якутии, Средней Азии, Башкирии.
Локализация – в основном та же, что при эхинококкозе. Однако, за редким исключением, финна гельминта первично поражает печень.
Морфологическая характеристика. 1. Ленточная форма очень сходна с таковой у эхинококка. Отличительные признаки: 1) на хоботке сколекса 1 венчик крючьев и они меньшего размера; 2) шаровидная форма матки без боковых выростов; 3) половое отверстие расположено в передней части бокового края членика. 2. Личиночные формы: а) шестикрючная онкосфера; б) финна типа альвеококк представляет собой конгломерат мелких пузырьков. Полость пузырьков альвеококка занята студенистой массой. Паразитарные пузырьки инфильтруют ткани хозяина путем экстенсивного роста из герминативного слоя финны. Рост финны гельминта напоминает рост злокачественной опухоли. При этом могут возникать метастазы в случае разноса дочерних пузырей гематогенным путем.
Цикл развития.
Биогельминт. Окончательные хозяева – лисица, песец, собака, иногда кошка, промежуточные -- мышевидные грызуны, а также человек.
Промежуточный хозяин |
Окончательный хозяин |
Промежуточный |
||
Яйцо |
Онкосфера |
Финна(альвеококк) |
Половозрелая форма |
Яйцо |
Инвазионная форма. В основном не отличается от эхинококка.
Патогенное действие. Заболевание протекает как злокачественная опухоль с обширным разрушением печени, вовлечением жизненноважных структур, метастазированием. Величина узлов альвеококка достигает в диаметре 15 см. При отсутствии лечения в 70% случаев заболевание заканчивается летально. В развитии заболевания у отдельных больных наблюдаются индивидуальные различия.
Источник заражения. Для человека - зараженные животные, рассеивающие яйца во внешней среде (лисицы, песцы, собаки, волки). Окончательные хозяева заражаются, поедая мышевидных грызунов с финнозной стадией цепня.
Диагностика. Такая же, как при эхинококкозе. Для дифференциального диагноза с эхинококкозом необходимо знать отличия в морфологии и росте финн цепней и особенности очага заболевания
Профилактика: а) общественная - санитарно-просветительная работа; дегельминтизация собак, лисиц, песцов в охотоведческих хозяйствах; борьба с грызунами; б) личная - соблюдение правил личной гигиены, особенно при снятии шкурок пушных зверей и общении с собаками.
Лямблии (Lamblia intestinalis) – возбудитель заболевания, относящийся к подцарству простейших и классу жгутиковых паразитов. Эти паразиты очень мелких размеров (в среднем 18 мкм), обитают в двух жизненных формах – трофозиод (вегетативная стадия) и цисты.
Вегетативная форма является патогенной и инвазивной - способной к заражению, именно эта форма жизни вызывает симптомы у человека, т.к в этом цикле возбудитель имеет присасывающий диск на нижней поверхности тела, с помощью него он крепится к стенке тонкого кишечника и начинает свой паразитический образ жизни. В этой стадии возбудитель находится до 40 дней в кишечнике, а при попадании во внешнюю среду или в дистальные отделы кишечника (толстый кишечник) – погибает, т.к очень привередлив к условиям пребывания; также, мгновенная гибель трофозоида наступает при кипячении и действии дезинфицирующих веществ.
Присоска на нижней стороне тела лямблии.
Но если во внешнюю среду попадает незрелая особь, то она может перетерпеть метаморфозы и перейти в форму цисты. Эта форма возбудителя устойчива во внешней среде и при стандартных условиях может пребывать до нескольких месяцев: в почве – 3 месяца, в воде – 5 дней. Устойчивость цист наблюдается даже к кислой среде желудка, действию желчи, дезраствров и 5% хлорной извести.
Заболевание, вызываемое лямблиями, называют лямблиоз. Человека считают носителем инфекции, если в нем есть лямблии, но никаких симптомов их присутствия не возникает.
Причины заражения лямблиями
Источником заражения является больной человек или носитель, т.к вместе с испражнениями происходит выделение возбудителей (3 млн экземпляров в среднем). Путь передачи лямблиоза – фекально-оральный, через плохо термически обработанную пищу и/или загрязнённую воду. На сегодняшний день приблизительно установлено, что лямблиозом заражено около 40% земного населения, но это только официальные предположения, основанные на диагностических доказательствах. Но человек устойчив к этим инвазиям, и течение лямблиоза зачастую бессимптомно, поэтому заражённость гораздо превышает официальные данные.
Причины: часто те же, что присутствуют и при других кишечных инфекциях – нарушение сан-эпидемических норм и правил личной гигиены.
Симптомы заражения лямблиями
Особенность лямблиоза – разнообразие симптомов неспецифического характера. Иными словами – больные могут обращаться с абсолютно любым симптомом, относящейся к общеврачебной практике, т.к никаких специфических симптомов при заражении лямблий не установлено. Единственным подозрением может стать кишечная дисфункция и, тут уже нужно будет перебирать все вариации заболеваний гастроэнтерологу.
Симптомы, вызывающие подозрения на кишечную инвазию (внедрение) будут определяться механизмом поражения возбудителя, с учётом жизненного цикла и этапного прохождения по кишечнику:
1- через заражённые продукты или воду в желудок попадают цисты, в отделах кишечника цисты превращаются в трофозаты. Трофозаты крепятся к стенке кишечника и начинают питаться через всю поверхность своего тела, таким же способом происходит и выделение их экскрементов. Наличие и степень выраженности симптомов будет зависеть от: заражающей дозы, от возраста заболевших, от наличия инфекций или дисфункций со стороны кишечника, от состояния питания и иммунной системы, от социальных и климатических факторов.
2- Поражается двенадцатиперстная кишка и начальные отделы тощей кишки. Но из-за малых размеров возбудителя симптомы сразу могут и не возникнуть, а проявляются только тогда, когда возбудителя или его токсических продуктов становится слишком много. Местно и незаметно для заражённого происходит травматизация кишечной стенки с образованием микроэррозий, с дополнительными повреждающим действием факторов воспаления – это начало формирования симптомов мальабсорбции (нарушение всасывания жиров и жирорастворимых витаминов, глюкозы, белков – всё это ведёт к запуску причинно-следственной связи:
• нарушение всасывания жиров приводит к нарушению всасывания жирорастворимых витаминов А,Е,Д и К – возникают симптомы авитаминоза;
• нарушение всасываемости глюкозы – гипогликемические состояния с проявлением раздражительности, обмороками и т.д;
• нарушение всасываемости белков – кахексия и нарушение формирования иммунных тел).
Развитие дисбактреиоза (в виде стойкой рецидивирующей диареи около 4 раз в сутки).
Панкреатит и/или холецистит из-за механической закупорки выводных протоков поджелудочной железы и печени. Это поражение проявляется болями в правом и/или левом подреберье иррадиирущего характера. Возможно увеличение печени с пожелтением склер (белки глаз).
Токсико-аллергические реакции – из-за всасывания продуктов жизнедеятельности паразитов организмом. Этот симптом проявляется формированием аллергических реакций к лекарственным препаратам и некоторой пищи в виде кожных высыпаний.
3 – накопление лямблий будет только усугублять вышепредставленные симптомы.
Комплекс клинических проявлений лямблиоза может быть ЛЮБОЙ (у каждого он «свой») и зависеть будет от того, насколько изначально хорош комплекс компенсаторно-приспособительных реакций организма, и также от сопутствующих заболеваний. Также благополучию паразитов может помешать хороший уровень иммунитета и метаболизма, кишечного и пристеночного пищеварения, ферментативной активности, характера питания и составляющей микрофлоры кишечника.
Диагностика лямблиоза
Единственным достоверным подтверждением заражения лямблиями служит специфическая диагностика и серологические методы. Также используют дополниетльные методы – общеклинические, копрологические и биохимические.
Специфическая диагностика: (люминесцентная микроскопия фекалий и дуоденального содержимого) – этот метод является наиболее достоверным.
Серологические методы – направлены на обнаружение специфических иммуноглобулинов IgG и M в сыворотке крови. Также является специфичным и чувствительным методом и, в основном используются РНИФ, РФА и ИФА. Если обнаруживаются «М» - значит процесс острый, в разгаре. Если «G» - говорит о хронизации или миновании заболевания.
Общеклинические методы:
•Э (эозинофилов) может как быть, так и отсутствовать; но положительный результат указывает на сенсибилизацию (чувствительность) организма.
•Лц (лейкоцитов) будет говорить только о воспалительных реакциях;
• Анемия (Hb и Эр) будет говорить только о тяжёлом и осложнённом течении.
Копрограмма: наличие непереваренной клетчатки, мышечных волокон, крахмала, нейтральных жиров и особенно простейших – будет говорить не только о заражении, но и о синдроме мальабсорбции.
Биохимические анализы: гипопротеинемия, наличие липазы и$трипсина в дуоденальном соке также будет указывать на синдром мальабсорбции, но этот симптом может быть вызван и многими другими заболеваниями, не связанными с заражением лямблий.
Лечение лямблиоза
В курс лечения входят: диета, протистоцидные препараты, патогенетическое и симптоматическое лечение. Диета включает в себя применение поливитаминных препаратов и исключение любой стрессорной пищи (нельзя острого, сильно солёного, сильно сладкого, кислого, гипераллергенного и газированного).
Протистоцидные препараты – назначает гастроэнтеролог или паразитолог, после уточнения диагноза и точного обнаружения возбудителей. Это в основном противопаразитарные препараты и некоторые антибиотики: тинидазол, метранидазол, делагил, аминохинол, фуразолидон, нитазол. Выбор препаратов остаётся за врачом, т.к некоторые из них токсичны. Но для профилактики заражения лямблиями можно использовать нимазол раз в пол года.
Применние специфических препаратов осуществляется в течении 5 дней, потом диагностику проводят повторно или смотрят на симптомы и, если результаты не улучшились, то препарат меняют.
Патогенетическое лечение: направлено на улучшение пристеночного и полостного пищеварения путём назначения бифидум-лактобактериновых препаратов (линекс), Нистатина (противогрибковый препарат) при назначении антибиотиков; Ферментативные препараты (фестал, панзинорм).
Симптоматическая терапия: назначается в зависимости от доминирующих симптомов – при аллергических проявлениях, назначают антигистаминные препараты и стабилизаторы тучных клеток (неплохой эффект даёт сочетание цитиризин и кетотифен).
Относительно лечения народными средствами – использования чеснока в качестве профилактических мероприятий (если нет гастрита с риском изъязвления).
Осложнения заражения лямблиями
Осложнения могут рассматриваться как усугубление симптомов –
мальабсорбция, дисбактериоз, холецистит, панкреатит, формирование неблагоприятного аллергологического статуса (увеличение чувствительности к различным лекарственным препаратам и пищевым продуктам, к которым раньше не было чувствительности), функциональные нарушения любых органов и систем.
За счёт этого формируется «маска» различных заболеваний. Часто ставят «симптоматические» диагнозы, т.е уже видят осложнения и ошибочно думают что это и есть первопричина, а на самом деле это всего лишь следствие заражения.
Профилактика заражения лямблиями
Общие профилактические мероприятия такие же, как и при других кишечных дисфункциях: выявление заражений у декретированных лиц, также в детских и закрытых учреждениях, соблюдение санитарно -гигиенических правил. Специфической профилактики лямблиоза на данный момент не разработано, т.к на сегодняшний день ещё в проекте изучение антигенных и других патогенетических свойств лямблий, а специфическая профилактика строится именно на этих данных.
АСКАРИДА ЧЕЛОВЕЧЕСКАЯ (Ascaris lumbricoides)
По распространенности аскаридоз уступает только энтеробиозу. Черви-паразиты, вызывающие его, обитают в кишечнике человека. Длина самца аскариды достигает 25 см, а самки — 40 см. У аскарид нет органов прикрепления, они продвигаются навстречу пище и таким образом удерживаются в кишечнике.
Снаружи веретеновидное тело аскариды покрыто плотной кутикулой, защищающей ее от механических воздействий и не допускающей переваривания паразита в желудочно-кишечном тракте хозяина.
Аскариды, как и большинство нематод, размножаются половым способом. У оплодотворенной самки на границе передней и средней трети тела имеется кольцевое углубление — перетяжка.
Самка каждые сутки откладывает в тонком кишечнике человека более 230 000 яиц, которые во внешнюю среду попадают с каловыми массами хозяина. Яйца аскариды крупные, овальной формы, очень устойчивы во внешней среде, их защищают 5 оболочек, наружная имеет бугристую поверхность. Уничтожить оболочки могут только эфир, спирт, горячая вода, бензин и прямые солнечные лучи.
Развитие аскариды проходит без хозяина, яйца достигают зрелости в почве после выхода из кишечника человека. Влажная почва, прямой доступ кислорода и температура 25-27° С способствуют формированию в яйце личинки на 16-17-е сутки. При более низкой или более высокой температуре сроки созревания меняются.
В отличие от взрослых особей личинка нуждается в кислороде. Из почвы яйца через воду, овощи и фрукты попадают в кишечный тракт человека. В кишечнике оболочки яиц растворяются, и из них появляются личинки. Сквозь стенку кишечника они попадают в кровеносные сосуды и мигрируют по организму.
Микроскопические личинки с током крови проникают в печень, правое предсердие, в желудочек сердца, а потом в легочную артерию и капилляры легочных альвеол. Личинки с этого момента начинают активно передвигаться. Они буравят стенки капилляров и попадают в полость альвеол, в бронхи и трахею.
У человека этот процесс вызывает кашель, и при откашливании личинки попадают в глотку. Затем они вторично заглатываются хозяином и, остановившись в тонкой кишке, достигают половой зрелости.
В общей сложности весь этот процесс занимает 2 недели, а превращение во взрослую форму длится в течение 70-75 суток. Срок жизни взрослых особей составляет 10-12 месяцев.
Нижний порог температуры, при котором возможно развитие яиц аскариды, находится на отметке 12° С, а верхний — около 36° С. При температуре ниже минимальной яйца не развиваются, но сохраняют свою жизнеспособность.
Аскариды начинают отравлять организм человека продуктами своего обмена веществ, являющимися для хозяина ядовитыми. Это проявляется в расстройстве желудка, болях в кишечнике, потере аппетита, снижении работоспособности.
Личиночные стадии развития аскариды в человеческом организме вызывают аллергические реакции и поражение ткани печени и легких. В легочной ткани многочисленные очаги кровоизлияний становятся причиной тяжелой пневмонии.
При заражении большой дозой яиц пневмония может привести к смерти больного на 6-10-е сутки. При незначительной степени заражения воспалительный процесс в легких прекращается без осложнений.
Основное воздействие аскарид на организм хозяина заключается в отравлении его токсическими продуктами их жизнедеятельности, что приводит к нарушениям в работе пищеварительной, нервной, половой и других систем.
Иногда возникают настолько тяжелые осложнения (закупорка кишечника клубком аскарид, непроходимость желчных протоков, появление аскарид в лобных пазухах, полости среднего уха, гортани и других нетипичных местах локализации паразитов), что требуется хирургическое вмешательство.
Последствия развития аскарид в кишечнике особенно опасны для беременных женщин. Личинки аскарид проникают через плаценту и локализуются в теле плода.
Если этим местом станет мозг, то роды будут сильно затруднены, так как головка плода будет значительно увеличена.
Если гельминты «облюбуют» легкие, то ребенок уже в грудном возрасте будет подвержен бесконечным ОРЗ, бронхитам, пневмониям, которые практически не поддаются лечению антибиотиками.
Выход глистов во время рвоты — довольно частое явление. Это всегда вызывает страх и тревогу не только у больного, но и у окружающих.
Для профилактики аскаридоза достаточно соблюдать элементарные правила личной гигиены: мыть руки после возвращения с улицы, после контактов с домашними животными, перед едой; хорошо мыть овощи и фрукты; беречь пищу от тараканов, мух и других насекомых.
Как уже говорилось, для яиц аскариды характерна высокая устойчивость к воздействию факторов внешней среды. Они могут зимовать при низкой температуре и сохраняться в загрязненной почве в течение 5-6 лет. В компостных кучах на приусадебных и дачных участках яйца гельминтов погибают через 1-2 месяца, так как температура в компосте достигает 45° С.
В качестве профилактики и терапии рекомендуется комплексное применение "Цеппинга" и противопаразитарных фитокомплексов.
ТРИХОМОНАДА
Возбудитель трихомониаза - простейший одноклеточный организм, паразитирующий на человеке, влагалищная трихомонада.
Из известных в биологии 50 видов трихомонад в человеческом организме паразитируют три вида:
влагалищная (она же урогенитальная) трихомонада (лат. Trichomonas vaginalis);
кишечная трихомонада (лат. Trichomonas hominis);
ротовая трихомонада (лат. (Trichomonas elongata);
С самого момента их открытия в 1836 году среди микробиологов велись споры о том, являются ли эти три разновидности трихомонады одним и тем же организмом, или разными. В последнее время ученые пришли к выводу, что это различные организмы, но, тем не менее, известны редкие случаи заражения урогенитальным трихомонозом во время анальных или оральных половых контактов, хотя этот вариант появления трихомонад в организме встречается реже, чем заражение при генитальном половом контакте.
Кишечная трихомонада, как понятно из названия, живет в кишечнике человека. Кишечная трихомонада создает человеку множество связанных с деятельностью кишечника проблем, среди которых колит, энтероколит, холецистит. Кроме того, по мнению некоторых исследователей, признаками деятельности кишечной трихомонады могут быть отеки, эрозии, полипы, язвы; бледность кожи, анемия, слабость в мышцах.
Ротовая трихомонада до сих пор относительно мало изучена, несмотря на то, что очень распространена. Места ее обитания — ротовая полость, дыхательные пути, миндалины, десны. Существует мнение, что чрезмерное размножение ротовой трихомонады может привести к ЛОР-заболеваниям, а также поражениям печени и других органов. К следствиям жизнедеятельности ротовой трихомонады иногда относят также всем известные кариес и пародонтоз.
Наконец, возбудитель трихомоноза - влагалищная или урогенитальная трихомонада. Этот паразит обитает в мочеполовом тракте мужчин и женщин, причем у женщин влагалищная трихомонада обнаруживается чаще. Хотя нельзя сказать, что больной трихомонозом мужчина - исключение. Дело лишь в том, что у мужчин трихомонада не вызывает столь явных симптомов воспаления, как у женщин. Однако есть мнение, что от 5 до 10% всех случаев уретрита (воспаления мочеиспускательного канала) у мужчин имеют именно трихомонадное происхождение. Мужчины, в основном, являются носителями трихомонадной инфекции. Не зная об этом, они могут заражать трихомонадами своих половых партнеров.
Одна из многочисленных «загадок» трихомонады состоит в том, что она способна приспосабливаться к мерам, принимаемым против нее человеком. Например, человека, заразившегося трихомонозом где-нибудь в глубинке, довольно легко вылечить, трихомоноз у него протекает с явно выраженными симптомамии уверенно диагностируется. В больших же городах трихомонада чаще всего крайне устойчива к лечению, болезнь зачастую протекает в скрытой форме, и распознать трихомоноз бывает трудно даже специалистам. Связано это с мутацией микроорганизмов и их способностью приспосабливаться к новым условиям существования. Отчасти «поведение» трихомонад в этом случае напоминает мутацию насекомых-паразитов, например, тараканов, которые становятся все устойчивее к принимаемым против них мерам, и чем сильнее меры, тем выше устойчивость. Трихомонады делают то же самое. Видимо, именно эти качества и помогали микроорганизмам пройти путь эволюции в несколько десятков миллионов лет.
Но то, что для трихомонады — несомненное благо, очень осложняет работу диагностов и лечащих врачей. Поэтому медики столь настойчиво рекомендуют при малейших подозрениях на какие-либо проблемы урогенитального тракта немедленно обращаться к врачу, ни в коем случае не занимаясь самолечением. Ведь именно самолечение и приводит к тому, что трихомонады приспосабливаются к жизни в агрессивной для них среде, начинают размножаться еще активнее, но болезнь при этом переходит в скрытые, атипичные формы. И на этой стадии диагностировать и лечить трихомоноз бывает намного труднее. Кроме того, трихомонада переходит в более агрессивную форму и начинает активно размножаться при воздействии на организм человека таких раздражающих ее факторов, как курение, алкоголь, наркотики и некоторые лекарства.
Традиционно трихомонаду относят к жгутиковым микроорганизмам, но по данным некоторых исследований, в организме человека трихомонада может «маскироваться», не только меняя форму (например, становится не жгутиковой, а амебной или цистовой), но и «прячась» под лимфатическими и кровяными клетками человека — тромбоцитами или лимфоцитами, что, разумеется, затрудняет диагностику.
Еще одно неприятное для нас свойство трихомонады состоит в том, что этот микроорганизм может существовать не только в человеческом организме, но и вне его. Хотя вне человеческого организма трихомонада живет недолго, но все же иногда и этого бывает достаточно для заражения человека не половым путем, а через купальники, полотенца, купальные халаты и другие влажные предметы. Даже на пластиковой поверхности туалетного сиденья трихомонада может жить около 2 часов. Правда, по мнению большинства врачей, вероятность такого заражения низка.
Отметим еще раз, что вне организма человека трихомонада существует только во влажной среде, при высушивании она погибает всего за несколько секунд. Губительна для трихомонады и температура выше 40°. Неустойчива влагалищная трихомонада и к солнечным лучам, от которых быстро погибает.
Влагалищная или урогенитальная трихомонада — это единственный паразит, способный существовать в половых органах человека, а также в закрытом кровяном русле. Основное место обитания урогенитальной трихомонады в мужском организме - уретра, предстательная железа и семенные пузырьки, в женском — влагалище.
Впервые, как уже упоминалось, влагалищная трихомонада была обнаружена французским анатомом Донне в 1836 г. Причем довольно долгое время она даже не считалась опасной: общепринятым было мнение, что в человеческом организме трихомонада исполняет роль некоего «санитара», поедающего бактерии и обломки разрушенных клеток. Патогенные же свойства трихомонады были доказаны только в 1916 г. В первой половине прошлого века, незадолго до Второй мировой войны, советские ученые обнаружили, что трихомонада встречается также в простате мужчин, а кроме того обнаруживается в крови обследуемых, независимо от пола. С этого времени и началась борьба за избавление человека от столь неприятного соседства. В настоящее время трихомоноз успешно лечится, особенно если лечение начато своевременно, и, разумеется, если ведет его грамотный и ответственный специалист.
