- •Глава 04. Эхокардиография
- •Эхокардиографы
- •Чреспищеводная эхокардиография
- •Стресс-эхокардиография выявление зон ишемии
- •Выявление оглушенного миокарда
- •Пороки клапанов сердца (см. Главу 21)
- •Контрастная эхокардиография
- •Отдельные структуры сердечно-сосудистой системы левый желудочек функции левого желудочка
- •Систолическая функция
- •Диастолическая функция: оценка давления наполнения
- •Морфология левого желудочка
- •Клапаны сердца
- •Митральный клапан
- •Аортальный клапан (см. Главу 22)
- •Трехстворчатый клапан
- •Клапан легочной артерии
- •Искусственные клапаны
- •Перикард
- •Характерные эхокардиографические признаки распространенных заболеваний и состояний ишемическая болезнь сердца (см. Лавы 6 и 17)
Глава 04. Эхокардиография
Frank A. Flachskampf, Jens-Uwe Voigt и Werner G. Daniel
РЕЗЮМЕ
Ультразвуковое исследование сердца, или эхокардиография (ЭхоКГ), - наиболее используемый визуализирующий метод диагностики ССЗ. 2D- и 3D-ЭхоКГ позволяет в режиме реального времени детально исследовать морфологию сердца с очень высоким пространственным (‹1 мм) и временным (>100 кадров/с) разрешением. Кроме того, допплерография и методика отслеживания дифракционных пятен ("speckle tracking") предоставляют возможность определения скорости кровотока и движения миокарда в любой точке сердца, позволяя оценивать кровоток при клапанных (стенозе или регургитации) и врожденных пороках, а также движение и деформацию миокарда, что способствует выявлению функциональных нарушений, например при ишемии или кардиомиопатиях. ЭхоКГ неинвазивна и не связана с воздействием ионизирующего излучения; эхокардиографическое оборудование портативно и дает возможность выполнения исследования у постели больного. По особым показаниям выполняют "полуинвазивное" (чреспищеводное) или инвазивное (внутрисосудистое) УЗИ. Последние достижения в ЭхоКГ - ее использование при нагрузочных пробах, особенно для выявления ишемии миокарда, и при контрастировании правых и левых камер сердца. Благодаря повсеместной доступности, отсутствию вредного воздействия, относительно низкой стоимости в сочетании с высокой диагностической ценностью ЭхоКГ стоит первой в ряду визуализирующих методик в кардиологии и показана практически при любом ССЗ.
ФИЗИЧЕСКИЕ И ТЕХНИЧЕСКИЕ ОСНОВЫ ЭХОКАРДИОГРАФИИ
ПРИНЦИПЫ ЭХОКАРДИОГРАФИЧЕСКОЙ ВИЗУАЛИЗАЦИИ. ОЦЕНКА СКОРОСТНЫХ ПОКАЗАТЕЛЕЙ С ПОМОЩЬЮ ДОППЛЕРОГРАФИИ И МЕТОДИКИ "SPECKLE TRACKING"
Звуковая волна - распространение упругих колебаний в среде, например в воде или воздухе. Будучи волной, звук характеризуется следующими параметрами: длиной волны λ (миллиметры или микрометры), частотой f (с-1 или герцы) и скоростью распространения c (метры в секунду, рис. 4.1). Эти параметры связаны между собой следующим образом:
с = f × λ.
Рис. 4.1. Схематичное изображение звуковой волны. Верхний рисунок: чередующиеся зоны сжатия (высокого давления) и разрежения (низкого давления); расстояние между двумя пиками сжатия соответствует длине волны (λ). Нижний рисунок: звуковая волна представлена в виде синусоиды. Значение давления отмечено на оси Y, расстояние - на оси X. Так же выглядит кривая изменения давления во времени (по оси X): интервал времени между двумя пиками сжатия рассчитывают по формуле 1/f , где f - частота. Изменено (с разрешения): Weyman A.E. Principles and Practice of Echocardiography, 2nd edn. - Philadelphia, PA: Lea & Febiger, 1994.
Звуковые волны с частотами выше порога человеческого восприятия (>20 000 Гц) называют ультразвуком. Скорость звука в воде значительно выше, чем в воздухе, и составляет 1540 м/с. Принято считать, что приблизительно с такой же скоростью ультразвук распространяется в биологических тканях. В диагностических целях обычно используют ультразвуковые волны с частотами в диапазоне от 2 до 7 МГц (1 МГц = 106 Гц), что соответствует длине волны от 0,8 до 0,2 мм. При внутрисосудистых исследованиях применяют датчики с частотами до 40 МГц (табл. 4.1). Одной из характеристик звуковой волны является интенсивность звука - величина, равная отношению потока звуковой энергии через поверхность, перпендикулярную направлению распространения звука, к площади этой поверхности (Вт/cм2). Интенсивность генерируемого в эхокардиографах ультразвука считают биологически безопасной. Ввиду трудности измерения интенсивности ультразвука в тканях, на экране эхокардио-графа обязательно указывается суррогатный показатель интенсивности ультразвука: "механический индекс" - безразмерная величина, представляющая собой отношение максимального давления разряжения (мегапаскали, МПа) к квадратному корню частоты ультразвука (мегагерцы, МГц). Для диагностических исследований этот показатель не должен превышать 2.
Таблица 4.1. Частоты диагностического ультразвука
Слышимый звук: ‹20 кГц (1 кГц = 103 Гц)
Трансторакальная ЭхоКГ: 2-3 МГц (1 МГц = 106 Гц)
Чреспищеводная ЭхоКГ: 5-7 МГц
Внутрисосудистое УЗИ: до 40 МГц
Акустическая микроскопия: 100-1000 МГц
При прохождении ультразвука через ткани между ними происходят следующие взаимодействия.
• При удалении от источника ультразвука его энергия рассеивается (превращаясь главным образом в тепло), а интенсивность ультразвука уменьшается. Этот процесс называется затуханием и выражен тем сильнее, чем выше частота ультразвука. По этой причине ультразвуковые волны с более низкой частотой, проходя единицу расстояния, затухают в меньшей степени, чем волны с более высокой частотой, и, следовательно, лучше подходят для исследования расположенных глубоко структур.
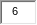
• При достижении ультразвуком границы раздела двух сред с различными акустическими свойствами возможны следующие взаимодействия (рис. 4.2). Если две среды сильно различаются в акустическом отношении, например воздух и вода (количественно это различие выражается таким показателем, как "акустическое сопротивление"), происходит отражение, то есть ультразвук не проходит дальше, а возвращается обратно под углом, зависящим от угла падения. Отражение может быть полным или частичным. Если граница раздела сред мала, то есть ее размер сопоставим с длиной звуковой волны, происходит рассеивание, при котором вместо однонаправленного отражения ультразвук распространяется во многих направлениях. В теле человека могут возникать любые из вышеперечисленных взаимодействий ультразвука с тканью. Наличие в ткани множества элементов, отражающих ультразвук, приводит к сложным межволновым взаимодействиям и формирует ее эхоструктуру, или рисунок из дифракционных пятен ("speckles").
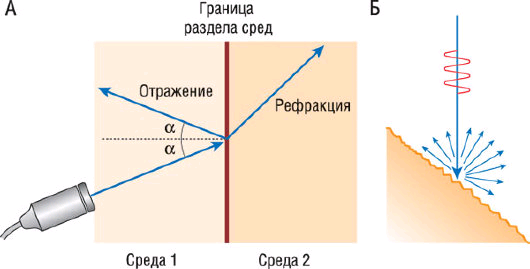
Рис. 4.2. Отражение, рефракция и рассеивание звука. Все эти процессы происходят при взаимодействии ультразвука с тканью. А - при достижении звуковой волной границы двух сред с разным акустическим сопротивлением она частично отражается в направлении, которое зависит от угла падения. Величина отраженной энергии возрастает с увеличением разницы в акустическом сопротивлении этих двух сред. Другая часть звуковой волны проникает дальше, но направление распространения волны изменяется. Это явление называют рефракцией. Б - если размер отражающей поверхности находится в диапазоне длины звуковой волны или поверхность "неровная", волна отражается во всех направлениях. Это явление называют рассеиванием. Обратите внимание, что часть звуковой энергии отражается и в направлении источника ультразвуковой волны. Источник (с разрешения): Flachskampf F.A. Kursbuch Echokardiographie, 4th edn. - Stuttgart: Thieme, 2008.
• При прохождении ультразвука через ткань происходит незначительное искажение формы волны, которое можно представить в виде добавления "гармонических частот" к исходной "основной" частоте. Эти "гармоники", несмотря на слабую интенсивность, могут быть выделены из отраженного ультразвукового сигнала и использованы для формирования изображения, поскольку они улучшают соотношение "сигнал-шум" вследствие их меньшей склонности к созданию артефактов и к другим влияниям, ухудшающим качество изображения.
• Отраженная от движущегося объекта ультразвуковая волна меняет частоту пропорционально скорости объекта относительно источника ультразвука. Этот эффект, названный по имени австрийского физика Кристиана Допплера, позволяет измерять скорость движущейся крови или ткани сердца путем анализа изменения частоты (Δf) отраженного ультразвука с использованием уравнения Допплера:
Δf = 2 × f × v / c,
где f - частота ультразвука, генерируемого датчиком; c - скорость распространения звука в ткани; v - скорость движущегося объекта (к датчику или от датчика).
• Скорость (v) движущегося объекта относительно источника ультразвука (в нашем случае - датчика) может быть рассчитана из полученной величины сдвига частоты и известной скорости распространения ультразвука в ткани организма. Однако рассчитываемая скорость объекта зависит еще и от угла между ультразвуковым пучком и направлением вектора движения (рис. 4.3). Уравнение Допплера позволяет точно рассчитать скорость движения отражателя ультразвука только в двух направлениях (к датчику или от него). В случае несовпадения вектора движения объекта и ультразвукового пучка скорость окажется заниженной. Различие между измеренной (Vдопп) и истинной (Vист) скоростями определяется следующей зависимостью:
Vдопп = Vист × Cos α,
где α - угол между истинным вектором скорости и направлением ультразвукового пучка.
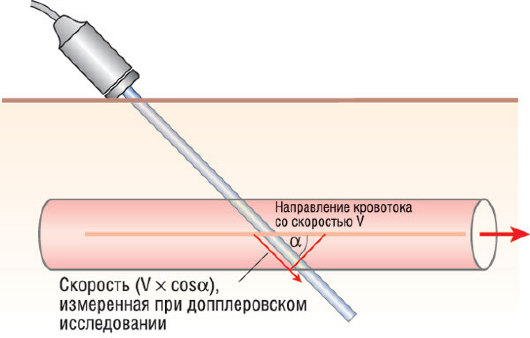
Рис. 4.3. Зависимость скорости потока крови от угла локации. Если ось ультразвукового пучка находится под углом к направлению кровотока, то расчетная скорость кровотока (Vдопп) отражает только величину проекции вектора потока на ось ультразвукового пучка. Таким образом, недооцениваются скорости, не совпадающие с направлением ультразвукового пучка. Изменено (с разрешения): Flachskampf F.A. Kursbuch Echokardiographie, 4th edn. - Stuttgart: Thieme, 2008.
• Необходимо отметить, что допплеровским методом можно измерять скорости как очень слабо отражающих и относительно быстро движущихся объектов, например форменных элементов крови (обычные скорости ‹1,5 м/с), так и сильно отражающих и относительно медленно движущихся объектов в тканях сердца, главным образом миокарда (обычные скорости ‹15 см/с; рис. 4.4). Допплеровские сигналы, получаемые от кровотока и тканей, избирательно записываются и отображаются на экране при использовании соответствующих электронных фильтров.
|
стр. |
|
из 74 |
|
Рис. 4.4. Принцип методики отслеживания дифракционных пятен: на первом кадре определяется зона изображения с характерными особенностями, а на последующих кадрах отслеживается ее перемещение относительно исходного положения. При известной частоте кадров можно оценить величину и направление смещения выделенной зоны, а на основании этих данных можно вычислить параметры, характеризующие скорость и деформацию миокарда.
• Измерения скорости кровотока очень важны при оценке клапанных пороков: они дают возможность рассчитывать степень стеноза, величину УО, выраженность регургитации, патологических сбросов (шунтов) и др. С другой стороны, тканевые скорости предоставляют информацию о функционировании миокарда, которая может быть дополнена анализом регионарной деформации. Не очень давно появился другой способ измерения скорости движения ткани с использованием так называемой методики отслеживания дифракционных пятен ("speckle tracking"), при которой текстурные характеристики ткани ("speckles", "пятнышки", или дифракционные пятна) отслеживаются покадрово в 2D-изображении, что позволяет оценивать движение и скорость отдельных участков миокарда (см. рис. 4.4). При данной методике, которая еще только развивается, определение тканевых скоростей не зависит от угла распространения ультразвукового пучка, что дает возможность ее применения в будущем для оценки скоростей кровотока.
ТЕХНИЧЕСКИЕ ОСНОВЫ ЭХОКАРДИОГРАФИИ
В эхокардиографах фокусированный ультразвук генерируется датчиком, содержащим большое количество пьезоэлектрических элементов (кристаллов), преобразующих электромагнитные волны в ультразвуковые и наоборот. Ультразвуковой датчик и генерирует, и принимает ультразвуковые волны. ЭхоКГ проводят в импульсном режиме, то есть очень короткий период передачи ультразвука сменяется периодом приема отраженного ультразвука. Исходя из скорости распространения ультразвука в тканях и времени, затраченного ультразвуковым импульсом на достижение объекта и возвращение обратно к датчику, можно рассчитать расстояние от датчика до объекта (рис. 4.5). Этот принцип лежит в основе построения изображений. Один пьезоэлектрический элемент (кристалл) может создавать только одномерное изображение объектов, расположенных на пути распространения сгенерированной им ультразвуковой волны. Это принцип самого первого ЭхоКГ-режима - M-режима ("M" - от английского "motion"), до сих пор часто используемого для линейных измерений (рис. 4.6). Для получения 2D-ЭхоКГ-изображения необходимо множество кристаллов ("2D-матрица", состоящая обычно из 64-96 элементов), генерирующих ультразвук практически одновременно. Электронно наводимый ультразвуковой пучок последовательно перемещается и формирует сектор сканирования, что обеспечивает точное отображение сканируемой структуры, то есть сердца (рис. 4.7-4.9). Электромагнитные колебания, образующиеся пьезоэлектрическими элементами датчика при восприятии отраженного от тканей ультразвукового эха, формируют радиочастотный сигнал. Он проходит цифровую обработку в несколько этапов (детектирование огибающей, компрессия, преобразование развертки) для получения в итоге цифровых изображений в формате DICOM (Digital Images and Communication in Medicine - цифровые изображения и коммуникация в медицине), который поддерживают все производители эхокардиографического оборудования (более детально см. [1, 2]). Все это происходит так быстро, что позволяет создавать изображение сердца в режиме реального времени с частотой кадров более 100 в секунду. Такое временное разрешение недостижимо для других визуализирующих методик, используемых в кардиологии.
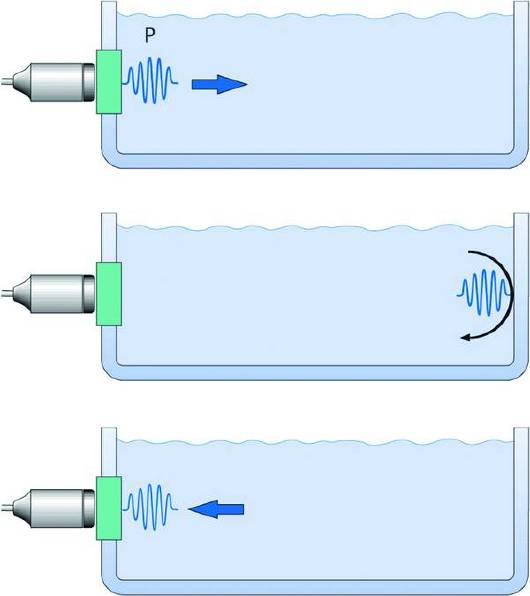
Рис. 4.5. Принцип измерения расстояния с использованием импульсного ультразвука. На этом схематическом примере импульс P, представляющий собой короткую серию ультразвуковых волн, сгенерированных датчиком, отражается от стенки контейнера и возвращается обратно к датчику за измеренный временной интервал T. Так как скорость распространения ультразвука (с) в среде известна, можно рассчитать расстояние до объекта по формуле с × Т / 2. Изменено (с разрешения): Weyman A.E. Principles and Practice of Echocardiography, 2nd edn. - Philadelphia, PA: Lea & Febiger, 1994.
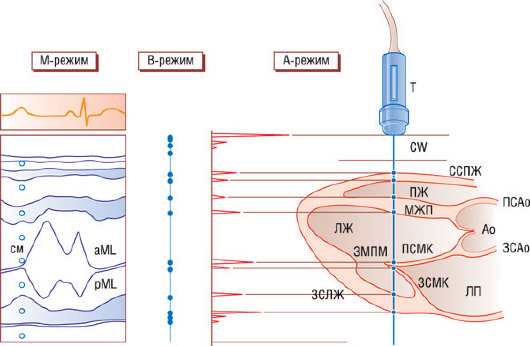
Рис. 4.6. Схематичная диаграмма формирования М-режима ЭхоКГ. Показано продольное сечение сердца по длинной оси от основания до верхушки. Единственный ультразвуковой пучок от датчика (T), расположенного на грудной клетке, направлен так, чтобы пересекать структуры миокарда спереди назад. При этом визуализируются свободная стенка (СС) и полость ПЖ, МЖП, полость ЛЖ, передняя и задняя створки МК (ПСМК и ЗСМК) и задняя стенка ЛЖ (ЗСЛЖ). Сигналы, отраженные от границ структур, могут быть представлены на экране осциллоскопа в трех видах: A-режим, B-режим и М-режим. Ao - аорта; ПСAo и ЗCAo - передняя и задняя стенка аорты; ЗМПМ - заднемедиальная папиллярная мышца.
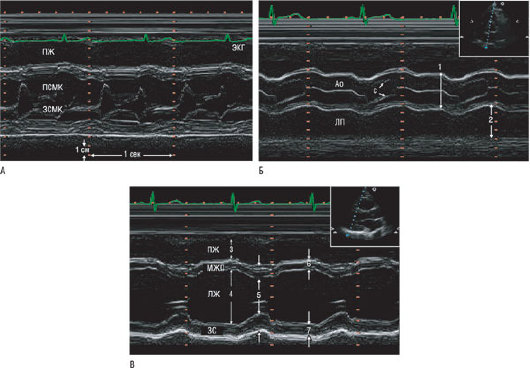
Рис. 4.7. А - регистрация структур, изображенных на рис. 4.6, в М-режиме у здорового субъекта. Передняя створка МК движется кпереди, а задняя створка - кзади, но с меньшей экскурсией. Скорость записи - 50 мм/с. Калибровочная шкала глубины нахождения объекта (в сантиметрах) располагается на экране монитора сверху вниз, а шкала времени - слева направо. Б - стандартное 2D-изображение указывает направление ультразвукового пучка в сечении по короткой оси на уровне АК. Аорта (Ao) изображена в виде двух параллельных структур, смещающихся кпереди во время систолы. Створки АК открыты в систолу и представлены в виде одной линии при закрытии клапана в диастолу, их движения повторяют движения стенок аорты. ЛП расположено кзади от аорты. Стрелки 1 и 2 указывают ориентиры для измерения его диаметра. В - изображение ЛЖ в М-режиме, на уровне кончиков створок МК, где видно систолическое движение внутрь МЖП и задней стенки (ЗС). Курсор в 2D-изображении показывает направление звукового луча. Стрелки указывают ориентиры для измерения диаметра ПЖ (3), КДР ЛЖ (4), КСР ЛЖ (5), толщины МЖП (6) и толщины задней стенки ЛЖ (7). (Материал предоставлен J. Roelandt и R. Erbel.)
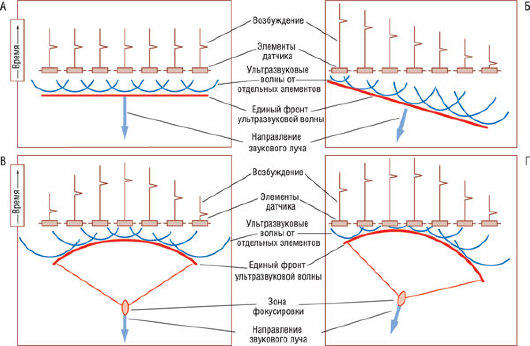
Рис. 4.8. Концепция электронного управления ультразвуковым пучком. А - семь элементов фазированной решетки датчика генерируют ультразвук одновременно. Небольшое расстояние между элементами дает возможность генерировать ультразвуковые волны единым фронтом и посылать их перпендикулярно к поверхности датчика. Б - элементы генерируют ультразвуковые волны последовательно, но они все используются, чтобы создать единственный звуковой пучок. Когда индивидуальные волны объединяются, сформированный фронт ультразвуковой волны оказывается неперпендикулярным поверхности датчика и испускается под углом. Изменение последовательности возбуждения элементов позволяет осуществлять быстрое перенаправление звукового луча в пределах сектора сканирования. В - электронная фокусировка луча осуществляется возбуждением сначала периферических, а затем расположенных по центру элементов (цилиндрическое возбуждение с временной селекцией). В дополнение к фокусировке посылаемого ультразвукового пучка существует возможность фокусировать и возвращающиеся сигналы. При этом датчик выборочно принимает только те импульсы, которые возвращаются в определенный момент времени из определенного направления и глубины (динамическая фокусировка при приеме). Это требует наличия очень сложного электронного обеспечения. Г - принцип "цилиндрического возбуждения с временной селекцией" может использоваться для регулировки и фокусировки ультразвукового пучка в любом направлении, как при его передаче, так и при его приеме.
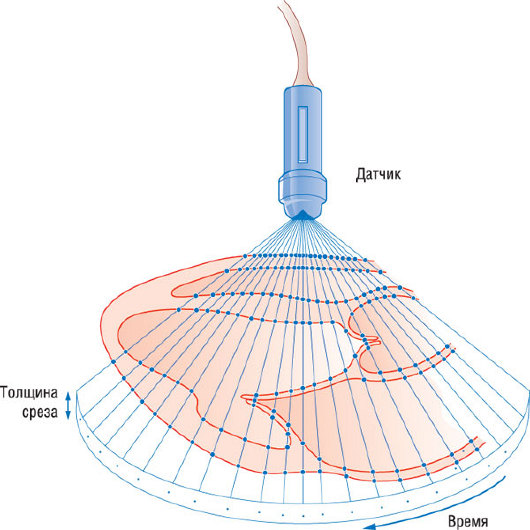
Рис. 4.9. Создание двухмерного изображения. Ультразвуковой пучок с помощью электроники перемещается по сектору шириной 80° с одинаковой скоростью и частотой кадров - 25 в секунду. Данные радиальной линии сканирования конвертируются в цифровую матрицу памяти (конвертер данных сканирования), которая может "замораживаться" и отображаться в горизонтальном телевизионном/видеоформате. Курсор может перемещаться в секторе для выбора линии сканирования и получения М-режима (см. рис. 4.6 и 4.7).
В последнее время в клинической практике начали использовать трансторакальные и чреспищеводные датчики, формирующие 3D-изображения с помощью множества пьезоэлектрических 2D-элементов ("матричная решетка", состоящая из нескольких тысяч отдельных элементов), которые позволяют получать полное пирамидальное 3D-изображение в режиме реального времени. Впоследствии (в режиме off-line) обработка этого изображения позволяет получить любые срезы, подобно другим томографическим методикам, таким как МРТ или КТ (рис. 4.10).
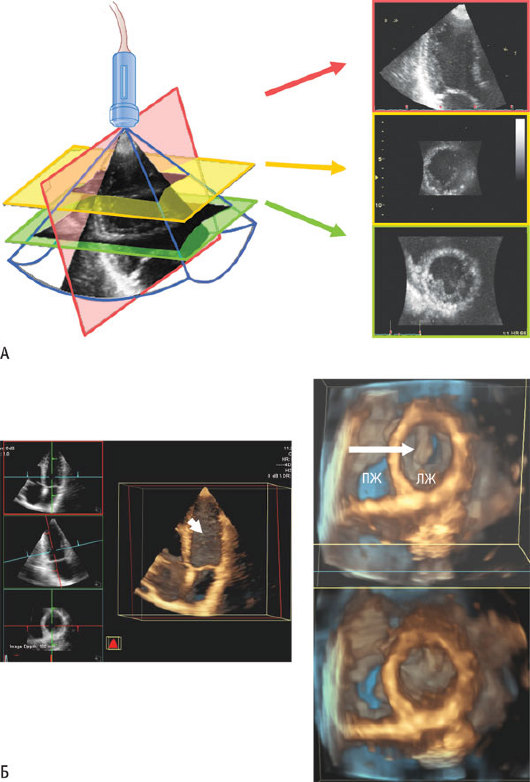
Рис. 4.10. А - трехмерная эхокардиография. Вместо изображения в одной плоскости при 2D-ЭхоКГ "набор объемных данных" получается в процессе сканирования. Использование различных опций для последующей обработки (постпроцессинга) позволяет визуализировать данные после завершения исследования. В данном примере базальное (красный четырехугольник) и верхушечное (желтый четырехугольник) сечения ЛЖ по короткой оси, а также верхушечное продольное сечение реконструированы из одного и того же 3D-изображения, полученного из верхушечной позиции. Б - слева представлено четырехкамерно-подобное сечение 3D-изображения; обратите внимание на складчатость эндокарда ЛЖ в "глубине" изображения (маленькая стрелка), которое не видно на 2D-изображении. Справа - пример извлечения сечения ЛЖ по короткой оси, полученного из 3D-набора данных. Стрелка указывает на переднюю створку МК, которая открыта на верхнем изображении и закрыта на нижнем.
Помимо отображения морфологии структур сердца, ЭхоКГ дает информацию об их движении и производных параметрах. Допплеровское исследование скорости кровотока дает чрезвычайно важную информацию о клапанных и врожденных пороках, наполнении ЛЖ. В основе допплеровских измерений лежит расчет скорости движения объекта по изменению частоты отраженного сигнала. Этот расчет проводят с использованием быстрого преобразования Фурье, применяемого к данным об изменении отраженного ультразвукового сигнала (более подробно см. [1]). Обычно допплеровский сдвиг частот находится в пределах воспринимаемого человеческим ухом диапазона и может быть воспроизведен эхокардиографом в виде звука. Следует помнить, что все допплеровские измерения зависят от угла сканирования, так что правильное определение скорости возможно только при параллельном направлении ультразвукового пучка и движения объекта. В том случае, если ультразвуковой пучок проходит под углом или ортогонально по отношению к направлению движения объекта, измеренные скорости будут меньше истинных на величину косинуса угла между ними. Для определения и отображения скорости кровотока используют три допплеровских режима (рис. 4.11).
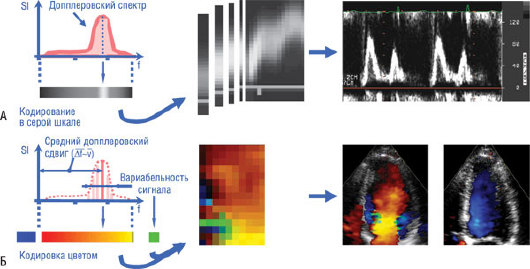
Рис. 4.11. Допплеровские режимы. А - спектральный допплеровский анализ частотного сдвига эхо-сигнала в месте расположения контрольного объема (импульсный допплеровский режим) или на протяжении всего ультразвукового пучка (постоянноволновой допплеровский режим) с применением быстрого преобразования Фурье. Полученный спектр допплеровского сдвига кодируется в оттенках серого (слева). Если эти спектры, представляющие только одну точку во времени, расположить друг за другом, можно получить спектральную кривую (справа). Б - цветная допплерография использует автокорреляционный метод оценки скоростей в большом количестве контрольных объемов в режиме реального времени. Средний допплеровский сдвиг рассчитывается по 5-7 автокорреляционным замерам в каждом кадре и контрольном объеме, затем кодируется в красном и синем цветах и накладывается на 2D-изображение в серой цветовой шкале. Высокая вариабельность при оценке скоростей расценивается как турбулентность потока и кодируется зеленым цветом.
• Импульсный допплеровский режим позволяет оценить кровоток в определенной области посредством размещения в ней контрольного объема (например, в выносящем тракте ЛЖ). При этом скорости кровотока отображаются на экране в так называемом спектральном виде: скорость - по оси Y, а время - по оси X (параллельно с ЭКГ-сигналом). Интеграл этой кривой является интегралом скорости по времени и измеряется в сантиметрах. При импульсной допплерографии существует предел скорости (обычно 1-2 м/с), до которого возможны правильные ее измерения. Эту скорость называют скоростью, или пределом Никвиста. Превышение этой скорости приводит к неправильному ее измерению - так называемый "aliasing"-эффект.
• Постоянноволновой допплеровский режим дает возможность определить любую величину скорости кровотока, однако он не позволяет точно установить место на протяжении ультразвукового пучка, в котором измеряется максимальная скорость. Таким образом, постоянноволновой и импульсный допплеровские режимы дополняют друг друга: первый дает возможность обнаружения очень высоких скоростей без уточнения их локализации; с помощью последнего, напротив, возможно установление локализации скоростей, но нельзя оценивать высокоскоростные потоки.
• Цветное допплеровское картирование - режим, при котором скорости кровотока кодируются различными цветами, а цветовая карта накладывается на 2D- или 3D-изображение. Обычно красным цветом кодируют скорости кровотока, направленного к датчику, синим - от датчика. Определение скоростей, которые затем кодируются определенным цветом, происходит путем множественных измерений в режиме, напоминающем импульсную допплерографию, с использованием метода упрощенного анализа, называемого автокорреляцией.
• Анализ скорости кровотока находит применение при решении следующих задач.
• Вычисление максимального и среднего градиента давления (Δp) в месте стеноза или отверстии регургитации, исходя из скорости (v) с помощью упрощенного уравнения Бернулли:
Δр=4×v2,
и расчет площади стенозированного отверстия или отверстия регургитации на основе уравнения непрерывности потока. Несмотря на ряд ограничений указанных выше расчетов, они позволяют оценивать выраженность клапанных стенозов, определять по трикуспидальной регургитации систолическое давление в ПЖ, (полу)количественным методом оценивать тяжесть регургитации и др.
• Визуализация струи регургитации и патологического шунтирования крови с использованием цветного допплеровского режима.
• Оценка наполнения ЛЖ и качественная оценка давления наполнения.
Допплеровский анализ высокоамплитудных низкоскоростных ультразвуковых импульсов от тканей сердца носит название тканевой допплерографии. Ее применяют главным образом для оценки функций миокарда (рис. 4.12). Измерение продольных (от верхушки к основанию) скоростей базальных сегментов ЛЖ дает информацию о его общей систолической и диастолической функции. Кроме того, по пространственному градиенту скоростей можно рассчитать скорость региональной деформации ("strain rate"), измеряемую в с-1, или герцах, а интегрирование скорости деформации по времени позволяет вычислять собственно деформацию ("strain"), измеряемую в процентах. Деформация представляет собой укорочение и удлинение миокарда в продольном направлении в верхушечных сечениях, а также утолщение или истончение по короткой оси в парастернальных сечениях. Преимущество оценки деформации - ее истинно локальный характер, в то время как на скорость движения миокарда всегда оказывает влияние движение соседних сегментов ("tethering" или "привязывание") и всего сердца в целом (более подробно см. разделы "Стресс-эхокардиография" и "Функции левого желудочка"). Недавно появилась возможность оценки деформации с помощью методики отслеживания дифракционных пятен, которая не является допплеровской и, следовательно, не зависит от угла сканирования. Этот метод позволяет измерять региональные тканевые скорости, деформацию и скорость деформации в любых направлениях. Тканевые скорости, деформация и скорость деформации могут быть представлены на экране в 2D-цветном режиме и в графическом виде (изменение скорости во времени).
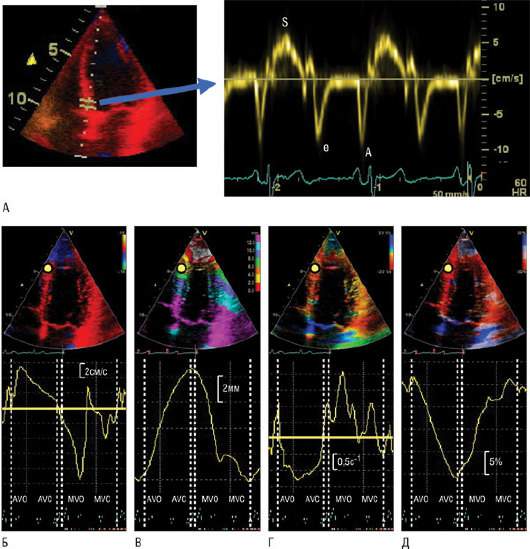
Рис. 4.12. Допплеровская оценка скорости движения и деформации миокарда. А - принцип импульсного тканевого допплеровского исследования. Скорость движения миокарда измеряют при размещении контрольного объема импульсной допплерографии в миокарде (здесь базальный сегмент перегородки в четырехкамерном сечении, см. цветное допплеровское изображение слева) при включенном тканевом допплеровском режиме. Волны на графике спектрального тканевого допплеровского режима имеют следующие обозначения: S - максимальная систолическая; e' - ранняя диастолическая скорость; а' - поздняя диастолическая скорость. Б - скорость; В - смещение; Г - скорость деформации; Д -деформация МЖП (желтый круг показывает позиции контрольного объема) здорового человека. В верхнем ряду показаны цветные допплеровские 2D-изображения соответствующих параметров в четырехкамерном верхушечном сечении. В нижнем ряду приведены нормальные кривые различных параметров. ЭКГ необходима для определения времени следующий событий: AVO, AVC, MVO, MVC, обозначающих открытие и закрытие АК и МК соответственно.