- •Методы исследования молочной железы.
- •Морфологическая диагностика.
- •Лучевая диагностика.
- •Термография.
- •Большинство патологических процессов в молочной железе сопровождается уплотнением ткани которое в рентгеновском изображении дает симптом затемнения
- •Оценка кровоснабжения молочных желез
- •Общий анализ крови включает:
- •Гемоглобин
- •Анализ мочи общий норма показателей:
- •Техника проведения плевральной пункции
- •Проведение фибробронхоскопии[править | править исходный текст]
Оценка кровоснабжения молочных желез
УЗ-аппаратура последнего поколения оснащена возможностью проведения комплексного ультразвукового исследования, состоящего из серошкальной и сосудистой эхографии молочных желез, а также трехмерной пространственной реконструкции. Проводить исследование кровоснабжения молочных желез можно при использовании черно-белых и цветокодированных методик. Среди них выделяют:
постоянноволновую допплерографию;
импульсную (спектральную) допплерографию;
цветовое допплеровское картирование (ЦДК);
энергетический допплер (ЭД).
В стадии экспериментальных исследований находится малораспространенная методика цветокодированной оценки кровотока - метод максимальной энтропии - МЕМ. Учитывая уникальность этой ультразвуковой аппаратуры, мы не останавливаемся на нюансах ее проведения [11].
При анализе кровотока необходимо помнить, что кровоснабжение молочных желез зависит от:
возраста пациентки;
гормонального статуса;
индивидуальных особенностей строения кровеносной системы желез;
периферического артериального давления;
от выраженности склероза паренхиматозных артерий и артериол и др.
Постоянноволновая допплерография предполагает использование допплеровских частот 5-7,5-10 МГц. Причем, чем выше частота допплеровского излучения, тем больше количество выявленных сосудов. Для данного вида исследования используют штифтовые датчики-зонды. Проводится сопоставление сосудистой анатомии симметричных участков правой и левой молочных желез.
Оценке главным образом подвергаются латеральные и медиальные ветви питающих грудных артерий. Одним из главных недостатков данного метода является "слепой" поиск сосудов, так как датчик не позволяет одновременно воспроизводить серошкальное изображение. Для преодоления этой проблемы часто постоянноволновая допплерография молочных желез сочетается с серошкальным УЗИ. Еще одним недостатком постоянноволнового Допплера является длительность проведения исследования. Результаты постоянноволновой допплерографии послужили основой для других методик оценки органного кровотока молочных желез.
Применение импульсного Допплера позволило производить количественную оценку показателей кровотока. Для получения наилучших данных о скоростях протекания крови по сосудам в каждом случае необходимо корректировать направление допплеровского угла. При малых размерах сосудов не всегда возможно подобрать оптимальные условия для оценки кровотока. В связи с невозможностью стандартизации условий получения данных о скорости протекания крови по различным сосудам, а также из-за конструктивных отличий УЗ-аппаратуры наиболее объективными являются так называемые угол-независимые (A/B, IR, IP, IA) показатели кровотока.
Одна из особенностей кровотока в молочных железах - наличие сосудов как с высокими, так и низкими скоростями протекания крови. В связи с этим для полноценного исследования всех сосудов молочных желез необходимо использовать комплексное ультразвуковое исследование. Применение цветокодированных методик как в дуплексном, так и в триплексных режимах позволяет улучшить выявление сосудов молочных желез.
При УЗИ сосудов молочных желез можно оценить:
число сосудов;
параметры спектрального Допплера (RI, A/B соотношение, PI);
величину и число отдельных цветовых пятен в одной опухоли;
вид и характеристики параметров самой допплеровской кривой;
сравнить кровоснабжение в здоровой и пораженной молочных железах.
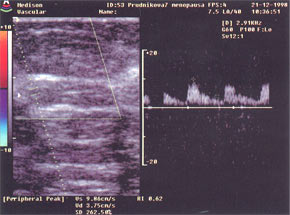
Для исследования периферического кровоснабжения молочных желез оценивают состояние медиальных и латеральных ветвей приводящих грудных артерий. Для получения данных о кровотоке в медиальных грудных артериях датчик помещают во 2-е или 3-е межреберье рядом с грудиной. Для получения информации относительно латеральной группы грудных артерий датчик перемещают по латеральной грудной линии от 2-го до 6-го межреберья (рис. 6). Проблемой оценки нормального кровотока в сосудах молочных желез занимались как зарубежные, так и отечественные авторы [12, 13]. При этом в качестве нормы рассматриваются следующие данные (табл. 1, 2).
Таблица 1. Нормальные показатели скорости кровотока в грудных артериях молочных желез (М. Barta,1999).
|
|||||||||||||||||||||||
Таблица 2. Нормальные показатели скорости кровотока в артериях молочных желез (В.А. Сандриков, 1998).
|
|
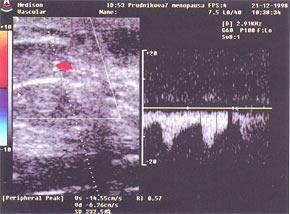
При выявлении объемного образования или другого вида патологического процесса в молочных железах, дополнительно оценивается кровоток в этой зоне по сравнению с симметричным участком здоровой железы.
Как нормальные сосуды паренхимы, так и сосуды, образовавшиеся в результате неоангиогенеза, имеют очень маленький просвет и соответственно скорости. В связи с этим для оценки таких сосудов наиболее эффективна методика энергетического Допплера. После того как сосуды выявлены, определяется их количество и проводится спектральная оценка. Полученные результаты соотносятся с данными о контрлатеральной молочной железе.
В литературе приводятся различные показатели скоростей кровотока в сосудах доброкачественных и злокачественных опухолей. Большинство авторов подчеркивают более высокие показатели средней систолической скорости при злокачественных опухолях (17,6 см/сек) по сравнению с доброкачественными (13,9 см/сек) [14].
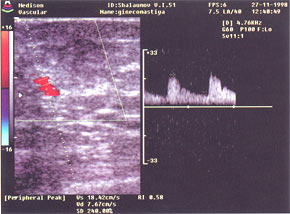
Данные относительно величины индекса резистентности (IR) сосудов злокачественных опухолей - разноречивы. Ряд исследователей настаивают на характерных для рака молочных желез высоких показателях IR [14, 15]. Другая группа специалистов свидетельствует о низких цифрах IR при злокачественных поражениях молочных желез [16, 17]. Различия данных могут быть объяснены большой вариабельностью гистологического и соответственно сосудистого строения злокачественных опухолей молочных желез (рис. 7). Кроме того, необходимо знать, что процессы сосудообразования возникают не только на фоне злокачественного поражения, но характерны и для дисгормональных, аутоиммунных и воспалительных изменений (рис. 8).
|
|
Согласно данным J. Folkman [18, 19], один из наиболее значимых критериев злокачественности - сосудистая асимметрия молочных желез. Патологические опухолевые сосуды характеризуются неравномерностью калибра, извитостью хода, лакунообразными расширениями. В связи с этим для выявления этих критериев возлагаются большие надежды на методику пространственной трехмерной реконструкции.
С учетом вышеизложенного можно сказать, что черно-белые и цветокодированные допплеровские методики, а также трехмерная пространственная реконструкция обогатили диагностическую информацию УЗИ. Однако до тех пор, пока не станет возможной стандартизация аппаратуры и методик исследования, решающим в дифференциальной диагностике злокачественной и доброкачественной патологии молочных желез при комплексном УЗИ продолжает оставаться серошкальная эхография. Чувствительность и специфичность УЗ и ЦДК 90/80 и 82/75 соответственно [14].
Пункционно-катетеризационный метод лечения гнойников Показания. Ограниченные абсцессы различной локализации. Противопоказания. Наличие нескольких полостей и затеков, сахарный диабет. Техника. Закрытый проточно-аспирационный метод лечения ограниченных гнойников заключается в следующем: под местной анестезией делается прокол троакаром полости гнойника и в нее вводит двухпросветную трубку. Через внутреннюю (тонкую) трубку вливают в полость раствор антисептика, а через наружную (толстую) отсасывают гнойный экссудат. Если нет двухпросветных трубок, то вводят через отдельные проколы две силиконовые трубки. По одной полость гнойника промывают антисептическими растворами, через другую удаляют гной и промывные воды (рис. 196, а). Когда признаки острого воспаления ликвидируются, то трубку для введения антисептиков удаляют, а ниж- Рис. 196. Закрытый метод лечения гнойников: а - постоянное промывание гнойной полости с активной аспирацией экссудата- б - активная аспирация по Субботину-Редону [66] ний дренаж оставляют, подключая его к активной аспирации, чаще к резиновой груше (см. рис. 196,6). Активная аспирация по дренажу способствует сближению и последующему склеиванию и облитерации полости бывшего гнойника. Метод закрытого лечения гнойников в 2-3 раза ускоряет ликвидацию гнойной полости, чем при открытом лечении. Возможные осложнения. Метод можно применять только при обеспечении тщательного наблюдения за течением воспалительного процесса, ибо всегда имеется угроза закупорки дренажной трубки, образования недренированного гнойного кармана, что ведет к обострению нагноительного процесса
Фурункул В стадии абсцедирования – оперативное лечение: вскрытие гнойника с удалением гнойно-некротического стержня, дренирование на 1–3 дня.
Карбункул. обычно хирургическое, производят вскрытие гнойника крестообразным разрезом с удалением некротизированных тканей – некрэктомия. В последующем проводятся перевязки с гипертоническими растворами, водорастворимыми мазями. Используют физиотерапевтические лазеры. При образовании больших дефектов кожных покровов выполняется пересадка кожи.
Гидраденит вскрытие и дренирование, но при этом может остаться капсула потовой железы, что нередко становится причиной рецидивов гидраденита.
иссечение воспаленной потовой железы с капсулой и окружающей клетчаткой, что исключает вероятность рецидива заболевания.
При других формах рожистого воспаления – хирургическое лечение: при буллезной форме – вскрытие пузырей, при флегмонозной форме – широкое вскрытие подкожной клетчатки, при некротической форме – некротомия (рассечение тканей) и некрэктомия, пересадка кожи на дефект.
Лечение абсцесса только хирургическое:
1. Пункционный метод (в том числе под контролем УЗИ)
2. Пункционно-проточный метод
3. Открытый метод – вскрытие и дренирование гнойника
4. Радикальный метод – удаление части или всего органа с гнойником (например: лобэктомия – удаление доли легкого при его абсцессе).
БИОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ КРОВИ
ОБЩИЙ БЕЛОК Норма - от 50 до 70 г/л.
Показатель белка ниже нормы - при язвенной болезни, опухоли пищевода, диспепсии, гастроэнтерите, некоторых заболеваниях печени, хронических заболеваниях почек, при острых и хронических кровопотерях, тиреотоксикозах, сердечной недостаточности и ряде других заболеваниях. Показатель белка выше нормы - при профузных поносах, неукротимой рвоте, несахарном диабете, в послеоперационном периоде, при некоторых формах хронических гепатитов, при паразитарных заболеваниях, таких как токсоплазмоз, лептоспироз.
СРБ (реактивный белок) Норма – отсутствует. Появляется в крови в острый период различных воспалительных и деструктивных процессов, при новообразованиях.
КРЕАТИНИН Норма - 76 – 114 мкмоль/л. Уровень креатенина показывает функциональное состояние почек. Повышение уровня креатинина в крови наблюдается при почечных заболеваниях. Устойчивое повышение креатинина указывает на нарушение работы почечного фильтра. Удвоение содержания креатинина в крови соответствует снижению фильтрации почек на 50%.
АЛТ (аланинаминотрансфераза) Норма - 0,5 – 1,9 мкмоль. Отражает функциональное состояние печени. Повышенное содержание АЛТ наблюдается при инфекционном гепатите, токсическом гепатите, при обострении хронического гепатита.
АСТ (аспартатаминотрансфераза) Норма - 0,5 – 1,9 мкмоль. Напрямую зависит от функционального состояния сердца. Повышение активности АСТ при небольшом увеличении активности АЛТ свидетельствует о заболевании сердца. Повышение активности АСТ происходит раньше, чем появляются типичные признаки инфаркта на электрокардиографе.
БИЛИРУБИН Норма - 2 до 13 мкмоль/л. Повышение уровня билирубина в крови наблюдается при гемолитической, паренхиматозной и механической желтухе.
САХАР Норма - 4 – 7 ммоль/л. Повышение уровня содержания сахара в крови указывает на сахарный диабет, острый панкреатит, панкреатический цирроз, токсическое, травматическое, механическое раздражение центральной нервной системы, повышение гормональной деятельности щитовидной железы, или сильное эмоциональное и психическое возбуждение. Уменьшение содержания сахара в крови наблюдается при передозировке инсулина, заболеваниях почек, тонкого кишечника, иногда при сердечной недостаточности, отравлении фосфором, бензолом, хлороформом, при недостаточной гормональной деятельности желез внутренней секреции.
ЩЕЛОЧНАЯ ФОСФАТАЗА Норма - в пределах 24 – 124 международных Е/л. Повышение активности фермента происходит при ряде заболеваний костной системы (рахите, карциноме, саркоме), при заболеваниях печени. Понижение активности фермента наблюдается при гипотиреозе, гиповитаминозе С, старческом остеопорозе.
АМИЛАЗА Норма - 16-32 единицы. Отражает функцию поджелудочной железы. Повышение происходит при остром панкреатите, перитоните, перфоративной язве желудка и двенадцатиперстной кишки, при хронических заболеваниях почек. Понижение наблюдается при заболеваниях печени, сахарном диабете, гипотиреозах, острых и токсических диспепсиях.
КАЛЬЦИЙ Норма - 2,3 – 3,0 ммоль\л. Повышенное содержание кальция в крови может свидетельствовать о наличии опухолей околощитовидных желез, развивающихся декальцификациях и деструкциях костей, кальциноза сосудов, органов и тканей, образовании камней. Пониженное содержание кальция наблюдается при энтеритах, панкреатической недостаточности, механической желтухе, гиповитаминозе Д, рахите.
ФОСФОР Норма - от 1 до 2 ммоль\л. Повышение содержания фосфора в крови происходит при хронической почечной недостаточности, нефросклерозе, гидронефрозе, туберкулезе, поликистозе или новообразований почек. Понижение содержания фосфора в крови указывает на наличие рахита.
СИАЛОВЫЕ КИСЛОТЫ Норма - 1.0 до 2,5. Повышение уровня силовых кислот наблюдают при новообразованиях, артритах, артрозах.
ЦИК (циркулирующие иммунные комплексы) Норма - от 1 до 30. Показатель повышается при аллергических состояниях, экземах, дерматитах, инфекционных заболеваниях.
Общий клинический анализ крови — самый распространенный анализ, сдавать который приходилось каждому человеку. Общий анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний, а в диагностике заболеваний системы кроветворения — ему отводится ведущая роль. Изменения, происходящие в крови, чаще всего неспецифичны, но в то же время отражают процессы, происходящие в целом организме.