
- •Вступление
- •Глава 1. Общие вопросы патогенеза ибс
- •1.2. Процессы тромбообразования при ибс.
- •Глава 2. Номенклатура и диагностика острого коронарного синдрома (окс)
- •Глава 3. Нестабильная стенокардия и им без элевации сегмента st
- •Глава 4. Инфаркт миокарда с элевацией сегмента st
- •Глава 5. Группы лекарственных средств, широко применяемые в лечении окс
- •5.1. Аспирин
- •5.2. Тиенопиридиновые производные (клопидогрель, празугрель, тикагрелор).
- •5.3. Другие антитромбоцитарные препараты (антагонисты гликопротеиновых рецепторов тромбоцитов (gp iIb/iiIa), дипиридамол)
- •5.3. Антитромбиновые препараты (нефракционированный гепарин, низкомолекулярные гепарины и другие)
- •5.3.1. Нефракционированный гепарин (нфг)
- •5.3.2. Низкомолекулярные гепарины (нмг)
- •5.4. Тромболитические (фибринолитичесике) препараты
- •5.6. Ингибиторы ангиотензин-превращающего фермента
- •5.7. Антагонисты рецепторов ангиотензина II (сартаны)
- •5.8. Гиполипидемические препараты
- •5.8.1. Статины
- •5.8.2. Фибраты
- •5.9. Нитраты
- •5.10. Блокаторы кальциевых каналов (бкк)
- •5.11. Ивабрадин
- •5.12. Антагонисты альдостерона
Глава 2. Номенклатура и диагностика острого коронарного синдрома (окс)
2.1. Определение, номенклатура. Понятием ОКС эксперты ACC/AHA и ESC обозначают «группу состояний, развивающихся при острой ишемии миокарда» (рис. 4 и 5.). ОКС обычно (но не всегда) причинно связан с атеросклеротическим поражением коронарных артерий, часто обусловлен процессом разрушения атеросклеротической бляшки с последующим каскадом патологических процессов, уменьшающих коронарный кровоток.
Рисунок 4. Номенклатура ОКС. Пациенты с ОКС могут иметь элевацию сегмента ST на ЭКГ, либо не иметь ее. Большинство больных с ОКС с элевацией сегмента ST в последующем имеют ИМ с зубцом Q (широкая стрелка), меньшая часть может иметь ИМ без зубца Q (узкая стрелка). Лица с ОКС без элевации ST могут иметь либо нестабильную стенокардию, либо ИМ без зубца Q (широкие стрелки), лишь небольшая часть из них имеет ИМ с зубцом Q (узкая стрелка) (адаптировано из АСС/АНА, 2007).
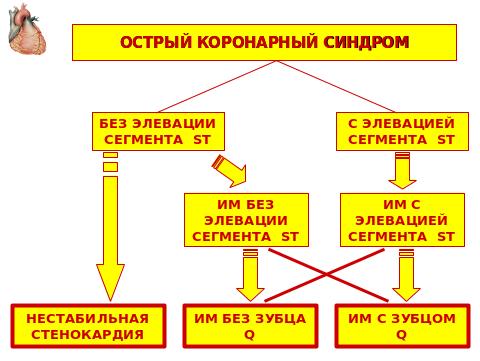
Рисунок 5.
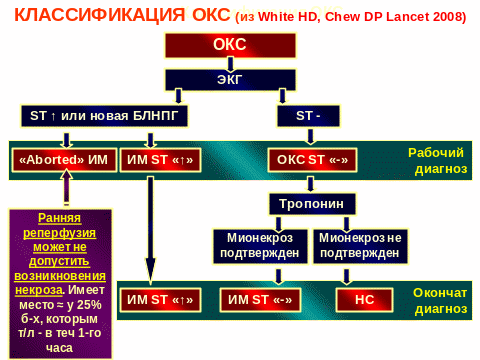
На рисунке 5 представлены варианты «рабочих» и «окончательных» диагнозов при ОКС. Как видно из рисунка, варианты «рабочего» диагноза при ОКС могут быть представлены как ОКС без элевации сегмента ST (ОКС ST «-») и инфаркт миокарда с элевацией сегмента ST (ИМ ST «↑»); окончательный диагноз представлен тремя вариантами: нестабильной стенокардией (НС), ИМ ST «-» и ИМ ST «↑». Обращает на себя внимание термин «aborted» - «прерванный» ИМ. Этот термин подразумевает возможность недопущения возникновения некроза миокарда при очень раннем и эффективном проведении реперфузии. Например, такой вариант может наблюдаться примерно у 25% больных, у которых в ситуации ОКС с элевацией сегмента ST тромболизис проводится в сроки до 1 часа от начала клинических проявлений.
Экспертами ESC в 2007 г. выделено несколько типов ИМ, которые представлены в таблице 3.
Таблица 3. Типы ИМ
Спонтанный ИМ, связанный с ишемией, возникшей как первичная коронарная проблема при разрыве, эрозии или расслоении бляшки |
ИМ, вторичный к ишемии, связанной с нарушением баланса между доставкой и потребностью в кислороде, например при:
|
Внезапная сердечная смерть часто с клиническими симптомами ишемии миокарда возможно в сочетании с новыми изменениями ST-T или новой блокадой левой ножки пучка Гиса (до взятия ан крови на тропонин или до повышения уровня тропонина в крови) |
ИМ при чрескожном коронарном вмешательстве (ЧККВ) |
ИМ при тромбозе стента |
ИМ при аортокоронарном шунтировании |
2.2. Диагностика. В таблицах 4и 5 представлены подходы к оценке жалоб и анамнеза, а также рекомендации по выполнению ЭКГ, эхокардиографии и оценке биохимических кардиальных маркеров у лиц с ОКС.
Выделение различных вариантов ОКС в клинике базируется на характеристиках ЭКГ и уровнях биохимических маркеров некроза миокарда (тропонины TnT и TnI; обращаем внимание читателя на то, что определение креатинфосфокиназы СК-МВ в настоящее время уже не используется). Наличие ИМ ST «↑» устанавливается при наличии вновь возникшей элевации сегмента ST начиная от точки J на ≥ 0.2 мВ в отведениях V1-V3 и ≥ 0.1 мВ в других отведениях или впервые возникшей полной блокаде левой ножки пучка Гиса. Биохимические маркеры кардиального повреждения у пациентов с ИМ ST «↑» в острой фазе повышены. У лиц без элевации сегмента ST при наличии вновь возникшей депрессии сегмента ST > 0.1 мВ в двух или более смежных отведениях или инверсии зубца Т > 0.1 мВ в отведениях, где имеется преобладание зубца R, констатируют наличие НС/ИМ ST «-». Наличие ИМ с зубцом Q устанавливается при выявлении вновь возникшего зубца Q любой продолжительности в отведениях V1-V3 или ≥ 0.03 с в отведениях I, II, aVL, aVF, V4-V6.
Таблица 4. Подходы к оценке жалоб и анамнеза при ОКС
1. ЖАЛОБЫ:
|
2. АНАМНЕЗ. На начальном этапе следует быстро и прицельно собрать следующие данные о пациенте (сбор анамнеза не должен замедлять начало ургентных лечебных мероприятий):
|
3. ОТДЕЛЬНЫЕ ГРУППЫ ПАЦИЕНТОВ:
|
Таблица 5. Рекомендации по выполнению ЭКГ, эхокардиографии и оценке биохимических кардиальных маркеров у лиц с ОКС
|
В таблице 6 представлены критерии диагностики ИМ, предложенные экспертами ESC в 2011 году).
Таблица 6. Критерии диагностики ИМ
Динамика изменений уровней тропонинов (повышение или снижение)по крайней мере – выше верхней границы нормы) + по крайней мере одно из перечисленных ниже проявлений ишемии:
|
Внезапная сердечная смерть (до взятия анализа крови на тропонин или до повышения уровня тропонина в крови):
|
ИМ при ЧККВ:
|
ИМ при аортокоронарном шунтировании: Повышение биомаркеров (тропонин) в 10 раз выше верхней границы нормы + одно из:
|
Данные post mortem о наличии острого ИМ |
