
- •10.8. Околоушно-жевательная область
- •10.8.1. Поверхностный отдел
- •10.8.2. Глубокий отдел
- •11.3.4. Операции при расщелинах верхней губы
- •11.3.5. Методы хирургического лечения врожденных расщелин нёба
- •11.3.6. Операции при укороченной уздечке языка
- •3)15.5. Клиническая анатомия желудка
- •2.4.1. Строение и эмбриогенез фасций
- •2.4.2. Классификация фасций и фасциальных вместилищ
- •2.4.3. Функции фасций
- •2.4.4. Клиническое значение фасций
- •12.3.3. Лопаточно-трахеальный треугольник
12.3.3. Лопаточно-трахеальный треугольник
Лопаточно-трахеальный треугольник (trigonum omotracheale) ограничен сверху и сзади верхним брюшком лопаточно-подъязычной мышцы, снизу и сзади - передним краем грудиноключично-сосцевидной мышцы, впереди - срединной линией шеи. Кожа тонкая, подвижная, легко растягивается. Первая фасция образует влагалище подкожной мышцы.
Вторая фасция срастается по верхней границе области с подъязычной костью, а внизу прикрепляется к передней поверхности грудины и ключицы. По срединной линии вторая фасция срастается с третьей, однако на протяжении примерно 3 см кверху от яремной вырезки оба фасциальных листка существуют как самостоятельные пластинки, отграничивают клетчаточное пространство (spatium interaponeuroticum suprasternale).
Третья фасция имеет ограниченное протяжение: вверху и внизу она связана с костными границами области, а с боков оканчива- ется по краям соединенных с ней лопаточно-подъязычных мышц. Срастаясь в верхней половине области со второй фасцией по срединной линии, третья фасция образует так называемую белую линию шеи (linea alba colli) шириной 2-3 мм.
|
Третья фасция образует влагалище 4 парных мышц, расположенных ниже подъязычной кости: mm. sternohyoideus, sternothyroideus, thyrohyoideus, omohyoideus.
Грудиноподъязычная и грудинощитовидная мышцы начинаются большей частью волокон от грудины. Грудиноподъязычная мышца длиннее и уже, лежит ближе к поверхности, грудинощитовидная мышца шире и короче, лежит глубже и частично прикрыта предыдущей мышцей. Грудиноподъязычная мышца прикрепляется к телу подъязычной кости, сходясь вблизи срединной линии с такой же мышцей противоположной стороны; грудинощитовидная мышца прикрепляется к щитовидному хрящу, причем, идя от грудины кверху, расходится с такой же мышцей противоположной стороны.
Щитоподъязычная мышца является в известной мере продолжением грудинощитовидной мышцы и тянется от щитовидного хряща к подъязычной кости. Лопаточно-подъязычная мышца имеет два брюшка - нижнее и верхнее, причем первое связано с верхним краем лопатки, второе - с телом подъязычной кости. Между обоими брюшками мышцы имеется промежуточное сухожилие. Третья фасция заканчивается по наружному краю мышцы, прочно срастается с промежуточным ее сухожилием и стенкой внутренней яремной вены.
Под описанным слоем мышц с их влагалищами находятся листки четвертой фасции шеи (fascia endocervicalis), которая состоит из париетального листка, покрывающего мышцы, и висцерального. Под висцеральным листком четвертой фасции располагаются гортань, трахея, щитовидная железа (с паращитовидными железами), глотка, пищевод.
3) Топография желчного пузыря
Желчный пузырь представляет собой полый мышечный орган, в котором выделяют дно, тело и шейку, посредством которой пузырь связан через пузырный проток с остальными компонентами желчных путей.
Толотопия. Желчный пузырь располагается в правой подреберной области.
Скелетотопия. Проекция дна желчного пузыря соответствует точке пересечения реберной дуги и наружного края прямой мышцы живота.
Синтопия. Верхняя стенка желчного пузыря тесно прилегает к висцеральной поверхности печени, в которой формируется соответствующих размеров пузырная ямка. Иногда желчный пузырь оказывается как бы вмурован в паренхиму. Гораздо чаще нижняя стенка желчного пузыря соприкасается с попереч- ной ободочной кишкой (иногда с двенадцатиперстной кишкой и желудком).
Кровоснабжение желчного пузыря осуществляется за счет пузырной артерии, которая, как правило, является ветвью правой печеночной артерии. Учитывая, что ее ход весьма вариабелен, в практике для обнаружения пузырной артерии пользуются треугольником Калло. Стенками этого треугольника являются
|
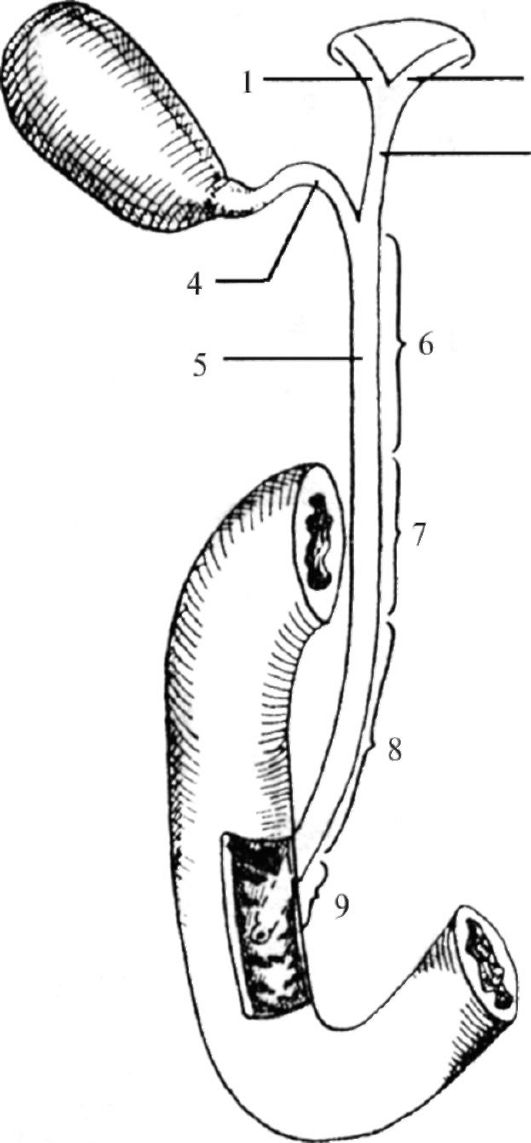
Рис. 15.14. Внепеченочные желчные пути: 1 - правый печеночный про- ток; 2 - левый печеночный проток; 3 - общий печеночный проток; 4 - пузырный проток; 5 - общий желчный проток; 6 - наддуоденальная часть общего желчного протока; 7 - позадидуоденальная часть общего желчного протока; 8 - панк- реатическая часть общего желчного протока; 9 - интрамуральная часть общего желчного протока
пузырный проток, общий желчный проток и пузырная артерия. Кровь от пузыря по пузырной вене оттекает в правую ветвь воротной вены.
Топография желчных протоков
Желчные протоки представляют собой полые трубчатые органы, обеспечивающие пассаж желчи из печени в двенадцатиперстную кишку. Непосредственно в воротах печени располагаются правый и левый печеночные протоки, которые, сливаясь, образуют общий печеночный проток. Сливаясь с пузырным протоком, последний формирует общий желчный проток, который, располагаясь в толще печеночно-двенадцатиперстной связки, открывается в просвет две- надцатиперстной кишки большим сосочком. Топографически выделяют следующие части общего желчного протока (рис. 15.14): наддуоденальную (проток расположен в печеночно-двенадцатиперстной связке, занимая крайнее правое положение по отношению к воротной вене и печеночной артерии), позадидуоденальную (проток расположен позади верхней горизонтальной части двенадцатиперстной кишки), панкреатическую (проток расположен позади головки поджелудочной железы, иногда оказывается как бы вмурован в паренхиму железы) и интрамуральную (проток проходит сквозь стенку двенадцатиперстной кишки и открывается в сосочке). В последней части общий желчный проток, как правило, соединяется с общим панкреатическим протоком.
Билет 11
1) АНАТОМО-ФУНКЦИОНАЛЬНЫЕ ОСНОВЫ КОЛЛАТЕРАЛЬНОГО КРОВООБРАЩЕНИЯ
Коллатеральное (от лат. collateralis - боковой), или окольное, кровообращение - это кровообращение в обход основного магистрального сосуда по боковым, окольным сосудистым коллатералям и межсосудистым анастомозам.
Начало широким исследованиям коллатерального кровообращения было положенов XIX веке Н.И. Пироговым, Э. Купером, Р. Леришем, С. Нотнагелем, Л. Портой. В ХХ веке они развивались В.А. Оппелем, В.Н. Тонковым, В.Н. Шевкуненко и их научными школами. В.Н. Тонковым создано учение о пластичности кровеносных сосудов, т.е. способности кровеносного русла изменять свою морфологическую организацию при изменении условий гемодинамики.
Применительно к коллатеральному кровообращению это свойство лежит в основе развития новых кровеносных сосудов и межсосудистых анастомозов, образующих новые пути окольного кровотока и восстановления нарушенного кровообращения.
Коллатеральное кровообращение развивается после прекращения кровотока по магистральному сосуду, которое может быть следствием:
• перевязки магистрального сосуда с целью остановки массивного кровотечения;
• экстравазального сдавления магистрального сосуда;
• тромбоза или эмболии магистрального сосуда;
• облитерации просвета магистрального сосуда внутристенным патологическим процессом.
При остром или хроническом прекращении кровотока по магистральному сосуду окольное кровообращение могут обеспечить следующие виды сосудистых коллатералей:
• Внеорганные межсистемные анастомозы. Примерами таких анастомозов могут быть коллатеральные анастомозы между ветвями наружной и внутренней сонных артерий, межвенозные анастомозы между притоками воротной вены с одной стороны и верхней и нижней полых вен - с другой.
|
• Внеорганные внутрисистемные анастомозы. Среди них, например, на конечностях существенное место занимают околосуставные сосудистые сети, особенно вокруг крупных суставов: плечевого, локтевого, тазобедренного, коленного.
• Внутриорганные коллатеральные пути. Среди них ведущее место занимают внутримышечные кровеносные сосуды, имеющие преимущественно продольное (вдоль мышцы) направление, отходящие от разных мышечных артерий или анастомозирующие с ветвями, отходящими от основной сосудистой магистрали на разных уровнях.
• Околососудистое русло, т.е. кровеносные сосуды, окружающие и кровоснабжающие стенку основных сосудистых магистралей.
• Вновь образованные коллатеральные пути на основе пластичности кровеносного русла.
Коллатеральное кровообращение является одной из основ всей сосудистой хирургии, многих реконструктивных и пластических опе- раций.
2) Поднижнечелюстной треугольник
Поднижнечелюстной треугольник (trigonum submandibulare) (рис. 12.4) ограничен передним и задним брюшками двубрюшной мышцы и краем нижней челюсти, составляющим вверху основание треугольника.
Кожа подвижна и легкорастяжима.
Первая фасция образует влагалище подкожной мышцы шеи (m. р1аtysma), волокна которой имеют направление снизу вверх и снаружи внутрь. Мышца начинается от грудной фасции ниже ключицы и окан- чивается на лице, частью соединяясь с волокнами мимических мышц в области угла рта, частью вплетаясь в околоушно-жевательную фасцию. Мышца иннервируется шейной ветвью лицевого нерва (r. colli n. facialis).
|
Между задней стенкой влагалища подкожной мышцы шеи и второй фасцией шеи тотчас под краем нижней челюсти лежит один или несколько поверхностных подчелюстных лимфатических узелков. В этом же слое проходят верхние ветви поперечного нерва шеи (n. transversus colli) из шейного сплетения (рис. 12.3).
Под второй фасцией в области поднижнечелюстного треугольника находятся поднижнечелюстная железа, мышцы, лимфатические узлы, сосуды и нервы.
Вторая фасция образует капсулу поднижнечелюстной железы. Вторая фасция имеет два листка. Поверхностный, покрывающий наружную поверхность железы, прикрепляется к нижнему краю нижней челюсти. Между углом нижней челюсти и передним краем грудиноключично-сосковой мышцы фасция уплотняется, отдает вглубь плотную перегородку, отделяющую ложе поднижнечелюстной железы от ложа околоушной. Направляясь к срединной линии, фасция покрывает переднее брюшко двубрюшной мышцы и челюстно-подъязычную мышцу. Поднижнечелюстная железа частично примыкает непосредственно к кости, внутренняя поверхность железы примыкает к челюстно-подъязычной и подъязычно-язычной мышцам, отделяясь от них глубоким листком второй фасции, значительно уступающим по своей плотности поверхностному листку. Внизу капсула железы связана с подъязычной костью.
Капсула окружает железу свободно, не срастаясь с ней и не отдавая в глубь железы отростки. Между поднижнечелюстной железой и ее капсулой имеется слой рыхлой клетчатки. Ложе железы замкнуто со всех
сторон, особенно на уровне подъязычной кости, где поверхностный и глубокий листки ее капсулы срастаются. Лишь по направлению кпереди клетчатка, содержащаяся в ложе железы, сообщается по ходу протока железы в щели между челюстно-подъязычной и подъязычноязычной мышцей с клетчаткой дна полости рта.
|
Поднижнечелюстная железа выполняет промежуток между передним и задним брюшком двубрюшной мышцы; она или не выходит за пределы треугольника, что свойственно пожилому возрасту, или имеет большие размеры и тогда выходит за его пределы, что наблюдается в молодом возрасте. У пожилых людей подчелюстная железа иногда хорошо контурируется вследствие частичной атрофии подкожной клетчатки и подкожной мышцы шеи.
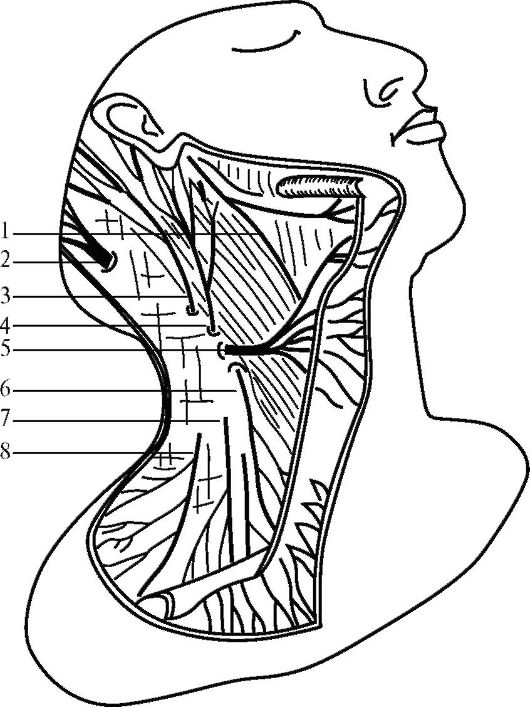
Рис. 12.3. Поверхностные нервы шеи:
1 - шейная ветвь лицевого нерва; 2 - большой затылочный нерв; 3 - малый затылочный нерв; 4 - задний ушной нерв; 5 - поперечный нерв шеи; 6 - передний надключичный нерв; 7 - средний надключичный нерв; 8 - задний надключичный нерв
Поднижнечелюстная железа имеет два отростка, выходящих за пределы ложа железы. Задний отросток уходит под край нижней челюсти и достигает места прикрепления к ней внутренней крыловидной мышцы. Передний отросток сопровождает выводной проток железы и вместе с ним проходит в щель между челюстно-подъязычной и подъязычно-язычной мышцей, достигая нередко подъязычной слюнной железы. Последняя лежит под слизистой оболочкой дна рта на верхней поверхности челюстно-подъязычной мышцы.
Вокруг железы лежат подчелюстные лимфатические узлы, примыкающие преимущественно к верхнему и заднему краям железы, где проходит передняя лицевая вена. Нередко наличие лимфатических узлов отмечается и в толще железы, а также между листками фасциальной перегородки, отделяющей задний конец подчелюстной железы от нижнего конца околоушной железы. Наличие лимфатических узлов в толще подчелюстной железы обусловливает необходимость удалять при метастазах раковых опухолей (например, нижней губы) не только подчелюстные лимфатические узлы, но и подчелюстную слюнную железу (при необходимости с обеих сторон).
|
Выводной проток железы (ductus submandibularis) начинается от внутренней поверхности железы и тянется кпереди и кверху, проникая в щель между m. hyoglossus и m. mylohyoideus и далее проходя под слизистой оболочкой дна рта. Указанная межмышечная щель, пропускающая слюнной проток, окруженный рыхлой клетчаткой, может служить путем, по которому гной при флегмонах дна полости рта спускается в область подчелюстного треугольника. Ниже протока в эту же щель проникает подъязычный нерв (n. hypoglossus) в сопровождении язычной вены (v. lingualis), а выше протока он идет в сопровождении язычного нерва (n. lingualis).
Глубже поднижнечелюстной железы и глубокой пластинки второй фасции находятся мышцы, сосуды и нервы.
В пределах поднижнечелюстного треугольника поверхностный слой мышц составляют двубрюшная (m. digastricum), шилоподъязыч- ная (m. stylohyoideus), челюстно-подъязычная (m.mylohyoideus) и подъязычно-язычная (m. hyoglossus) мышцы. Первые две ограничивают (с краем нижней челюсти) поднижнечелюстной треугольник, другие две образуют его дно. Двубрюшная мышца задним брюшком начинается от сосцевидной вырезки височной кости, передним - от одноименной ямки нижней челюсти, а сухожилие, связывающее оба брюшка, прикреплено к телу подъязычной кости. К заднему брюшку
двубрюшной мышцы примыкает шилоподъязычная мышца, начинающаяся от шиловидного отростка и прикрепляющаяся к телу подъязычной кости, охватывая при этом своими ножками сухожилие двубрюшной мышцы. Челюстно-подъязычная мышца лежит глубже переднего брюшка двубрюшной мышцы; она начинается от одноименной линии нижней челюсти и прикрепляется к телу подъязычной кости. Правая и левая мышцы сходятся по срединной линии, образуя шов (raphe). Обе мышцы составляют почти четырехугольную пластинку, образующую так называемую диафрагму рта.
|
Подъязычно-язычная мышца является как бы продолжением челюстно-подъязычной мышцы. Однако челюстно-подъязычная мышца другим концом своим связана с нижней челюстью, тогда как подъязычно-язычная мышца идет к боковой поверхности языка. По наружной поверхности подъязычно-язычной мышцы проходят язычная вена, подъязычный нерв, проток поднижнечелюстной слюнной железы и язычный нерв.
Лицевая артерия всегда проходит в фасциальном ложе под краем нижней челюсти. В поднижнечелюстном треугольнике лицевая арте- рия делает изгиб, проходя по верхней и задней поверхностям заднего полюса подчелюстной железы вблизи стенки глотки. В толще поверхностной пластинки второй фасции шеи проходит лицевая вена. У задней границы поднижнечелюстного треугольника она сливается с позадинижнечелюстной веной (v. retromandibularis) в общую лицевую вену (v. facialis communis).
В промежутке между челюстно-подъязычной и подъязычно-язычной мышцей проходит язычный нерв, отдающий ветви к поднижнече- люстной слюнной железе.
Небольшой участок области треугольника, где может быть обнажена язычная артерия, носит название треугольника Пирогова. Его границы: верхняя - подъязычный нерв, нижняя - промежуточное сухожилие двубрюшной мышцы, передняя - свободный край челюстно-подъязычной мышцы. Дном треугольника является подъязычноязычная мышца, волокна которой для обнажения артерии следует разъединить. Треугольник Пирогова выявляется лишь при условии, что голова откинута кзади и сильно повернута в противоположную сторону, а железа выведена из ее ложа и оттянута кверху.
Поднижнечелюстные лимфатические узлы (nodi lymphatici submandibulares) располагаются поверх, в толще или под поверхностной пластинкой второй фасции шеи. В них оттекает лимфа от медиальной
|
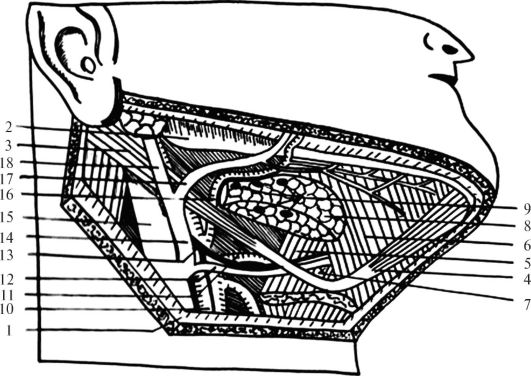
Рис. 12.4. Топография поднижнечелюстного треугольника шеи: 1 - собственная фасция; 2 - угол нижней челюсти; 3 - заднее брюшко двубрюшной мышцы; 4 - переднее брюшко двубрюшной мышцы; 5 - подъязычно-язычная мышца; 6 - челюстно-подъязычная мышца; 7 - треугольник Пирогова; 8 - поднижнечелюстная железа; 9 - поднижнечелюстные лимфатические узлы; 10 - наружная сонная артерия; 11 - язычная артерия; 12 - язычная вена; 13 - подъязычный нерв; 14 - общая лицевая вена; 15 - внутренняя яремная вена; 16 - лицевая артерия; 17 - лицевая вена; 18 - занижнечелюстная вена
части век, наружного носа, слизистой оболочки щеки, десен, губ, дна полости рта и среднего отдела языка. Таким образом, при воспалительных процессах в области внутренней части нижнего века увели- чиваются поднижнечелюстные лимфатические узлы.
3) КЛИНИЧЕСКАЯ АНАТОМИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Анатомическая характеристика
|
Поджелудочная железа представляет собой паренхиматозный орган вытянутой формы, в котором выделяют головку, тело и хвост
(рис. 15.15).
Толотопия. Поджелудочная железа проецируется на эпигастральную и частично левую подреберную область.
Скелетотопия. Тело железы обычно располагается на уровне II пояс- ничного позвонка. Головка лежит ниже, а хвост - выше на 1 позвонок.
Синтопия. Головка железы сверху, снизу и справа тесно прилежит к изгибу двенадцатиперстной кишки. Сзади головки располагаются аорта и нижняя полая вена, а сверху по задней поверхности -
начальная часть воротной вены. Кпереди от железы отделенный от нее сальниковой сумкой лежит желудок. Задняя стенка желудка прилегает к железе достаточно плотно, и при возникновении на нем язв или опухоли патологический процесс нередко переходит на поджелудочную железу (в этих случаях говорят о пенетрации язвы или о прорастании опухоли в железу). Хвост поджелудочной железы очень близко подходит к воротам селезенки и может быть поврежден при удалении селезенки.
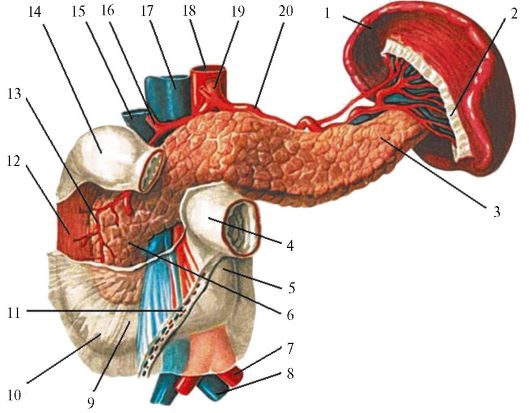
Рис. 15.15. Топография поджелудочной железы (из: Синельников Р.Д., 1979): 1 - селезенка; 2 - желудочно-селезеночная связка; 3 - хвост поджелудочной железы; 4 - тощая кишка; 5 - восходящий отдел двенадцатиперстной кишки; 6 - головка поджелудочной железы; 7 - левая общая ободочная артерия; 8 - левая общая ободочная вена; 9 - горизонтальная часть двенадцатиперстной кишки; 10 - нижний изгиб двенадцатиперстной кишки; 11 - корень брыжейки; 12 - нисходящая часть двенадцатиперстной кишки; 13 - верхняя панкреатодуоденальная артерия; 14 - верхняя часть двенадцатиперстной кишки; 15 - воротная вена; 16 - собственная печеночная артерия; 17 - нижняя полая вена; 18 - аорта; 19 - чревный ствол; 20 - селезеночная артерия
|
Кровоснабжение и венозный отток. В кровоснабжении железы принимают участие три источника: чревный ствол (посредством желудочно-двенадцатиперстной артерии) и верхняя брыжеечная артерия в основном обеспечивают кровоснабжение головки и части тела железы; тело и хвост железы получают кровь из коротких панкреатических ветвей селезеночной артерии. Венозная кровь отводится в селезеночную и верхнюю брыжеечную вены (рис. 15.16).
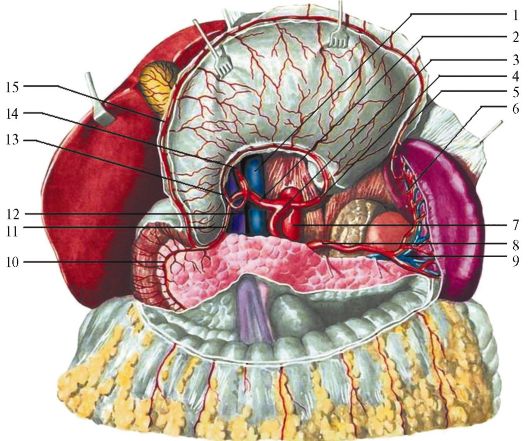
Рис. 15.16. Артерии поджелудочной железы, двенадцатиперстной кишки и селезенки (из: Синельников Р.Д., 1979):
I - нижняя полая вена вена; 2 - общая печеночная артерия; 3 - селезеночная артерия; 4 - левая желудочная артерия; 5 - левая желудочно-сальниковая артерия; 6 - короткие желудочные артерии; 7 - аорта; 8 - селезеночная артерия; 9 - селезеночная вена; 10 - верхняя панкреатодуоденальная артерия;
II - гастродуоденальная артерия; 12 - воротная вена; 13 - правая желудочная артерия; 14 - собственная печеночная артерия; 15 - правая желудочно-сальниковая артерия
Билет 12
1) В организме человека выделяют три системы вен: верхней полой, нижней полой и воротной, по которым оттекает венозная кровь от определенных областей. При затруднении кровооттока по одной из них за счет портокавальных, кава-кавальных и кава-портокавальных анастомозов формируются пути коллатерального кровооттока.
Кава-кавальные анастомозы
1. На передней стенке грудной и брюшной полостей.
Эти анастомозы образованы соустьями верхней и нижней надчревных вен, v. epigastrica superior et v.epigastrica inferior. Они формируют довольно обширную сеть, локализованную во влагалище прямой мышцы живота главным образом в области mesogastrium. Отсюда венозная кровь оттекает по двум направлениям: в верхнюю полую вену по vv. epigastricae superiores, которые впадают в vv. thoracicae internae, притоки плечеголовных вен; в нижнюю полую вену по vv. epigastricae inferiores, которые впадают в наружные подвздошные вены и по vv. epigastricae superficiales, впадающим в бедренную вену.
Параллельно верхней надчревной вене кровь оттекает также в грудонадчревные вены, vv. thoracoepigastricae, откуда через латеральную грудную вену попадает в подмышечную, плечеголовную и, наконец, в верхнюю полую вену.
2. На задней стенке грудной и брюшной полостей.
Анастомозы образуют непарная и полунепарная вены, v. azygos et v.hemiazygos, с поясничными венами, vv. lumbales. Эти вены по обеим сторонам позвоночника соединены друг с другом вертикальным анастомозом, называемым восходящей поясничной веной, v.lumbalis ascendens. Вверху каждая из восходящих поясничных вен продолжается: справа – в v. azygos, слева – в v. hemiazygos. Непарная вена на уровне IV-V грудных позвонков впадает в верхнюю полую вену. Полунепарная вена впадает в непарную вену. Поясничные вены впадают в нижнюю полую вену. По этому кава-кавальному анастомозу венозная кровь при окклюзии верхней полой вены может течь ретроградно.
3. Венозные сплетения позвоночного столба.
В области шеи с этими сплетениями связаны притоки vv. vertebrales, впадающих в плечеголовные вены; в области груди – притоки vv. intercostales posteriores, впадающих в непарную и полунепарную вены. Следовательно, позвоночные и задние межреберные вены обеспечивают отток крови от позвоночных сплетений в систему верхней полой вены. В поясничной области венозные сплетения позвоночного столба связаны с vv. lumbales, которые являются притоками нижней полой вены. По этому кава-кавальному анастомозу кровь поступает как в притоки верхней полой вены, так и в притоки нижней полой вены.
Портокавальные анастомозы
1. В области брюшного отдела пищевода и кардиальной части желудка.
Пищеводные вены, vv. esophageales, анастомозируя с v. gastrica sinistra, отводят кровь в v. azygos et v. hemiazygos и далее – в верхнюю полую вену. V. gastrica sinistra, анастомозируя по малой кривизне желудка с v. gastrica dextra, вливается в ствол воротной вены. В слизистой оболочке брюшной части пищевода при затруднениях оттока крови по воротной вене наблюдаются варикозные расширения вен, кровотечение из которых может быть смертельным.
2. В стенке прямой кишки.
Анастомозируют между собой три прямокишечные вены. По верхней, v. rectalis superior, кровь отводится в один из корней воротной вены – v. mesenterica inferior, по средним, vv. rectales mediae, кровь оттекает во внутренние подвздошные вены, по нижним, vv. rectales inferiores, – в vv. pudendae internae (притоки внутренних подвздошных вен). При затруднениях оттока крови в системе воротной вены (иногда и нижней полой вены) наблюдается варикозное расширение вен прямой кишки (геморрой).
3. На задней стенке брюшной полости.
Анастомозируют корни вен мезоперитонеальных отделов толстой кишки, v. colica dextra et v.colica sinistra, из системы воротной вены и пристеночных поясничных вен, vv.lumbales, по которым кровь оттекает в нижнюю полую вену.
Кава-портокавальные анастомозы
На передней брюшной стенке, в окружности пупка располагается анастомоз между притоками воротной вены и обеих полых вен. Околопупочные вены, vv.paraumbilicales, образуют вокруг пупочного кольца многочисленные анастомозы с притоками верхней полой вены – vv.epigastricae superiores et vv. thoracoepigastricae и нижней полой вены – vv. epigastricae inferiores et vv. epigastricae superficiales. По околопупочным венам, проходящим вместе с заросшей пупочной веной (ligamentum teres hepati) между листками серповидной связки печени, кровь поступает в ствол воротной вены или в ее внутрипеченочные ветви. Эти соустья между околопупочными и надчревными венами сильно расширяются при затруднениях оттока крови по стволу воротной вены и ее внутрипеченочным ветвям, например, при циррозе печени. Тогда под кожей передней и боковой стенок живота можно увидеть сильно расширенные извитые порто-кавальные анастомозы (образуется так называемая «голова медузы»).
Порто-кавальные анастомозы в норме развиты слабо. Они существенно расширяются при нарушениях оттока крови по воротной вене или при затруднениях кровотока по внутриорганным сосудам печени. В этих случаях порто-кавальные анастомозы обеспечивают «сброс» крови из системы воротной вены в систему верхней или нижней полых вен.
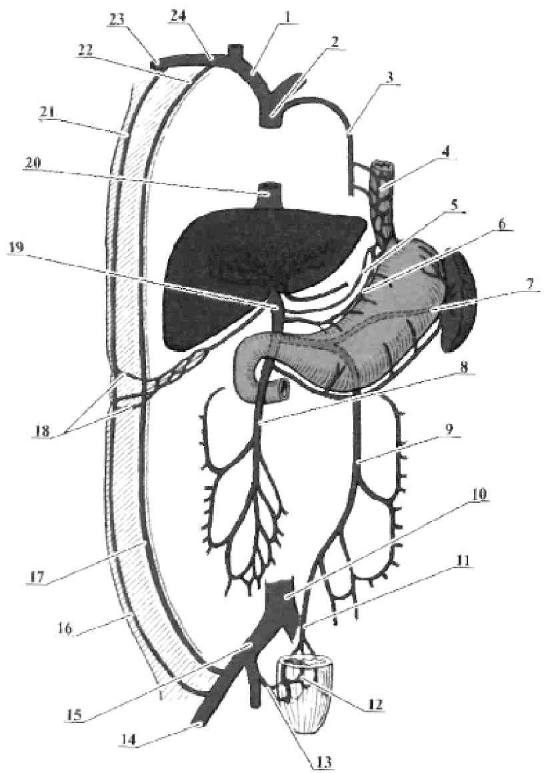
Схема межсистемных венозных анастомозов:
1 – v. brachiocephalica; 2 – v. cava superior; 3 – v. azygos; 4 – w. oesophageales; 5 – v. gastrica sinistra; 6 – v. gastrica dextra; 7 – v. lienalis; 8 – v. mesenterica superior; 9 – v. mesenterica inferior; 10 – v cava infenor; 11 – v. rectalis superior; 12 – plexus venosus rectalis; 13 – w. rectales media et inferior 14 – v. femoralis; 15 – v. lhaca communis; 16 – v. epigastrica superficial; 17 – v. epigastrica inferior; 18 – w. paraumbilical; 19 – v. porta hepatis; 20 – v. cava inferior; 21 – v thoracoepigastnca; 22 – w. epigastricae superiores; 23 – v. axillaris; 24 – v. subclavia.
2) ГРУДИНОКЛЮЧИЧНО-СОСЦЕВИДНАЯ ОБЛАСТЬ
Грудиноключично-сосцевидная область (regio sternocleidomastoidea) соответствует положению одноименной мышцы, которая является главным внешним ориентиром. Грудиноключично-сосцевидная мышца прикрывает медиальный сосудисто-нервный пучок шеи (общую сонную артерию, внутреннюю яремную вену и блуждающий нерв). В сонном треугольнике сосудисто-нервный пучок проецируется вдоль переднего края этой мышцы, а в нижнем прикрыт ее грудинной порцией.
У середины заднего края грудиноключично-сосцевидной мышцы проецируется место выхода чувствительных ветвей шейного сплетения. Самая крупная из этих ветвей - большой ушной нерв (n. auricularis magnus). Между ножками этой мышцы проецируются венозный угол Пирогова, а также блуждающий и диафрагмальный нервы.
Кожа тонкая, легко собирается в складку вместе с подкожной клетчаткой и поверхностной фасцией. Вблизи сосцевидного отростка кожа плотная, малоподвижная.
Подкожная жировая клетчатка рыхлая. У верхней границы области она уплотняется и становится ячеистой из-за соединительнотканных перемычек, связывающих кожу с надкостницей сосцевидного отростка.
Между первой и второй фасцией шеи находятся наружная яремная вена, поверхностные шейные лимфатические узлы и кожные ветви шейного сплетения спинномозговых нервов.
Наружная яремная вена (v. jugularis extema) образуется путем слияния затылочной, ушной и частично занижнечелюстной вен у угла нижней челюсти и направляется вниз, косо пересекая m. ster- nocleidomastoideus, к вершине угла, образованного задним краем грудиноключично-сосцевидной мышцы и верхним краем ключицы.
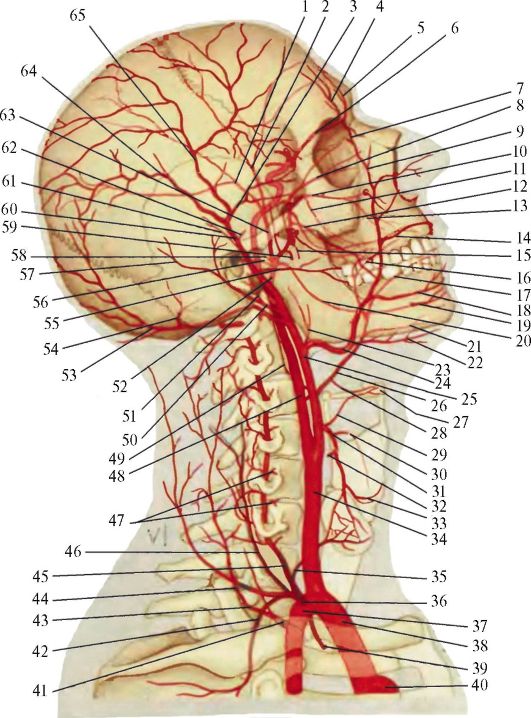
Рис. 12.10. Артерии головы и шеи (из: Синельников Р.Д., 1979): 1 - париетальная ветвь; 2 - лобная ветвь; 3 - скуло-глазничная артерия; 4 - надглазничная артерия; 5 - надблоковая артерия; 6 - глазная артерия; 7 - артерия спинки носа; 8 - клиновидно-нёбная артерия; 9 - угловая артерия; 10 - подглазничная артерия; 11 - задняя верхняя альвеолярная артерия;
|
12 - щечная артерия; 13 - передняя верхняя альвеолярная артерия; 14 - верхняя губная артерия; 15 - крыловидные ветви; 16 - артерия спинки языка; 17 - глубокая артерия языка; 18 - нижняя губная артерия; 19 - подбородочная артерия; 20 - нижняя альвеолярная артерия; 21 - подъязычная артерия; 22 - подподбородочная артерия; 23 - восходящая нёбная артерия; 24 - лицевая артерия; 25 - наружная сонная артерия; 26 - язычная артерия; 27 - подъязычная кость; 28 - надподъязычная ветвь; 29 - подподъязычная ветвь; 30 - верхняя гортанная артерия; 31 - верхняя щитовидная артерия; 32 - грудиноключично-сосцевидная ветвь; 33 - перстневидно-щитовидная ветвь; 34 - общая сонная артерия; 35 - нижняя щитовидная артерия; 36 - щитошейный ствол; 37 - подключичная артерия; 38 - плечеголовной ствол; 39 - внутренняя грудная артерия; 40 - дуга аорты; 41 - реберно-шейный ствол; 42 - надлопаточная артерия; 43 - глубокая артерия шеи; 44 - поверхностная ветвь; 45 - позвоночная артерия; 46 - восходящая артерия шеи; 47 - спинномозговые ветви; 48 - внутренняя сонная артерия; 49 - восходящая глоточная артерия; 50 - задняя ушная артерия; 51 - шило-сосцевидная артерия; 52 - верхнечелюстная артерия; 53 - затылочная артерия; 54 - сосцевидная ветвь; 55 - поперечная артерия лица; 56 - глубокая ушная артерия; 57 - затылочная ветвь; 58 - передняя барабанная артерия; 59 - жевательная артерия; 60 - поверхностная височная артерия; 61 - передняя ушная ветвь; 62 - средняя височная артерия; 63 - средняя менингеальная артерия артерия; 64 - париетальная ветвь; 65 - лобная ветвь
Здесь наружная яремная вена, прободая вторую и третью фасции шеи, уходит в глубину и впадает в подключичную или внутреннюю яремную вену.
Большой ушной нерв идет вместе с наружной яремной веной кзади от нее. Он иннервирует кожу занижнечелюстной ямки и угла нижней челюсти. Поперечный нерв шеи (n. transversus colli) пересекает середи- ну наружной поверхности грудиноключично-сосцевидной мышцы и у ее переднего края делится на верхнюю и нижнюю ветви.
|
Вторая фасция шеи образует изолированный футляр для грудиноключично-сосцевидной мышцы. Мышцу иннервирует наружная ветвь добавочного нерва (n. аccessories). Внутри фасциального футляра грудиноключично-сосцевидной мышцы вдоль ее заднего края поднимается вверх малый затылочный нерв (n. occipitalis minor), иннервирующий кожу области сосцевидного отростка.
Позади мышцы и ее фасциального футляра находится сонный сосудисто-нервный пучок, окруженный париетальным листком чет- вертой фасции шеи. Внутри пучка общая сонная артерия расположена медиально, внутренняя яремная вена - латерально, блуждающий нерв - между ними и сзади.
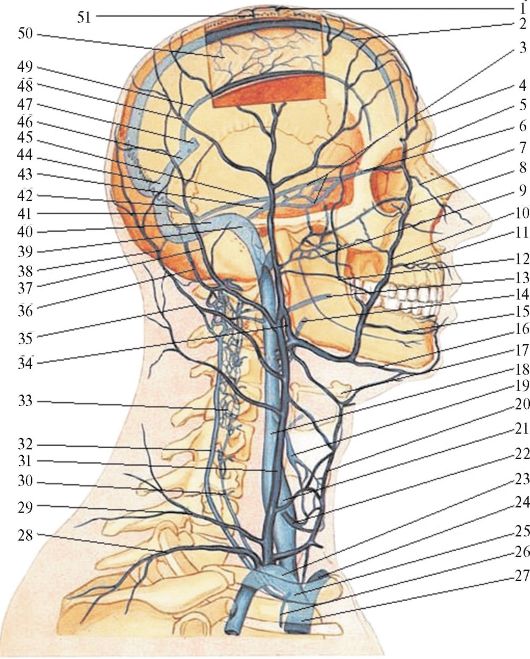
Рис. 12.11. Вены шеи (из: Синельников Р.Д., 1979)
1 - париетальные вены-выпускники; 2 - верхний сагиттальный синус; 3 - кавернозный синус; 4 - надблоковая вена; 5 - носо-лобная вена; 6 - верхняя глазная вена; 7 - наружная вена носа; 8 - угловая вена; 9 - крыловидное венозное сплетение; 10 - лицевая вена; 11 - верхняя губная вена; 12 - поперечная вена лица; 13 - глоточная вена; 14 - язычная вена; 15 - нижняя губная вена; 16 - подбородочная вена; 17 - подъязычная кость; 18 - внутренняя яремная вена; 19 - верхняя щитовидная вена; 20 - передняя
яремная вена; 21 - нижняя луковица внутренней яремной вены; 22 - нижняя щитовидная вена; 23 - правая подключичная вена; 24 - левая плечеголовная вена; 25 - правая плечеголовная вена; 26 - внутренняя грудная вена; 27 - верхняя полая вена; 28 - надлопаточная вена; 29 - поперечная вена шеи; 30 - позвоночная вена; 31 - наружная яремная вена; 32 - глубокая вена шеи; 33 - наружное позвоночное сплетение; 34 - позадинижнечелюстная вена; 35 - затылочная вена; 36 - сосцевидный венозный выпускник; 37 - задняя ушная вена; 38 - затылочный венозный выпускник; 39 - верхняя луковица внутренней яремной вены; 40 - сигмовидный синус; 41 - поперечный синус; 42 - затылочный синус; 43 - нижний каменистый синус; 44 - синусный сток; 45 - верхний каменистый синус; 46 - прямой синус; 47 - большая вена мозга; 48 - поверхностная височная вена; 49 - нижний сагиттальный синус; 50 - серп мозга; 51 - диплоические вены
|
Шейный симпатический ствол (truncus sympathicus) расположен параллельно общей сонной артерии под пятой фасцией, но глубже и медиальное.
Из-под грудиноключично-сосцевидной мышцы выходят ветви шейного сплетения (plexus cervicalis). Оно формируется передними ветвями первых 4 шейных спинномозговых нервов, залегает сбоку от поперечных отростков позвонков между позвоночными (сзади) и предпозвоночными (спереди) мышцами. К ветвям сплетения относятся:
• малый затылочный нерв (n. occipitalis minor), распространяется вверх к сосцевидному отростку и далее в латеральные отделы затылочной области; иннервирует кожу этой области;
• большой ушной нерв (n.auricularis magnus), идет вверх и кпереди по передней поверхности грудиноключично-сосцевидной мышцы, покрытой второй фасцией шеи; иннервирует кожу ушной раковины и кожу над околоушной слюнной железой;
• поперечный нерв шеи (n. transversus colli), идет кпереди, пересекая грудиноключично-сосцевидную мышцу, у ее переднего края делится на верхние и нижние ветви, иннервирующие кожу передней области шеи;
• надключичные нервы (nn. supraclaviculares), в количестве 3-5 распространяются веерообразно вниз между первой и второй фасцией шеи, разветвляются в коже задненижней части шеи (латеральные ветви) и верхнепередней поверхности груди до III ребра (медиальные ветви);
• диафрагмальный нерв (n. phrenicus), преимущественно двигательный, идет вниз по передней лестничной мышце в грудную полость, где проходит к диафрагме впереди корней легких между
медиастинальной плеврой и перикардом; иннервирует диафрагму, отдает чувствительные ветви к плевре и перикарду, иногда к шейно-грудному нервному сплетению;
• нижний корешок шейной петли (r.inferior ansae cervicalis), идет кпереди на соединение с верхним корешком, возникающим из подъязычного нерва;
|
• мышечные ветви (rr. musculares), идут к позвоночным мышцам, мышце, поднимающей лопатку, грудино-ключично-сосцевидной и трапециевидной мышцам.
Между глубокой (задней) поверхностью нижней половины грудиноключично-сосцевидной мышцы с ее фасциальным футляром и передней лестничной мышцей, покрытой пятой фасцией, образуется предлестничное пространство (spatium antescalenum). Таким образом, предлестничное пространство спереди ограничено второй и третьей фасциями, а сзади - пятой фасцией шеи. В этом пространстве медиально располагается сонный сосудисто-нервный пучок. Внутренняя яремная вена лежит здесь не только латеральнее общей сонной артерии, но и несколько кпереди (поверхностнее). Здесь ее луковица (нижнее расширение; bulbus venae jugularis inferior) соединяется с подходящей снаружи подключичной веной. Вена отделена от подключичной артерии передней лестничной мышцей. Тотчас кнаружи от места слияния этих вен, называемого венозным углом Пирогова, в подключичную вену впадает наружная яремная вена. Слева в венозный угол впадает грудной (лимфатический) проток. Соединившиеся v. jugularis intema и v. subclavia дают начало плечеголовной вене. Через предлестничный промежуток в поперечном направлении идет и надлопаточная артерия (a. suprascapularis). Здесь же на передней поверхности передней лестничной мышцы под пятой фасцией шеи проходит диафрагмальный нерв.
Позади передней лестничной мышцы под пятой фасцией шеи располагается межлестничное пространство (spatium interscalenum). Межлестничное пространство сзади ограничено средней лестничной мышцей. В межлестничном пространстве проходят сверху и латерально стволы плечевого сплетения, ниже - a. subclavia.
Лестнично-позвоночное пространство (треугольник) [spatium (trigonum) scalenovertebrale] расположено позади нижней трети грудиноключично-сосцевидной мышцы, под пятой фасцией шеи. Его осно- ванием является купол плевры, вершиной - поперечный отросток VI шейного позвонка. Сзади и медиально оно ограничено позвоночни-
|
ком с длинной мышцей шеи, а спереди и латерально - медиальным краем передней лестничной мышцы. Под предпозвоночной фасцией находится содержимое пространства: начало шейного отдела подключичной артерии с отходящими здесь от нее ветвями, дуга грудного (лимфатического) протока, ductus thoracicus (слева), нижний и шейногрудной (звездчатый) узлы симпатического ствола.
Топография сосудов и нервов. Подключичные артерии располагаются под пятой фасцией. Правая подключичная артерия (a. subclavia dextra) отходит от плечеголовного ствола, а левая (a. subclavia sinistra) - от дуги аорты.
Подключичную артерию условно делят на 4 отдела:
• грудной - от места отхождения до медиального края (m. scalenus anterior);
• межлестничный, соответствующий межлестничному пространству (spatium interscalenum);
• надключичный отдел - от латерального края передней лестничной мышцы до ключицы;
• подключичный - от ключицы до верхнего края малой грудной мышцы. Последний отдел артерии называется уже подмышечной артерией, и его изучают в подключичной области в ключичногрудном треугольнике (trigonum clavipectorale).
В первом отделе подключичная артерия лежит на куполе плевры и связана с ним соединительнотканными тяжами. На правой стороне шеи кпереди от артерии располагается венозный угол Пирогова - место слияния подключичной вены и внутренней яремной вены. По передней поверхности артерии поперечно к ней спускается блуждающий нерв, от которого здесь отходит возвратный гортанный нерв, огибающий артерию снизу и сзади и поднимающийся кверху в углу между трахеей и пищеводом. Кнаружи от блуждающего нерва артерию пересекает правый диафрагмальный нерв. Между блуждающим и диафрагмальным нервами находится подключичная петля симпатического ствола (ansa subclavia). Кнутри от подключичной артерии проходит правая общая сонная артерия.
|
На левой стороне шеи первый отдел подключичной артерии лежит глубже и прикрыт общей сонной артерией. Впереди левой подклю- чичной артерии находится внутренняя яремная вена и начало левой плечеголовной вены. Между этими венами и артерией проходят блуждающий и левый диафрагмальный нервы. Медиальнее подключичной артерии находятся пищевод и трахея, а в борозде между ними - левый
возвратный гортанный нерв. Между левыми подключичной и общей сонной артерией, огибая подключичную артерию сзади и сверху, проходит грудной лимфатический проток.
Ветви подключичной артерии (рис. 12.13). Позвоночная артерия (a. vertebralis) отходит от верхней полуокружности подключичной медиальнее внутреннего края передней лестничной мышцы. Поднимаясь кверху между этой мышцей и наружным краем длинной мышцы шеи, она входит в отверстие поперечного отростка VI шейного позвонка и далее вверх в костном канале, образованном поперечными отростками шейных позвонков. Между I и II позвонками она выходит из канала. Далее позвоночная артерия входит в полость черепа через большое
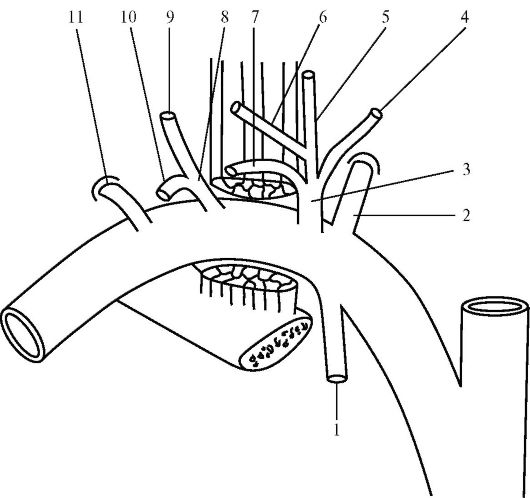
Рис. 12.13. Ветви подключичной артерии:
1 - внутренняя грудная артерия; 2 - позвоночная артерия; 3 - щитошейный ствол; 4 - восходящая шейная артерия; 5 - нижняя щитовидная артерия; 6 - нижняя гортанная артерия; 7 - надлопаточная артерия; 8 - реберношейный ствол; 9 - глубокая шейная артерия; 10 - самая верхняя межреберная артерия; 11 - поперечная артерия шеи
отверстие. В полости черепа на основании мозга правая и левая позвоночные артерии сливаются в одну базилярную артерию (a. basilaris), участвующую в образовании виллизиева круга.
Внутренняя грудная артерия, a. thoracica interna, направляется книзу от нижней полуокружности подключичной артерии напротив позвоночной. Пройдя между куполом плевры и подключичной веной, она спускается на заднюю поверхность передней грудной стенки.
|
Щитошейный ствол (truncus thyrocervicalis) отходит от подключичной артерии у медиального края передней лестничной мышцы и отдает 4 ветви: нижнюю щитовидную (a. thyroidea inferior), восходящую шейную (a. cervicalis ascendens), надлопаточную (a. suprascapularis) и поперечную артерию шеи (a. transversa colli).
• A. thyroidea inferior, поднимаясь кверху, образует дугу на уровне поперечного отростка VI шейного позвонка, пересекая лежащую сзади позвоночную артерию и проходящую спереди общую сонную артерию. От нижнемедиальной части дуги нижней щитовидной артерии отходят ветви ко всем органам шеи: rr. pharyngei, oesophagei, tracheales. В стенках органов и толще щитовидной железы эти ветви анастомозируют с ветвями других артерий шеи и ветвями противоположных нижней и верхних щитовидных артерий.
• A. cervicalis ascendens идет кверху по передней поверхности m. scalenus anterior, параллельно n. phrenicus, кнутри от него.
• A. suprascapularis направляется в латеральную сторону, затем с одноименной веной располагается позади верхнего края ключицы и вместе с нижним брюшком m. omohyoideus достигает поперечной вырезки лопатки.
• A. transversa colli может отходить как от truncus thyrocervicalis, так и от подключичной артерии. Глубокая ветвь поперечной артерии шеи, или дорсальная артерия лопатки, лежит в клетчаточном промежутке спины у медиального края лопатки.
Реберно-шейный ствол (truncus costocervicalis) чаще всего отходит от подключичной артерии. Пройдя кверху по куполу плевры, он делится у позвоночника на две ветви: самую верхнюю - межреберную (a. intercostalis suprema), достигающую первого и второго межреберий, и глубокую шейную артерию (a. cervicalis profunda), проникающую в мышцы заднего отдела шеи.
|
Шейно-грудной (звездчатый) узел симпатического ствола [gan- glion cervicothoracicum (stellatum)] располагается позади внутренней
полуокружности подключичной артерии, медиально отходящей от нее позвоночной артерии. Он образуется в большинстве случаев из соединения нижнего шейного и первого грудного узлов. Переходя на стенку позвоночной артерии, ветви звездчатого узла образуют периартериальное позвоночное сплетение.
1. Тонкая кишка (топография) Тонкая кишка - участок пищеварительного тракта между желудком и толстой кишкой. Ее делят на три отдела - двенадцатиперстную, тощую и подвздошную. Начало и конец кишки фиксирован корнем брыжейки к задней стенке брюшной полости. Остальная брыжейка обеспечивает ее подвижность и положение в виде петель. С трех сторон их окаймляют отделы толстой ободочной кишки; сверху - поперечно-ободочная, справа - восходящая, слева - нисходящая, переходящая в сигмовидную. Кишечные петли в брюшной полости располагаются в несколько слоев, одни - поверхностно, соприкасаясь с большим сальником и передней брюшной стенкой, другие - глубоко, прилегая к задней стенке. Край тонкой кишки, прикрепленный к брыжейке, называется брыжеечным, противоположный - свободным. По брыжеечному краю между листками брыжейки имеется узкая полоска, не покрытая брюшиной. Швы при наложении кишечных анастомозов в области, лишенной брюшины, непрочны, что учитывают, проводя перитонизацию этого участка. Проекция на переднюю брюшную стенку соответствует чревной и подчревной областям. Двенадцатиперстно-тощий изгиб, как правило, хорошо выражен. Для нахождения flex. duodenojejunalis пользуются приемом Губарева - большой сальник с поперечной ободочной кишкой отводят вверх; идут по брыжейке до позвоночника и соскальзывают с него влево, захватывая первую, фиксированную, петлю тонкой кишки. Для определения приводящей и отводящей петель применяют способ Вильмса-Губарева - кишечную петлю устанавливают по ходу корня брыжейки, т. е. сверху вниз, слева направо. При этом слева и вверху будет располагаться приводящий, а справа и внизу - отводящий конец кишки. Аномалии развития тонкой кишки - атрезии, стеноз, врожденное расширение тонкой кишки, нарушения поворота кишечника и др. Дивертикул Меккеля - выпячивание тонкой кишки в результате патологии обратного развития желточно-кишечного протока. Внеорганная артериальная система представлена системой верхней брыжеечной артерии, ее ветвями, аркадами и прямыми сосудами. Верхняя брыжеечная артерия отходит от брюшной аорты на уровне I поясничного позвонка. В некоторых случаях верхняя брыжеечная артерия может сдавливать двенадцатиперстную кишку, вызывая артериомезентериальную непроходимость. От нее у нижнего края поджелудочной железы, отходят нижние передняя и задняя панкреатодуоденальные артерии. Тонкокишечные ветви подразделяются на тощекишечные артерии и подвздошно-кишечные. Каждая из них делится и снабжает кровью ограниченный участок кишки - восходящую и нисходящую, которые анастомозируют между собой, образуя дуги (аркады) первого порядка. От них дистально отходят новые ветви, которые, образуют аркады второго порядка и т.д. Последний ряд аркад, образует параллельный или краевой сосуд, от которого идут прямые сосуды, снабжающие кровью участок кишки. Вены тонкой кишки начинают формироваться из прямых вен в систему венозных аркад. Все вены, сливаясь, образуют верхнюю брыжеечную вену.
Тонкую кишку подразделяют на три отдела: двенадцатиперстную, тошую, jejunum, и подвздошную кишку, ileum. Топография двенадцатиперстной кишки, которая расположена как в верхнем этаже, так и в нижнем, рассмотрена выше. Тощая и подвздошная кишки представляют собой части тонкой кишки, полностью расположенные в нижнем этаже брюшной полости. Первую петлю тощей кишки необходимо уметь находить при ревизии брюшной полости, при многих операциях на желудке и тонкой кишке. Для определения flexura duodenojejunalis и начального отдела тощей кишки применяется способ А. П. Губарева. По способу Губарева левой рукой захватывают большой сальник и поперечную ободочную кишку и поднимают их кверху так, чтобы натянулась и была видна нижняя поверхность брыжейки поперечной ободочной кишки. Правой рукой нащупывают позвоночник у основания mesocolon transversum (как правило, это тело II поясничного позвонка). Скользнув указательным пальцем по углу между натянутой брыжейкой и левой стороной позвоночника, сразу около него захватывают кишечную петлю. Если эта петля фиксирована к задней стенке живота, то это и есть flexura duodenojejunalis и начальная, первая петля тощей кишки. Спереди петли тонкой кишки прикрывает в виде фартука большой сальник, свисающий с поперечной ободочной кишки. Длина тонкой кишки, измеренная на трупе, у мужчин равна почти 7 м. У живых людей тонкая кишка короче вследствие мышечного тонуса. Диаметр тонкой кишки уменьшается от начального отдела, где он колеблется от 3,5 до 4,8 см, к конечному, где он равен у места впадения в слепую кишку 2,0—2,7 см. Петли тощей кишки, jejunum, лежат преимущественно слева и вверху, в пределах пупочной, левой боковой и частично левой паховой областей. Длина тощей кишки составляет примерно 2/5 общей длины тонкой кишки. В следующую за ней подвздошную кишку тощая переходит без резких границ. Подвздошная кишка, ileum, расположена преимущественно в правой половине нижнего этажа брюшной полости, в пределах правой латеральной области живота, частично в пупочной и под-чревной области, а также в полости малого таза. Стенки ее тоньше, диаметр меньше, чем у тощей кишки. Поэтому обтурационная непроходимость и задержка инородных тел встречаются здесь чаще.
Спереди и сверху петли тощей и подвздошной кишки прилегают к поперечной ободочной кишке, ее брыжейке и к задней поверхности большого сальника, а ниже них и с боков от сальника — к переднебоковой стенке живота. Сзади петли тонкой кишки прилегают к париетальной брюшине левого и правого брыжеечных синусов задней брюшной стенки и косвенно к органам, расположенным в забрюшинном пространстве. По бокам тонкие кишки соприкасаются со слепой и восходящей ободочной кишками на правой стороне и нисходящей и сигмовидной — на левой. Здесь петли тонкой кишки часто лежат впереди нисходящей ободочной кишки и проникают в левую околоободочно-кишечную борозду. Подвижность и расположение тонкой кишки в виде петель в брюшной полости обеспечивает брыжейка. Поскольку высота брыжейки в ее разных отделах неодинакова, кишечные петли в брюшной полости располагаются в несколько слоев: одни — поверхностно, другие — глубоко, прилегая к задней стенке брюшной полости. Край тонкой кишки, прикрепленный к брыжейке, называется брыжеечным, margo mesenterialis, противоположный — свободным, margo liber. Между листками брыжейки по брыжеечному краю имеется узкая полоска кишечной стенки, не покрытая брюшиной, pars nuda. Чем толще брыжейка, тем шире pars nuda. В начальной части тощей кишки она равна 0,2—0,5 см; в терминальном отделе подвздошной кишки она может достигать 1,5 см. Через pars nuda в стенку кишки входят кровеносные сосуды. При нарушениях внутриутробного развития тонкой кишки возникают ее аномалии (атрезия, стеноз, врожденное расширение тонкой кишки). Значительно чаще встречается патология обратного развития желточно-кишечного протока, в результате чего сохраняется дивертикул подвздошной кишки (дивертикул Меккеля), diverticulum ilei [Meckel]. Дивертикул представляет собой выпячивание стенки подвздошной кишки на стороне, противоположной брыжейке. Чаще всего он располагается примерно на расстоянии 50 см от слепой кишки. В некоторых случаях дивертикул достигает пупка и открывается на нем в виде свища, иногда связан с пупком с помощью соединительнотканного тяжа, но чаще выглядит как более или менее длинный отросток. Его длина непостоянна — от 1,0 до 10—12 см. Воспаление дивертикула (дивертикулит) можно принять за аппендицит. Иногда он и выглядит как аппендикс, и надо уметь различить два этих образования. Решающим отличительным признаком служит брыжейка у червеобразного отростка.
Кровоснабжают тощую и подвздошную кишки ветви верхней брыжеечной артерии: аа. jejunales, ilei и ileocolica. Верхняя брыжеечная артерия, a. mesenterica superior, диаметром около 9 мм, отходит от брюшной аорты под острым углом на уровне I поясничного позвонка, на 1 —2 см ниже чревного ствола. Сначала она идет забрюшинно позади шейки поджелудочной железы и селезеночной вены. Затем выходит из-под нижнего края железы, пересекает сверху вниз pars horizontalis duodeni и входит в брыжейку тонкой кишки. Войдя в брыжейку тонкой кишки, верхняя брыжеечная артерия идет в ней сверху вниз слева направо, образуя дугообразный изгиб, направленный выпуклостью влево. Здесь от верхней брыжеечной артерии влево отходят ветви для тонкой кишки, аа. jejunales et ileales. От вогнутой стороны изгиба вправо и вверх отходят ветви для восходящей и поперечной ободочной кишки — a. colica media и а. colica dextra. Верхняя брыжеечная артерия заканчивается в правой подвздошной ямке своей конечной ветвью — a. ileocolica. Одноименная вена сопровождает артерию, находясь справа от нее. А. ileocolica кровоснабжает конечный отдел подвздошной кишки и начальный отдел толстой. Петли тонкой кишки очень подвижны, по ним проходят волны перистальтики, в результате чего меняется диаметр одного и того же участка кишки, пищевые массы также меняют объем петель кишечника на различном протяжении. Это, в свою очередь, может приводить к нарушению кровоснабжения отдельных петель кишки из-за передавливания той или иной артериальной ветви. В результате развился компенсаторный механизм коллатерального кровообращения, поддерживающий нормальное кровоснабжение любого участка кишки. Этот механизм устроен так: каждая из тонкокишечных артерий на определенном расстоянии от своего начала (от 1 до 8 см) делится на две ветви: восходящую и нисходящую. Восходящая ветвь анастомозирует с нисходящей ветвью вышележащей артерии, а нисходящая — с восходящей ветвью нижележащей артерии, образуя дуги (аркады) первого порядка. От них дистально (ближе к стенке кишки) отходят новые ветви, которые, раздваиваясь и соединяясь между собой, образуют аркады второго порядка. От последних отходят ветви, образующие аркады третьего и более высокого порядков. Обычно насчитывается от 3 до 5 аркад, калибр которых уменьшается по мере их приближения к стенке кишки. При этом надо отметить, что в самых начальных отделах тощей кишки имеются лишь дуги первого порядка, а по мере приближения к концу тонкой кишки строение сосудистых аркад усложняется и число их увеличивается. Последний ряд артериальных аркад в 1—3 см от стенки кишки образует своеобразный непрерывный сосуд, от которого к брыжеечному краю тонкой кишки отходят прямые артерии. Один прямой сосуд снабжает кровью ограниченный участок тонкой кишки (рис. 8.42). В связи с этим повреждение таких сосудов на протяжении 3—5 см и более нарушает кровоснабжение на этом участке. Ранения и разрывы брыжейки в пределах аркад (на удалении от стенки кишки) хотя и сопровождаются более сильным кровотечением из-за большего диаметра артерий, но не ведут при их перевязке к нарушению кровоснабжения кишки благодаря хорошему коллатеральному кровоснабжению через соседние аркады. Аркады делают возможным выделение длинной петли тонкой кишки при различных операциях на желудке или пищеводе. Длинную петлю значительно легче подтянуть к органам, расположенным в верхнем этаже брюшной полости или даже в средостении. Однако следует иметь в виду, что даже такая мощная коллатеральная сеть не может помочь при эмболии (закупорке оторвавшимся тромбом) верхней брыжеечной артерии. Чаще всего это очень быстро ведет к катастрофическим последствиям. При постепенном сужении просвета артерии из-за роста атеросклеро-тической бляшки и появления соответствующих симптомов есть шанс помочь больному путем стентирования или протезирования верхней брыжеечной артерии.
Венозный отток от тонкой кишки. Из венозного подслизистого сплетения берут начало прямые вены. Из них формируются экстраорганные вены, образующие систему аркад, сходных с артериальными. Далее кровь собирается в v. ileocolica, w. ileales и w. jejunales. Эти вены сливаются и образуют верхнюю брыжеечную вену, v. mesenterica superior. Диаметр верхней брыжеечной вены колеблется от 0,8 до 2 см. Она собирает кровь от всей тонкой и толстой кишки, за исключением нисходящей ободочной кишки и левой части поперечной ободочной кишки, от которых кровь оттекает в нижнюю брыжеечную вену. V. mesenterica superior идет в корне брыжейки параллельно одноименной артерии справа от нее, проходит впереди pars horizontalis duodeni и уходит под головку поджелудочной железы, где и соединяется с v. splenica (lienalis), формируя воротную вену. Лимфатические сосуды тонкой кишки Лимфатические сосуды тонкой кишки по выходе из стенки тонкой кишки входят в брыжейку. Они иногда называются млечными сосудами, так как после приема пищи лимфа содержит много жира и имеет молочный цвет (chylus). Их калибр в среднем равен 1,5—3,0 мм. Лимфатические сосуды брыжейки многочисленны, их в 3—4 раза больше, чем артерий и вен. В лимфатических сосудах имеются многочисленные клапаны, в результате чего наполненные сосуды имеют четкообразную форму. Лимфатические узлы тонкой кишки Лимфатические узлы тонкой кишки, в которых прерываются лимфатические сосуды, чрезвычайно многочисленны (от 100 до 400 узлов). Лимфатические узлы тонкой кишки располагаются в три ряда: первый ряд лимфатических узлов находится между брыжеечным краем кишки и сосудистыми дугами — околокишечные узлы, nodi juxtaintestinales. Второй (средний) ряд располагается на уровне ветвей и ствола a. mesenterica superior. Третий ряд — верхние центральные лифатические узлы, nodi superiores centrales, окружает начальную часть верхней брыжеечной артерии от шейки поджелудочной железы до места отхождения a. colica dextra. Далее лимфа направляется в париетальные поясничные лимфатические узлы, преимущественно в промежуточные, nodi lumbales intermedii, часто их называют интераортокавальными, так как они находятся в промежутке между этими сосудами. Выносящие лимфатические сосуды поясничных лимфатических узлов сливаются в правый и левый поясничные стволы, trunci lumbales, из которых лимфа через cisterna chyli попадает в брюшную часть грудного (лимфатического) протока. Часть лимфатических сосудов тонкой кишки объединяется в ствол, truncus intestinalis, который, минуя центральные брыжеечные узлы, вливается в начало грудного протока. Этим объясняется возможность быстрого метастазирования злокачественных опухолей, распространения токсинов и патогенных микроорганизмов лимфогенным путем. Иннервация тонкой кишки Иннервируют тощую и подвздошную кишки симпатические ветви из солнечного сплетения, в частности из его ganglion mesentericum superius. Они образуют вдоль верхней брыжеечной артерии и ее ветвей периваскулярное верхнее брыжеечное сплетение, plexus mesentencus superior. Парасимпатические и чувствительные нервные ветви к тонкой кишке идут от блуждающих нервов.
Билет 13
1)
