
- •Фізіологія серця фізіологічна характеристика міокарда
- •Фізіологічні властивості міокарда
- •Збудливість серцевого м'яза
- •Автоматизм
- •Провідність
- •Здатність до скорочення
- •Нагнітальна функція серця
- •Серцевий цикл
- •Систолічний і хвилинний об'єми кровотоку
- •Показники функції серця
- •Електрокардіографія
- •Верхівковий поштовх
- •Тони серця
- •Вікові особливості функції серця
- •Артеріальний пульс, його походження сфг, її аналіз.
- •Регуляція роботи серця.
Систолічний і хвилинний об'єми кровотоку
Кількість крові, що викидається шлуночками при кожному скороченні, називається систолічним, або ударним, об'ємом (УО). Величина УО залежить від статі, віку людини, функціонального стану організму, В спокійному стані у дорослого чоловіка УО дорівнює 65—70 мл, у жінки — 50—60 мл. За рахунок підключення резервних можливостей серця УО може бути збільшений приблизно у 2 рази (мал. 143).
Перед систолою в шлуночку міститься близько 130—140 мл крові — к і н це в о-д і а сто л і ч н а ємкість (КДЄ). А після систоли в шлуночках залишається кінцево-систолічний об'єм, що дорівнює 60—70 мл. При потужнішому скороченні УО може збільшуватися до 100 мл за рахунок 30—40 мл систолічного резервного об'єму (СРО). В кінці діастоли в шлуночках може бути на 30—40 мл більше крові. Це резервний діастолічний об'єм (РДО). Таким чином, загальна ємкість шлуночка може бути збільшена до 170—180 мл. Використовуючи обидва резервні об'єми, шлуночок може довести систолічний викид до 130—140 мл. Після найсильнішого скорочення в шлуночках залишається близько 40 мл залишкового об' є м у (ЗО) крові.
УО
обох шлуночків приблизно однаковий.
Однаковим повинен бути і хвилинний
об'єм кровотоку (ХОК), що називається
серцевим викидом, хвилинним об'ємом
серця. Його
легко визначити, знаючи УО та ЧСС :
ХОК=УО
хЧСС.

У стані спокою у дорослого чоловіка ХОК дорівнює близько 5 л. За певних умов, наприклад, при виконанні фізичної праці, ХОК за рахунок збільшення УО і ЧСС може підвищуватись до 20—30 л. Максимальний приріст ЧСС залежить від віку людини.
Його приблизну величину можна визначити за формулою:
ЧССмакс = 220 — В, де В — вік (роки).
ЧСС збільшується за рахунок незначного скорочення тривалості систоли та істотного зменшення тривалості діастоли (табл. 12).
Надмірне скорочення тривалості діастоли супроводжуєтья зниженням КДЄ. Це в свою чергу призводить до зменшення УО. Найвища продуктивність діяльності серця молодої людини звичайно буває при ЧСС 150—170 за 1 хв.
Показники функції серця
Усі функціональні властивості серця можна проконтролювати. На сьогодні розроблено велику кількість методів, які дозволяють одержати об'єктивну характеристику стану серця, визначити його
активність і функціональні резерви. Вони детально описані в посібниках з кардіології. Тут ознайомимося лише з основами деяких із них.
Електрокардіографія
Електрокардіографія — графічний запис змін різниці електричних потенціалів, що виникають на поверхні тіла внаслідок діяльності серця.
Процес поширення потенціалу (хвилі деполяризації і реполяризації) можна умовно уявити як переміщення подвійного шару зарядів, розташованих на кордоні збудженої і незбудженої ділянок міокарда. Ці заряди однакові за величиною і протилежні за знаком. Вони перебувають на безкінечно малій відстані один від одного і позначаються диполем. Позитивний полюс диполя ( + ) завжди повернений у бік незбудженої, а негативний (—) - у бік збудженої ділянки міокардіального волокна. Диполь складає елементарну ЕРС . ЕРС диполя — векторна величина. Прийнято вважати, що напрямок вектора будь-якого диполя йде від його негативного полюса до позитивного.
При збудженні в серці одночасно виникає багато векто'^їв, які мають різні величину й напрямок. На ЕКГ реєструється сумарний (моментний) вектор, який визначається як алгебраїчна сума всіх векторів, що його складають. Таким чином, при записуванні ЕКГ напруга, яка реєструється між двома електродами на поверхні тіла, залежить від величини сумарного моментного вектора (ЕРС), питомого опору тканини тіла і орієнтації вектора стосовно відвідних електродів. Напруга пропорційна косинусу кута, який міститься між віссю диполя і віссю відведення. Вона буде найвищою в тих випадках, коли ці всі вісі паралельні одна до одної, і дорівнює 0, якщо вони перпендикулярні.
Величина зубців ЕКГ зворотно пропорційна квадрату відстані від електрода до серця як джерела ЕРС. Це означає, що чим далі розташований електрод від джерела струму, тим менша амплітуда зубців ЕКП Однак при віддаленні електродів більше ніж на
1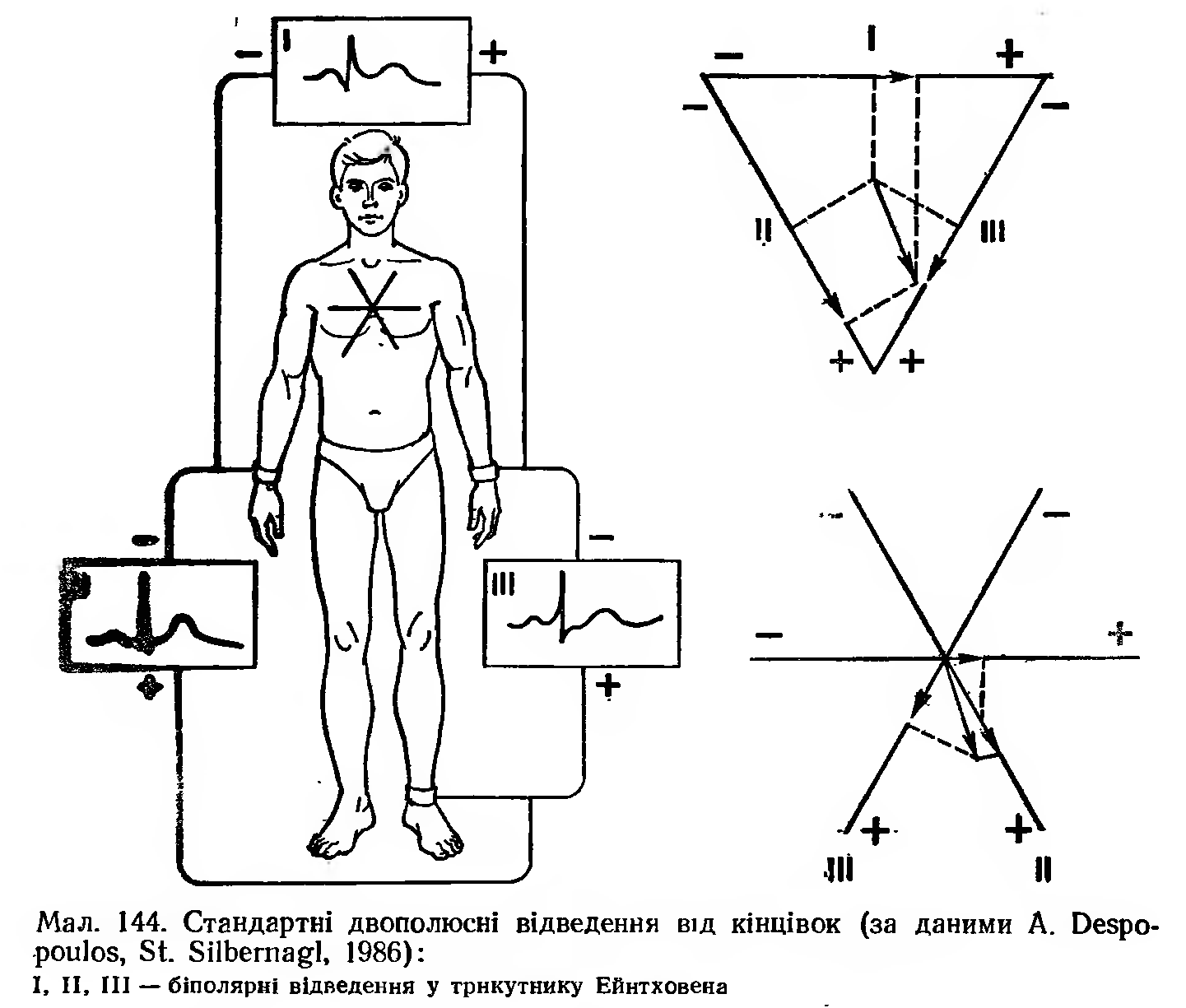 2
см від серця подальші зміни амплітуди
зубців будуть незначними.
2
см від серця подальші зміни амплітуди
зубців будуть незначними.
Реєстрація ЕКГ проводиться за допомогою електрокардіографів. При реєстрації ЕКГ використовують не менше як 12 відведень. Стандартні відведення від кінцівок запропонував у 1913 р. W. Einthoven (мал. 144). Це 3 двополюсні відведення: І — права рука (—)—ліва ( + ); II — права рука (—)—ліва нога ( + ); III —ліва нога ( + ) — ліва рука (—). Знаком (—) і ( + ) позначені позитивний і негативний полюси відведення. Лінія, що з'єднує 2 точки відведення, називається лінією відведення. Три стандартних відведення утворюють рівнобедрений трикутник — трикутник Ейнтховена, в центрі якого міститься серцевий єдиний диполь. Перпендикуляри, опущені із центра трикутника, ділять кожну лінію відведення на 2 частини — позитивну й негативну. Якщо мо-ментний вектор серця проектується на позитивну частину лінії відведення, реєструється позитивний зубець, спрямований вгору, якщо на негативну — негативний, спрямований вниз (мал. 145).
На прикладі «класичного» другого відведення розглянемо походження кожного із елементів ЕКГ. При аналізі ЕКГ звичайно звертають увагу на характер кожного з елементів, їх розташування на кривій, відхилення від ізоелектричної лінії (зубці), вираженість (амплітуду) відхилень та їх тривалість. Амплітуду ЕКГ-зубців визначають за величиною середніх серцевих векторів, а їх полярність — за орієнтацією середніх серцевих векторів. Інтервали ЕКГ характеризують швидкість деполяризації і реполяризації.
При
загальній діастолі серця реєструється
ізоелектрична лінія, яка свідчить про
відсутність різниці потенціалів між
окремими структурами серця. Зубець
Р
відповідає
періоду збудження передсердя. Амплітуда
його менша чи дорівнює 0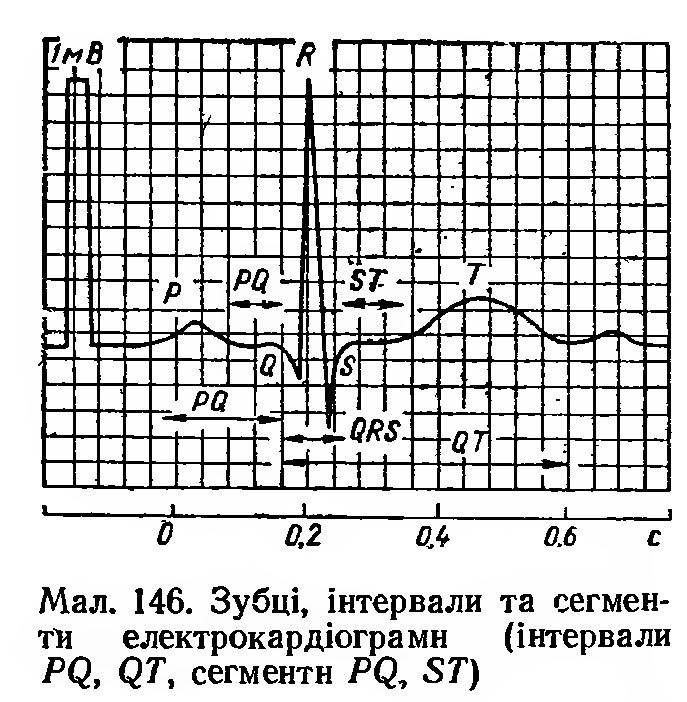 ,2
мВ, тривалість— 0,11 с. Хвиля реполяриза-ції
передсердь не помітна на ЕКГ через те,
що вона маскується наступними хвилями.
Середній вектор орієнтований униз,
ліворуч, дещо вперед чи назад. У нормі
у відведеннях І, II, аVF, V2—V6 зубець Р
завжди позитивний.
,2
мВ, тривалість— 0,11 с. Хвиля реполяриза-ції
передсердь не помітна на ЕКГ через те,
що вона маскується наступними хвилями.
Середній вектор орієнтований униз,
ліворуч, дещо вперед чи назад. У нормі
у відведеннях І, II, аVF, V2—V6 зубець Р
завжди позитивний.
Інтервал PQ вимірюється від початку зубця Р до початку комплексу QRS, тобто зубців Q чи R (якщо Q дорівнює 0), Він відображає час від початку деполяризації передсердь до почат-ку деполяризації шлуночків і характеризує швидкість проведення збудження передсердями, АВ-вузлом, пучком Гіса і його розгалуженнями. Його тривалість —0,1—0,21 с. У нормі що більша частота скорочень серця, то коротший цей інтервал.
Процес деполяризації шлуночків характеризується трьома векторами шлуночкового комплексу QRS — початковим, головним і кінцевим. Той вектор, що відповідає періоду формування зубця Q, орієнтований вперед праворуч угору чи вниз — залежно від положення серця. Він утворений початковим момент-ним вектором деполяризації міжшлуночкової перегородки. Зубець Q формується за рахунок збудження провідної системи шлуночків, близько розташованих кардіоміоцитів внутрішньої поверхні шлуночків, правого сосочкового м'яза та верхівки серця. Він має амплітуду меншу ніж 1/4 зубця R, тривалість — 0,04 с. У нормі реєструється в усіх стандартних і посилених однополюсних відведеннях від кінцівок і в грудних відведеннях. У відведеннях аVR може бути зареєстрований глибокий і широкий зубець Q.
Зубець R — головний вектор комплексу QRS. Він відображає процес подальшого поширення збудження міжшлуночковою перегородкою, міокардом правого і лівого шлуночків. Цей момент-ний вектор називають головним вектором серця, а лінію, яка проходить через нього до перетину з лінією І відведення,— електричною віссю серця. В нормі зубець R може реєструватись у всіх стандартних І посилених відведеннях. Головний вектор серця орієнтований ліворуч, назад і вниз або вгору — залежно від положення серця. У відведенні аVL зубець R іноді погано виражений або відсутній. У грудних відведеннях амплітуда зубця завжди збільшується, наростаючи від відведення V1 до відведення V4, а потім дещо зменшується у відведенні V5 і V6; іноді у відведенні V1 він може бути відсутнім. Тривалість зубця R становить 0,04 с. Під кінець зубця R збудженням охоплюються обидва шлуночки, за винятком невеликої частини основи лівого шлуночка.
Зубець S — кінцевий вектор деполяризації обох шлуночків. Він відображає деполяризацію в базальних відділах міжшлуноч-кової перегородки правого і лівого шлуночків. Вектор орієнтований назад, вгору і дещо праворуч. Амплітуда зубця S коливається у великих межах (залежно від відведення). Проекція вектора записується як негативний зубець S у більшості відведень, за винятком аVL і лівого грудного V6. У грудних відведеннях V2, V3 або V3 і V4 може дорівнювати зубцю R. Тривалість його — 0,06 с. Максимальна Тривалість шлуночкового комплексу QRS — 0,07— 0,09. Інтервал QT вимірюється від початку комплексу QRS до кінця зубця Т. Цей інтервал відображає швидкість деполяризації (QRS) і реполяризації (SТ) щлуночків. Його називають електричною систолою шлуночків. Тривалість його становить 0,35—0,40 с при частоті 75 скорочень за 1 хв.
Зубець Т відображає реполяризацію шлуночків. Середній моментний вектор орієнтований у тому самому напрямку, що й головний вектор серця — зубець R, Отже, полярність зубця Т збігається з напрямом зубця R, тобто він позитивний у відведеннях І, II, аVF, V4—V6, негативний — в аVR і негативний, двофазний або позитивний — у відведеннях III, аVL, V1—V3. Амплітуда зубця Т у відведеннях від кінцівок не перевищує 0,5— 0,6 мВ, у грудних відведеннях—1,5—1,7 мВ, тривалість — 0,16— 1,24 с.
Інтервал між зубцями Т і новим зубцем Р відповідає періоду електричної діастоли серця.
Окрім інтервалів, протягом серцевого циклу на ЕКГ відображаються сегменти, для яких не характерна різниця потенціалів — Ці ділянки ЕКГ розташовані на ізолінії. Сегмент PQ відображає період, койи передсердя повністю деполяризовані. Вимірюється він від кінця зубця Р до початку зубця Q. Сегмент ST — відрізок ізолінії від кінця комплексу QPS до початку зубця Т. Він відповідає періоду повної деполяризації обох шлуночків. У нормі сегмент ST у відведеннях від кінцівок лежить на ізолінії (±0,5 мВ). У грудних відведеннях V1—V3 відхилення сегмента вгору не повинно перевищувати 2 мм, а у відведеннях V4—V6 — вниз не більше 0,5 мм.
Електрична вісь серця. Проекцію середнього результативного вектора QRS на фронтальну площину називають середньою електричною віссю серця (А QSR). Положення електричної осі серця в шестивісьовій систолі Бейлі виражається величиною кута альфа (а), утвореного електричною віссю серця і позитивною половиною осі І відведення . У нормі положення електричної осі приблизно відповідае його анатомічній осі.
