
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 2. Шапошников Ю.Г
..pdfДоступ к бедренной артерии для наложения шва или других манипуляций может быть выполнен на разных уровнях: в бедренном (скарповском) треугольнике, по середине бедра, где артерию обна руживают под портняжной мышцей, а также в канале аддукторов.
9.5.2. Остеосинтез переломов диафиза бедренной кости
Интрамедуллярный антеградный остеосинтез закрытых переломов диафиза бедренной кости. Операцию выполняют под общим обез боливанием. Репозицию осуществляют на ортопедическом столе. Осуществляют рентгенологический контроль, лучше всего с помощью электронно-оптического преобразователя.
В области вершины большого вертела производят продольный разрез кожи, подкожной клетчатки и фасции. Волокна средней и малой ягодичных мышц, а также напрягателя широкой фасции бедра раздвигают по ходу раны. Разрез должен быть достаточно широким.
Обнажают вершину большого вертела. На его внутренней стороне специальным шилом формируют канал, через него вводят проводник, который проводят за плоскость перелома в дистальный фрагмент. Осуществляют рентгенологический контроль.
По проводнику забивают стержень Кюнчера. Длина стержня должна быть определена по здоровому бедру. Дистальный конец штифта размещают на 3—4 см проксимальнее суставной щели. Проксимальный конец штифта не должен выстоять над вершиной большого вертела больше чем на 1 см, чтобы не ограничивать отведение бедра в период реабилитации. Рану в зоне большого вертела послойно ушивают. Дренаж устанавливают на 24 ч. Ко нечность оставляют на шине Белера без вытяжения. После зажив ления раны больному разрешают ходить с помощью костылей. Стер жень удаляют через год после операции при наличии четких при знаков консолидации перелома.
Интрамедуллярный ретроградный остеосинтез перелома диа физа бедренной кости массивным четырехгранным штифтом ЦИТО. Для выполнения закрытого остеосинтеза бедренной кости в некоторых случаях может потребоваться гораздо больше времени, чем для открытого остеосинтеза. При этой операции необходимо строго соблюдать требования асептики.
Обезболивание общее, по ходу операции производят переливание крови. Положение больного на здоровом боку. Доступ наружнобоковой.
Производят разрез кожи и подкожной клетчатки, ориентируясь по диафизу бедра и уровню перелома. Длина разреза 15—20 см. Рану изолируют от кожных покровов. Широкую фасцию бедра рассекают по ходу раны. Разъединяют волокна четырехглавой мыш цы бедра между ее наружной, прямой и промежуточной порциями. Рассеченные сосуды должны быть прошиты. Проникают в зону перелома. Широким распатором освобождают дистальный отломок
312
бедренной кости, приподнимают его и выводят в рану однозубым острым крючком, затем под него подводят широкую салфетку-дер жалку. Аналогичную манипуляцию проводят с проксимальным от ломком.
Для введения массивного штифта ЦИТО, диаметр которого под бирают индивидуально (от 10 до 16 мм), в проксимальном и дистальном отломках рассверливают костномозговой канал. Развертка должна проникнуть в вертельную ямку.
В проксимальный отломок ретроградно забивают четырехгранный штифт. Необходимо, чтобы диаметр сверла соответствовал диаметру штифта. При слишком узком канале может произойти заклинивание штифта и даже перелом диафиза бедра. При слишком широком канале фиксация отломков будет недостаточно жесткой. Во время выведения проксимального конца штифта в рану необходимо следить за тем, чтобы штифт не касался кожных покровов: для этого ис пользуют специальную «ложку».
Отломки репонируют и удерживают с помощью костодержателей в заданном положении. Пользуясь специальной насадкой, забивают штифт в дистальный отломок. В этот момент один из помощников хирурга должен создать противоупор, чтобы предупредить разобще ние отломков по длине. Над вершиной большого вертела оставляют конец штифта длиной 1,0—1,5 см для последующего удаления стер жня. Рану послойно ушивают, установив дренажи на 24 ч. Конеч ность укладывают в деротационную шину или на шину Белера.
Имеются сообщения об эффективности применения стержней Эндера при остеосинтезе переломов бедра в средней трети. Можно также произвести накостный остеосинтез с помощью прочных ти тановых пластин достаточной длины.
При наличии крупного осколка его фиксируют серкляжными швами или накладывают кольца Роднянского. При переломах диа физа бедренной кости могут быть применены аппараты Илизарова, Калнберза, Волкова—Оганесяна.
9.6.ПЕРЕЛОМЫ БЕДРА В ОБЛАСТИ КОЛЕННОГО СУСТАВА
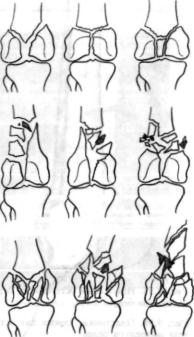
Выделяют следующие основные варианты внутри- и околосуставных переломов дистального конца бедренной кости (рис. 9.52 — 9.54): переломы в зоне метафиза (поперечные, косые, раздробленные), переломы в зоне эпифиза (изолированные переломы наружного или внутреннего мыщелка без смещения или со смещением, переломы обоих мыщелков во фронтальной плоскости); переломы, захваты вающие мыщелки и мстафизарную зону с медиальной или лате ральной стороны. Особую трудность при лечении представляют раз дробленные надмыщелковые переломы с разрушением одного или обоих мыщелков бедра.
При надмыщелковых переломах иногда отдают предпочтение консервативным методам лечения: скелетному вытяжению с по следующей иммобилизацией ортезом для сохранения ранних дви-
313
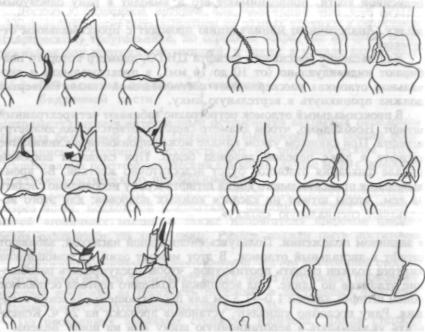
Рис 9.52. Варианты переломов в зоне дистального метафиза бедренной кости.
Рис 9.53. Варианты переломов в зоне дистального эпифиза бедра.
жений в коленном суставе. С. Neer и соавт. рекомендуют ске летное вытяжение завершать иммобилизацией длинной гипсовой повязкой.
Сама по себе длительная иммобилизация коленного сустава не благоприятно сказывается на его функции: тонкие структурные изменения возникают в хряще даже после кратковременной иммо билизации. Это показано в эксперименте с использованием метода сканирующей электронной микроскопии.
Возрастает интерес специалистов к лечению внутри- и околосу ставных переломов дистального конца бедренной кости оператив ными методами.
При переломах дистального эпиметафиза бедренной кости и про ксимального конца большеберцовой кости в последние годы широко используют аппараты внешней фиксации. По данным зарубежных авторов, при переломах в зоне коленного сустава наиболее широко применяется открытая точная репозиция внутрисуставных перело мов.
С целью фиксации отломков применяют легкомоделируемые пла стинки Мое (рис. 9.55).
314
К. Jones предложил компресси рующую пластинку для остеосинтеза мыщелков бедренной кости, в которые вводят винты для губчатой кости, а в диафизарную часть пла стинки — обычные винты для кор тикальной кости. Известна также монолитная угловая пластинка с овальными отверстиями в диафизарной части конструкции Элиота (рис. 9.56).
9.6.1. |
Оперативные |
|
|
|
|
|
вмешательства |
в области |
|
||||
коленного |
сустава |
|
|
|||
Операции при надмыщелковых и |
|
|||||
Т-образных переломах бедренной |
|
|||||
кости. Положение больного на спи |
|
|||||
не. Обезболивание |
общее. Доступ |
|
||||
наружнобоковой. |
|
|
|
|
|
|
Разрез начинают |
от наружного |
|
||||
надмыщелка бедра |
и |
продолжают |
|
|||
в проксимальном |
направлении на |
|
||||
15—17 |
см. Рассекают |
кожу, |
под |
Рис 9.54. Варианты эпиметафизар- |
||
кожную |
клетчатку |
и |
фасцию |
бед |
ных переломов дистального конца |
|
ра. Проводят гемостаз. Рану |
изо |
бедренной кости. |
||||
лируют от кожных покровов. В зо ну перелома проникают через мышечные волокна наружной пор
ции четырехглавой мышцы бедра. Широким распатором осторожно высвобождают дистальный отломок бедренной кости и выводят его в рану острым однозубым крючком. Под проксимальный отломок подводят лопатки Буяльского. Из зоны перелома удаляют остатки гематомы. Линию перелома очищают от интерпонированных фраг ментов и мягких тканей. Отломки сопоставляют.
Фиксацию проводят пластинкой, способной удержать отломки на период консолидации. Это может быть мощная титановая кон струкция, созданная в ЦИТО, или Г-образная пластинка типа АО. В последние годы в ЦИТО применяют диафизарную пластинку в сочетании с цанговым винтом. Ее вводят через кортикальную пластинку в надмыщелковой зоне в направлении внутреннего мы щелка бедра. Таким образом можно соединить отломки при Т- образном переломе. Затем головку винта с помощью специальной шайбы и винта жестко соединяют с диафизарной пластинкой, которую фиксируют к диафизу бедренной кости. При жесткой фиксации в послеоперационном периоде гипсовую иммобилизацию не применяют.
Рану по наружной поверхности бедра ушивают наглухо. Дренаж из силикона обычно вводят на 24 ч. Открытая репозиция надмы-
315
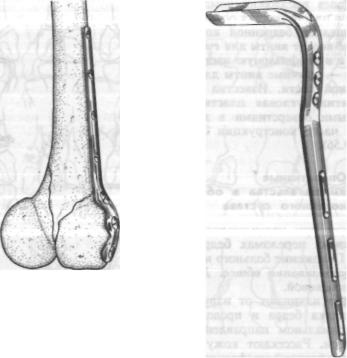
Рис. 9.55. Накостный остеосинтез перелома мыщелков бедра.
Рис. 9.56. Пластинка Элиота для остеосинтеза мыщелков бедра.
щелкового перелома бедренной кости может быть завершена нало жением одного из аппаратов для чрескостного компрессионного остеосинтеза (Волкова — Оганесяна, Илизарова, Калнберза и др.). При Т-образных переломах при этом требуется дополнительная фиксация спицами с упорными площадками.
Операции при внутрисуставных переломах. В случае внутрису ставного перелома дистального конца бедренной кости необходимо тщательно восстановить суставную поверхность, что является мерой профилактики деформирующего артроза.
Обезболивание общее. Положение больного на спине. Широкий внутрисуставной доступ Пайра.
После вскрытия синовиальной оболочки сустава мобилизуют су хожилие прямой мышцы бедра. Этот тип операции позволяет мо билизовать надколенник и сместить его кнаружи. Поврежденный мыщелок бедра репонируют. Осуществляют провизорную фиксацию двумя спицами Киршнера. Затем высверливают два канала для фиксации мыщелка цанговыми винтами. Могут быть использованы два основных типоразмера цанговых винтов Шестерни: в губчатую кость вводят винт, диаметр которого составляет 6 мм, а проксимальнее — винт диаметром 4,5 мм (рис. 9.57). Проксимальный винт проходит через кортикальную часть отломов. Применение двух цан говых винтов обеспечивает надежную фиксацию отломков без до полнительной внешней иммобилизации. При установке цанговых
316
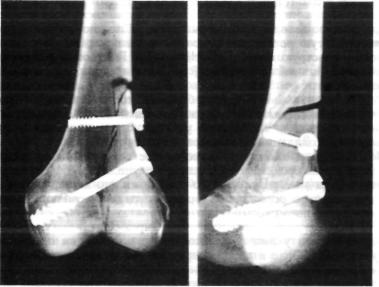
Рис. 9.57. Модель перелома мыщелка бедра. Остеосинтез двумя цанговыми фикса торами.
винтов необходимо высверлить соответствующие каналы и тщательно измерить их длину с помощью спицы Киршнера.
Остеосинтез мыщелков бедра при вертикальной линии перелома или при смещении только одного мыщелка может быть выполнен после закрытой репозиции. Для осуществления этой операции больного укладывают на ортопедический стол с тазовой подставкой. Стопу фиксируют к тракционному устройству стола. Производят вытяжение по длине, что позволяет добиться репозиции перелома без вскрытия сустава. Получают рентгеновские снимки в двух проекциях. Для провизорной фиксации вводят две спицы Кирш нера. По наружной поверхности бедра, сразу же над уровнем прикрепления капсулы сустава, производят разрез кожи, подкож ной клетчатки, фасции длиной 5—6 см. Освобождают площадку в зоне наружного мыщелка бедра на 5 мм проксимальнее места прикрепления наружной боковой связки коленного сустава. Свер лят каналы под цанговые винты. Подбирают соответствующие по длине цанговые винты и вводят их с помощью специальной от вертки в каналы, создавая компрессию по плоскости перелома. Установку винтов завершают введением стопорящих стержней со специальной резьбой. Рану ушивают наглухо послойно. Производят контрольную рентгенографию. Конечность укладывают на шину Белера или в деротационную шину. В раннем послеоперационном периоде рекомендуют активные и пассивные движения в коленном суставе.
317
J.Giles и соавт. применили винты для губчатой кости в сочетании
снакостной пластинкой при остеосинтезе надмыщелковых переломов бедра. Многие авторы при надмыщелковых переломах бедра произ водят открытую репозицию отломков и их внутреннюю фиксацию разными конструкциями. К. Shelbourne и F. Brueckmann рекомен дуют применять гибкие стержни Rush для фиксации надмыщелковых переломов.
М.Stewart и соавт. в группе больных, состоящей из 69 человек
спереломами дистального конца бедренной кости, хорошие и от личные результаты наблюдали у 54%. В то же время у трети больных консолидации переломов не наступило.
М.Shatzker и соавт. при остеосинтезе конструкциями, разрабо танными швейцарскими ортопедами, получили в 75% случаев хо рошие и отличные результаты. У лиц пожилого и старческого воз раста в связи с остеопорозом результаты оперативного лечения оказались намного скромнее.
L.Kalmert отметил, что при над- и чрезмыщелковых переломах бедренной кости у лиц пожилого возраста фиксации пластинками Блаунта, АО, Жюде и др. при хрупкой кости дает неудовлетвори тельные результаты. Поэтому авторы разработали методику фикса ции на основе эластичных стержней и винтов для губчатой кости.
У52 оперированных больных получены хорошие результаты. Кон струкция имеет значительные преимущества перед конструкциями АО и Rush. H. Umthoff и соавт. отмечают важную роль жесткости фиксации отломков.
Л.И. Петухова и соавт. наблюдали 258 больных с внутрисустав ными переломами дистального конца бедренной кости и прокси мального конца болыпеберцовой кости. У 25 из них переломы были несросшиеся. Десяти больным проведена корригирующая остеотомия бедра, трем — межмыщелковая остеотомия болыпеберцовой кости выше прикрепления собственной связки надколенника. У 12 больных произведены восстановительные операции: репозиция в сочетании с фиксацией болтом (3), чрезмыщелковая остеотомия болыпебер цовой кости при варусной деформации (3), артропластика (3), артродез (1), операция Ситенко (2).
S.Gansewitz и М. Hohl считают, что при нерепонированных пе реломах в зоне коленного сустава необходимо оперативное лечение, причем методы остеосинтеза должны обеспечивать настолько проч ное соединение отломков, чтобы начать ранние, через 2—3 нед после операции, движения в коленном суставе.
В. Буаравонг проанализировал данные лечения внутрисуставных переломов мыщелков бедренной кости у 104 больных. Большинство пострадавших (60,5%) были в наиболее трудоспособном возрасте (21—50 лет). Повреждение латерального мыщелка встречалось в 4 раза чаще, чем медиального. Открытые переломы были только у 6 больных. Консервативное лечение проведено 73% больных, а 27% — оперативное вмешательство: остеосинтез пластинками (2 больных), винтами-болтами (5), спицами (1), спицами с упорными площадками (5), аппаратами для чрескостного остеосинтеза (10 больных). При
318
консервативном лечении хорошие результаты получены в 80% слу чаев, удовлетворительные — в 18%, неудовлетворительные — в 2% случаев. Результаты оперативного лечения были более скромные: хорошие — в 59% случаев, удовлетворительные — в 29,5%, неу довлетворительные — в 11,5% случаев.
Т. Мооге и соавт. оценили результаты лечения 30 больных с надмыщелковыми переломами бедра с осложненным течением после открытой репозиции и остеосинтеза. У 17 больных перелом был открытым. Применялись разные, чаще L-образные, фикса торы с углом между мыщелковым и диафизарным компонентами 95°. У 16 больных переломы не срослись, у 10 образовался асептический некроз, у 6 — инфицированный псевдоартроз. Наи более ярким клиническим проявлением в этой группе больных были ограничения движений в коленном суставе. При инфицированных ложных суставах после удаления металлоконструкций и хирурги ческой обработки осуществляли фиксацию аппаратами для чрескостного остеосинтеза. Это требование надежной фиксации отломков при внутри- и околосуставных переломах совпадает с мнением ряда отечественных авторов, высказывавшихся еще в 50-х годах о необ ходимости устойчивого остеосинтеза после открытой репозиции.
При небольших остеохондральных фрагментах мыщелков бедра целесообразен остеосинтез погружным винтом с резьбовой головкой. Этот винт ранее использовался для остеосинтеза ладьевидной кости запястья.
Г. А. Илизаров и его последователи в 50—80-х годах накопили большой клинический опыт компрессионно-дистракционного остео синтеза, в частности при внутри- и околосуставных переломах в зоне коленного сустава. Метод дает хорошие результаты. Зарубежные специалисты применяют для этих целей стержневые аппараты Ваг нера, Хоффмана и др.
Таким образом, при переломах дистального эпиметафиза бед ренной кости, которые с переломами мыщелков больше-берцовой кости составляют 8—10% от всех внутрисуставных переломов, все в большей мере поляризуются методы лечения от строго консерва тивного до активного хирургического вмешательства в зависимости от типа перелома, степени смещения и стабильности отломков после репозиции. Важную роль при этом играют возрастной фактор и прочность травмированной кости.
9.7.ПЕРЕЛОМЫ НАДКОЛЕННИКА
Н. П. Новаченко, подводя итоги многолетней практики лечения по вреждений в зоне коленного сустава, отмечал, что переломы над коленника составляют 1,5% от всех переломов костей скелета. Возможны разные варианты перелома надколенника: поперечные, продольные, оскольчатые. Открытые переломы возникают вследствие прямого воздействия повреждающего фактора. При переломах без смещения обычно применяют гипсовую хорошо моделированную повязку на 2—3 нед.
319
При значительном расхождении отломков очевидность остеосинтеза не вызывает сомнений. Из классических методов применяют проволочный шов Пайра, костный шов Омбредана, серкляж по Бергеру. Р. Р. Вреден производил пластику собственной связки над коленника. Томпсон рекомендовал удалять мелкие фрагменты при переломе надколенника.
С. Motta и соавт. за период 1962—1981 гг. оперировали 427 больных с переломами надколенника. У 214 пострадавших переломы были оскольчатые, у 40% — простые поперечные, у 18,5% — раздробленные вершины надколенника, у 1,65% —-• оскольчатые переломы основания надколенника. Выделена группа больных с крупнооскольчатыми переломами, доступными остеосинтезу. Боль шинство пострадавших оперированы с применением техники Ассо циации швейцарских ортопедов. Частичная пателлэктомия произ водилась при оскольчатых переломах вершины надколенника. Пол учены хорошие результаты, которые по клиническим данным, были значительно лучше, чем можно было ожидать по результатам рен тгенографии.
Операции при переломе надколенника. Показания — расхож дение отломков более чем на 3—5 мм, что свидетельствует о полном разрыве соединительнотканных волокон сухожильного аппарата че тырехглавой мышцы бедра. Положение больного на спине. Обезбо ливание общее.
Разрез кожи начинают на 3—4 см проксимальнее верхнего полюса надколенника, огибают надколенник с медиальной стороны и за вершают разрез на 2—3 см дистальнее нижнего полюса надколен ника. По ходу кожного разреза рассекают подкожную клетчатку и фасцию. Наружный лоскут отсепаровывают единым блоком и сме щают кнаружи. Этот этап операции позволяет открыть доступ к надколеннику и его связочному аппарату по медиальной и лате ральной поверхностям.
Отломки надколенника осторожно разводят. Из сустава удаляют остатки гематомы, промывают его раствором новокаина. Отломки надколенника репонируют с помощью однозубых крючков. Накла дывают круговой лавсановый шов. Затем восстанавливают боковые поддерживающие связки надколенника. Рану послойно ушивают. Накладывают гипсовую лонгетную повязку в положении разгиба ния. Фиксация может быть осуществлена также по методам АО двумя спицами и проволочным швом. Это позволяет проводить раннее функциональное лечение. При всех методах остеосинтеза точность репозиции отломков надколенника контролируют через сустав.
Наиболее стабильные результаты обеспечивают остеосинтез стя гивающей проволочной петлей по Веберу. Важным моментом этой операции является введение в костные отломки надколенника двух спиц параллельно хрящевой поверхности и как можно ближе к ней. Включение в систему фиксации двух спиц предупреждает угловое смещение отломков, которое может наступить при использовании простого серкляжа.
320
При поперечных переломах надколенника со смещением может быть применен метод чрескостного остеосинтеза с фиксацией спиц в одном кольце аппарата Илизарова. При этом методе важны тща тельный контроль за состоянием мягких тканей вокруг спиц и профилактика нагноения.
P. Rae и Z. Rhasawneh сообщили об остеохондральных переломах надколенника. Это особый вид перелома, он требует нестандартного подхода в лечебной тактике. Авторы применили винт Герберта с резьбовой головкой, погружаемой в хрящ, что позволяет прочно фиксировать остеохондральные отломки после их репозиции. По вторной операции для удаления винта не требуется.
9.8. ПЕРЕЛОМЫ ПРОКСИМАЛЬНОГО КОНЦА БОЛЬШЕБЕРЦОВОЙ КОСТИ
Переломы мыщелков болыпеберцовой кости, по данным Харьков ского института ортопедии и травматологии, составляет 8,9% от всех переломов костей голени. По частоте на первом месте стоят переломы наружного мыщелка, затем обоих мыщелков. Реже встре чаются оскольчатые переломы внутреннего мыщелка болыпеберцо вой кости.
G. Hirsch и L. Sullivan в эксперименте выявили тенденцию воз никновения компрессионных переломов проксимального конца большеберцовой кости при положении сгибания. Откалывание мыщелка, по мнению авторов, происходит чаще в разогнутом положении конечности. Подобную закономерность в клинике наблюдал S. Foltin. Это правило может иметь исключения при воздействии значитель ных разрушающих усилий.
При выборе метода лечения и оценке результатов при переломах проксимального эпиметафиза болыпеберцовой кости учитывают ха рактер перелома, возраст пострадавшего, общее состояние, а также степень остеопороза.
Т. Moore выделяет 5 типов переломов данной локализации:
I т и п (встречается наиболее часто) — перелом внутреннего мыщелка болыпеберцовой кости (линия перелома на прямой про екции проходит в сагиттальной плоскости вертикально, начинаясь у медиального края межмыщелкового возвышения). Большой фраг мент внутреннего мыщелка болыпеберцовой кости нестабилен, сме щается дистально и нуждается в фиксации;
II т и п — в отломок включено межмыщелковое возвышение, при этом наблюдаются клинические проявления нестабильности ко ленного сустава, характерные для повреждения крестообразных свя зок;
III т и п — отрывной перелом по краю одного из мыщелков; IV т и п — вдавленный (компрессионный) перелом «плато» боль-
шеберцовой кости (перелом часто раздробленный);
V т и п (редкий и чрезвычайно неустойчивый) — четырехфрагментарный перелом мыщелков, оба мыщелка разобщены между собой и отделены от крупного дистального фрагмента.
11—1284 |
321 |
