
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 2. Шапошников Ю.Г
..pdf
Рис 9.44. Модель межвертельного перелома. Фиксация стержнями для перкутанного остеосинтеза.
а — до нагрузки; б — после испытаний на стенде.
Рис. 9.45. Схема размещения спиц и их одномоментной фиксации в блоке.
Близким по функциональному назначению к методике Эндера является остеосинтез дугообразным стержнем Лециуса.
Таким образом, интрамедуллярное штифтование по Эндеру, Кюнчеру, Харрису, Лециусу теоретически имеет преимущества перед накостными конструкциями, так как при интрамедуллярном введе нии фиксаторов они располагаются наиболее близко к оси нагрузки.
302
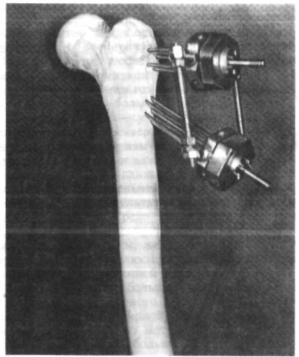
Рис. 9.46. Модель чрезвертельного перелома: полифасцикулярный остеосинтез.
Кровопотеря во время операции незначительная, риск инфекции невелик, хотя достаточно высок процент консолидации перелома. Практически отмечается довольно значительный удельный вес ос ложнений: трудности во время введения фиксаторов, боль и тугоподвижность в коленном суставе, протрузия проксимального конца фиксатора в тазобедренный сустав, возникновение варусной дефор мации после операции вследствие вколачивания отломков, развития чрезмерной наружной ротации конечности, надмыщелковые пере ломы бедра на уровне введения стержней, миграция стержней, сосудистые нарушения.
При стабильных вариантах межвертельного перелома эффектив ной операцией является остеосинтез цанговым фиксатором (9.42; 9.43). Предварительно проведенные биомеханические испытания и опыт применения этого вида остеосинтеза при переломах шейки бедра убеждают в малой травматичности подобного вмешательства у лиц пожилого и старческого возраста.
Остеосинтез двумя цанговыми фиксаторами обеспечивает про чную фиксацию отломков при вертельных переломах.
Малотравматичной является фиксация при межвертельном пе реломе 4 стержнями с разношаговой резьбой (рис. 9.44). Смещение фрагментов отмечено после нагрузки 1,90 кН.
303
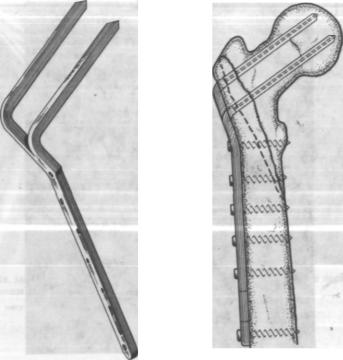
Рис. 9.47. Двубраншевая монолитная конструкция.
Рис. 9.48. Схема размещения двубраншевой конструкции при чрезвертельно-подвер- тельном переломе.
Нами совместно с проф. Д. И. Черкес-Заде разработан и осуще ствлен на практике метод чрескостного полифасцикулярного остеосинтеза при нестабильных типах переломов проксимального конца бедренной кости. На рис. 9.45 представлена схема размещения спиц в проксимальном конце бедра и в блоке наружной фиксации, на рис. 9.46 — модель чрезвертельного перелома, остеосинтез системой из двух блоков. Полифасцикулярный чрескостный остеосинтез ис пользован в клинике неоднократно.
Применение двубраншевой конструкции при сложных типах пере ломов (рис. 9.47; 9.48) обеспечивает стабильную фиксацию отломков.
По мнению W. Pun и соавт., представляет интерес применение костного цемента в дополнение к остеосинтезу металлическими конструкциями для фиксации отломков при нестабильных типах чрезвертельных переломов с дефектами костного вещества по за днему краю межвертельной зоны. Стабилизация отломков и запол нение костного дефекта позволяют рано нагружать оперированную конечность, хотя само по себе применение костного цемента сопря жено с увеличением риска раневой инфекции.
304
V
W. Pun и соавт. при чрезвертельных переломах производили вальгизирующую остеотомию по Sarmiento, костные дефекты запол няли костным цементом, а для остеосинтеза использовали монолит ную конструкцию. Все оперированные 69 больных (средний возраст 78 лет) начали рано ходить после операции. Угол иссекаемого клина в бедренной кости для вальгизации составлял 30°. В течение первых 3 мес умерли 7 больных. Через год из 42 больных результат лечения оценен как отличный у 10 больных, хороший — у 20, удовлетво рительный — у 10, плохой — у 2 больных.
При межвертельных и чрезвертельных переломах у ряда лиц по резко ограниченным показаниям может быть выполнено однопо люсное эндопротезирование и даже тотальное эндопротезирование тазобедренного сустава. По данным М. Stern и A. Angerman, при оскольчатых переломах вертельной зоны в 94% случаев (105 боль ных) получены хорошие результаты: больные возвращены к предтравматическому статусу. Среди осложнений отмечались боль в области вершины ножки эндопротеза, эрозии хряща вертлужной впадины, инфицирование раны, желудочное кровотечение, эмболия легочной артерии. Для однополюсного протезирования был применен эндопротез Leinbach с удлиненной ножкой.
Особое место в лечении больных с вертельными переломами занимают методы чрескостного остеосинтеза, разработанные Г. А. Илизаровым. Благодаря малой травматичности они значитель но превосходят остеосинтез по методу Эндера, позволяя в то же время быстро активизировать больных с нагрузкой оперированной конечности.
При анализе результатов лечения следует учитывать не только отдаленные результаты у выживших больных, но сравнивать и уровень летальности как в ближайшие, так и в отдаленные сроки.
В. White и соавт. отметили, что после консервативного лечения больных с чрезвертельными переломами летальность составляет 33,7%, после оперативного — 12%. Они наблюдали 126 больных с чрезвертельными переломами, которые составили 52% от всех больных с переломами проксимального конца бедренной кости. Из этой группы 122 больных были оперированы. Степень риска ле тального исхода резко возрастает при выраженном остеопорозе, а также при проведении операции позже 24 ч после травмы. Летальность в группе с низким риском составила 8%, с высоким
-49,4%.
Таким образом, широкий диапазон разработанных методов ле чения больных с переломами в вертельной зоне позволяет добиваться положительных результатов у значительного большинства. Опера тивное лечение способствует снижению госпитальной летальности, облегчает уход за больными и сокращает сроки их пребывания в стационаре.
305
9.4.ПОДВЕРТЕЛЬНЫЕ ПЕРЕЛОМЫ
Исторически сложилось так, что оперативное лечение больных с переломами подвертельного типа часто бывало неудачным вследствие плохой фиксации. Нередко это было обусловлено большими усили ями мышц, действующих в зоне проксимального конца бедренной кости, наличием оскольчатых переломов, нестабильностью отломков на границе между губчатой и кортикальной костью. По мнению R. Zickel, последнее обстоятельство объясняет длительные сроки фиксации, необходимые для достижения консолидации. Если боль ных не оперируют, то у большинства из них отмечается замедленная консолидация или несращение перелома, а также летальность от 20 до 40%.
При подвертельных переломах оперативная тактика во многом зависит от типа перелома. Известна классификация подвертельных
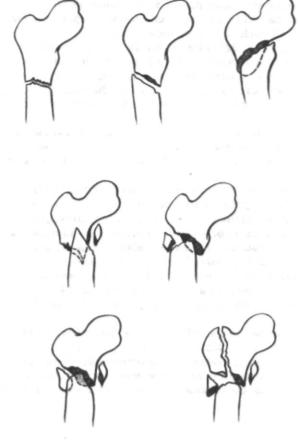
Рис. 9.49. Типы подвертельных переломов. Объяснение в тексте.
306
переломов F. Seinsheimer (рис. 9.49): I тип — переломы в подвер тел ьной зоне без смещения; II типа — двухфрагментный перелом: а) поперечный; б) косой перелом с малым вертелом на проксималь ном фрагменте; в) косой перелом с малым вертелом на дистальном фрагменте; III тип — трехфрагментные переломы: а) малый вертел представлен в виде свободного фрагмента; малый вертел связан с проксимальным фрагментом, третий осколок лежит по наружной поверхности; IV тип — оскольчатые переломы с 4 или 5 фрагмен тами; V т и п — подвертельно-чрезвертельные переломы.
W. Thomas и R. Villar для остеосинтеза подвертельных переломов применили конструкцию для интрамедуллярного остеосинтеза, раз работанную Zickel в 1967 г. При сравнении результатов лечения с помощью указанной конструкции и остеосинтеза трехлопастным гвоздем в сочетании с диафизарной пластинкой Мак Лафлина от мечали большую стабильность отломков при интрамедуллярном раз мещении конструкции, хотя оперативное вмешательство по его ус тановке более травматично. Авторы сравнили результаты в двух равных по числу больных группах — с накостным и интрамедуллярным остеосинтезом указанными конструкциями. Летальность в 1-й группе составила 9,6%, во 2-й — 5,8%. В 1-й группе нагрузку на конечность разрешали на 8 дней раньше. При установке блоки рующего винта на уровне вертелов требуется обязательно применять электронный оптический преобразователь рентгеновских лучей.
М. Ruff и L. Libbers оперировали 72 больных с подвертельными переломами. Операции выполняли в течение первых 12—24 ч после травмы. Применяли телескопические конструкции. Винт устанав ливали строго по оси шейки бедра. Полная нагрузка конечности разрешалась в сроки от 6 нед до 12 мес. При нестабильных переломах с медиальным фрагментом имело место смещение отломков в зоне перелома, что указывает на невозможность удержания отломков в репонированном положении даже мощной конструкцией при отсут ствии опоры по медиальному кортикальному слою бедренной кости.
Н. Malkawi также отметил значительные трудности при лечении подвертельных переломов по сравнению с другими видами повреж дений проксимального конца бедренной кости. Даже при фиксации гвоздем в сочетании с диафизарной пластинкой наблюдали высокий уровень несращений перелома с последующими усталостными из менениями и разрушениями металлической конструкции. В 23 из 38 случаев в дополнение к остеосинтезу металлической конструкцией производили пластику аутотрансплантатом из крыла подвздошной кости. Консолидация наступала у всех больных в сроки до 6 мес.
P. Wile и соавт. отметили, что летальность при оперативном лечении больных с подвертельными переломами составляет 10— 20%, при консервативном — 20—40%, осложнения в связи с не совершенством применяемых конструкций — около 20%. Авторы проанализировали результаты оперативного лечения 25 больных с подвертельными переломами. Применяли телескопические конст рукции с диафизарной накладкой. Консолидация наступала в сред нем через 3,6 мес. Больных рано активизировали (после снятия
307
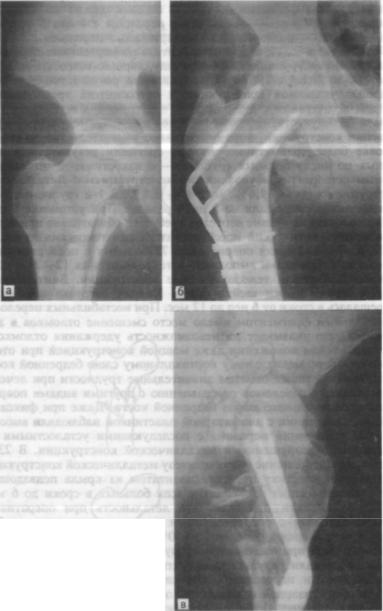
Рис. 9.50. Чрезвертельно-подвер тельный перелом. Рентгенограм
а — до лечения, остеосинтез двубраншевой монолитной конструк цией; б — прямая проекция; в — боковая проекция.
308
швов). Вальгизирование проксимального фрагмента резко улучшало биомеханику в зоне тазобедренного сустава и уменьшало нагрузку на конструкцию.
Т. Scherfel разработал оригинальный вариант интрамедуллярного стержня для остеосинтеза при вертельных переломах бедра. В про ксимальном отделе на стержне имеются 3 лопасти, которые пре дупреждают ротационные и угловые отклонения проксимального фрагмента. Края лопастей заострены так, что они могут проникать
вкость без предварительных насечек долотом. Проведенные био механические исследования показали, что деформация в зоне «пе релома» при остеосинтезе таким стержнем наступает при нагрузке 4,4 кН. Для сравнения можно отметить, что при остеосинтезе штиф тами Эндера аналогичная деформация развивается при нагрузке 0,97 кН. Консолидация перелома наступала в сроки от 3 до 5 мес. Больные были в состоянии начать рано ходить, приступая на опе рированную конечность.
P.Ungar и соавт. отмечают, что при подвертельных переломах консервативное лечение взрослых больных следует проводить только
втех случаях, если оперативное вмешательство противопоказано по общесоматическим отклонениям. При остеосинтезе авторы при меняли пластинку Mancini в сочетании с винтом Putti у 29 больных. Использовали также монолитную пластинку с шеечно-диафизарным углом 130°. Из 24 оперированных у 2 больных развился ложный сустав.
При подвертельных переломах используют также гибкие штифты Эндера. Число осложнений при этом бывает значительным. Метод может быть рекомендован только лицам в крайне тяжелом состоянии, которые не могут перенести другой вид оперативного вмешательства. Наилучшие результаты достигнуты при использовании монолитной конструкции с шеечно-диафизарным углом 130°.
W. Debozi и соавт. оперировали 78 больных с подвертельными переломами. Важными факторами, определяющими неудачи в ле чении, являются остеопороз, наличие костных фрагментов в зоне перелома, концентрация мышечных усилий в зоне перелома. Авторы использовали метод интрамедуллярного остеосинтеза гибкими стер жнями Эндера. При длинных косых переломах требуется применение дополнительных серкляжных швов. Ранняя нагрузка была разрешена 75 больным в пределах 3"сут после операции. Консолидация перелома наступила в среднем через 15 нед. Двое больных умерли в течение года после операции. Синовит коленного сустава отмечен у 21,5% больных.
Среди перспективных конструкций для остеосинтеза подвертель ных переломов можно отметить двубраншевый фиксатор, разрабо танный в ЦИТО по предложению Н. А. Шестерни и В. С. Бородкина. По своим функциональным характеристикам он превосходит воз можности монолитных конструкций (рис. 9.50). Операцию выпол няют из наружного бокового доступа (рис. 9.51).
Все более популярными становятся в нашей стране методы чрескостного остеосинтеза, в том числе и при подвертельных переломах.
309
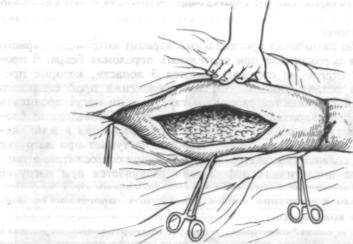
Рис. 9.51. Боковой доступ к проксимальному концу бедра для установки двубраншевой пластинки.
Определенную роль в этом сыграли стержневые аппараты. Накап ливаемый клинический опыт в ряде травматологических центров страны позволяет выявить положительные и отрицательные моменты этого вида остеосинтеза при нестабильных типах подвертельных переломов.
9.5. ПЕРЕЛОМЫ ДИАФИЗА БЕДРЕННОЙ КОСТИ
Переломы диафиза бедренной кости относятся к серьезным видам повреждений опорно-двигательного аппарата и составляют примерно 18 случаев на 100 000 жителей.
По характеру травматизации мягких тканей различают откры тые и закрытые переломы диафиза бедра.
По уровню перелома выделяют переломы в верхней трети ди афиза, т. е. выше зоны сужения костномозгового канала; в средней трети, т. е. в наиболее узкой части диафиза бедра, и в нижней трети диафиза, где начинается расширение костномозгового канала, переходящего в значительную полость в метафизарной зоне. Эти анатомические особенности предопределяют оперативную тактику при выборе средств остеосинтеза.
В зависимости от характера плоскости перелома различают по перечные, косые, винтообразные, оскольчатые и двойные переломы диафиза бедра. Величина осколков, а также степень сохранности опорности по медиальному кортикальному слою бедренной кости играют существенную роль в выборе средств остеосинтеза и влияют на сроки консолидации.
Методы лечения закрытых переломов диафиза бедра. Наиболее распространенными среди консервативных методов лечения перело-
310
мов диафиза бедра является скелетное вытяжение. Этот метод яв ляется ведущим средством временной стабилизации отломков у больных до операции.
Оперативные методы лечения переломов диафиза бедра. Хорошо апробированы и получили мировое признание методы интрамедуллярного и накостного остеосинтеза переломов диафиза бедра. Су щественный вклад в решение проблемы интрамедуллярного остео синтеза внес Кюнчер; он разработал полый стержень, поперечное сечение которого имеет форму листа клевера; продольная прорезь позволяет более безопасно вводить стержень.
9.5.1. Доступы к бедренной кости
Наружный доступ. Положение больного на спине, стол наклонен в здоровую сторону.
Кожный разрез производят по линии, соединяющей большой вертел с наружным мыщелком бедренной кости. Уровень разреза зависит от локализации повреждения и типа выбранного остео синтеза. Рассекают кожу, подкожную клетчатку и широкую фас цию бедра. Затем проникают до кости между наружной и про межуточной порциями четырехглавой мышцы бедра. Надкостницу рассекают продольно и отслаивают распатором, одновременно сме щая и мышцы.
Передненаружный доступ. Положение больного на спине. Кожный разрез ведут по линии, соединяющей передневерхнюю
ость подвздошной кости с наружным краем надколенника. Размеры раны и ее локализация определяются характером манипуляций на бедренной кости. Рассекают кожу, подкожную клетчатку и широкую фасцию бедра. Определяют границу между прямой и наружной порциями четырехглавой мышцы бедра. Между этими мышечными волокнами проникают вглубь до промежуточной широкой мышцы бедра. Волокна этой мышцы рассекают продольно вместе с периостом и отслаивают от бедренной кости.
Задненаружный доступ. Этот доступ отличается от предыдущих тем, что разрез производят по заднему краю наружной порции четырехглавой мышцы бедра. После рассечения мягких тканей мыш цу отводят полностью кпереди, отделяя ее от двуглавой мышцы бедра. При этом не нарушается кровоснабжение отслоенной мышцы.
Задний доступ к диафизу бедренной кости. Положение больного на животе.
Кожный разрез производят по линии, соединяющей вершину ромба подколенной ямки и среднюю точку ягодичной складки. Уро вень разреза и его длина определяются локализацией повреждения. После рассечения подкожной клетчатки и фасции тупо проникают вглубь, к бедренной кости, по наружному краю двуглавой мышцы бедра. При смещении двуглавой мышцы кнутри обнажается бедрен ная кость. Следует помнить, что у внутреннего края этой мышцы лежит седалищный нерв или его наружная порция при высоком делении.
311
