
- •18 Хирургия периодонта Цель, задачи, показания к хирургическому лечению
- •Периодонтальная хирургия в комплексе лечебных мероприятий
- •Принципы проведения периодонтальной операции
- •Перечень необходимых инструментов и материалов для периодонтальной хирургии
- •Классификация оперативных методик
- •Гингивальные операции Кюретаж
- •Техника операции
- •Гингивотомия
- •Техника операции
- •Гингивэктомия
- •Техника операции
- •Мукогингивальные операции Френулотомия
- •Техника операции
- •Пластика уздечки
- •Техника операции
- •Вестибулопластика
- •«Открытые» методики вестибулопластики
- •«Закрытые» методики вестибулопластики
- •Техника первого варианта операции
- •Техника второго варианта операции
- •Результаты вестибулопластики
- •Ликвидация изолированных рецессий десны
- •Свободные десневые трансплантаты
- •Остеомукогингивальные операции Лоскутная операция по Widman
- •Лоскутная операция по Neumann
- •Лоскутная операция по Kirkland
- •Операция апикально смещенного лоскута
- •Лоскутная операция по Ramfjord и Nissle
- •О собенности обработки кости и ликвидации костных карманов
- •Методика проведения резекции костной ткани в области альвеолярных отростков
- •Лечение фуркаций вовлеченных зубов
- •Морфологические изменения в области фуркаций
- •Диагностика дефектов кости в области фуркаций
- •Лечение
- •Пластика фуркации
- •Формирование «туннеля»
- •Резекция корня
- •Удаление зуба
- •Использование шовного материала в периодонтологии
- •Рассасывающийся шовный материал
- •Синтетические рассасывающиеся материалы
- •Нерассасывающиеся материалы
- •Плетеные полистеровые нити
- •Монофиламентные нити
- •Шовные иглы
- •Особенности наложения послеоперационных швов
- •Виды швов
- •Средства и хирургические способы, стимулирующие репаративные процессы в тканях периодонта
- •Аутотрансплантаты
- •Аллотрансплантаты
- •Деминерализованная лиофилизированная костная ткань
- •Брэфокость
- •Ксеногенные трансплантаты
- •Трансплантаты из бычьей кости
- •Коралловый кальция карбонат
- •Аллопластические (синтетические) трансплантаты
- •Полимеры
- •Биокерамика
- •Трикальцийфосфат
- •Гидроксиапатит
- •Биоактивные стекла
«Закрытые» методики вестибулопластики
В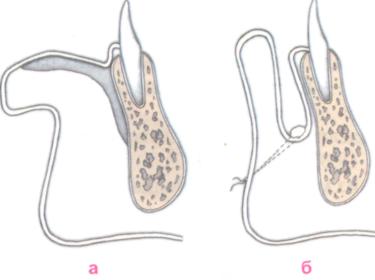 торую
большую группу операций вестибулопластики
составляют «закрытые» методики. Сюда
относят операции типа «туннеля». Впервые
такая операция предложена в 1954
г.
V.
Cuyper
для углубления преддверия полости
рта на беззубых челюстях с целью улучшения
фиксации съемных протезов. Метод
заключается в том, что через небольшой
вертикальный разрез слизистой оболочки
в области мелкого преддверия отсепаровывают
мягкие ткани в направлении углубляемого
преддверия, не повреждая слизистой.
торую
большую группу операций вестибулопластики
составляют «закрытые» методики. Сюда
относят операции типа «туннеля». Впервые
такая операция предложена в 1954
г.
V.
Cuyper
для углубления преддверия полости
рта на беззубых челюстях с целью улучшения
фиксации съемных протезов. Метод
заключается в том, что через небольшой
вертикальный разрез слизистой оболочки
в области мелкого преддверия отсепаровывают
мягкие ткани в направлении углубляемого
преддверия, не повреждая слизистой.
Рис. 18.29. Вестибулопластика по Obwegeser.
На альвеолярном отростке создавалось периостальное «окно» в надкостнице с целью предупреждения рецидивов. H. V. Obwegeser в 1959 г. с той же целью использовал метод «туннеля» (рис. 18.29), но надкостницу оставлял нетронутой, считая, что ее сохранение улучшает условия заживления раны и в случаях повреждения слизистой оболочки при формировании «туннеля» позволяет избежать ряда серьезных осложнений, таких как секвестрация, рубцовое сморщивание тканей, нагноение. P. Spirgi (1963) использовал метод «туннеля» в периодонтологии для создания нормального в функциональном отношении преддверия полости рта и адекватной зоны прикрепленной десны. G. Wessberg и соавт. (1980) с целью улучшения доступа к боковым отделам преддверия в процессе его формирования и для предупреждения формирования рубцов производили — образный разрез в переднем отделе преддверия.
«Закрытые»
способы вестибулопластики являются
более щадящими по отношению к
периодонту, но и они имеют свои слабые
стороны. Одним из наиболее существенных
недостатков является рецидив мелкого
преддверия. J.
Prowler
(1972)
приводит
данные, что через 3
года
глубина преддверия полости рта уменьшилась
на 50
% по
сравнению с непосредственно
послеоперационным результатом. H.
Obwegeser
(1959)
сообщает,
что довольно частым осложнением метода
«туннеля» является п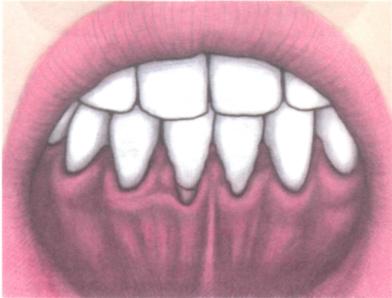 овреждение
ветвей подбородочного нерва, что приводит
к нарушению функции нижней губы.
овреждение
ветвей подбородочного нерва, что приводит
к нарушению функции нижней губы.
Рис. 18.30. Мелкое преддверие полости рта с наличием множественных тяжей.
Наиболее радикальным и физиологичным способом пластического углубления преддверия полости рта является методика, основанная на рациональном использовании слизистой оболочки с боковых отделов нижней губы (В.Г. Кручинский, А. С. Артюшкевич, 1981).
Первый вариант этой вестибулопластики показан при мелком преддверии полости рта в пределах всего фронтального отдела челюсти и при наличии множественных тяжей в преддверии полости рта (рис. 18.30).
В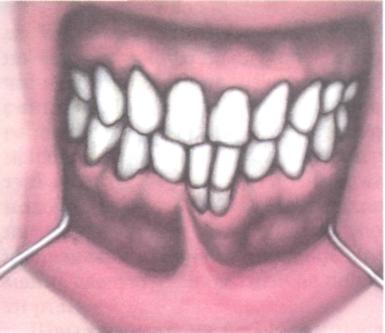 торой
вариант используют при частично
мелком преддверии в сочетании с короткой
уздечкой губы (рис. 18.31).
торой
вариант используют при частично
мелком преддверии в сочетании с короткой
уздечкой губы (рис. 18.31).
Рис. 18.31. Мелкое преддверие полости рта с наличием короткой уздечки.
Техника первого варианта операции
П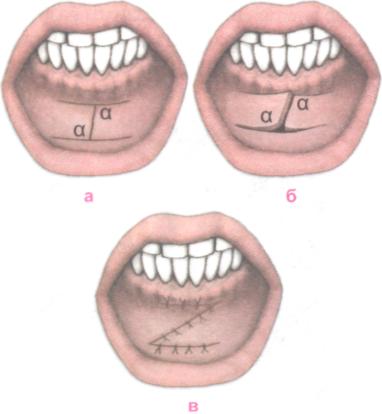 осле
анестезии дугообразным разрезом
рассекают только слизистую оболочку
альвеолярного отростка ниже десневого
края на 0,5
см
на протяжении от клыка до клыка. Второй
разрез делают параллельно, отступив
0,5—0,8
см
от края красной каймы, длиной, равной
первому разрезу. Третий косой разрез,
соединяющий два предыдущих разреза,
производят в средней части губы под
углом 70°.
Образованные
два лоскута широко отслаивают в
подслизистом слое. Остро отсепаровывают
мышцы подбородка, формирующие дно
преддверия полости рта, от альвеолярного
отростка на глубину 1—1,5
см.
В случае необходимости более радикальной
отслойки мышц при очень мелком
преддверии (менее 4
мм)
производят «окно» в надкостнице
(фенестрацию) с перемещением вниз
мышц подбородка. Для этого надкостницу
рассекают от клыка до клыка. Край ее
вместе с вплетающимися мышцами
отсепаровывают распатором вниз на
1—1,5
см
у взрослых и на 0,5—1,0
см
у детей. Затем лоскуты слизистой
сдвигают по отношению друг к другу с
таким расчетом, чтобы наиболее широкие
части переместились к средней линии,
обеспечив тем самым прирост тканей на
месте мелкого преддверия. Лоскуты
слизистой оболочки фиксируют швами.
Тупой угол при этом раскрывается и
трансформируется в прямую линию (рис.
18.32а, 18.326, 18.32в).
осле
анестезии дугообразным разрезом
рассекают только слизистую оболочку
альвеолярного отростка ниже десневого
края на 0,5
см
на протяжении от клыка до клыка. Второй
разрез делают параллельно, отступив
0,5—0,8
см
от края красной каймы, длиной, равной
первому разрезу. Третий косой разрез,
соединяющий два предыдущих разреза,
производят в средней части губы под
углом 70°.
Образованные
два лоскута широко отслаивают в
подслизистом слое. Остро отсепаровывают
мышцы подбородка, формирующие дно
преддверия полости рта, от альвеолярного
отростка на глубину 1—1,5
см.
В случае необходимости более радикальной
отслойки мышц при очень мелком
преддверии (менее 4
мм)
производят «окно» в надкостнице
(фенестрацию) с перемещением вниз
мышц подбородка. Для этого надкостницу
рассекают от клыка до клыка. Край ее
вместе с вплетающимися мышцами
отсепаровывают распатором вниз на
1—1,5
см
у взрослых и на 0,5—1,0
см
у детей. Затем лоскуты слизистой
сдвигают по отношению друг к другу с
таким расчетом, чтобы наиболее широкие
части переместились к средней линии,
обеспечив тем самым прирост тканей на
месте мелкого преддверия. Лоскуты
слизистой оболочки фиксируют швами.
Тупой угол при этом раскрывается и
трансформируется в прямую линию (рис.
18.32а, 18.326, 18.32в).
Рис. 18.32. Схема первого варианта вестибулопластики по Кручинскому-Артюшкевичу.
