
- •Носовой клапан
- •Средняя носовая раковина
- •Нижняя носовая раковина
- •Соустья околоносовых пазух
- •Физиологическая роль носа и околоносовых пазух
- •Состояние слизистой оболочки остиомеатального комплекса по данным световой и электронной микроскопии
- •Эндоскопическое исследование
- •Микрогайморотомия
- •30° Эндоскоп. Стрелка указывает положение соустья
- •Эндоскопическая хирургия перегородки - альтернатива традиционным методам септопластики
- •Эндоскопическая хирургия заболеваний носоглотки
- •Возможности
- •Грибковые заболевания околоносовых пазух
- •Аллергический грибковый синусит
- •Дакриоцисториностомия
Дакриоцисториностомия
Эндоскопическая и микроскопическая риносинусохирургия и современная технология дают возможность расширить объем хирургической помощи больным с заболеваниями слезовыводящих путей. Основную помощь этим больным оказывают окулисты, но эндоназальный подход, которым более совершенно владеют оториноларингологи, открывает новые возможности. В этой ситуации оториноларингологам необходимо изучить анатомию слезовыводящих путей, освоить необходимые диагностические приемы и технику хирургического вмешательства. В данной работе мы остановимся только на некоторых моментах диагностики и технике выполнения операции на слезном мешке эндо-назальным подходом.
Компьютерная томография околоносовых пазух при дакриоцистите
Хирургическая анатомия полости носа включает в себя систему взаимосвязанных между собой образований, таких как носовые раковины, носовая перегородка, околоносовые пазухи, орбита и зона слезного мешка. Следовательно, предоперационная диагностика должна базироваться на достоверной информации об анатомии всех отделов носовой полости и их взаимоотношений с областью слезного мешка. В настоящее время требованиям хирурга наиболее полноценно отвечает компьютерная томография, которая дает пространственное отображение взаимоотношений внутриносовых структур, позволяет судить о характере анатомических нарушений и их влиянии на развитие патологического процесса, служит картой для планирования объема хирургического вмешательства до операции и путеводителем для хирурга во время операции. Компьютерная томография полости носа, околоносовых пазух и зоны слезного мешка выполнялась по следующей методике. При проведении КТ в коронарной проекции сканирование осуществляется начиная от преддверия носа до переднего конца средней носовой раковины с шагом 2 мм (зона проекции слезного мешка), далее сканирование проводится до клиновидной пазухи с шагом 5 мм. Исследование в аксиальной проекции выполняется с шагом 5 мм начиная с уровня верхнего отдела лобных пазух и далее книзу до твердого неба. Параметры проведения КТ: центр окна +600 HU, спектр окна 4000 единиц Хаусфельда (HU). Установлено, что данные характеристики позволяют получить компьютерные томограммы наиболее высокого качества (рис. 138, 139).
178




Рис. 138. Контрастная рентгенограмма слезного мешка.
Слезно-носовой канал закрыт: а) боковая проекция, б) фронтальная проекция
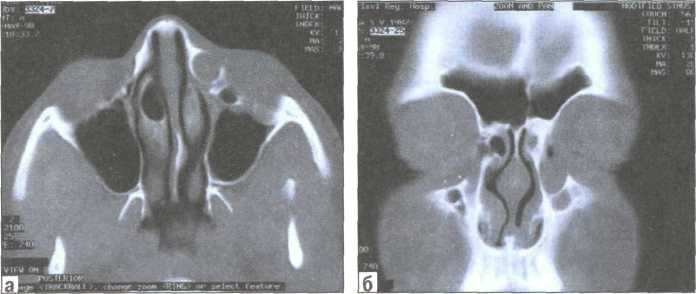
Рис. 139. КТ околоносовых пазух (коронарная и аксиальная проекция).
Определяется увеличенный слезный мешок: а) аксиальная проекция, б) коронарная проекция
Методика выполнения дакриоцисториностомии
При выполнении эндоназальной дакриоцисториностомии используется операционный микроскоп фирмы Zeiss модель MDU S — 21с применением линз с фокусным расстоянием 300 мм. Наиболее удобным для проведения хирургического вмешательства с использованием оптических систем является положение, когда пациент находится на операционном столе лежа на спине с несколько запрокинутой головой. Хирург находится справа от больного. За 20—30 минут до операции в общий носовой ход, в область переднего конца средней носовой раковины, вводятся марлевые турунды, пропитанные 2%-ным раствором лидокаина с адреналином (1 : 200000). После введения больного в наркоз производится инфильтрационная анестезия. При помощи септум-иглы произво-
179
дится введение 1%-ного раствора новокаина с адреналином (1 : 200000) в слизистую оболочку зоны agger nasi. После выжидания в течение 10 минут в оперируемую половину носа вводится носорасширитель с фиксатором и закрепляется в «металлической руке», позволяющей хирургу оперировать бимануально. В настоящее время известно несколько типов носорасширителей с фиксатором (Б.В. Шеврыгин, 1985; А.В. Старо-ха и соавт.,1989). Мы считаем наиболее удобным в работе носовые зеркала с фиксаторами типа Киллиана и Колева. Поле зрения микроскопа устанавливается на область средней носовой раковины. Далее с помощью коагуляционного пинцета выполняется коагуляция слизистой оболочки латеральной стенки носа в области проекции слезного мешка размером 1x1 см в форме прямоугольника (рис. 140). Серповидным ножом производится разрез слизистой оболочки по месту коагуляции, и данный фрагмент удаляется вместе с надкостницей. Таким образом формируется доступ к костной стенке слезного мешка.
На втором этапе выполняется формирование костного окна. По нашему мнению, наиболее полезным и безопасным инструментом является хирургическая бормашина. В своей работе мы используем дрель модели 250400 В фирма К. Storz и фирмы Stryker. Данные дрели вкупе со специальным наконечником позволяют обеспечить скорость вращения бора до 40 000 оборотов в минуту. Режущим бором диаметром 6 мм производится удаление большей части костного массива в зоне проекции слезного мешка (рис. 141). Костное отверстие располагается в нижней части слезной ямки. Нижний край отверстия соответствует месту перехода слезного мешка в слезно-носовой проток, а наружный край — середине слезной ямки. При локализации костного «окна» в данном месте формируется покатая дорожка и отток жидкости происходит беспрепятственно. Важно и то, что именно в нижней части слезной ямки кость наиболее тонка. Как только в костном окне появляется стенка мешка, работа режущим бором останавливается (рис. 142).
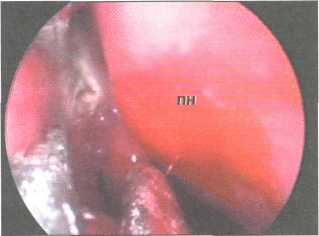
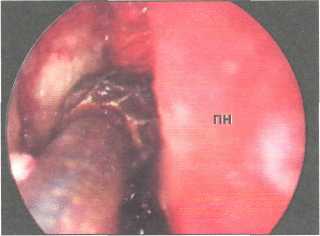
слезного мешка. ПН — перегородка носа
Рис. 141. Удаление костной
стенки бором. ПН — перегородка носа
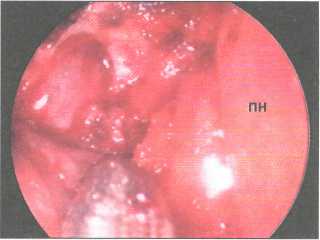
Рис. 142. Стенка слезного мешка выступает в созданное костное окно (указано стрелкой). ПН — перегородка носа
Оставшийся тонкий слой кости удаляется с помощью алмазного бора. Применение алмазных боров позволяет избежать травмы стенки слезного мешка и сгладить острые костные края.
Рис.
143. Разрез
слезного мешка. ПН — перегородка носа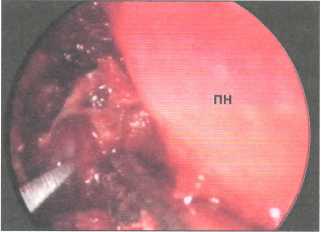
181
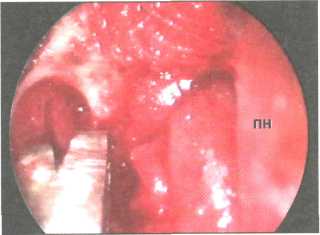
Рис. 144. Удаление стенки слезного мешка щипцами. ПН — перегородка носа
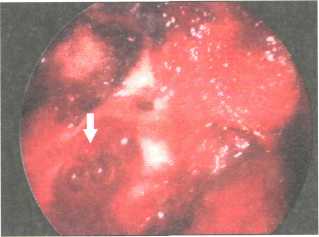
Рис. 145. Жидкость через слезные пути поступает в полость носа (указано стрелкой)
По окончании операции слезные пути промываются раствором антисептика (рис. 145) и, при необходимости, устанавливается кольцевой стент. В область сформированного соустья устанавливается пальчиковый тампон.
ОСЛОЖНЕНИЯ ЭНДОНАЗАЛЬНОЙ ХИРУРГИИ ОКОЛОНОСОВЫХ ПАЗУХ
Любое эндоназальное вмешательство на околоносовых пазухах выполняется в непосредственной близости от таких жизненно важных структур, как основание головного мозга, глазницы, зрительные нервы и сонные артерии. Еще в 1929 году H.P.Mosher назвал эндоназаль-ную этмоидэктомию наиболее «слепой» и опасной операцией в хирургической практике и одним из самых простых способов убить пациента. Вероятность таких осложнений, как риноликворея, менингит, про-фузные кровотечения и слепота, постоянно дискутируется в ринологи-ческой литературе (Н.М. Friedman, E.B. Kern, 1979; К- Капе, 1994; A.J. Maniglia, 1981, 1989).
Одной из зон риска при эндоназальной полисинустомии являются клиновидная пазуха и задние отделы решетчатого лабиринта. Топографическая анатомия жизненно важных структур, расположенных за передней стенкой клиновидной пазухи, может сильно варьировать в каждом конкретном случае, особенно у детей и подростков. Внутренняя сонная артерия может располагаться непосредственно за передней стенкой клиновидной пазухи, а стенки ее костного канала могут иметь большие дигесценции и в этом случае не защитят артерию от ранения при хирургических манипуляциях в этой зоне. М.Е. Wigand и W. Hosemann (1989), а также R. Weber и W. Draf (1992) опубликовали сообщения о смертельных исходах в результате повреждения внутренней сонной артерии во время вмешательства на клиновидной пазухе.
Каждый опытный ринохирург при анатомической диссекции и во время операций много раз имел возможность увидеть более или менее выступающий в просвет клиновидной пазухи или задних решетчатых клеток канал зрительного нерва. Стенки этого канала тоже могут быть очень тонкими или иметь дигесценции. Еще в начале нашего столетия появились сообщения о случаях слепоты на один глаз в результате повреждения зрительного нерва при операции на задней группе околоносовых пазух (М. Halle, 1915). Подобные публикации периодически появлялись и в последующие годы, причем вопрос о возможности повреждения зрительных нервов не стал менее актуальным с началом широкого применения микроскопической и эндоскопической оптики в ринохирургии (G. Wirth, 1963; М.Е. Wigand, W. Hosemann, 1989). В 1992 году появилось даже сообщение о случае двусторонней слепоты после этмоидэктомии (И. Геерманн, 1995). Хотя коллизии с гипофизом и второй ветвью тройничного нерва менее вероятны в ходе полисинусотомии, нельзя исключать полностью и возможность их повреждения (D.S. Parsons et al., 1994).
183
 Осложнения
эндоскопической эндоназальной хирургии
околоносо-вых
пазух делят на интраоперациониые и
послеоперационные. В первую
группу относят:
Осложнения
эндоскопической эндоназальной хирургии
околоносо-вых
пазух делят на интраоперациониые и
послеоперационные. В первую
группу относят:
кровотечение при повреждении крупных сосудов (внутренняя сонная, передняя и задняя решетчатые и основно-небная артерии);
риноликворея в результате перфорации твердой мозговой обо лочки основания черепа;
менингит;
слепота в результате травмы зрительного нерва;
интраорбитальная гематома;
— эмфизема глазницы; — диплопия в результате повреждения внутренней прямой мышцы глаза;
— эпифора (слезотечение), развивающееся при повреждении носо- слезного канала. -
В группу послеоперационных осложнений входят:
обострение сопутствующей бронхиальной астмы (астматический статус); • - -' •' •■
синехии, блокирующие доступ к вскрытым полостям решетчато го лабиринта (чаще всего они развиваются между передним концом средней носовой раковины и латеральной стенкой полости носа;
стеноз соустья между оперированной пазухой и полостью носа;
невралгия ветвей тройничного нерва;
аносмия. :
Среди редких осложнений описаны также каротидно-кавернозная фистула, повреждение головного мозга, внутричерепное кровоизлияние, пневматоцсфалус, абсцесс мозга, злокачественная гипертермия, а также смерть в результате нарушения сердечного ритма, вызванного общим обезболиванием (A.J. Maniglia, 1989, 1981).
Основным средством профилактики возможных осложнений считают хорошее знание топографической анатомии околоносовых пазух, а также хирургических зон риска в решетчатом лабиринте. Такими зонами являются: бумажная пластинка глазницы, крыша решетчатого лабиринта в области прохождения передней и задней решетчатых артерий, горизонтальная (латеральная) часть ситовидной пластинки, а также костная стенка между клиновидной пазухой и задними решетчатыми клетками (Т. Ohnishi, 1993).
Вероятность осложнений у хирурга, приступающего к выполнению внутриносовых эндоскопических операций, действительно велика. J.A. Stankiewicz (1987) сообщил, что у 28% из первых 90 больных, оперированных им с использованием эндоскопа, были зафиксированы различные осложнения, причем у 7 оперированных отмечались риноликворея, потеря зрения или кровотечения, потребовавшие гемотрансфузии, а еще у 5 — гематома орбиты, и это несмотря на то, что компьютерная томография была произведена до операции всем пациентам.
184
Предоперационная компьютерная томография, безусловно, является одним из важнейших условий в профилактике осложнений эндоскопической ринохирургии. Однако в настоящее время в нашей стране и в бывших республиках СССР этот метод исследования в необходимом объеме далеко не всегда доступен оториноларингологам. Это связано с нехваткой, а также перегруженностью имеющегося оборудования, недостаточной осведомленностью рентгенологов в особенностях прикладной КТ-анатомии околоносовых пазух. Зачастую врачи отделения КТ стандартно производят это исследование только в аксиальной проекции, не понимая важности именно коронарных срезов для планирующейся внутриносовой операции. Таким образом, ЛОР-врачи, сумевшие приобрести инструментарий для эндоскопической внутриносовой хирургии, часто сталкиваются с дилеммой: приступить к выполнению эндоскопических вмешательств, не имея компьютерных томограмм и рискуя получить серьезные осложнения на первых же операциях, или продолжать оперировать наружным доступом.
Мы производим эндоскопические операции на околоносовых пазухах более десяти лет, но только в последние годы у нас появилась возможность выполнять компьютерную томографию перед каждой такой операцией. В этой связи представляется интересным анализ опыта первых 200 вмешательств. Более половины этих больных (104), были оперированы без компьютерных томограмм, и лишь у остальных 96 компьютерная томография была выполнена до операции. Распределение больных по возрасту и полу, по количеству предшествующих операций в полости носа и на околоносовых пазухах, а также сопутствующих заболеваний, осложняющих ход операции и течение послеоперационного периода, в обеих группах больных было примерно одинаковым. Мы не использовали никаких специальных методов предотвращения осложнений у тех больных, у которых не удалось выполнить компьютерную томографию околоносовых пазух до операции, но даже если томограммы имелись в наличии, всегда следовали описанным выше правилам безопасной внутриносовой хирургии.
Во всей серии оперированных, независимо от наличия или отсутствия компьютерных томограмм, не было серьезных осложнений. В первые сутки после операций отмечены три кровотечения, не потребовавшие переливания крови, — одно в первой группе (оперированных без КТ) и два во второй. Среди прочих осложнений были небольшие гематомы век, возникшие, вероятно, в результате незамеченного во время операции повреждения латеральной стенки глазницы (по одному в каждой группе), преходящие явления невралгии ветвей тройничного нерва (у двух больных во второй группе). У одного из пациентов в первой группе эндоскопическое вмешательство, выполненное в сочетании с септопластикой, осложнилось повышением внутриглазного давления и ухудшением зрения на правый глаз. Как выяснилось, причиной этого стала латентная и не диагностированная ранее глаукома. Острота
185
зрения восстановилась на третьи сутки после операции на фоне местного применения антиглаукомных препаратов.
Особенно важными в профилактике осложнений эндоскопической хирургии околоносовых пазух мы считаем следующие моменты:
дстальпое знание топографической анатомии и зон хирургичес кого риска в решетчатом лабиринте;
предшествующий опыт внутриносовой хирургии;
приобретение навыков работы с эндоскопом путем многократ ного выполнения диагностической эндоскопии полости носа;
освоение методики операции на трупах;
местная анестезия;
- — щадящая техника операции, а именно, бережное отношение к слизистой оболочке средней носовой раковины и перегородки носа, а также к базалы-юй пластинке, четкая визуализация анатомических ориентиров или их остатков, вскрытие крупных околоносовых пазух только после идентификации их естественных отверстий;
— предоперационная терапия у больных с повышенным риском интраоперационного кровотечения: бронхиальной астмой, аспириновой триадой, гипертонической болезнью и обострением гнойного процесса в околоносовых пазухах.
Соблюдение трех последних условий дает хирургу возможность контролировать кровотечение и поддерживать контакт с пациентом во время операции. Следует всегда откладывать вмешательство до купирования обострения гнойного процесса в околоносовых пазухах (исключение составляют только те случаи, когда требуется срочная операция, например, при орбитальных осложнениях). Такие больные должны получить курс местной и общей противовоспалительной терапии (антибиотики, промывание пораженных пазух, использование синус-катетера ЯМИК)- Это значительно облегчает предстоящую операцию, уменьшает кровотечение, снижает риск возможных осложнений.
Больным с бронхиальной астмой и аспириновой триадой мы рекомендуем проводить короткий курс кортикостероидной терапии (например, преднизолон по 30 мг в сутки — 20 мг утром и 10 в обед— в течение трех дней до и трех дней после операции). Если, несмотря на принятые меры, кровотечение все же сильно мешает ходу эндоскопического вмешательства, начинающему лучше прекратить операцию и закончить ее на следующий день.
Анализируя опыт своих первых операций, мы пришли к выводу, что в руках опытного оториноларинголога эндоскопическая рипохи-рургия является безопасным вмешательством. Местная анестезия, щадящая техника и адекватная терапия в предоперационном периоде позволяют избежать тяжелых осложнений. Объем операции при отсутствии компьютерных томограмм может быть достаточно точно спланирован на основании эндоскопического исследования среднего и верх-
186
него носовых ходов и окончательно уточнен во время самого вмешательства.
Эндоскопическая ринохирургия является методом выбора в лечении различных форм хронического синусита. Наш опыт показывает, что отсутствие компьютерных томограмм околоносовых пазух не должно быть причиной отказа от внутриносового эндоскопического вмешательства в пользу операции наружным доступом или в пользу простой полипотомии. В то же время нужно стараться сделать компьютерную томографию стандартным исследованием в ринологическои практике, так как информация, которую дает данный метод, в ряде случаев может оказаться незаменимой.
