
- •Носовой клапан
- •Средняя носовая раковина
- •Нижняя носовая раковина
- •Соустья околоносовых пазух
- •Физиологическая роль носа и околоносовых пазух
- •Состояние слизистой оболочки остиомеатального комплекса по данным световой и электронной микроскопии
- •Эндоскопическое исследование
- •Микрогайморотомия
- •30° Эндоскоп. Стрелка указывает положение соустья
- •Эндоскопическая хирургия перегородки - альтернатива традиционным методам септопластики
- •Эндоскопическая хирургия заболеваний носоглотки
- •Возможности
- •Грибковые заболевания околоносовых пазух
- •Аллергический грибковый синусит
- •Дакриоцисториностомия
Возможности
ЭНДОНАЗАЛЬНОЙ ЭНДОСКОПИЧЕСКОЙ ХИРУРГИИ В ЛЕЧЕНИИ КИСТ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ
Кисты (К) верхнечелюстных пазух (ВЧП) — одно из наиболее распространенных заболеваний в оториноларингологической практике. КВЧП часто бывают случайной находкой при рентгенографии и компьютерной томографии (КТ) околоносовых пазух. М.М. Paparella (1963), обследовавший 500 здоровых лиц, выявил КВЧП у 9,6%, a R.H. Allard et al. (1981), проанализировавшие 1080 панорамных рентгенограмм, — у 8,7%. При обследовании пациентов с патологией околоносовых пазух КВЧП выявляются с еще большей частотой, например, по данным И.А. Морозова (1964), — у 18,1% таких больных. Часто КВЧП никак не проявляют себя клинически, но при больших размерах они могут вызывать головную боль из-за давления оболочки кисты на стенки пазухи и сопровождаться затруднением носового дыхания. В то же время размеры кисты далеко не всегда коррелируют с выраженностью вызываемой ей симптоматики. Например, бессимптомными могут быть крупные кисты, расположенные в нижних отделах ВЧП, тогда как небольшая киста, находящаяся на верхней стенке, в области прохождения второй ветви тройничного нерва, часто вызывает головную боль. М.И. Кадымова (1972) выделяет три вида кист околоносовых пазух: истинные или ретен-ционные, лимфангиэктатические и одонтогенные, некоторые авторы ставят отдельно холестероловые кисты. Первые и вторые могут образовываться в любом отделе ВЧП, а вот одонтогенные всегда локализуются на ее дне, в альвеолярной бухте, достигают больших размеров, заполняя всю пазуху, и даже вызывают разрушение ее костных стенок.
Несмотря на важное место, которое занимают КВЧП в структуре ЛОР-патологии, сообщения о современных методах их лечения, появившиеся за последние 20 лет, на удивление малочисленны. Большинство ринохирургов нашей страны при операции по поводу КВЧП традиционно используют наружный доступ — классический метод Колдуэлла—Люка, либо его щадящие варианты, предполагающие наложение небольшого трепанационного отверстия и сохранение здоровой слизистой оболочки (Г.П. Захарова, 1993; V.S.Kozlov, 1994).
Развитие современной ринохирургии дает возможность значительно более щадящего удаления КВЧП. Традиционными стали методы эндоскопического удаления кисты путем пункции пазухи троакаром в области собачьей ямки или через нижний носовой ход (Н. Stammberger, 1991). Существует и метод удаления оболочки кисты через расширенное соустье в среднем носовом ходе (Т. Hadar et al., 1994; А.С. Лопатин и соавт., 1997). В то же время вопрос о выборе оптимального хирургического доступа при различных локализациях кисты разработан
157
 недостаточно.
Не существует единого мнения о том,
насколько вообще технически
возможно полное удаление КВЧП эндоназальным
доступом.
Спорным является вопрос о преимуществах
и недостатках различных
методов. Известно, что вскрытие ВЧП
через переднюю стенку нередко
сопровождается парестезиями и
послеоперационной невралгией ветвей
тройничного нерва, в свою очередь широкое
вскрытие ВЧП через
средний носовой ход путем удаления
краев ее естественного соустья
на довольно продолжительный срок
нарушает механизм самоочищения
пазухи за счет ухудшения мукоцилиарного
клиренса.
недостаточно.
Не существует единого мнения о том,
насколько вообще технически
возможно полное удаление КВЧП эндоназальным
доступом.
Спорным является вопрос о преимуществах
и недостатках различных
методов. Известно, что вскрытие ВЧП
через переднюю стенку нередко
сопровождается парестезиями и
послеоперационной невралгией ветвей
тройничного нерва, в свою очередь широкое
вскрытие ВЧП через
средний носовой ход путем удаления
краев ее естественного соустья
на довольно продолжительный срок
нарушает механизм самоочищения
пазухи за счет ухудшения мукоцилиарного
клиренса.
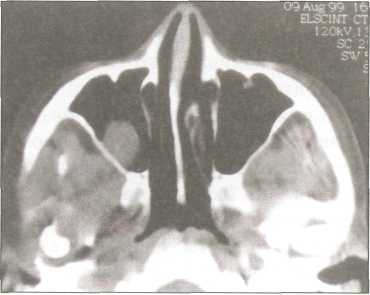
Рис. 127. КТ околоносовых пазух. Киста на задненижней стенке гайморовой пазухи
Диагноз обычно устанавливается при КТ, выполненной в коронарной и/или аксиальной проекции. В тех редких случаях, когда локализация кисты по обзорной рентгенограмме не вызывала никаких сомнений, КТ можно не проводить. На основании анализа данных КТ и их сопоставления с техникой конкретных операций мы выделяем четыре основные локализации КВЧП (рис. 127, 128, 129, 130):
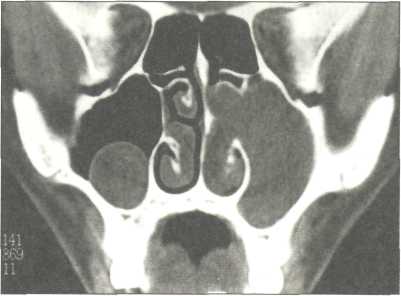
Рис. 128. КТ околоносовых пазух. Киста на нижнелатеральной стенке и в скуловой бухте гайморовой пазухи
158

Рис.
129. КТ околоносовых пазух. Киста
на верхней стенке гайморовой пазухи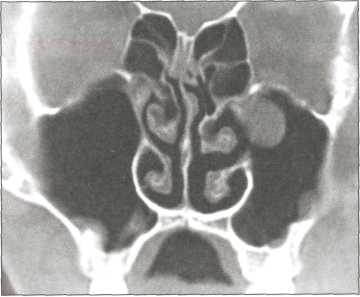
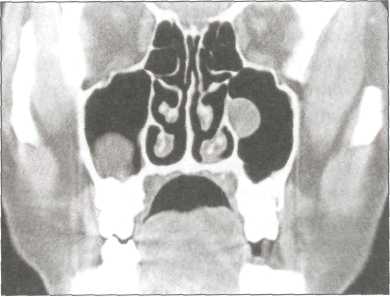
Рис. 130. КТ околоносовых пазух. Киста на передней и медиальной стенке
задненижняя стенка,
нижнелатеральная стенка и скуловая бухта,
верхняя стенка, область естественного соустья,
передняя и медиальная стенки и альвеолярная бухта.
В основном используются два основных метода вскрытия ВЧП: через средний носовой ход и через переднюю стенку. Операции обычно выполнялись под местной инфильтрационной анестезией.
Вскрытие через средний носовой ход начинается с латеропозиции средней носовой раковины и щадящей резекции нижних отделов крюч-ковидного отростка при помощи обратного выкусывателя и микродеб-ридера (А.С. Лопатин, 1998). Удаляется только нижняя часть крючко-видного отростка, которая прикрывает область естественного отверстия ВЧП. После этого визуально или путем осторожной пальпации изогнутой кюреткой идентифицируется само соустье. Дальнейший ход операции зависит от конкретной ситуации.
159
 Если
естественное соустье имело диаметр 4
мм и более, производится
попытка удаления кисты через это соустье
изогнутыми на 80° щипцами
Биннера с ложкообразными губками или
щипцами Блэксли с
губками, изогнутыми на 45° и 90°. В случае
блокады естественного соустья
его расширяют кзади до размеров 10x8 мм.
Если имеется дополнительное
отверстие в задней фонтанелле, оба
соустья объединяются
в одно путем удаления мостика между
ними. Таким образом, в медиальной
стенке пазухи образуется отверстие,
достаточное для того,
чтобы удалить оболочку кисты указанными
инструментами под контролем 30° или 70°
эндоскопа (рис. 131).
Если
естественное соустье имело диаметр 4
мм и более, производится
попытка удаления кисты через это соустье
изогнутыми на 80° щипцами
Биннера с ложкообразными губками или
щипцами Блэксли с
губками, изогнутыми на 45° и 90°. В случае
блокады естественного соустья
его расширяют кзади до размеров 10x8 мм.
Если имеется дополнительное
отверстие в задней фонтанелле, оба
соустья объединяются
в одно путем удаления мостика между
ними. Таким образом, в медиальной
стенке пазухи образуется отверстие,
достаточное для того,
чтобы удалить оболочку кисты указанными
инструментами под контролем 30° или 70°
эндоскопа (рис. 131).
В тех случаях, когда естественное отверстие ВЧП проходимо, но имеет диаметр менее 4 мм, для удаления кисты мы пользуемся методом задней фонтанеллотомии, который заключается в продольном рассечении задней фонтанеллы кзади от естественного отверстия на протяжении 10 мм при помощи серповидного скальпеля или изогнутых остроконечных ножниц. При таком доступе разведение краев разреза создает хороший обзор всех отделов ВЧП, и в то же время практически не повреждаются края естественного отверстия пазухи, как это происходит при обычных способах расширения соустья. Кровотечение при любом способе операции бывает минимальным и не требует тампонады. Тампонада полости носа эластичными «пальчиковыми» тампонами на одни сутки выполняется лишь в тех случаях, когда удаление кисты сочеталось с операцией на перегородке носа или носовых раковинах.
Методика щадящего вскрытия ВЧП через переднюю стенку заключается в следующем. Остроконечным скальпелем (лезвие №11) производится вертикальный разрез слизистой оболочки длиной 1,0—1,5 см в преддверии полости рта над корнем 5-го зуба. Мягкие ткани и надкостницу отсепаровывают распатором и разводят в стороны губками носового зеркала, обнажая таким образом кость передней стенки пазухи на площади примерно 1,5x2,0 см. Режущим бором с наконечниками диаметром 6 мм и 4 мм накладывают круглое отверстие в стен-
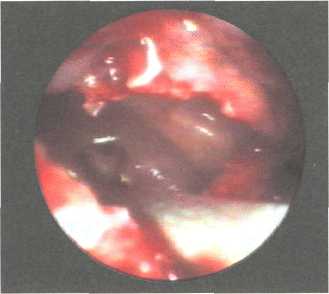
Рис. 131. Удаление кисты верхнечелюстной пазухи щипцами Биннера 160
ке пазухи, достаточное для введения ушной воронки №6. Использование налобного осветителя и вращающие движения ушной воронки позволяли осмотреть все стенки пазухи и удалить оболочку кисты прямыми щипцами Блэксли под контролем прямого зрения. На линию разреза накладывают 1—2 кетгутовых шва.
В послеоперационном периоде ежедневно производился туалет полости носа, на третьи сутки после вмешательства оперированные пазухи промывают серебряной водой через соустье в среднем носовом ходе, при этом из пазухи обычно вымывается большой кровяной сгусток. Пазуху можно промыть любой антисептической жидкостью или стерильным физиологическим раствором. При нормальном течении послеоперационного периода можно обходиться без назначения антибиотиков. Учитывая то, что кисты околоносовых пазух часто бывают проявлением аллергических заболеваний, для купирования реактивного отека слизистой оболочки и профилактики рецидива кисты больным следует назначить интраназальные аэрозоли кортикостероидных препаратов — беклометазона, флютиказона или мометазона в обычных дозах на срок 3—6 месяцев. Пациенты выписываются на амбулаторное наблюдение на 2—4-е сутки после операции.
Наши данные подтверждают положение о том, что КВЧП являются весьма распространенным заболеванием, которое чаще встречается у мужчин (R.H. Allard et al., 1981). Хирургическое лечение по поводу кисты не обязательно, если она не проявляет себя клинически. Показания к удалению кисты появляются в тех случаях, когда пациента беспокоят головная боль или затрудненное носовое дыхание, особенно на стороне кисты. В этих случаях нарушение носового дыхания связано не с наличием самой кисты, а с сопутствующим аллергическим ринитом или структурными аномалиями полости носа. В тех случаях, когда гипертрофия носовых раковин или искривление перегородки носа требуют хирургической коррекции, целесообразно и одномоментное удаление КВЧП.
Наши данные свидетельствуют о том, что наличие кисты в ВЧП обычно сочетается с аномалиями внутриносовой анатомии, гипертрофией носовых раковин, а также наличием дополнительного соустья ВЧП и другими патологическими вариантами строения остиомеаталь-ного комплекса.
При достаточном опыте хирурга эндоназальный доступ оправдан при удалении кист, расположенных на задненижней, верхней и латеральной стенках ВЧП, которые составляют примерно 70% всех КВЧП. При кистах, расположенных на передней и медиальной стенках, а также в альвеолярной бухте (примерно 30% всех КВЧП) эндоназальный доступ дает возможность удалить кисту лишь в половине случаев.
Возможно, в отношении небольших кист, локализующихся в области альвеолярной бухты, которые обычно являются бессимптомными, следует придерживаться выжидательной тактики даже в тех случаях, когда они сочетаются с требующей хирургической коррекции патоло-
161

 гией
в полости носа. Эндоназальный доступ,
на наш взгляд, является предпочтительным,
так как он реже осложняется невралгией
ветвей тройничного
нерва, практически не дает реактивного
отека мягких тканей
лица и.обеспечивает надежный дренаж
оперированной пазухи. Наложение
соустья в среднем носовом ходе дает
возможность в последующем
атравматично удалять рецидивирующие
кисты в амбулаторных
условиях.
гией
в полости носа. Эндоназальный доступ,
на наш взгляд, является предпочтительным,
так как он реже осложняется невралгией
ветвей тройничного
нерва, практически не дает реактивного
отека мягких тканей
лица и.обеспечивает надежный дренаж
оперированной пазухи. Наложение
соустья в среднем носовом ходе дает
возможность в последующем
атравматично удалять рецидивирующие
кисты в амбулаторных
условиях.
Мы стараемся не пользоваться доступом через нижний носовой ход, так как он не позволяет свободно, под контролем зрения манипулировать во всех отделах пазухи, а также сопровождается наложением ненужного в данной клинической ситуации дополнительного соустья. Имея достаточно большой опыт пункционных эндоскопических вмешательств через переднюю стенку пазухи, мы в итоге практически полностью отказались и от этой методики удаления КВЧП, так как она обычно не дает возможности полностью удалить оболочку кисты из-за малых размеров губок щипцов, которые можно провести через просвет троакара, а также из-за того, что сама манипуляция при захвате оболочки кисты осуществляется без визуального контроля. Другим недостатком всех пункционных эндоскопических вмешательств на ВЧП мы считаем то, что при пункции троакаром костные отломки вдавливаются в просвет пазухи. Впоследствии этот момент может привести к развитию локального остеита и вторичной невралгии. Высверливание небольшого отверстия с ровными краями при помощи бора выглядит в этом плане более предпочтительным. Алгоритм выбора оптимального метода удаления КВЧП представлен на схеме 4.
Заключение. Операции по поводу КВЧП показаны в тех случаях, когда кисты являются причиной головной боли или сочетаются с деформациями перегородки носа, гипертрофией носовых раковин и затруднением носового дыхания. Оптимальный метод хирургического лечения КВЧП — удаление через средний носовой ход под контролем эндоскопа. При наличии достаточного навыка он дает возможность удалить 88% кист. Эндоназальное удаление кисты, расположенной в передне-медиальных отделах ВЧП, возможно лишь в половине случаев и часто требует наложения большого отверстия за счет удаления краев верхнечелюстного соустья, что приводит к нарушению мукоци-лиарного клиренса пазухи. В этих случаях более оправданным выглядит щадящее вскрытие ВЧП через переднюю стенку.
Наш клинический опыт говорит о том, что кисты околоносовых пазух, в том числе и гайморовых, практически всегда связаны с нарушением аэродинамики в полости носа и пазухах. При обнаружении кисты в пазухе необходимо хорошо осмотреть полость носа и отметить все особенности анатомического строения и архитектоники полости носа. Часто это будут различные варианты искривления носовой перегородки. Необходимо постараться выяснить состояние аэрации околоносовых пазух. Со-
162


Схема 4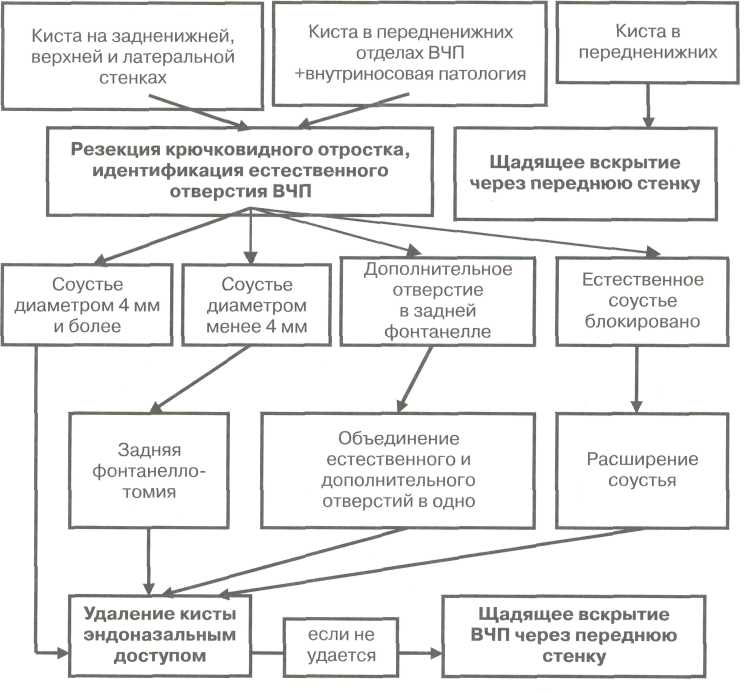
Алгоритм выбора оптимального метода удаления кисты верхнечелюстной пазухи
устья околоносовых пазух могут быть или закрыты, или в пазуху будет дополнительное соустье, что сопровождается гипервентиляцией. Все варианты необходимо критически оценить и принять своевременно меры. Чаще всего приходится выполнять вариант малоинвазивного вмешательства, что можно рассматривать как профилактическую хирургию.
