
- •2.1.2. Края глазницы
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат гааза
- •2.1.4. Мягкие ткани глазницы
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.2.1. Полость носа
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.2.2. Придаточные пазухи носа
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.1. Брови
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.2. Веки
- •Глава 2. Глазница и вспомогательный аппарат гааза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.5. Глазничная перегородка.
- •Глава 2. Глазни1лл и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательным аппарат глаза
- •2.3.7. Железы хряща век
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.10. Край века
- •2.3.11. Конъюнктива века и глазного яблока
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.12. Бокаловидные клетки конъюнктивы
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.13. Крипты конъюнктивы
- •2.3.14. Железы конъюнктивы
- •2.3.15. Эпителиальные кисты
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.18. «Опускатель» нижнего века
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.3.20. Нервы век
- •Глава 2. Глазница и вспомогательный аппарат гааза
- •Глава 2. Глазница и вспомогательный аппарат гааза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Тлашица и вспомогательный аппарат галла
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.5. Отношение глазницы к полости черепа
- •2.6. Кровоснабжение и лимфатическое дренирование глазницы
- •2.6.1. Кровоснабжение
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.7.1. Чувствительные нервы
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.7.2. Иннервация слезной железы
- •2.7.3. Двигательные нервы
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат гааза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.8.6. Особенности двигательной
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •2.8.7. Сенсорный аппарат
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
- •Глава 2. Глазница и вспомогательный аппарат глаза
ГЛАВА
ГЛАЗНИЦА И ВСПОМОГАТЕЛЬНЫЙ АППАРАТ ГЛАЗА
ОФТАЛЬМОЛОГУ НЕОБХОДИМЫ достаточно глубокие знания анатомии глазницы и гистологического строения тканей, ее образующих. Многие кости лицевого черепа являются топографическими метками при проведении различных оперативных вмешательств. Кроме того, знания особенностей строения глазницы и взаимоотношения ее с окружающими структурами черепа позволяют специалисту прогнозировать характер патологического процесса и возможность его распространения на определенные структуры, окружающие глазницу.
При проведении коррекции различных форм косоглазия нельзя обойтись без знаний о строении и функции наружных глазных мышц, что возможно только при достаточно точном представлении об их расположении в глазнице и точках прикрепления к костным образованиям и глазному яблоку.
Немаловажное практическое значение имеет учет особенностей иннервации содержимого глазницы. Так, нарушение функции наружных частей глазницы и век происходит в результате поражения определенных образований глазницы, вблизи которых проходят чувствительные и двигательные нервы. Таким образом при анализе особенностей нарушения иннервации появляется возможность определения локализации патологического процесса.
Нам представляется, что приведенных примеров вполне достаточно, чтобы убедить читателя в необходимости знания строения глазницы.
Обычно строение орбиты излагают в так называемом классическом (анатомическом) стиле [175]. Первоначально описывают костную основу глазницы, а затем различные мягкоткан-ные образования (соединительнотканные образования, сосуды, нервы и т. д.).
Офтальмологи, особенно офтальмохирурги [101, 102], иногда применяют другой принцип описания строения глазницы. Они подразделяют глазницу на ряд отделов, отличающихся расположением того или иного ее участка относительно мышечной воронки. Затем опи-
сываются структуры, расположенные в этих отделах.
При подобном подходе выделяют пространство, расположенное внутри мышечной воронки, а также пространство, лежащее вне ее. Пространство, расположенное вне мышечной воронки, дополнительно подразделяют на верхнее (расположенное в верхней части глазницы) и нижнее (лежащее в нижней части глазницы). Некоторые исследователи выделяют также суб-периостальное пространство, т. е. потенциальное пространство, расположенное между костными стенками глазницы и надкостницей (пери-орбита).
Подобное деление глазницы имеет определенное практическое значение. От расположения в том или ином вышеприведенном отделе глазницы зависит преобладающий тип патологического процесса. Так, в верхневисочном отделе глазницы наиболее часто развиваются опухоли, возникающие из имеющихся в этой области эпителиальных и лимфоидных структур. В виде примера можно упомянуть о плео-морфных аденомах и карциномах слезной железы (возникают из эпителиальных производных) и лимфомах слезной железы (возникают из лимфоидной ткани железы).
При развитии патологического процесса внутри мышечной воронки преобладают опухоли зрительного нерва (глиома, менингиома) и кисты. В субпериостальном пространстве чаще обнаруживаются патологические процессы, распространяющиеся со стороны придаточных пазух носа и приводящие к деструкции костной ткани и последующему фиброзу.
Несмотря на большую практическую ценность вышеприведенного принципа описания строения глазницы, мы все же остановимся на классическом принципе, поскольку только он дает возможность подробно охарактеризовать все структуры. Такой подход обеспечивает необходимыми знаниями не только офтальмохи-рургов, но и нейроофтальмологов, офтальмологов, терапевтов и специалистов других специальностей.
Костные образования глазницы
65
 2.1.
КОСТНЫЕ ОБРАЗОВАНИЯ ГЛАЗНИЦЫ
2.1.
КОСТНЫЕ ОБРАЗОВАНИЯ ГЛАЗНИЦЫ
2.1.1. Форма глазницы
Глазница содержит глазное яблоко, наружные мышцы глаза, нервы и сосуды, жировую клетчатку, слезную железу [175]. Глазница обычно не имеет точной геометрической формы, но наиболее часто напоминает четырех-
стороннюю пирамиду, основанием обращенную вперед. Вершина глазницы обращена к зрительному каналу (рис. 2.1.1—2.1.3).
Медиальные стенки глазницы практически параллельны, а расстояние между ними равняется 25 мм. Наружные стенки глазницы у взрослых располагаются относительно друг друга под углом в 90°. Таким образом, дивергентная ось глазницы равняется половине 45°, т. е. 22,5° (рис. 2.1.2).
Линейные и объемные размеры глазницы колеблются у разных людей в довольно широ-
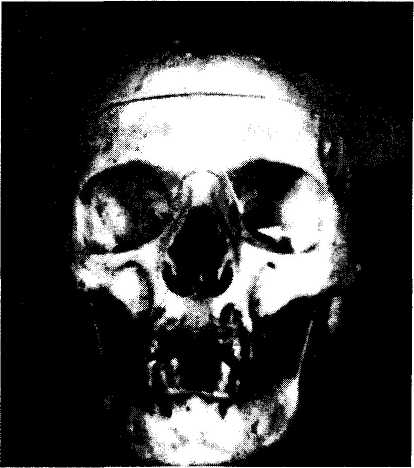
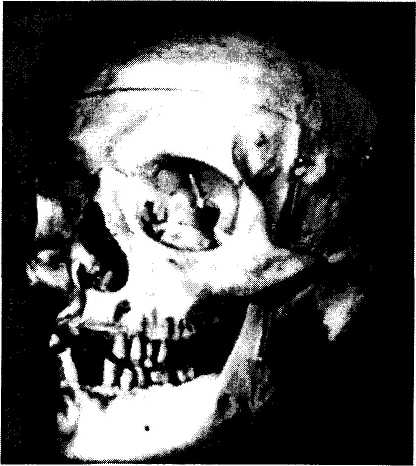
Рис. 2.1.1. Вид правой и левой глазниц спереди (а) и сбоку под углом 35 градусов (б) (по Henderson, 1973):
а — фотокамера размещена вдоль срединной оси черепа. Правое зрительное отверстие слегка прикрыто медиальной стенкой глазницы. Левое зрительное отверстие немного видно в виде небольшого углубления (маленькая стрелка). Большая стрелка указывает на верхнеглазничную щель; б— фотокамера размещена под углом 35 градусов относительно срединной линии. Четко видны зрительный канал (маленькая стрелка) и верхнеглазничная щель (большая стрелка).
к их
пределах. Тем не менее усредненные
показатели
представляют собой следующие величины.
Наиболее широкая часть глазницы
расположена
на расстоянии 1 см
от
переднего своего края
и равняется 40 мм.
Наибольшая
высота
равна примерно 35 мм,
а
глубина — 45 мм.
Таким
образом, у взрослого человека объем
глазницы
составляет примерно 30 см3.
их
пределах. Тем не менее усредненные
показатели
представляют собой следующие величины.
Наиболее широкая часть глазницы
расположена
на расстоянии 1 см
от
переднего своего края
и равняется 40 мм.
Наибольшая
высота
равна примерно 35 мм,
а
глубина — 45 мм.
Таким
образом, у взрослого человека объем
глазницы
составляет примерно 30 см3.
Формирует глазницу семь костей: решетчатая кость (os ethmoidale), лобная кость (os frontale), слезная кость (os lacrimale), верхнечелюстная кость (maxilla), небная кость (os palatinum), клиновидная кость (os sphenoidale) и скуловая кость (os zigomaticum). Взаимоотношения между костями и их вклад в образование глазницы приведены на рис. 2.1.1—2.1.7.
Глазничная ось
У взрослого форма края глазницы (margo Рис. 2.1.2. Глазная и глазничная оси и их отношение orbitalis) представляет собой четырехугольник
2.1.2. Края глазницы
66
Глава 2. Глазница и вспомогательный аппарат глаза
 с
горизонтальным размером, равным 40 мм,
а
вертикальным
— 32 мм
(рис.
2.1.3).
с
горизонтальным размером, равным 40 мм,
а
вертикальным
— 32 мм
(рис.
2.1.3).
Наибольшую часть наружного края (margo lateralis) и наружную половину нижнего края (margo infraorbitalis) глазницы формирует скуловая кость. Наружный край глазницы довольно толстый и выдерживает большие механические нагрузки. При возникновении перелома кости в этой области он обычно проходит по
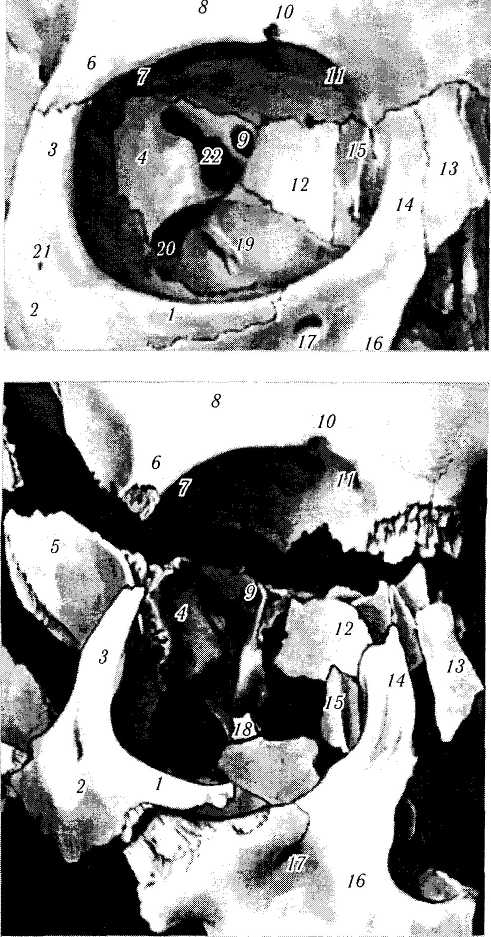
Рис. 2.1.3. Кости, формирующие глазницу:
/ — глазничный отросток скуловой кости; 2 — скуловая кость; 3 — лобно-клиновидный отросток скуловой кости; 4 — глазничная поверхность большого крыла клиновидной кости; 5 — большое крыло клиновидной кости; 6 — латеральный отросток лобной кости; 7 — ямка слезной железы; 8 — лобная кость; 9 — зрительное отверстие; 10 — надглазничная выемка; // — блоковая ямка; 12 — решетчатая кость; 13 — носовая кость; 14 — лобный отросток верхней челюсти; 15 — слезная кость; 16 — верхняя челюсть; 17 — подглазничное отверстие; 18 — небная кость; 19 — нижнеглазничная борозда; 20 — нижнеглазничная щель; 21—скуло-лицевое отверстие; 22—верхнеглазничная щель
линии распространения швов. При этом перелом возникает как по линии скуловерхнече-люстного шва в направлении вниз или вниз— наружу по линии скулолобного шва. Направление перелома зависит от места приложения травмирующей силы.
Лобная кость образует верхний край глазницы (margo supraorbitalis), а ее наружная и внутренняя части участвуют в образовании наружного и внутреннего краев глазницы соответственно. У новорожденных верхний край острый. Острым он остается у женщин на протяжении всей жизни, а у мужчин с возрастом округляется. На верхнем крае глазницы с медиальной стороны видна надглазничная выемка (incisura frontalis), содержащая надглазничный нерв (п. supraorbitalis) и сосуды. Спереди от артерии и нерва и слегка наружу относительно надглазничной выемки располагается небольшое надглазничное отверстие (foramen supraorbitalis), через которое в лобную пазуху и губчатую часть кости проникает одноименная артерия (arteria supraorbitalis).
Внутренний край глазницы (margo medialis orbitae) в передних отделах образован верхнечелюстной костью, отдающей отросток к лобной кости.
Конфигурация внутреннего края глазницы усложняется наличием в этой области слезных гребешков. По этой причине Whitnall [265] предлагает рассматривать форму внутреннего края в виде волнообразной спирали (рис. 2.1.3).
Нижний край глазницы (margo inferior orbitae) образован наполовину верхнечелюстной и наполовину скуловой костями. Через нижний край глазницы с внутренней стороны проходят подглазничный нерв (п. infraorbitalis) и одноименная артерия. Они выходят на поверхность черепа через подглазничное отверстие (foramen infraorbitalis), расположенное несколько кнут-ри и ниже нижнего края глазницы.
2.1.3. Кости, стенки и отверстия глазницы
Как указано выше, глазницу формируют всего семь костей, участвующих и в образовании лицевого черепа [175].
Медиальные стенки глазниц параллельны. Они отделены друг от друга пазухами решетчатой и клиновидной костей. Латеральные стенки отделяют глазницу от средней черепной ямки сзади и от височной ямки — спереди. Глазница расположена непосредственно под передней черепной ямкой и над верхнечелюстной пазухой.
Верхняя стенка глазницы (Paries superior orbitae) (рис. 2.1.4).
Верхняя стенка глазницы прилежит к лобной пазухе и к передней черепной ямке. Сформирована она глазничной частью лобной кости, а сзади — малым крылом клиновидной кости.
Костные образования глазницы
67
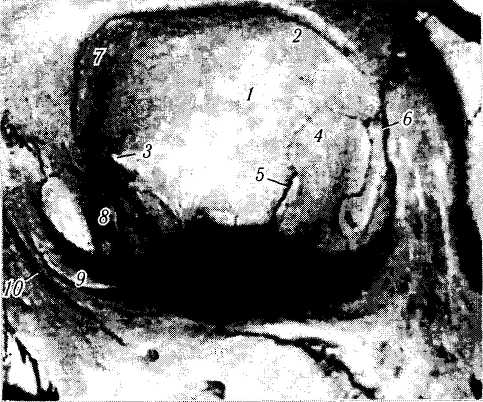
Рис. 2.1.4. Верхняя стенка глазницы (по Reeh et al., 1981):
/ — глазничная стенка лобной .кости; 2— ямка слезной железы; 3 — переднее решетчатое отверстие; 4 — большое крыло клиновидной кости; 5 — верхнеглазничная щель; 6 — латеральный глазничный бугорок; 7 — блоковая ямка; 8— задний гребешок слезной кости; 9 — передний гребешок слезной кости; 10 — sutura notra
Между этими костями проходит клиновидно-лобный шов (sutura sphenofrontalis).
На верхней стенке глазницы существует большое количество образований, играющих роль «меток», используемых при оперативных вмешательствах. В переднелатеральной части лобной кости располагается ямка слезной железы (fossa glandulae lacrimalis). Ямка содержит не только слезную железу, но также и небольшое количество жировой клетчатки, преимущественно в задней части (добавочная ямка Рош Довиньё (Roch on-Duvigneaud)). Снизу ямка ограничена скулолобным швом (s. fronto-zigomatica).
Поверхность кости в области слезной ямки обычно гладкая, но иногда определяется шероховатость в месте прикрепления поддерживающей связки слезной железы.
В переднемедиальной части, приблизительно на расстоянии 5 мм от края, расположены блоковая ямка и блоковая ость (fovea trochlearis et spina trochlearis), на сухожильном кольце которой прикрепляется верхняя косая мышца.
Через надглазничную выемку, расположенную на верхнем крае лобной кости, проходит надглазничный нерв, являющийся ветвью лобного ответвления тройничного нерва.
У вершины глазницы, непосредственно у малого крыла клиновидной кости, расположено зрительное отверстие — вход в зрительный канал (canalis opticus).
Верхняя стенка глазницы тонкая и хрупкая. Утолщается она до 3 мм в месте формирования ее малым крылом клиновидной кости (ala minor os sphenoidale).
Наибольшее истончение стенки наблюдается в тех случаях, когда исключительно сильно развита лобная пазуха. Иногда с возрастом наступает резорбция костной ткани верхней стенки. При этом периорбита контактирует с твердой мозговой оболочкой передней черепной ямки.
Поскольку верхняя стенка тонкая, именно в этой области при травме возникает перелом кости с образованием острых костных обломков. Через верхнюю стенку распространяются в глазницу различные патологические процессы (воспаление, опухоли), развивающиеся в лобной пазухе. Необходимо обратить внимание и на то, что верхняя стенка находится на границе с передней черепной ямкой. Это обстоятельство имееет большое практическое значение, поскольку травмы верхней стенки глазницы нередко сочетаются с повреждением головного мозга.
Внутренняя стенка глазницы (Paries me-dialis orbitae) (рис. 2.1.5).
Внутренняя стенка глазницы является наиболее тонкой (толщиной 0,2—0,4 мм). Образована она 4 костями: глазничной пластинкой решетчатой кости (lamina orbitalis os ethmoi-dale), лобным отростком верхней челюсти (pro-cessus frontalis os zigomaticum), слезной кос-

Рис. 2.1.5. Внутренняя стенка глазницы (по Reeh et al., 1981):
1 — передний слезный гребешок и лобный отросток верхней челюсти; 2— слезная ямка; 3 — задний слезный гребешок; 4— lamina papyracea решетчатой кости; 5 — переднее решетчатое отверстие; 6—зрительное отверстие и канал, верхнеглазничная щель и spina recti lateralis; 7 — латеральный ангулярный отросток лобной кости; 8— нижнеглазничный край со скуло-лицевым отверстием, расположенным справа
68
