
Клинические рекомендации / Подагрический артрит
.pdfОдобрено Объединенной комиссией По качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан от «29» сентября 2016 года Протокол №12
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПОДАГРИЧЕСКИЙ АРТРИТ
1. Содержание:
Соотношение кодов МКБ-10 и МКБ-9 |
2 |
Дата разработки протокола |
2 |
Пользователи протокола |
2 |
Категория пациентов |
2 |
Шкала уровня доказательности |
2 |
Определение |
2 |
Классификация |
3 |
Диагностика и лечение на амбулаторном уровне |
4 |
Показания для госпитализации |
13 |
Диагностика и лечение на этапе скорой неотложной помощи |
13 |
Диагностика и лечение на стационарном уровне |
14 |
Медицинская реабилитация |
19 |
Паллиативная помощь |
19 |
Сокращения, используемые в протоколе |
19 |
Список разработчиков протокола |
20 |
Конфликт интересов |
20 |
Список рецензентов |
20 |
Список использованной литературы |
20 |
Приложение 1 |
23 |
1

2.Соотношение кодов МКБ-10 и МКБ-9
Код |
МКБ-10 |
Код |
МКБ-9 |
|
|
|
|
М 10 |
Подагра |
- |
- |
|
|
|
|
М 10.0 |
Идиопатическая подагра |
- |
- |
|
|
|
|
М 10.1 |
Свинцовая подагра |
- |
- |
|
|
|
|
М 10.2 |
Лекарственная подагра |
- |
- |
|
|
|
|
М 10.3 |
Подагра, обусловленная нарушением почеч- |
- |
- |
|
ной функции |
|
|
М 10.4 |
Другая вторичная подагра |
- |
- |
|
|
|
|
М 10.9 |
Подагра неуточненная |
- |
- |
|
|
|
|
3.Дата разработки протокола: 2016 год (пересмотренный с 2013 года).
4.Пользователи протокола: врачи общей практики, терапевты, ревматологи, нефрологи, хирурги.
5.Категория пациентов: взрослые.
6.Шкала уровня доказательности:
АВысококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
ВВысококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
СКогортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
DОписание серии случаев или неконтролируемое исследование или мнение экспертов.
7.Определение [1-5,7,10, 11,16, 19, 28 ]: Подагра - гетерогенное по проис-
хождению, обусловленное внешнесредовыми и/или генетическими факто-
2
рами, системное заболевание, характеризующееся отложением в разли ч- ных тканях кристаллов моноурата натрия или мочевой кислоты и формир о- ванием тофусов.
8. Классификация [1-5,7,10, 11,13,16, 28]:
По патогенезу: первичная; вторичная:
почечная;
лекарственная;
свинцовая.
По клиническим проявлениям болезни и дальнейшему прогрессированию:
Острый подагрический артрит.
Межприступная («интервальная») подагра и рецидивирующий подагрический артрит.
Хроническая тофусная подагра.
По течению: легкое, средней тяжести и тяжелое.
Легкое: приступы артрита повторяются не чаще 2 раз в год, захватывают не более 2-х суставов, тофусы отсутствуют или единичные, внутренние органы не поражены.
Тяжелое: приступы более 5 раз в год, множественные поражения суставов с кост- но-суставной деструкцией, тофусы, нефропатия.
Средней тяжести: занимает промежуточное положение.
Функциональная недостаточность опорно-двигательного аппарата: I – трудоспособность сохранена;
II – трудоспособность нарушена, способность к самообслуживанию сохранена; III - утрачена способность к самообслуживанию.
Факторы риска: ожирение; артериальная гипертензия; инсулинорезистентность, прием лекарств (диуретики); избыточное употребление пива и алкогольных напитков; генетические дефекты, приводящие к гиперпродукции уратов; другие сопутствующие болезни.
Классификационные диагностические критерии S.L.Wallace и соавт., 1977 году, одобренные ВОЗ в 2002 году.
А. Выявление кристаллов уратов в синовиальной жидкости В. Верификация кристаллов при подозрении на тофусы
С. Анализ 12 клинико-лабораторных признаков (для диагноза необходимо не менее 6):
1.Максимальное воспаление сустава в первый день
2.Наличие более чем одной атаки артрита
3.Моноартрит
4.Покраснение суставов
5.Боль и воспаление ПФС 1-го пальца
3
6.Асимметричное воспаление ПФС
7.Одностороннее поражение тарзальных суставов
8.Подозрение на тофусы
9.Гиперурикемия
10.Асимметричное воспаление суставов
11.Субкортикальные кисты без эрозии при рентгенологическом исследовании
12.Отсутствие микроорганизмов в культуре синовиальной жидкости
Критерии А и В (выявление кристаллов) – являются самостоятельными
9. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ[1-5, 7, 11,13, 22, 25,26,28]:
1) Диагностические критерии: Жалобы:
Внезапное начало, быстрое нарастание интенсивных болей, как правило, в одном суставе, чаще в I ПФС стопы
Выраженность локальных признаков воспаления в суставе: гиперемия кожи, припухлость и нарушение функции поражѐнного сустава.
Чаще развивается в ночное время или ранние утренние часы, длительность атаки без лечения варьирует от 1 до 10 дней.
Наличие общих признаков воспаления: повышение температуры, слабость.
Анамнез:
Острый подагрический артрит может быть спровоцирован приѐмом а л- коголя, погрешностями в диете, травмой, переохлаждением, хирургическими процедурами, посещением сауны, обострением сопутствующих заболеваний, приемом лекарственных препаратов (диуретиков).
Физикальное обследование: Суставной синдром:
первая подагрическая атака проявляется поражением первого плюснефалангового сустава (I ПФС) стопы (характерна для 90% больных), но могут вовлекаться локтевые, коленные и другие суставы стопы, а также суставы кистей;
гиперемия кожи, припухлость, резкое нарушение функции пораженного сустава;
общими признаками воспаления: повышенной температурой, слабостью, ознобом;
Особенности подагрического артрита в зависимости от пола и возраста:
у мужчин преимущественно поражаются суставы стопы, особенно бол ь- шого пальца;
у женщин в начале заболевания чаще развивается олигоили полиартрит (связано с тем, что у женщин подагра развивается в более пожилом во з- расте), чаще поражаются суставы кистей;
4
у лиц пожилого возраста чаще наблюдается полиартрикулярный вариант начала подагрического артрита: поражение суставов верхних конечностей (включая мелкие суставы кистей).
Особенности течения подагрического артрита в зависимости от cтадии:
При остром подагрическом артрите - полное спонтанное выздоровление и отсутствие симптомов между приступами. Без лечения наблюдаются учащение атак, более затяжное течение, вовлечение в процесс новых суставов.
Межприступная («интервальная») подагра и рецидивирующий подагрический артрит - характерно сокращение продолжительности бессимптомного пери о- да, учащение и удлинение приступов артрита, то есть переход в хроническое течение болезни.
Хроническая тофусная подагра - стойкий хронический артрит, тофусы (часто множественные), поражения почек.
Тофусы:
подкожно или внутрикожно в области пальцев кистей и стоп, колен ных суставов, на локтях, ушных раковинах;
иногда с изъязвлением кожи и выделением содержимого в виде пастообразной белой массы, содержащей кристаллы МУН;
внутрикостно;
могут образовываться практически в любых участках тела и во внутре н- них органах.
Поражение почек:
мочекаменная болезнь;
хроническая уратная (подагрическая) нефропатия;
острая почечная недостаточности.
Осложнения, связанные с сопутствующей патологией:
ожирение;
сахарный диабет;
артериальная гипертензия;
гиперлипидемия, особенно гипертриглицеридемия;
атеросклеротическое поражение сосудов.
Лабораторные исследования: [1-4,6,7,10,11,13, 16, 22,26,28]
Общий анализ крови - нейтрофильный лейкоцитоз, ускорение СОЭ;
Общий анализ мочи - стойко кислая рН мочи (5,0), протеинурия, гематурия, снижение относительной плотности мочи, кристаллурия (ураты и др.);
Биохимические исследования крови - повышение уровня мочевой кислоты в крови – гиперурикемия (у мужчин – более 0,42 ммоль/л (более 7 мг/дл), у женщин - более 0,36 мммоль/л), но в острый период возможна нормоурикемия, дислипидемия (гиперхолестеринемия, снижение ЛПВП, повышение ЛПНП и триглицеридов) - при наличии сопутствующей кардиоваскулярной патологии; гипергликемия – при нарушениях углеводного обмена; повышение уровня креатинина – при наличии подагрической нефропатии.
5
СРБ – положительный;
Повышенная суточная экскреция мочевой кислоты с мочой – гиперурикозурия (более 1100 мг/сут), может быть снижена из-за нарушения функции почек;
Поляризационная микроскопия синовиальной жидкости, содержимого тофусов или других тканей – обнаружение кристаллов МУН иглообразной формы с отрицательным двойным преломлением луча.
Инструментальные исследования: [1-4,6,7,10,11,13,16,22,26,28]
R-графия пораженных суставов: симптом «пробойника»-типичный, но поздний рентгенологический критерий, в начале болезни могут быть неспецифические признаки - сужение суставной щели, деструкция суставной поверхности, субкортикальные кисты;
УЗИ почек - наличие конкрементов различных размеров, коралловидный нефролитиаз.
2) Диагностический алгоритм:
6
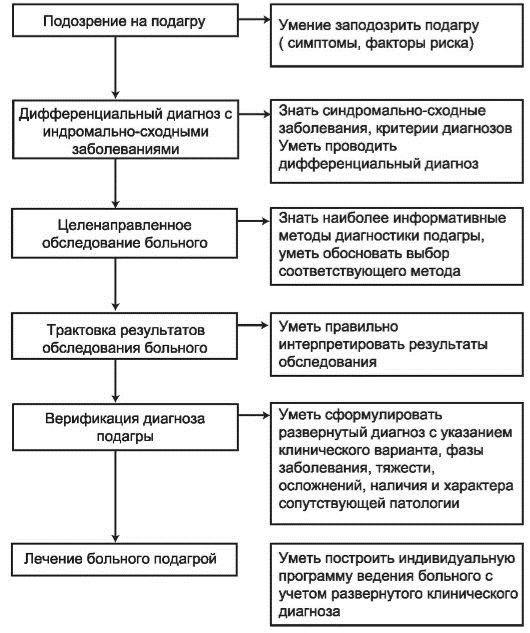
3) Дифференциальный диагноз и обоснование дополнительных исследований
[1-7,10,11,12,15,22]
|
Обоснование |
|
|
|
Диагноз |
для диффе- |
Обследования |
Критерии исключения диагноза |
|
ренциальной |
||||
|
|
|
||
|
диагностики |
|
|
|
Ревматоид |
Поражение |
Рентген кистей и стоп |
Суставной синдром носит |
|
ный |
мелких суста- |
РФ, АЦЦП, мочевая |
симметричный характер, |
|
артрит |
вов стоп |
кислота |
преимущественно поражаются |
|
(РА) |
|
Исследование |
мелкие суставы кистей и стоп. У |
|
|
|
синовиальной |
20% больных обнаруживают |
|
|
|
жидкости |
подкожные ревматоидные узелки. |
|
|
|
|
|
7
Септическ |
Боль и при- |
Исследование |
Лихорадка, выраженная |
ий артрит |
пухлость по- |
синовиальной |
болезненность сустава при |
|
раженного |
жидкости |
пальпации. Обычно выявляют |
|
сустава |
УЗИ сустава |
источник инфекции (кожа, легкие). |
|
|
|
Септический артрит чаще возникает |
|
|
|
в уже измененных суставах. |
|
воспаление |
Рентгенография суста- |
Заболеваемость лиц молодого |
Реактивны |
пальцев стоп |
вов, мочевая кислота, |
возраста (до 30-40 лет), |
й артрит |
(дактилит) |
ИФА на мочеполовые |
взаимосвязь развития артрита с |
(РеА) |
|
инфекции |
предшествующей диареей, |
|
|
Рентгенография иле- |
конъюнктивитом, уретритом, |
|
|
осакральных сочлене- |
асимметричность |
|
|
ний. |
|
|
|
HLA-В27. |
|
|
Боль, припух- |
Рентгенография |
Нет признаков острого воспаления. |
Остеоартри |
лость и огра- |
суставов |
Возможно обострение симптомов |
т (ОА) |
ничение дви- |
УЗИ суставов |
поражения суставов после нагрузки. |
|
жений пора- |
|
|
|
женного су- |
|
|
|
става, чаще |
|
|
|
крупные су- |
|
|
|
ставы |
|
|
Саркоидоз |
Наличие пе- |
Рентгенография |
Характерно поражение |
|
риартикуляр- |
суставов |
голеностопных суставов, иногда- |
|
но располо- |
МРТ или КТ суставов |
сопровождается узловатой эритемой |
|
женных кож- |
Рентгенография ОГК |
или подкожными узелками. Паротит, |
|
ных и под- |
|
поражение легких характерны для |
|
кожных сар- |
|
саркоидоза. |
|
коидных гра- |
|
|
|
нулем. |
|
|
|
|
|
|
Псевдопод |
Боль, припух- |
Рентгенография |
Чаще болеют женщины пожилого |
агра |
лость и огра- |
суставов |
возраста, у лиц старше 75 лет, |
|
ничение дви- |
Исследование |
рецидивирующее течение с атаками |
|
жений пора- |
синовиальной |
острого артрита |
|
женного су- |
жидкости |
|
|
става, чаще |
УЗИ сустава |
|
|
крупные су- |
|
|
|
ставы, пора- |
|
|
|
жение одного |
|
|
|
сустава |
|
|
|
|
|
|
4) Тактика лечения [1-11,13,14,16,19,22,26-30]: пациенты получает амбулатор-
ное лечение при минимальной степени активности болезни.
Цели лечения:
быстрое и безопасное купирование острого подагрического артрита;
8
предупреждение прогрессирования заболевания (предотвращение рецидивов артрита и развития осложнений);
профилактика и лечение сопутствующих заболеваний и осложнений лекарственной терапии.
− Немедикаментозное лечение:
Обучение больного правильному образу жизни (уменьшение веса тела при ожирении, диета, уменьшение приема алкоголя, особенно пива) - ключевой аспект лечения.
На период острого артрита необходимы покой и холод на область пораженного сустава.
Устранение факторов риска обострения артрита.
Выявление и лечение сопутствующих заболеваний (гиперлипидемии, гипертензии, гипергликемии, ожирения, ИБС) в каждом конкретном случае.
ДИЕТА
Показано ограничение пуринов, низкокалорийная диета, обильное щелочное питье до 2-3 л/сут, исключение этанолсодержащих напитков, особенно пива, ограничение углеводов и с включением в рацион полиненасыщенных жирных кислот.
− Медикаментозное лечение:
Тактика лечения острого подагрического артрита и осложнений, связанных с гиперурикемией, различны.
Лечение острого подагрического артрита:
Для купирования острого приступа подагры используют НПВП, колхицин, глюкокортикоиды (ГК) локально и системно.
Лечение следует начинать как можно раньше, предпочтительней в течение 24 ч от начала артрита.
Лечение должно быть продолжено до полного купирования воспалительных явлений в суставе.
У пациентов, имеющих кардиоваскулярные факторы риска, не рекоме н- дуется применять специфические ингибиторы ЦОГ-2 из-за увеличения риска сосудистых осложнений.
Антигиперурикемическая терапия6
Антигиперурикемическая терапия эффективно предотвращает рецидивы подагрического артрита и развитие осложнений, связанных с неконтролируемой гиперурикемией. Данная терапия основана на комбинировании немедикаментозных (диета, отказ от приема алкоголя) и медикаментозных (ингибитор ксантиноксидазы – аллопуринол, фебуксостат и урикозурические препараты) методов лечения. Целевой уровень мочевой кислоты ниже 0,36 ммоль/л (6 мг/дл).
Аллопуринол – эффективное средство для долгосрочного медикаментозного лечения у больных с хронической подагрой. Лечение аллопуринолом до окончания приступа артрита начинать не следует. Для профилактики острых приступов
9
артрита и тяжѐлых побочных реакций терапию аллопуринолом начинают с небольшой дозы (100 мг/сут) и постепенно увеличивают через каждые 2 -4 нед до достижения нормоурикемии. Режим дозирования аллопуринола устанавливают индивидуально, под контролем динамики мочевой кислоты в крови с учетом функциональной способности почек. При наличии почечной недостаточности (снижении клиренса менее 30 мл/мин) доза должна быть подвергнута коррекции. При отмене аллопуринола уровень мочевой кислоты возвращае т- ся к исходному в течение 3—4 дней. Лечение аллопуринолом сопряжено с развитием побочных эффектов (иногда тяжѐлых -5%) и должно проводиться под строгим контролем.
Фебуксостат - рекомендуемая доза 80мг 1 раз в сутки независимо от приема пищи. Если концентрация МК превышает 6 мг/дл после 2-4 недель лечения, доза препарата может быть повышена до 120 мг 1 раз в сутки. При применении фебуксостата у пациентов с почечной недостаточностью легкой и средней степени тяжести коррекции дозы препарата не требуется. Длительность профилактики приступов подагры составляет не менее 6 месяцев.
Урикозурические препараты (бенемид, антуран, бенетазон и др.) при нефролитиазе противопоказаны. Бензбромарон может применяться у больных с мягкой и умеренной почечной недостаточностью у некоторых больных, но требует контроля в связи с риском гепатотоксичности.
Другие урикозурические препараты:
Лозартан и фенофибрат имеют умеренный урикозурический эффект, что позволяет их применять у больных резистентных или плохо переносящих аллопуринол или урикозоурики, при наличии гипертензии или МС.
Перечень основных лекарственных средств:
Лекар- |
Фармакологи- |
Способ |
Разо- |
Крат- |
|
Длитель- |
Уровень |
ственное |
ческие группы |
введения |
вая |
ность |
|
ность курса |
доказатель- |
средство |
|
|
доза |
приме- |
|
лечения |
ности |
(междуна- |
|
|
|
нения |
|
|
|
родное не- |
|
|
|
|
|
|
|
патенто- |
|
|
|
|
|
|
|
ванное |
|
|
|
|
|
|
|
название) |
|
|
|
|
|
|
|
|
|
Глюкокортикостероиды |
|
|
|
||
Преднизо- |
Синтетический |
внутрь |
5 мг |
25-30 |
курсами |
УД – А [19, |
|
лон |
глюкокортико- |
|
|
мг/сут |
|
|
20, 21-23, |
|
стероидный гор- |
|
|
в 2-3 |
|
|
28] |
|
мональный пре- |
|
|
приема |
|
|
|
|
|
|
|
|
|
||
|
парат |
|
|
|
|
|
|
метилпред- |
Синтетический |
внутрь |
4 мг |
20-24 |
курсами |
УД – А [19, |
|
низолон |
глюкокортико- |
|
|
мг/cут |
|
|
20-23,28] |
|
стероидный гор- |
|
|
в 2 -3 |
|
|
|
|
мональный пре- |
|
|
приема |
|
|
|
|
парат |
|
|
|
|
|
|
Бетамета- |
Синтетический |
в/м, в/с |
1 мл |
1 раз |
При необхо- |
УД – С |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
10 |
