
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Черепно-мозговая травма
В зонах военных действий и промышленно развитых странах с их чрезвычайно интенсивным автомобильным движением травмы головы занимают огромную долю в структуре смертности лиц моложе 45 лет. В клиническом течении этих травм огромное значение имеют анатомическая локализация повреждения и ограниченные возможности функционального восстановления мозговой ткани. Так, некроз объемом в несколько кубических сантиметров, поражающий мозговую ткань может не сопровождаться симптоматикой при локализации в лобных долях, вызывать тяжелое состояние (при местонахождении в спинном мозге) или смерть (при локализации в стволовой части головного мозга). Существуют два главных типа черепно-мозговой травмы, которые возникают в результате: ранения движущимся (летящим) предметом или сильного удара о неподвижный предмет (при падении); резкого динамического сдвига головы — либо внезапной ее остановки при значительной скорости движения (во время падения тела, удара при автокатастрофе и др.), либо, наоборот, внезапного ускорения из состояния покоя. Первый (ударный) тип связан с весьма разнообразными повреждающими объектами (пулями, осколками, камнями и т.д.) и часто представляет собой открытую травму черепа с нарушением целостности костных покровов. Второй (динамический) тип является результатом внезапного смещения головного мозга относительно костей черепа, что сопровождается сдавливанием, смещением или натяжением одних частей мозга по отношению к другим. Натяжение особенно тяжелое, если воздействие имеет так называемый ротационный характер и состоит из комбинации ускорения и торможения. Второй тип обычно представляет собой закрытую травму черепа.
Переломы костей черепа. У многих пациентов с переломами костей черепа нет значительных повреждений головного мозга и в то же время около 25 % лиц, получающих смертельную черепно-мозговую травму, не имеют переломов. Однако у больных, имеющих такие переломы, очень высока частота вторичных повреждений в форме внутричерепной гематомы. Перелом может быть вдавленным, оказывающим местное давление на ткань мозга. Если при этом есть еще и скальпированная рана головы, то перелом расценивается как открытый и как возможный источник первичного бактериального загрязнения оболочек и головного мозга. Любой вид перелома основания черепа способствует проникновению инфекции из носовых путей, околоносовых пазух или полости среднего уха. При таких переломах часто возникает ринорея или оторея ликво- ром (истечение ликвора из полости носа или барабанных полостей). Среди прочих осложнений переломов костей черепа следует назвать разрыв менингеальной артерии и формирование экстрадуральной гематомы, а также повреждение сонной артерии в пещеристой пазухе и образование каротидно-кавернозного соустья (свища).
Повреждения мозга. В момент травмы могут происходить первичное повреждение мозга, например сотрясение, контузия, представляющие собой закрытые поражения, а также диффузное повреждение нервных волокон. Через некоторое время после травмы могут развиваться вторичные повреждения мозговой ткани, обусловленные гематомами и повышением внутричерепного давления.
Первичные повреждения головного моз- г а. Сотрясение мозга представляет собой клинический синдром, который по тяжести подразделяют на три степени — легкую, среднюю и тяжелую. При средней степени тяжести сотрясение мозга характеризуется преходящими неврологическими нарушениями, включающими потерю сознания, тошноту (рвоту), головную боль, задержку дыхания, утрату рефлексов и др. В данном случае возможно полное неврологическое восстановление. В течение некоторого времени сохраняется лишь амнезия (утрата способности сохранять и воспроизводить ранее приобретенную информацию) в ретроградной форме (утрачена память о событиях, предшествовавших нарушению сознания при сотрясении). Патогенез внезапного нарушения нервной активности остается неизвестным. Несмотря на то что сотрясение мозга легкой и средней степени относятся к обратимым состояниям, не связанным с перманентными структурными изменениями, все же имеются данные об определенных биохимических и ультраструктурных изменениях в пораженной ткани мозга: истощении митохондриальной АТФ, изменениях сосудистой проницаемости и повреждении аксонов. Тяжелую степень сотрясения относят к контузиям головного мозга.
Контузии (ушибы). Поверхностные контузии — самая частая форма повреждения мозговой ткани, непосредственно связанная с травмой. Они могут происходить в зоне самой травмы, в частности, если она сопровождается вдавленным переломом костей черепа. Но при любом варианте динамической черепномозговой травмы контузии подвергаются главным образом лобные полюса (передние концы полушарий), глазничные извилины, височные полюса (части височных долей кнаружи от носовых борозд), нижние и боковые поверхности передних половин височных долей. Эти зоны отличаются высокой уязвимостью, так как сдвиг головного мозга относительно черепа создает здесь форсированный контакт с костными выступами, выпуклостями и бугорками. Как правило, контузии асимметричны. Они могут иметь более тяжелую форму на стороне, противоположной по отношению к зоне травмы. Таким образом, тяжелые контузии лобных долей нередко связаны с травмой затылочной области. При контузиях повреждаются гребни извилин мозга, но при наиболее тяжелых ушибах повреждение может распространяться на всю толщу коры с вовлечением в процесс белого вещества, а также внутримозговыми кровоизлияниями и набуханием мозга. Зоны старых и заживших контузий представляют собой золотисто-коричневые участки сморщивания мозгового вещества и глиоза. Их легко распознают при патологоанатомическом исследовании.
Диффузное
повреждение аксонов.
В момент такого повреждения нервные
волокна разрываются под влиянием
напряжений, создающихся в результате
одновременного действия сил
ускорения/замедления, в частности
вращательных сил. Такой тип повреждения
мозга может быть при отсутствии
поверхностных контузий. При
патологоанатомическом
исследовании
видны лишь геморрагические поражения
в мозолистом теле, заднебоковом
квадранте или квадрантах ростральной
(переднеталамической) зоны стволовой
части мозга. У больных, выживающих в
течение нескольких недель или месяцев
и, как правило, находящихся в тяжелом
состоянии, отмечают расширение системы
желудочков, которое происходит
вследствие уменьшения массы белого
вещества. Под микроскопом
обнаруживают аксонные
луковицы,
представляющие собой выпячивания
аксоплазмы в об-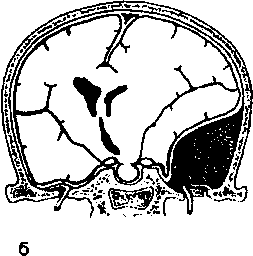
ласти повреждения. Их можно наблюдать в любом регионе мозга. Кроме того, в полушариях большого мозга и мозжечка, стволовой части мозга и спинном мозге выявляется валлеровское перерождение (см. выше). Оно развивается вторично по отношению к разрыву аксонов в момент повреждения.
Вторичные повреждения головного моз- г а. Речь пойдет о внутричерепных кровоизлияниях. Это частые осложнения травм головы, распространенные причины резкого ухудшения состояния и смерти больных, которые сразу после повреждения находились в сознании. Внутричерепные гематомы встречаются особенно часто у лиц с переломами костей черепа. Они могут быть экстрадуралъными, субдуральными и внутримоз- говыми. Остановимся на каждом из этих вариантов.
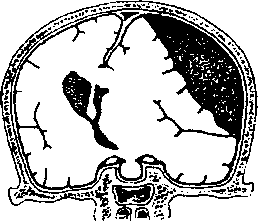
Экстрадуралъная (эпидуральная) гематома. Такая гематома формируется вследствие кровоизлияния из менингеальных кровеносных сосудов, как правило, из средней менингеальной артерии. По мере развития гематомы твердая мозговая оболочка отслаивается массами крови от подлежащих костей черепа (схема 26.3). При этом происходит прогрессирующее сдавливание ткани головного мозга излившейся кровью. У детей раннего возраста экстрадуральная гематома может возникнуть и без переломов костей черепа. На начальных стадиях заболевание может протекать относительно легко. В течение нескольких часов у больного отмечают период ясного сознания. Затем развиваются головная боль и сонливость. С увеличением объема гематомы возрастает внутричерепное давление, больной впадает в коматозное состояние и может умереть, если массы крови из гематомы не эвакуировать. Экстрадуральные гематомы иногда встречаются в лобной, теменной зонах или задней черепной ямке.
Субдуральная гематома. Эта гематома образуется, как правило, вследствие разрыва венозных перемычек, впадающих в верхнесагиттальный синус, или при тяжелых поверхностных контузиях. Отмечают диффузное распространение масс крови по субдуральному пространству. В случае быстрого наступления смерти после повреждения при патологоанатомическом исследовании нередко обнаруживают острую субдуральную гематому. Она может быть крупной и действовать как расширяющееся (объемное) внутричерепное поражение (см. схему 26.3). Встречаются очажки и в виде тонкой полоски крови. Но даже в последнем случае внутричерепное давление часто возрастает, что обусловлено набуханием подлежащей мозговой ткани. У некоторых больных с острой субдуральной гематомой отмечают период ясного сознания, сходный с тем, который бывает при экс- традуральном кровоизлиянии (см. выше). Хроническая субдуральная гематома фиксируется на том этапе, когда она существует уже несколько недель или месяцев после обычной черепно-моз- говой травмы. Гематома постепенно подвергается организации и окружается фиброзной капсулой. Поскольку хроническая субдуральная гематома довольно часто встречается у старых людей, у которых уже имеется некоторая атрофия мозга, и поскольку эта гематома распространяется медленно, в ней могут происходить повторные небольшие кровоизлияния, она способна достигать больших объемов, оставаясь в течение некоторого времени бессимптомной. При отсутствии лечения смертельный исход связан с вторичными повреждениями мозговой ткани вследствие высокого внутричерепного давления. Хроническая субдуральная гематома часто является двусторонним поражением.
Внутримозговая (паренхиматозная) гематома. Она обусловлена контузиями и встречается в основном в лобной и височной долях. Название «вскрытая доля» применяют при поверхностных контузиях для обозначения внутримозговой гематомы, продолжающейся в субдуральную гематому. Мелкие и глубоко расположенные внутримозговые гематомы, часто проявляющиеся в форме гематом базальных ядер (хвостатого и чечевицеобразного подкорковых ядер основания полушарий большого мозга), чаще встречаются у лиц с диффузным повреждением аксонов.
Другие поражения мозга. Вторичные повреждения, развивающиеся при черепно-мозговой травме, часто сопровождаются повышением внутричерепного давления, деформацией и грыжевыми выпячиваниями мозговой ткани. Возрастанию давления нередко способствует и набухание головного мозга. Некоторое набухание всегда отмечается в зонах контузий, значительное набухание мозговой ткани может происходить в связи с субдуральной гематомой. Кроме того, у 90 % лиц, погибающих от черепно-мозговых травм, выявляют ишемические повреждения мозга. Их патогенез неясен; предполагают связь с острым приступообразным нарушением кровоснабже- ни я ткани мозга, которое может быть следствием самой травмы, а также сдвигов и деформаций мозга при повышении внутричерепного давления.
У некоторых людей ишемические повреждения развиваются в связи с задержкой сердечной деятельности и дыхания, а также при эпилепсии. Примерно 10 % лиц, перенесших серьезную травму головы, подвержены риску развития эпилепсии (хронического заболевания церебральной природы, проявляющегося в повторных судорожных или других припадках и сопровождающегося разнообразными изменениями личности). При открытых черепно-мозговых травмах заболеваемость эпилепсией достигает 45 %. Как правило, заболевание развивается в течение 1-й недели после травмы (ранняя эпилепсия), реже оно проявляется через 2—3 мес (поздняя эпилепсия). Факторами, предрасполагающими к возникновению поздней эпилепсии, считают наличие вдавленных переломов костей черепа и внутричерепных гематом. При этом варианте судорожные припадки повторяются чаще, чем при ранней эпилепсии.
Среди других вторичных поражений мозга следует упомянуть посттравматическую амнезию или инфекционные осложнения, которые связаны с открытой травмой крыши черепа или переломом основания черепа. Эти довольно редкие осложнения обычно проявляются в виде менингита. Последний необязательно возникает в раннем посттравматическом периоде, поскольку инфекционные агенты могут постепенно проникать через маленький травматический свищ, проходящий из субарахноидаль- ного пространства в одну из главных воздушных полостей (пазух) в основании черепа. Еще более редким инфекционным осложнением является внутричерепной абсцесс (травматический абсцесс головного мозга).
