
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Хронические воспалительные дерматозы
Псориаз. Весьма распространенный воспалительный хронический дерматоз — псориаз — встречается у людей любого возраста. В некоторых случаях он связан с артритом, миопатией, энтеропатией и СПИДом. В частности, псориатический артрит (артропатический псориаз) может проявляться в легкой форме или, напротив, приводить к серьезным деформациям суставов, напоминающим изменения при ревматоидном артрите. Чаще псориаз поражает кожу локтей, коленей, волосистой части головы, пояснично-крестцовой области, межъягодичной щели и головки полового члена. Наиболее типичным очаговым изменением является четко ограниченная розовая или оранжево-розовая бляшка, покрытая легко снимающимися чешуйками характерного серебристо-белого цвета (рис. 25.19, А, Б). Существуют и другие варианты псориатических очагов, имеющие кольцевидную, линейную и извилистую конфигурацию. Иногда псориаз становится причиной эритемы всего тела и шелушения — состояния, известного под названием «эритродерма». У 30 % больных цвет ногтей меняется на желто-коричневый. На ногтях появляются углубления и ямочки, происходят отслоение ногтевой пластинки от основного ложа (онихолизис), а также утолщение и крошение ногтя. При редком варианте — пустулезном псориазе — на поверхности типичных бляшек и(или) в их окружности формируются мелкие стерильные пустулы. Этот вариант имеет либо доброкачественный и локализованный характер (как правило, на конечностях), либо генерализованный тип течения с угрозой для жизни. Генерализованный тип псориаза сопровождается лихорадкой, лейкоцитозом, артралгией, пустулами, диффузно рассеянными в коже и слизистых оболочках, а также возможными вторичными инфекциями и электролитными нарушениями.
Псориатическим поражениям присуща характерная морфологическая картина. Гиперплазия эпидермиса приводит к значительному утолщению (акантозу) эпидермиса. Фигуры митоза обнаруживают значительно выше базального слоя эпидермиса, где в норме, как известно, митотическая активность клеток ограничена. Зернистый слой истончен или отсутствует, зато на поверхности эпидермиса находятся обильные роговые чешуйки, отражающие явления паракератоза. Для псориатических бляшек являются также типичным истончение тех участков эпидермиса, которые располагаются прямо над сосочками дермы (так называемые супрапапиллярные пластинки), расширенные извилистые кровеносные сосуды в дермальных сосочках. Описанная совокупность изменений приводит к аномальной близости сосудов сосочкового слоя дермы к расположенным выше параке- ратотическим чешуйкам. Это объясняет появление множественных характерных мельчайших кровоточащих точек после удале- ни я чешуек (симптом Ауспитца; H.Auspitz). Внутри очажков, имеющих спонгиозный характер, а также в роговом слое, где есть признаки паракератоза, нейтрофилы образуют мелкие скопления [спонгиозные пустулы и микроабсцессы Манроу (W.J.Mun- го)]. При пустулезном псориазе непосредственно под роговым слоем располагаются более крупные абсцессоподобные скопления нейтрофилов.
В последние годы получены новые сведения о патогенезе псориаза. Повышение заболеваемости, отмечаемое в связи с наличием у больных определенных типов лейкоцитарных антигенов (HLA), наводит на мысль о том, что в предрасположенности к псориазу определенную роль играют генетические факторы. Возникновение новых поражений в области какой-либо травмы [феномен Кебнера (H.Koebner)] тоже дает определенный подход к пониманию патогенеза псориаза. Недавно получены данные о том, что псориаз может отражать тип комплементопосредованной реакции, локализованной в роговом слое эпидермиса. Согласно этой гипотезе, экзо- или эндогенные повреждения рогового слоя у определенных лиц приводят к демаскировке антигенов рогового слоя. Эти антигены вызывают образование специфических аутоантител, связывающихся с роговым слоем, фиксирующих комплемент и активирующих каскад комплемента. Затем местное освобождение СЗа- и С5а-компонентов обусловливает активацию и накопление нейтрофилов. Такой феномен, вероятно, поддерживается метаболитами арахидоновой кислоты, прежде всего лейкотриенами. Позднее нейтрофилы в роговом слое освобождают серинпротеазы, которые демаскируют еще больше антигенов и поддерживают процесс. Выделяются также пролиферативные факторы (для кератиноцитов), которые приводят к гиперплазии эпидермиса и образованию чешуек, характерных для псориаза. Другая возможность заключается в том, что первоначальный дефект при псориазе выражается в повышенной способности микроциркуляторного русла поверхностных слоев дермы собирать нейтрофилы. Возможно эндотелиальные клетки при псориазе необычно чувствительны к цитокино- вым стимулам, регулирующим экспрессию молекул лейкоцитарно-эндотелиальной адгезии. Такая регуляция может быть результатом генетически детерминированного ускорения экспрессии цитокинового рецептора.
Красный плоский лишай. Зудящие фиолетово-красные полигональные папулы — главные клинические симптомы этого заболевания кожи и слизистых оболочек. Красный плоский лишай является самокупирующимся процессом. Обычно он спонтанно проходит через 1—2 года после возникновения, нередко оставляя зоны поствоспалительной гиперпигментации (см. ниже). Вместе с тем поражения в полости рта могут сохраняться годами. Изредка при хронических поражениях слизистых оболочек и подслизистых тканей возникает малигнизация, однако непосредственная патогенетическая связь между двумя видами поражений кожи не доказана. Изменения кожи представлены папулами, которые могут сливаться и формировать бляшки. На папулах часто видны белые пятна или линии, образующие сетку Уикхема (L.F.Wickham). Типичны множественные и симметричные поражения, особенно на конечностях. Они часто возникают вокруг запястий и локтевых суставов, а также на головке полового члена. Очаги на слизистой оболочке ротовой полости у 70 % больных представлены в виде белых сетчатых или сетевидных зон. Как и при псориазе, иногда отмечается феномен Кеб- нера.
Гистологически красный плоский лишай характеризуется обширным и плотным лимфоцитарным инфильтратом, появляющимся вдоль дерматоэпидермального стыка. Лимфоциты тесно связаны с кератиноцитами базального слоя, которые претерпевают дегенерацию, некроз и по размеру и контурам напоминают более зрелые клетки рогового слоя. Последствия такой деструктивной лимфоцитарной инфильтрации выражаются в изменении конфигурации дерматоэпидермального стыка, которая становится пилообразной. Безъядерные некротизированные клетки базального слоя могут быть втянуты в воспаленный сосочковый слой дермы, где они превращаются в коллоидные тельца.
Взаимосвязь между лимфоцитами и клетками эпидермиса напоминает таковую при мультиформной эритеме (см. выше). Для красного плоского лишая характерны изменения хронического типа: гиперплазия (реже атрофия) эпидермиса; утолщение зернистого и рогового слоев (гипергранулез и гиперкератоз, соответственно). Еще одним вариантом заболевания является красный плоский лишай, поражающий эпителий волосяных фолликулов, — плоский фолликулярный лишай. Точный патогенез красного плоского лишая неизвестен. Вероятно освобождение антигенов на уровне базального слоя и дерматоэпидермального стыка может объяснить ответную клеточно-опо- средованную иммунную реакцию при этом заболевании. Имеются данные, подтверждающие именно такую точку зрения, так как первоначальные инфильтраты из Т-лимфоцитов, связанных с гиперплазией клеток Лангерганса, служат как бы запускающими факторами для формирования и эволюции очаговых поражений.
Красная волчанка. Проявления системной красной волчанки подробно описаны в главе 5. Однако встречается кожная форма красной волчанки без сопутствующих системных проявлений, которая называется дискоидной (хронической) красной волчанкой. У лиц с клинической картиной дискоидной красной волчанки системное поражение, как правило, не развивается. Однако более 30 % больных системной красной волчанкой могут иметь изменения, неотличимые ни клинически, ни морфологически от таковых при дискоидном типе. Иными словами, если
Рис.
25.20. Дискоидная
форма красной волчанки. Атрофия
эпидермиса, гиперкератоз, периваскулярная
лимфоцитарная инфильтрация [из Grundmann
Е.,
GellerS.A.,
1989].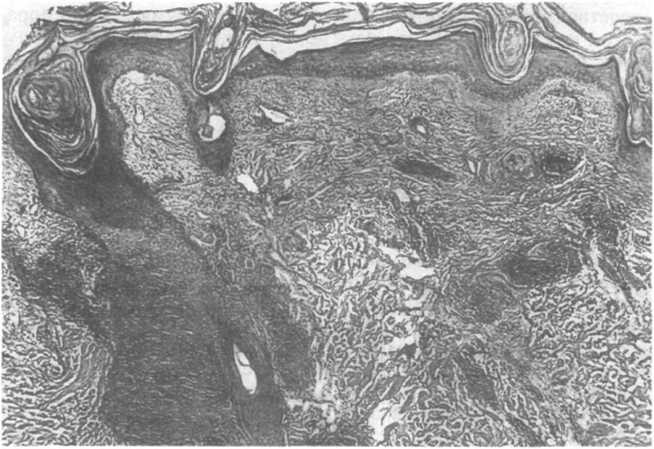
основываться только на изменениях в коже, то системную красную волчанку отличить от дискоидной красной волчанки часто невозможно.
Кожные проявления обычно представлены либо слабовыра- женной эритемой щек, либо большими эритематозными шелушащимися бляшками с четко очерченными границами. Такие дискоидные бляшки образуются или при чисто кожной форме красной волчанки, или при системной красной волчанке. Кожные проявления красной волчанки могут начинаться или усугубляться при воздействии солнечных лучей. Эпидермальная поверхность поражений блестящая или шелушащаяся, а сдавливание с боков часто приводит к их сморщиванию — признаку атрофии эпидермиса. Через истонченный эпидермис можно увидеть расширенные и извилистые кровеносные сосуды (телеан- гиэктазии), а также мелкие зоны гипо- и гиперпигментации. Под обычной лупой в отверстиях волосяных сумок заметны маленькие роговые пробки.
Гистологически изменения при дискоидной красной волчанке характеризуются лимфоцитарным инфильтратом, располагающимся вдоль дерматоэпидермального или дерматофоллику- лярного стыка, или вдоль того и другого. Отмечают и массивные инфильтраты вокруг сосудов и придатков кожи, например вокруг потовых желез (рис. 25.20). Более интенсивная инфильтрация подкожной жировой клетчатки развивается при так называемой глубокой волчанке. В базальном слое эпидермиса обычно определяется диффузная вакуолизация эпителиоцитов. Эпидермис сильно истончен или атрофирован, линия его стыка с дермой сглажена. На поверхности эпидермиса выражен гиперкератоз. В волосяных фолликулах обнаруживают атрофию эпителиальных структур, отверстия волосяных сумок нередко расширены и закупорены кератином. С помощью PAS-реакции определяется значительное утолщение базальной мембраны эпидермиса, а методика прямой иммунофлюоресценции позволяет выявить вдоль дерматоэпидермального и дерматофолликуляр- ного стыков характерную гранулярную полосу иммуноглобулина и комплемента. Иммунопатогенез красной волчанки обсуждается в главе 5. Полагают, что для разрушения пигментсодержащих базальных клеток в коже действуют параллельно как гуморальные, так и клеточно-опосредованные механизмы. Гуморальные механизмы могут включать и формирование, и отложение иммунных комплексов и С5Ь—С9-компонентов комплемента (мембраноатакующий комплекс) в дерматоэпидермаль- ных стыках.
Обыкновенные угри (acne, comedo). Это хронический воспалительный дерматоз, поражающий волосяной фолликул. Угри чаще встречаются у подростков средней и старшей возрастной группы и поражают лиц обоего пола. У мальчиков заболевание отличается более тяжелым течением. Угри наблюдаются у людей всех рас, но у лиц азиатского происхождения они протекают в более легкой форме. Считают, что у подростков обыкновенные угри возникают в результате гормональных изменений и изменений в созревании волосяных фолликулов. Возникновение угрей может быть спровоцировано, а их течение утяжелено ятрогенными факторами, т.е. определенными лекарственными препаратами (кортикостероидами, АКТГ, тестостероном, гонадотропинами, противозачаточными средствами, триметином, соединениями йода и брома); контактом с вредными производственными веществами (маслами, хлорированным углеводородом и угольными смолами); избыточным количеством одежды; нахождением в тропических широтах. Возможно наследственные факторы тоже играют определенную роль, так как в некоторых семьях отмечается особая подверженность угрям у кровных родственников.
Угри проявляются в двух вариантах: невоспалительном и воспалительном. Оба варианта могут «сосуществовать» у одного человека. Первый вариант — угри открытого и закрытого типа. Открытые угри построены из маленьких фолликулярных папул, содержащих в центре роговую пробку черного цвета. Такой цвет возникает в результате окисления меланина. Закрытые угри представляют собой фолликулярные папулы без видимой центральной пробки. Поскольку роговая пробка скрыта под поверхностью эпидермиса, закрытые угри являются потенциальными источниками разрыва пораженного фолликула и воспаления. Воспалительный вариант угрей характеризуется эритематозными папулами, узелками и пустулами. Тяжело протекающие варианты, например шаровидные угри, приводят к образованию глубоких шрамов и пазух.
В срединной части пораженного волосяного фолликула определяются обильные массы липидов и рогового вещества (кератина). Со временем такой фолликул расширяется, а его эпителий и примыкающие сальные железы атрофируются. В случае развития угрей открытого типа возникают большие зияющие отверстия, в то время как отверстия закрытых угрей можно различить только под микроскопом. Внутри или вокруг пораженных волосяных фолликулов появляются лимфогистиоцитарные инфильтраты. При разрыве фолликулов отмечают острое, а затем и хроническое воспаление. Из-за разрыва могут формироваться кожные абсцессы. Однако затем следует постепенное заживление, часто с образованием рубцов. Патогенез угрей остается неясным. Считают, что в этом процессе участвуют эндокринные факторы (особенно андрогены), так как у кастрированных людей это заболевание никогда не развивается. По-ви- димому, дисгормональное состояние не является единственной или первичной причиной. Полагают, что бактериальные липазы возбудителя Propionibacterium acnes расщепляют сальные масла, при этом освобождаются жирные кислоты, обладающие сильным раздражающим действием на ткань и запускающие воспалительную фазу развития угрей. Задержка синтеза липазы является основанием для назначения антибиотиков пациентам с воспалительной формой угрей.
