
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
а б
Обозначения:
1 — электронно-плотные субэпителиальные
депозиты в гломерулярной базальной
мембране; 2 — слабая пролиферация
мезангиальных клеток; 3 — растворение
депозитов в утолщенной гломерулярной
базальной мембране; 4 — накопление
мезангиального матрикса.I Ранние I - II стадии | | Поздние III - IV стадии [
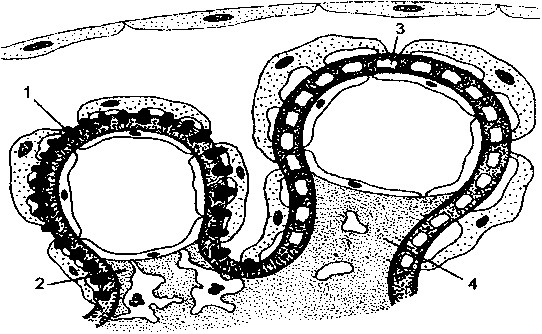
Схема
18.9. Мембранозная нефропатия
Рис.
18.7. Мембранозная нефропатия. Появление
шипиков на гломерулярной базальной
мембране. Окраска метамином серебра
(PAS).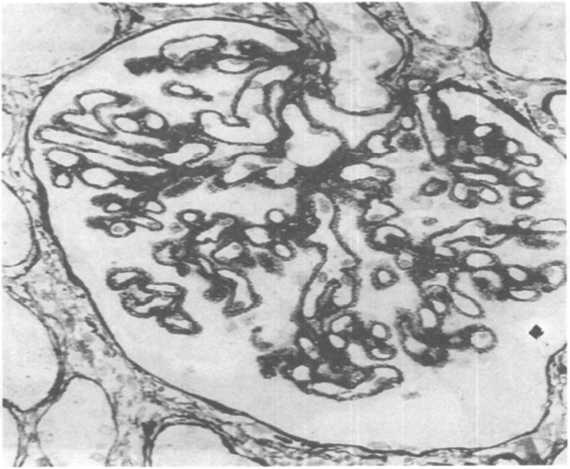
браны и сужение просвета капилляров, а также склероз мезан- гия. Активация протеаз в подоцитах и мезангиальных клетках ведет к полному или частичному растворению депозитов иммунных комплексов, и утолщенная гломерулярная базальная мембрана приобретает кружевной вид (см. схему 18.9). В дальнейшем почечные клубочки полностью гиалинизируются. Эпителиальные клетки проксимальных канальцев содержат гиалиновые капли, свидетельствующие о реабсорбции белка. Кроме того, возможна массивная мононуклеарная инфильтрация ин- терстиция.
Болезнь минимальных изменений (липоидный нефроз). Это
относительно доброкачественное заболевание, чаще являющееся причиной нефротического синдрома у детей. Оно характеризуется диффузным исчезновением ножек отростков подоцитов, которые выглядят нормальными под световым микроскопом. Пик заболеваемости приходится на 2—6-й год жизни. Болезнь иногда развивается вслед за респираторной инфекцией или обычной профилактической иммунизацией.
Хотя отсутствие депозитов иммунных комплексов в клубочке и исключает иммунокомплексный механизм, некоторые особенности заболевания указывают на его иммунологическую основу: клинически выявляемая связь с респираторными инфекциями и
Рис.
18.8. Мембранозная нефропатия.
Субэпителиальные депозиты иммунных
комплексов, погруженные в утолщенную
гломерулярную базальную мембрану.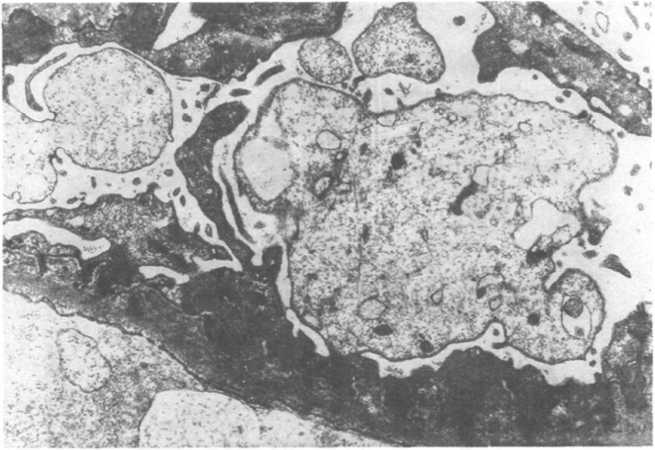
профилактической иммунизацией; ответ на кортикостероидную и иммуносупрессивную терапию; связь с другими атопическими заболеваниями (например, экземой и ринитом); преобладание некоторых гаплотипов HLA, связанное с атопией (возможная генетическая предрасположенность); более частое появление болезни минимальных изменений при болезни Ходжкина (см. главу 13) с дефектом Т-клеточного иммунитета; рецидив проте- инурии после трансплантации почек у больных с фокально-сегментарным гломерулосклерозом, связанным с липоидным нефрозом; сообщения о нахождении факторов, вызывающих проте- инурию, в плазме или супернатанте лимфоцитов больных липоидным нефрозом и фокально-сегментарным гломерулосклерозом. Эти особенности позволили выдвинуть гипотезу об участии липоидного нефроза в иммунной дисфункции, проявляющейся продукцией цитокиноподобных веществ, которые поражают висцеральные эпителиальные клетки и вызывают протеинурию. Ультраструктурные изменения отчетливо указывают на первичность повреждения висцеральных эпителиальных клеток.
Под световым микроскопом клубочки выглядят интактными. При электронной микроскопии базальная мембрана также не изменена. Основные повреждения развиваются в висцеральных эпителиальных клетках, ножки отростков которых сливаются
Схема
18.10. Болезнь минимальных изменений
(липоидный нефроз)
Нормальный
почечный клубочек| Минимальные
изменения
Мочевое
пространство
Гломерулярная
базальная
мембрана
Мезангий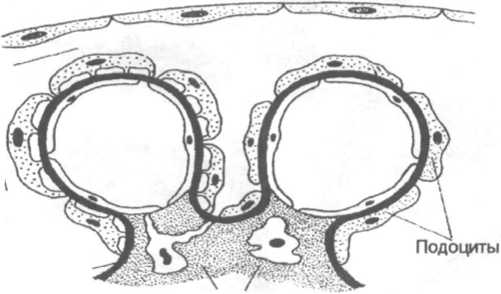
(схема 18.10). Ободок цитоплазмы при этом выглядит вакуоли- зированным и набухшим, в нем появляется множество мелких ворсин (виллезная гиперплазия). Эти изменения, часто неправильно называемые слиянием ножек отростков подоцитов, на самом деле представляют собой упрощение архитектуры эпителиальных клеток с распластыванием и набуханием ножек отростков (рис. 18.9). Следует отметить, что такое исчезновение ножек отростков наблюдается и при других протеинурических состояниях, например мембранозной нефропатии и диабете. Диагноз болезни минимальных изменений может быть поставлен лишь в том случае, когда слияние ножек отростков происходит в гистологически нормальных клубочках. Изменения висцеральных эпителиальных клеток полностью обратимы и исчезают после кортикостероидной терапии и ремиссии. Клетки проксимальных канальцев часто загружены липидами, отражающими реабсорбцию канальцами липопротеинов, которые проходят сквозь поврежденные клубочки (отсюда название «липоидный нефроз»). При иммунофлюоресцентной микроскопии не удается выявить депозиты ни иммуноглобулинов, ни комплемента.
Несмотря на массивную протеинурию, функция почки остается сохранной. Гипертензия и гематурия отсутствуют. Протеи- нурия обычно высокоселективная. Подавляющее большинство больных детей (более 90 %) быстро поддаются кортикостероидной терапии.
Фокальный сегментарный гломерулосклероз. Он характеризуется склерозом некоторых (но не всех) клубочков, а в пораженных клубочках — вовлечением в процесс лишь части капилляр
ных петель. Эта болезнь клинически часто сопровождается нефротическим синдромом или тяжелой протеинурией. Ее можно разделить на 4 формы: идиопатический фокальный сегментарный гломерулосклероз; фокальный сегментарный гломеруло- склероз, наслаивающийся на другое первичное гломерулярное заболевание (например, IgA-нефропатию, мембранозную нефропатию, синдром Альпорта); фокальный сегментарный гломерулосклероз, связанный с уменьшением массы почечной ткани, который встречается на поздних стадиях других заболеваний почек (таких как рефлюкс-нефропатия, анальгетическая нефропатия и односторонняя агенезия почек); вторичный фокальный сегментарный гломерулосклероз, связанный с другими известными заболеваниями или этиологическими факторами (ВИЧ- инфекцией, употреблением героина).
Рис.
18.9. Липоидный нефроз. Исчезновение
ножек отростков подоцитов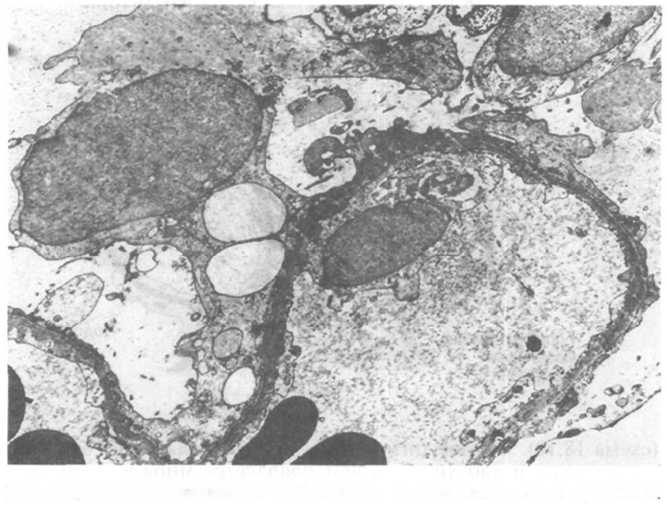
плохая реакция на кортикостероидную терапию; 4) у многих
больных в результате развивается хронический гломерулонефрит и по крайней мере у 50 % — терминальная почечная недостаточность примерно через 10 лет; 5) при иммунофлюоре- сцентной микроскопии выявляются IgM и СЗ-компонент комплемента в склерозированном сегменте.
Идиопатический фокальный сегментарный гломерулосклероз представляет собой самостоятельное заболевание или фазу эволюции липоидного нефроза. Полагают, что характерные фокальные повреждения подоцитов (их отслойка от гломерулярной базальной мембраны) являются заключительной стадией диффузных изменений эпителиальных клеток, типичных для липоидного нефроза. В связи с этим в основе фокального сегментарного гломерулосклероза лежат повреждения подоцитов. Гиалиноз и склероз развиваются вследствие отложения белков плазмы в зонах спадения капиллярных петель с оголением гломерулярной базальной мембраны, что резко усиливает проницаемость гломерулярной базальной мембраны в этих участках, а также реакцию мезангиальных клеток на осаждение белков и фибрина. Возникновение рецидива протеинурии у больных с фокальным сегментарным гломерулосклерозом после пересадки почки уже через 24 ч после трансплантации позволяет думать о наличии некоего системного фактора. Полагают, что в развитии повышенной клубочковой проницаемости участвуют лимфоцитарный цитокин ИЛ-2 и его растворимые рецепторы (ИЛ-2Р). Результаты многочисленных исследований свидетельствуют о генетической предрасположенности к фокальному сегментарному гломерулосклерозу. У пациентов с этим заболеванием часто обнаруживают определенные локусы HLA-системы, такие как DR4 и А28. При стероидрезистентности, представляющей значительную часть случаев при фокальном сегментарном гло- мерулосклерозе, нередко выявляют увеличение частоты ВЯЗ, комбинации В8DR3, DR7.
К основным патогенетическим механизмам развития фокального сегментарного гломерулосклероза, учитывая возможность перехода части случаев липоидного нефроза в фокальный сегментарный гломерулосклероз, в настоящее время относят нарушение клубочковой проницаемости, гиперфильтрацию, липидные нарушения и гипертрофию клубочков.
В патологический процесс вовлекаются отдельные клубочки (фокальные изменения), в них склерозируются некоторые сегменты сосудистого пучка (сегментарные изменения), остальные клубочки на первых этапах интактны. Изменения внутри клубочка могут выявляться в различных его частях, однако чаще всего в области, близко расположенной ко входу и выходу артериол, — рукоятки клубочка, а также в месте выхода из капсулы клубочка сегмента S1 проксимального канальца. Первоначально поражаются юкстагломерулярные клубочки, затем повреждение становится более генерализованным. В склерозированных сег-
Рис.
18.10. Фокальный сегментарный гломерулосклероз.
Зона спадения капиллярных петель и
формирования фокального склероза.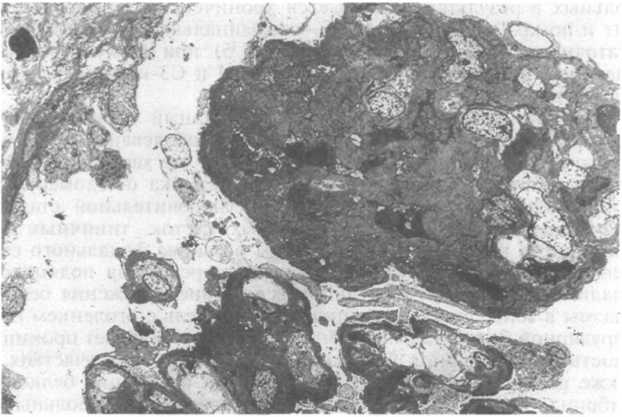
ментах наблюдаются коллапс базальных мембран, увеличение мезангиального матрикса и накопление гиалиновых масс (гиа- линоз), часто с липилными каплями (рис. 18.10).
При световой микроскопии клубочки выглядят нормальными на ранней стадии, но в них можно отметить незначительное увеличение зоны мезангия и потерю тургора в ряде капиллярных петель — первые признаки их спадения. При электронномикроскопическом исследовании в несклерозированных участках наблюдается диффузное исчезновение ножек отростков, характерное для болезни с минимальными изменениями. Однако, кроме этого, происходит выраженная фокальная отслойка эпителиальных клеток с обнажением подлежащей гломерулярной базальной мембраны. Появляются нежные синехии (адгезия) между периферическими капиллярными петлями клубочка и капсулой клубочка, возникающие в результате охвата (покрытия) части капиллярных петель, лишенных подоцитов, рядом расположенными париетальными клетками капсулы клубочка. При иммунофлюоресцентной микроскопии в гиалиновых массах склерозированных участков выявляют IgM и СЗ-компонент комплемента. Помимо фокального склероза, часто встречается выраженное утолщение афферентных артериол за счет отложения гиалина, а также обнаруживаются полностью склерозиро- ванные клубочки (глобальный склероз). По мере прогрессирования заболевания в патологический процесс вовлекается все большее количество клубочков, а склероз затрагивает каждый клубочек, увеличивается мезангиальный матрикс. Со временем все это приводит к тотальному склерозу клубочков, выраженной атрофии канальцев и интерстициальному фиброзу. В рамках классического фокального сегментарного гломерулосклероза в настоящее время, опираясь на данные клинико-морфологических исследований, выделяют ряд гистологических вариантов: клеточный вариант с выраженной пролиферацией клеток почечного клубочка; концевой вариант повреждений, развивающихся в зоне выхода проксимального канальца; коллабирующую гломерулопатию с выраженными признаками коллапса почечных клубочков и быстрым развитием хронической почечной недостаточности.
Нефропатия, связанная с ВИЧ-инфекцией, развивается у 5— 10 % инфицированных, чаще у представителей черной, а не белой расы. Нефротический синдром может предшествовать развитию синдрома приобретенного иммунодефицита (СПИД). Гломерулярные повреждения напоминают таковые при идиопа- тическом фокальном сегментарном гломерулосклерозе. Кроме того, часто развивается выраженное фокальное кистозное расширение сегментов канальцев. Это расширение заполнено белковоподобным веществом. Другим характерным признаком является обнаружение при электронной микроскопии большого количества тубулоретикулярных включений в эндотелиальных клетках. Такие включения, характерные также для системной красной волчанки, образуются под влиянием циркулирующего интерферона. Их не бывает при идиопатическом фокальном сегментарном гломерулосклерозе, поэтому они могут иметь диагностическое значение. Патогенез фокального сегментарного гломерулосклероза при СПИДе неясен, однако в биоптатах почек у таких больных можно выявить вирусную ДНК.
Мембранопролиферативный гломерулонефрит. Это группа заболеваний, характеризующихся утолщением гломерулярной базальной мембраны и пролиферацией мезангиальных клеток. Так как пролиферация наблюдается чаще всего в мезангии, нередко используют синоним «мезангиокапиллярный гломерулонефрит». Мембранопролиферативный гломерулонефрит встречается в 5— 10 % случаев идиопатического нефротического синдрома у детей и взрослых, вызванного повреждениями гломерулярной базальной мембраны. Выраженная клеточная пролиферация часто сопровождается гематурией или нефритическим синдромом. Как и во многих других случаях гломерулонефрита, это поражение может быть связано с другими системными заболеваниями и известными этиологическими факторами (вторичный мембранопролиферативный гломерулонефрит при системной красной волчанке).
Различают два типа мембранопролиферативного гломерулонефрита, выделенных на основе отчетливых ультраструктурных, иммунофлюоресцентных и патогенетических признаков: I тип — с субэндотелиальными депозитами: II тип — с плотными де- позитами внутри гломерулярной базальной мембраны (болезнь плотных депозитов). Кроме того, разновидность мембранопролиферативного гломерулонефрита с большинством признаков I типа, но с «добавлением» многочисленных субэпителиальных депозитов была названа мембранопролиферативным гломеруло- нефритом III типа. Наличие при световой микроскопии выраженной лобулярности почечных клубочков из-за расширения зоны мезангия при мембранопролиферативном гломерулонефрите I и II типа привело к мысли о существовании дополнительной формы — лобулярного гломерулонефрита. В настоящее время большинство исследователей рассматривают лобулярный гломерулонефрит как поздние стадии мембранопролиферативного гломерулонефрита, сопровождающиеся появлением склероза в центре гломерулярных долек.
В большинстве случаев при мембранопролиферативном гломерулонефрите I типа обнаруживают иммунные комплексы в клубочках, а также активацию системы комплемента по классическому пути. Участие антигенов в патогенезе этого вида гломерулонефрита не установлено. И, наоборот, у большинства больных со II типом выявлены признаки активации комплемента по альтернативному пути. У этих больных постоянно снижено содержание СЗ-компонента комплемента в сыворотке крови.
При световой микроскопии оба типа гломерулонефрита похожи. Почечные клубочки крупные и многоклеточные. Гипер- клеточность связана с пролиферацией мезангиальных клеток, хотя во многих случаях обнаруживают инфильтрацию почечных клубочков лейкоцитами, а также полулуния париетального эпителия. Клубочки имеют дольчатый (лобулярный) вид из-за пролиферации мезангиальных клеток и увеличения мезанги- ального матрикса. Гломерулярная базальная мембрана диффузно утолщена, наиболее заметно на периферии капиллярных петель. При окрашивании серебром и PAS-реакции стенка гломерулярных капилляров часто двухконтурна. Эту двухкон- турность часто называют «трамвайными путями», расщеплением, удвоением гломерулярной базальной мембраны. Данный эффект обусловлен проникновением отростков мезангиальных клеток на периферию капиллярных петель (интерпозиция мезангия) под эндотелием и синтезом ими компонентов внеклеточного матрикса. В результате между мезангиальными клетками и эндотелием формируется как бы дополнительная мембрана (схема 18.11).
Мембранопролиферативный
гломерулонефрит I
и
II
типов
имеет ультраструктурные
и иммунофлюоресцентные
отличия. Тип I
в 60 % случаев характеризуется наличием
субэндотелиаль- ных электронно-плотных
депозитов (рис. 18.11). Встречаются также
мезангиальные и редкие субэпителиальные
депозиты.
Рис.
18.11. Мембранопролиферативный
гломерулонефрит I типа. Феномен
«удвоения гломерулярной базальной
мембраны» при интерпозиции мезангия
(стрелка).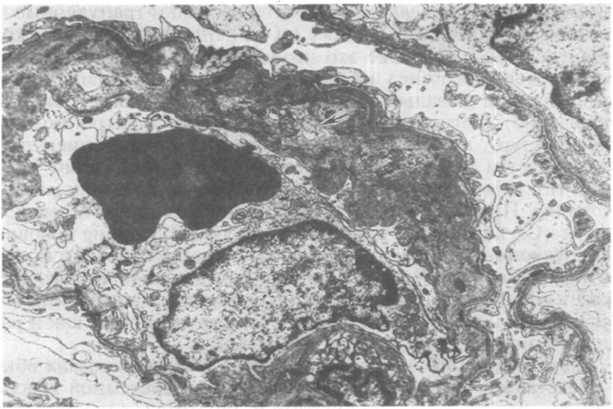
Схема 18.11 Мембранопролиферативный гломерулонефри
т
Мембранопролиферативный гломерулонефрит, I тип
Мембранопролиферативный гломерулонефрит, II ти
п
Обозначения:
1 — мезангиальные клетки; 2 — отростки
мезангиальных клеток; 3 — депозиты
иммунных комплексов.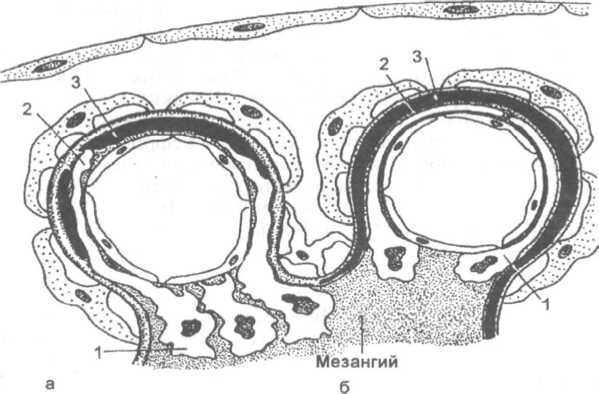
При иммунофлюоресценции часто обнаруживают гранулярные депозиты СЗ-компонента, а также IgG и ранние компоненты комплемента (Clq и С4). Все это позволяет предполагать иммуно- комплексный патогенез заболевания. При II типе lamina densa гломерулярной базальной мембраны трансформируется в неправильную, лентовидную, исключительно электронно-плотную структуру, появление которой связано с осаждением плотного вещества неизвестного происхождения (см. схему 18.11). Такой тип гломерулонефрита получил название болезни плотных депозитов. При II типе мембранопролиферативного гломерулонефрита СЗ-компонент встречается на любой стороне неровных гломерулярно-линейных участков базальной мембраны, но не в плотных депозитах. Этот компонент комплемента определяется также в мезангии в виде характерных округлых включений (мезангиальные кольца). IgG обычно отсутствует, так же как и ранние компоненты комплемента (Clq и С4).
Вторичный мембранопролиферативный гломерулонефрит обычно представлен I типом. Он развивается при системной красной волчанке, антигенемии при гепатите В, гепатите С с криоглобули- немией, инфицированных желудочково-предсердных шунтах, дефиците агантитрипсина, хронических болезнях печени и некоторых злокачественных новообразованиях.
IgA-нефропатия (болезнь Берже; J.Berger). Эта болезнь входит в группу мезангиопролиферативного гломерулонефрита и характеризуется депозитами IgA в мезангии, выявляемыми с помощью иммунофлюоресцентной микроскопии. Болезнь можно заподозрить и при светооптическом исследовании био- птатов почек, однако поставить диагноз можно только с помощью иммуноцитохимической техники. IgA-нефропатия — частая причина рецидивирующей макро- и микрогематурии и, возможно, является самым распространенным типом гломерулонефрита. Обычно выявляется слабая протеинурия, может развиваться нефротический синдром. В редких случаях в исходе IgA-нефропатии наблюдают быстро прогрессирующий (полулунный) гломерулонефрит. Хотя IgA-нефропатия является изолированным почечным заболеванием, депозиты IgA встречаются и при системных заболеваниях у детей, например пурпуре Шенлейна—Геноха (J.L.Schoenlein, E.H.Genoch), которая имеет много общего с IgA-нефропатией. Кроме того, вторичная IgA-нефропатия наблюдается при заболеваниях печени и кишечника.
IgA — основной иммуноглобулин, который встречается в секрете слизистых оболочек. В норме IgA выявляют в сыворотке крови в незначительных количествах, где он находится главным образом в мономерной форме, так как полимерные формы ка- таболизируются в печени. У больных IgA-нефропатией содержание полимерного IgA] (но не IgA2) в сыворотке крови увеличивается. Кроме того, у некоторых пациентов обнаруживают цир-
Рис.
18.12. IgA-нефропатия.
Пролиферация мезангиальных клеток.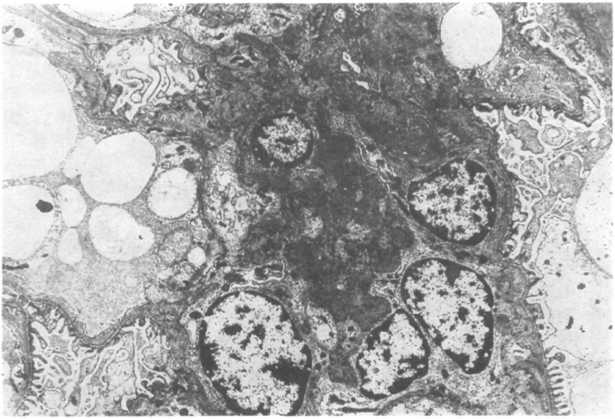
кулирующие иммунные комплексы IgA,. Значительное отложение IgA в мезангии позволяет предполагать захват иммунных комплексов IgA, а отсутствие Clq- и С4-компонентов в клубочках свидетельствует об усилени альтернативного пути активации комплемента. Все это позволяет думать о врожденной или приобретенной аномалии иммунной регуляции, приводящей к повышению синтеза IgA слизистой оболочкой в ответ на экспозицию в дыхательной системе или желудочно-кишечном тракте факторов окружающей среды (например, вирусов, бактерий и пищевых белков).
Гистологически в клубочках чаще всего расширена зона ме- зангия за счет пролиферации мезангиальных клеток. В некоторых клубочках встречается сегментарная пролиферация (по типу фокального пролиферативного гломерулонефрита), в других — диффузная пролиферация мезангиальных клеток (по типу мезангиопролиферативного гломерулонефрита) или (реже) полулунный гломерулонефрит (рис. 18.12). Рубцевание фокальных пролиферативных изменений может привести к фокальному склерозу. Для заболевания характерна иммунофлюоресцент- ная картина мезангиальных депозитов IgA, нередко вместе с СЗ- компонентом, пропердином и небольшими количествами IgG или IgM. Другие компоненты комплемента обычно не встречаются. При электронной микроскопии в большинстве случаев встречаются электронно-плотные депозиты в мезангии (схема 18.12; рис. 18.13).
Рис.
18.13. IgA-нефропатия.
Мезангиальные депозиты.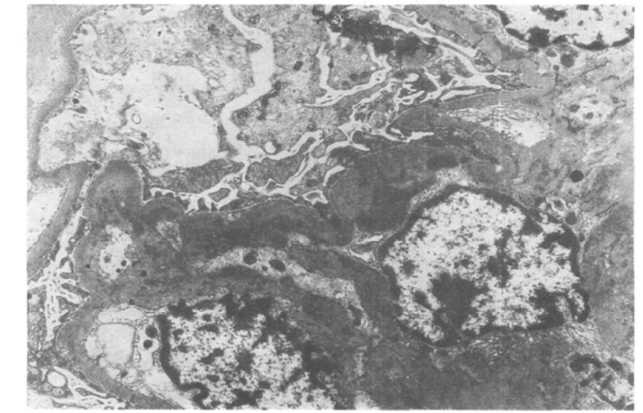
Схема 18.12. IgA-нефропатия
[IgA - нефропатия|
Нормальный
сегмент
Мезангиальные
IgA
-
депозиты
Парамезан-
гиальные депозиты
Морфологическая форма мезангиопролиферативного гломерулонефрита в настоящее время самостоятельно не рассматривается. Это скорее групповое понятие, объединяющее целый ряд заболеваний, в частности системную красную волчанку (мезанги- альная форма), синдром Шенлейна—Геноха, инфекционный эндокардит, ревматоидный артрит, гепатит A, IgA- и IgM-неф- ропатии и ряд других.
Фокальный пролиферативный и некротизирующий гломерулонефрит. Он представляет собой гистологический вариант заболевания, при котором пролиферация захватывает сегменты отдельных клубочков, вовлекая в процесс лишь часть почечных клубочков. Повреждение имеет преимущественно пролиферативный характер и отличается от такового при фокальном склерозе. Часто встречаются фокальный некроз и выпадение фибрина в зоне повреждения. Фокальный гломерулонефрит характеризуется тремя особенностями:
может представлять собой ранние или слабые проявления системного заболевания, при котором в процесс вовлечены все клубочки [системная красная волчанка, узелковый периартериит, пурпура Шенлейна—Геноха, синдром Гуд- пасчера (см. ниже), подострый бактериальный эндокардит, гранулематоз Вегенера];
может стать компонентом известных гломерулярных заболеваний, таких как IgA-нефропатия;
может быть связан с какими-либо системными или другими заболеваниями почек и представляет собой форму первичного идиопатического фокального гломерулонефрита.
