
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Хрящеобразующие опухоли
Такие опухоли характеризуются формированием гиалинового или миксоидного хряща, в то время как фиброзный и эластический хрящи являются редкими компонентами. Как и большинство костных опухолей, доброкачественные хрящевые опухоли встречаются гораздо чаще злокачественных.
Остеохондрома (костно-хрящевой экзостоз). Это доброкачественный грибовидный отросток, соединенный с помощью костной ножки с подлежащим метафизом. Головка этого грибовидного образования покрыта хрящом. Остеохондрома бывает одиночной и множественной. Последний вариант относится к множественному наследственному экзостозу, который наследуется по аутосомно-доминантному типу. Полагают, что одиночная остеохондрома возникает из-за смещения боковой порции ростковой зоны, которая затем пролиферирует в косом направлении по отношению к оси кости и в направлении от ближайшего сустава. Как правило, такая опухоль обнаруживается в позднем юношеском возрасте или у молодых взрослых лиц (в то время как множественные остеохондромы определяются уже в детстве). По неизвестным причинам мужчины поражаются в 3 раза чаще женщин. Остеохондрома обычно растет от метафиза, локализуясь рядом с ростовой пластинкой длинных трубчатых костей. Иногда опухоль развивается из костей таза, лопаток, ребер. При локализации в указанных губчатых костях остеохондрома, как правило, имеет короткую ножку. Наконец, совсем редко эта опухоль поражает короткие трубчатые кости кистей и стоп.
Остеохондрома — медленно растущее новообразование. При вовлечении в зону ее роста нерва или при переломе ножки опухоли отмечают болезненность. Но часто остеохондрому обнаруживают как случайную находку. При множественных наследственных экзостозах подлежащие кости могут быть искривлены и укорочены, что отражает генетическое нарушение роста эпифизов. В периоде закрытия ростковых пластинок рост остеохондромы обычно прекращается. Однако некоторые ее варианты все же продолжают расти в течение детства пациента. Большинство остеохондром отличается совершенно «безобидным» клиническим поведением. Лишь менее 1 % таких опухолей способны превращаться в хондросаркомы или какие-либо другие саркомы [по Cotran R.S., Kumar V., Collins Т., 1998]. Причем риск малигнизации существенно выше у лиц с наследственным вариантом остеохондромы.
Строение остеохондромы весьма характерно. Опухоль имеет грибовидную форму, ее размеры варьируют в пределах 1—20 см. Наружный слой головки этого новообразования покрыт различной толщины доброкачественным гиалиновым хрящом, ограниченным надхрящницей. Хрящ имеет вид дезорганизованнойростовой пластинки. Он подвергается энхондральной оссификации, а вновь образованная кость формируется во внутренних частях головки и ножки. Корковый слой ножки опухоли сливается с аналогичным слоем диафиза кости, а костномозговые полости остеохондромы и самой кости сообщаются между собой.
Хондрома. Это доброкачественная опухоль, развивающаяся из гиалинового хряща. Она может расти в полость костного мозга, и тогда называется энхондромой, или на поверхности кости, и тогда ее называют экхондромой, или поднадкостничной, юкстакортикальной хондромой. Энхондрома — наиболее частая разновидность внутрикостных хрящевых новообразований. Она встречается одинаково часто у лиц обоего пола, особенно на 3-м и 5-м десятилетиях жизни. Как правило, хондрома представляет собой одиночную опухоль, локализующуюся в метафи- зарных зонах трубчатых костей и чаще всего — в коротких трубчатых костях кистей (рис. 24.7) и стоп. Синдром множественных энхондром — энхондроматоз — известен под названием болезни Оллье (L.Ollier), а в случае сочетания энхондроматоза с гемангиомой мягких тканей, заболевание называют синдромом Маффуччи (A.MafTucci). Считают, что хондромы развиваются из остатков ростовых пластинок хряща, которые впоследствии пролиферируют и медленно увеличиваются. Поэтому неудивительно, что опухоли возникают в основном в тех костях, которые развиваются из зон энхондральной оссификации
.Большинство энхондром отличается бессимптомным течением и обнаруживается случайно. Обычно они болезненны и приводят к патологическим переломам. При энхондроматозе хрящевые опухоли могут быть столь многочисленными и крупными, что вызывают серьезные деформации скелета. Рентгенологические признаки хондромы весьма характерны, так как неминерализованный узел хряща образует хорошо ограниченные, овальные участки просветления, окруженные тонким ободком рентгеноплотной кости. Если матрикс кальцифицируется, то это определяется по рентгеноконтрастной зоне, имеющей неправильные очертания. Хотя опухолевый узел делает эндост фестончатым, он не приводит к полному разрушению корковой зоны. Потенции к росту у хондром ограничены, поэтому многие опухоли долгое время находятся в стабильном состоянии. После удаления новообразования возможны рецидивы, особенно если опухолевый узел удален не полностью. Одиночная хондрома крайне редко подвергается малигнизации, которая чаще свойственна энхондроматозу. Кроме того, у больных с синдромом Маффуччи отмечается тенденция к развитию других опухолей, включая рак яичника и глиому головного мозга.
Как правило, хондрома в диаметре не превышает 3 см. Внешне это голубовато-серый полупрозрачный узел. Под микроскопом определяются четкие границы, развитый гиалиновый матрикс и умеренное или небольшое количество хондроцитов. Опухолевые хондроциты, располагающиеся в лакунах, выглядят вполне доброкачественными. По периферии узла хрящ подвергается энхондральной оссификации, а в центре опухоли он чаще всего обызвествляется и погибает. При синдромах Оллье и Маффуччи ткань хондромы может содержать много хондроцитов и иметь признаки клеточной атипии. В таком случае ее нелегко отличить от хондросаркомы.
Хондробластома. Это редкая доброкачественная опухоль, составляющая менее 1 % первичных костных новообразований. Обычно она встречается у молодых лиц (до 30 лет). Соотношение заболеваемости мужчин и женщин 2:1. Опухоль чаще возникает в области коленного сустава, реже — в тазовых костях и ребрах (у пожилых больных). Патогенез хондробластомы неизвестен. Отмечена ее склонность к развитию в зонах эпифизов и апофизов костей (апофиз — костный выступ вблизи эпифиза, служащий местом прикрепления мышц). Хондробластома обычно болезненна. Ее тенденция к росту вблизи суставов характеризуется появлением внутрисуставного выпота и ограничения подвижности соседнего с ней сустава. На рентгенограммах видно, что это новообразование создает четко ограниченную зону просветления, которая довольно часто содержит пятнистые кальцификаты. Довольно редкое осложнение — легочные метастазы — встречается тогда, когда имеется предшествующий па
-
Рис.
24.8. Хондробластома.
А
и Б — участки различного гистологического
строения. 406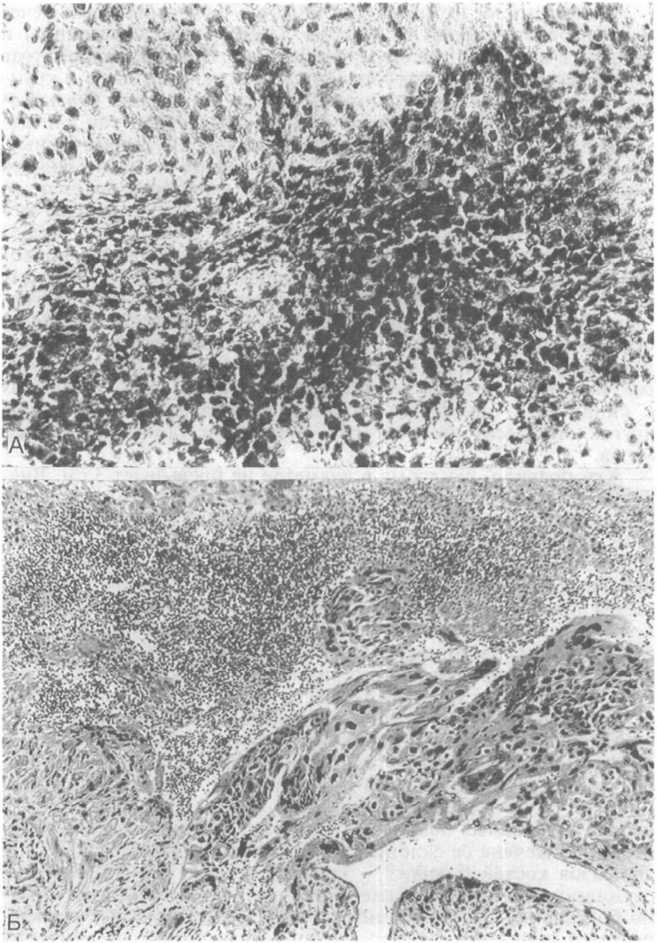
тологический перелом или больному проводили повторное хирургическое выскабливание.
Хондробластома отличается многоклеточным строением, состоит из пластов, сформированных из плотных многогранных и четко ограниченных хондробластов (рис. 24.8, А) с умеренно развитой эозинофильной цитоплазмой и гиперсегментирован- ными ядрами, имеющими продольные желобки. Часто встречаются фигуры митоза и зоны некроза. Опухолевые клетки производят примитивный гиалиновый матрикс, окружающий клетки в виде кружевных структур. Хондробластомы, содержащие зрелый гиалиновый хрящ, встречаются редко. Когда матрикс кальцифицируется, то образуются характерные «проволочные» фигуры минерализации. В ткани новообразования рассеяны неопухолевые гигантские клетки — остеокласты. Иногда хондробластома подвергается выраженной геморрагической кистозной дегенерации (рис. 24.8, Б). При дифференциальной морфологической диагностике следует исключать хондросаркому, гигантоклеточную опухоль, пигментный ворсинчато-узловой синовиит с инвазией в кость.
Хондромиксоидная фиброма. Это редчайшая опухоль хряща, которая из-за своего варьирующего строения может быть ошибочно принята за саркому. Поражаются в основном мужчины на 2-м и 3-м десятилетии жизни. Опухоль чаще возникает в ме- тафизах длинных трубчатых костей, однако может поражаться фактически любая кость. Больные с хондромиксоидной фибромой обычно жалуются на локализованную тупую, ноющую боль. В большинстве случаев на рентгенограммах заметна эксцентрическая зона просветления, которая хорошо отграничена от смежной кости склеротическим ободком. Иногда опухоль распространяется на вышележащий корковый слой.
Хондромиксоидная фиброма имеет диаметр 3—8 см. Опухоль четко ограничена, имеет солидное строение и на разрезе содержит блестящую коричнево-серую ткань. Под микроскопом определяются узлы, состоящие из незрелого гиалинового хряща и миксоидной ткани, очерченные фиброзными перегородками. Количество клеток в ткани опухоли варьирует, причем зоны наибольшего скопления клеток выявляются по периферии узлов. В участках хряща опухолевые клетки звездчатого вида, их нежные отростки проходят через ослизневшее основное вещество и приближаются к соседним клеткам или контактируют с ними. В отличие от других доброкачественных опухолей хряща клетки хондромиксоидной фибромы имеют разную степень атипии — крупные и гиперхромные ядра. Кроме того, в ткани опухоли встречаются небольшие очаги обызвествления хрящевого матрикса и рассеянные неопухолевые гигантские остеокласты. Хондромиксоидная фиброма может давать рецидив после удаления, однако малигнизация для нее нехарактерна.
Хондросаркома. Это группа опухолей с широким спектром клинических и патологических проявлений. Особенностью, общей для всех них, является продукция опухолевого хряща. Хондросаркома морфологически подразделяется на основной ин- трамедуллярный (центральный) и юкстакортикальный, а также на светлоклеточный, недифференцированный и мезенхимальный варианты. Эта опухоль встречается в 2 раза реже, чем остеосаркома, и представляет собой вторую по частоте злокачественную матрикспродуцирующую опухоль кости. Хондросаркома возникает на 4-м десятилетии жизни или позднее. Светлоклеточные и особенно мезенхимальные варианты бывают у 20—30- летних лиц. Опухоли поражают мужчин в 2 раза чаще, чем женщин. Хотя значительное количество хондросарком возникает на основе предсуществующей энхондромы, только немногие из этих опухолей развиваются в предсуществующих остеохондромах, хондробластомах, при фиброзной дисплазии или болезни Педжета.
Хондросаркома нередко появляется в центральных частях скелета, таких как кости таза, плечевые кости и ребра. Светлоклеточный вариант склонен к росту в эпифизах длинных трубчатых костей. В противоположность энхондроме хондросаркома редко поражает дистальные отделы конечностей. Как правило, эта опухоль болезненна и весьма быстро растет. Узловой вариант роста хряща сопровождается рентгенологически заметным внут- рикостным фестончатым рисунком. Медленно растущая хондросаркома низкой степени злокачественности приводит к реактивному истончению коркового слоя, в то время как более агрессивная опухоль высокой степени злокачественности разрушает корковый слой и формирует мягкотканную массу. Обызвествленный матрикс выглядит на рентгеновских снимках в виде хлопьевидных рентгеноплотных участков (рис. 24.9).
Рис.
24.9. Рентгенофамма хондросаркомы
бедренной кости.
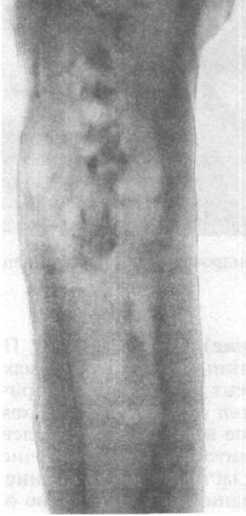
ные ядра и небольшие ядрышки. Изредка встречаются дву- ядерные клетки, фигуры митоза выявляются с большим трудом. Весьма характерна очаговая минерализация матрикса, хрящ может подвергаться энхондральной оссификации. При 3-й степени злокачественности низкодифференцированная хондросаркома характеризуется выраженной гиперцеллюлярностью и крайним полиморфизмом с причудливыми гигантскими опухолевыми клетками. Фигуры митоза обнаруживаются легко. Хондросаркомы 3-й степени злокачественности встречаются редко. Атипичный хрящ чаще всего является компонентом хондро- бластической остеосаркомы.
Примерно 10 % высокодифференцированных хондросарком, относящихся к основному варианту, в своем составе имеют еще один весьма злокачественный компонент в виде низкодифференцированной саркомы. Такой компонент может быть представлен тканью злокачественной фиброзной гистиоцитомы, фибросар-
Рис.
24.10. Хондросаркома [из Ackerman
L.V., 1968|.
комы (см. ниже) и остеосаркомы. Полагают, что в таких недифференцированных хондросаркомах высокодифференцированный компонент подвергается вторичной малигнизации.
Признаками светлоклеточной хондросаркомы являются: пласты, состоящие из крупных опухолевых хондроцитов с обильной и светлой цитоплазмой; многочисленные гигантские клетки типа остеокластов; формирование реактивной кости внутри очага. Последний признак можно ошибочно принять за компонент остеосаркомы.
Мезенхимальная хондросаркома представлена островками высокодифференцированного гиалинового хряща, окруженного пластами мелких и круглых клеток. Это создает некоторое сходство с гемангиоперицитомой или саркомой Юинга.
Известна прямая связь между степенью гистологической дифференцировки и биологической активностью опухоли. Хондросаркома основного варианта протекает благоприятно и, как правило, относится к 1-й или 2-й степени дифференцировки. Пятилетняя выживаемость пациентов с опухолями 1-, 2- и 3-й степени составляет соответственно 90, 81 и 43 %. Опухоли 1-й степени не дают метастазов, а хондросаркомы 3-й степени имеют признаки диссеминации в 70 % случаев. Еще один прогностический критерий определяется размером опухоли. Хондросаркома, превышающая в диаметре 10 см, отличается гораздо более агрессивным поведением, чем аналог меньшего размера. При развитии гематогенных метастазов поражаются легкие и кости.
