
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Остеомиелит
Остеомиелит представляет собой воспаление кости и костного мозга, вызванное каким-либо инфекционным агентом. Остеомиелит может быть осложнением различных системных инфекций или же первичным бактериальным поражением кости. Все типы патогенных возбудителей, включая вирусы, паразиты, грибы и бактерии, способны обусловить остеомиелит, однако наиболее частыми являются варианты, вызванные гноеродной микрофлорой и микобактериями.
Остеомиелит, вызванный пиогенными бактериями. Практически любой известный гноеродный возбудитель способен вызвать остеомиелит. Возбудитель может достигать костной ткани, распространяясь одним из 4 стандартных путей: гематогенным, контактным, реже лимфогенным или каналикулярным (см. главу 14). Чаще прочих это гематогенный путь, а поражения возникают в длинных трубчатых костях или телах позвонков, иногда у лиц, в остальном здоровых. Бактериемия может развиваться при весьма незначительных повреждениях и различной локализации ворот (первичных очагов) инфекции. К таким повреждениям относятся латентные трещины и мелкие разрывы слизистой оболочки прямой кишки при затрудненной дефекации (запорах), травма слизистой оболочки полости рта и глотки при поглощении твердых пищевых продуктов, фурункулы и карбункулы кожи и др. В 80—90 % случаев остеомиелит вызывает золотистый стафилококк. У пациентов с инфекциями мочеполового тракта, больных наркоманией или лиц, получающих внутривенные вливания, этиологическими агентами могут быть кишечная палочка и представители родов Pseudomonas и Klebsiella. В качестве последствий хирургических вмешательств и открытых переломов костей иногда отмечают остеомиелит, вызванный смешанной микробной флорой, включающей анаэробных возбудителей. В периоде новорожденное™ остеомиелит индуцируется Haemophilus influenzae и стрептококками группы В, а у взрослых людей с серповидно-клеточной анемией — сальмонеллами (причины таких сальмонеллезов неизвестны). Почти в 50 % случаев гнойного остеомиелита микроорганизмы выделить не удается.
Локализация костных поражений при гнойном остеомиелите варьирует, но в какой-то степени может определяться возрастными особенностями кровоснабжения костей. У новорожденных ме- тафизарные сосуды пронизывают пластины роста. Это приводит к частому инфицированию метафизов и эпифизов. Локализация микроорганизмов в метафизах вообще типична для детей. Что касается взрослых, то после закрытия зон роста метафизарные сосуды воссоединяются с эпифизарными и обеспечивают доступ бактерий, засевающих эпифизы и субхондральные участки костей. Гематогенный остеомиелит может манифестировать как острое системное заболевание с недомоганием, лихорадкой, ознобом, лейкоцитозом и пульсирующей болью в пораженном регионе. Иногда, особенно у детей, симптоматика бывает вялой, с одной лишь необъяснимой лихорадкой, а у взрослых, напротив, лишь с одной локализованной болью при отсутствии лихорадки. Диагноз устанавливают с помощью рентгенологического исследования. На снимках пораженной кости видны очаги остеолиза и деструкции кости, окруженные зоной склероза.
Морфологические изменения при гнойном остеомиелите зависят от стадии (острой, подострой или хронической), а также локализации инфекции. Бактерии, достигшие костной ткани, вызывают в ней острую воспалительную реакцию. Освобождающиеся токсины и расщепляющие ферменты снижают pH местной ткани и кислородный потенциал, увеличивают внутрикост- ное давление и вызывают гибель клеток. В течение первых 48 ч пораженная кость подвергается некрозу, бактерии и воспалительный процесс распространяются по диафизу кости и центральным (гаверсовым) каналам, достигая надкостницы. У детей надкостница свободно прилежит к корковому слою кости. Поэтому у них могут формироваться довольно крупные поднадкост- ничные абсцессы, которые распространяются по диафизу вдоль поверхности кости. Приподнимание воспаленной надкостницы препятствует кровоснабжению пораженной зоны, в которой и нагноение, и ишемическое повреждение вызывают сегментарный некроз кости. Погибшие фрагменты кости часто называют секвестрами. Разрыв пораженной надкостницы приводит к формированию абсцесса(ов) в мягких тканях и развитию дренажных синусов. Иногда секвестры крошатся, и из их фрагментов образуются инородные свободнолежащие тела, которые могут проходить через дренажный синус.
У детей, а иногда и у взрослых гнойный процесс, возникший в эпифизе, распространяется через суставную поверхность, изредка вдоль капсулы и мест прикрепления сухожилий и связок в сустав, вызывая септический или гнойный артрит, который способен привести к обширной деструкции суставного хряща и инвалидности. В аналогичный процесс могут вовлекаться по-
Рис.
24.3. Хронический остеомиелит губчатой
кости. В костных трабекулах выражен
остеосинтез, костный мозг фиброзирован
и содержит малочисленные клетки
хронического воспаления [из Grundmann
Е.,
Geller
S.A., 1989].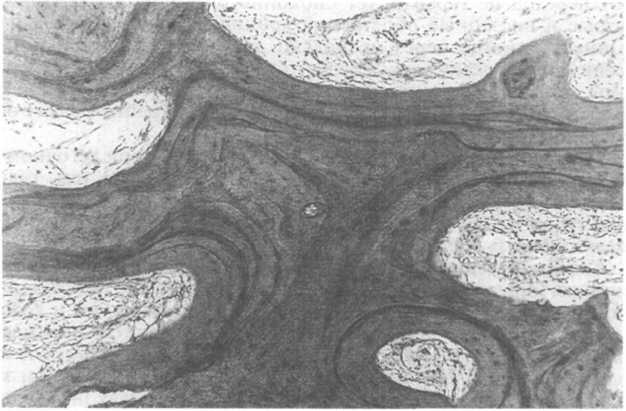
звонки, в которых инфекционный процесс разрушает концевую гиалиновую пластинку и межпозвоночные диски и распространяется на соседние позвонки.
Спустя некоторое время разворачивается ответная реакция макроорганизма. Через 1 нед после инфицирования клетки хронического воспалительного инфильтрата становятся более многочисленными. Они стимулируют резорбцию погибшей кости остеокластами, рост соединительной ткани (рис. 24.3) и остеосинтез по периферии очагов поражения. При наличии секвестра могут формироваться и грубоволокнистая, и пластинчатая кости. Вокруг сегментов погибшей кости образуется футляр из жизнеспособной ткани. Нескольким морфологическим вариантам остеомиелита даны эпонимические обозначения. Приведем два важнейших варианта: абсцесс Броди (B.C.Brodie) — небольшой абсцесс в губчатом веществе длинной трубчатой кости, который нередко поражает корковый слой и ограничивается зоной реактивной (растущей) кости; склерозирующий остеомиелит Гарре (C.Garre) — чаще развивается в челюсти и характеризуется преобладанием склеротических изменений в кости.
При поздней диагностике, наличии обширной зоны некроза, слишком коротком курсе антибактериальной терапии, недостаточной хирургической санации и слабом иммунитете отмечают переход острого гнойного остеомиелита в хронический. Но этот переход не гарантирует спокойного течения заболевания. Острые и внезапные обострения хронического процесса могут возникать иногда через несколько лет после начала болезни. Среди прочих осложнений следует назвать патологические переломы, вторичный амилоидоз, эндокардит, сепсис, плоскоклеточный рак в области дренажного синуса и (крайне редко) остеосаркому в зоне пораженной кости.
Туберкулезный остеомиелит. Он наблюдается при легочном и внелегочном (органном, гематогенном) туберкулезе (см. главу 14). Чаще других костей поражаются тела позвонков с деструкцией губчатой кости, деформацией позвоночника и формированием натечных абсцессов.
Сифилитические поражения костей. Сифилис и фрамбезия (тропическая инфекция, вызываемая Treponema pertenue и характеризующаяся поражением не только костей и суставов, но и кожи; внутренние органы при этой болезни не поражаются) поражают кости. Несмотря на то что во многих странах наблюдается рост заболеваемости сифилисом, вовлечение при этом венерическом заболевании в патологический процесс костей (см. главу 14) наблюдают редко. Причина заключается в более ранней распознаваемости болезни и эффективной терапии еще до развития третичного сифилиса. Скелетные поражения при сифилисе могут быть врожденными или приобретенными. При врожденном сифилисе костные изменения появляются у плода на 5-м месяце беременности матери и полностью развиваются к моменту рождения. Спирохеты склонны к паразитированию в зонах активной эн- хондральной оссификации и надкостнице. При приобретенном сифилисе очаги в костях появляются на начальных этапах третичного периода, т.е. обычно через 2—5 лет после заражения. Чаще в процесс вовлекаются кости носа, неба, черепа и конечностей, особенно такие длинные трубчатые кости, как, например, большеберцовая кость. Сифилитическая саблевидная голень образуется из-за массивного реактивного костеобразования в надкостнице на медиальной и передней поверхностях большеберцовой кости. Седловидный нос — результат воспалительной деструкции и спадения носовых и небной костей.
Патогистологические изменения при врожденном сифилитическом периостите характеризуются наличием отечной грануляционной ткани, содержащей множество плазматических клеток и некротизированную кость. Такой же характер изменений отмечают при приобретенном сифилисе. В то же время главным признаком приобретенного заболевания является гумма. В центре гуммы имеется зона некроза, которая окружена слоями из хронического воспалительного инфильтрата, иногда включающего гранулемы и гигантские многоядерные клетки. При окраске гистологических срезов солями серебра можно выявить спирохеты, различимые лишь при использовании сильного иммерсионного объектива.
