
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
17,20 - лиаза
- Дегидроэпиандростерон
22- десмолаза
17а - гидроксилаэа Прегненолон —*17а - гидрокси
прегненолон
Зр
- гидроксисгероид дегидрогеназа
Зр
- гидрокси- стероид дегидрогеназа
Ароматаза
и 17а-гидроксилаэа т т
Зр
- гидрокси- стероид дегидрогеназа
21
- гидроксилаэа
Тестостерон
Эстрадиол
11 - деоксикортикостерон 1'1Р - гидроксилаэа
Кортизол
11 - гидроксилаэа
Кортикостерон 118 - гидроксилаэа 18 - гидроксикортикостерон 18 - метилоксидаза Альдостерон
цию трудно определить у мужчин, однако она может выражаться в преждевременном половом созревании у мальчиков-подростков. Клетки коркового вещества надпочечников продуцируют также следовые количества эстрогенов.
Заболевания коркового вещества надпочечников можно условно разделить на те, которые сопровождаются гиперфункцией и гиперпродукцией стероидов, и те, которые характеризуются гипофункцией коркового вещества.
Гиперфункция коркового вещества надпочечников (гиперадре- нализм). Различают три основных гиперадреналовых клинически
х
синдрома: синдром Кушинга, характеризующийся гиперпродукцией кортизола; гиперальдостеронизм; адреногенитальные синдромы, связанные с гиперпродукцией андрогенов. Реже обнаруживают опухоли, продуцирующие преимущественно женские половые стероиды. Также редко встречаются смешанные синдромы (например, когда образуется как кортизол, так и андрогены).
Синдром Кушинга (H.W.Cushing). Синдром характеризуется продукцией избыточного количества кортизола, поэтому заболевание характеризуют также как гиперкортизолизм. Большинство его проявлений непосредственно связано с избытком кортизола, однако некоторые из них, например гирсутизм, акне и нарушения менструального цикла, возможно, отражают одновременно и гиперсекрецию андрогенов.
Различают три основные причины гиперпродукции кортизола: гиперсекреция АКТГ гипофизом; эктопическая продукция АКТГ или кортикотропин-рилизинг-гормона нейроэндокринными опухолями; гиперсекреция кортизола аденомой надпочечника, карциномой или при АКТГ-независимой узелковой гиперплазии. Длительное введение глюкокортикоидов в лечебных целях (например, при лечении некоторых аутоиммунных заболеваний) приводит к развитию синдрома Кушинга. Частота ят- рогенного (вызванного лекарственными препаратами) синдрома Кушинга достаточно высока в связи с широким распространением в клинической практике глюкокортикоидной терапии.
Гиперсекреция АКТГ гипофизом обусловливает 65—70 % случаев эндогенного гиперкортизолизма. Обычно имеются базо- фильная микроаденома, а иногда и макроаденома или (реже) слабогранулированная хромофобная аденома. По фамилии нейрохирурга, впервые описавшего этот синдром и связанные с ним изменения гипофиза данную гипофизарную форму синдрома Кушинга назвали болезнью Кушинга. В 15 % случаев болезни Кушинга в гипофизе обнаруживают не аденому, а кортикотроп- ную гиперплазию. При болезни Кушинга наблюдаются двусторонняя гиперплазия надпочечников и в большинстве случаев повышение уровня АКТГ в сыворотке крови. Этот вид заболевания чаще всего встречается у молодых женщин (8:1).
Эктопическая секреция АКТГ негипофизарными опухолями встречается в 10—15 % случаев эндогенного синдрома Кушинга. Дифференцировка этой формы заболевания от болезней гипофизарного происхождения затруднена, но обычно помогают рентгенологические и лабораторные исследования. Хотя любая опухоль может секретировать АКТГ, чаще всего этой способностью обладают мелкоклеточные опухоли легких, карциноиды бронхов и поджелудочной железы, злокачественная тимома, феохромоцитома, медуллярная карцинома щитовидной железы и гастриномы. Кроме того, имеются данные о возможности эктопической секреции кортикотропин-рилизинг-фактора, которая приводит к гиперпродукции АКТГ. Как и при гипофизарном варианте, наблюдается двусторонняя гиперплазия надпочечников. Этот вариант синдрома Кушинга чаще встречается у мужчин, обычно в 5-ю и 6-ю декады жизни.
Аденомы, карциномы и гиперплазия коркового вещества надпочечников встречаются в 20—25 % случаев синдрома Кушинга. Этот вид заболевания является АКТГ-независимым, так как изменения в надпочечниках непосредственно обусловливают автономную гиперсекрецию кортизола. Аденомы и карциномы обнаруживают у взрослых одинаково часто, у детей преобладают карциномы. Автономная гиперплазия встречается редко. Карциномы коркового вещества надпочечников вызывают более выраженный гиперкортизолизм, чем аденомы или гиперпласти- ческие процессы. В этих случаях при односторонней опухоли неповрежденное корковое вещество и ткань противоположной железы атрофируются в результате подавления секреции АКТГ. Таким образом, надпочечниковый синдром Кушинга отличается повышенным уровнем кортизола при низком содержании АКТГ в сыворотке крови.
Основные изменения при синдроме Кушинга развиваются в гипофизе и надпочечниках. В гипофизе независимо от причины синдрома повышенный уровень кортизола включает механизм обратной связи в отношении неопухолевых (а иногда и опухолевых) кортикотропов, и развивается гиалиновая дегенерация ба- зофилов. В цитоплазме появляются участки базофильного гиа- линоподобного вещества. При электронной микроскопии наблюдают, что гиалин состоит из агрегатов промежуточных фи- ламентов цитокератина (в норме их мало). Кроме того, при гипофизарном варианте синдрома Кушинга чаще всего встречается базофильная микроаденома. Реже обнаруживаются базо- фильная макроаденома, слабогранулированная хромофобная аденома или диффузная гиперплазия кортикотропов. Диффузная гиперплазия встречается редко.
В надпочечниках возможны следующие изменения: диффузная гиперплазия; узелковая гиперплазия; аденома, реже карцинома коркового вещества надпочечников; атрофия коркового вещества, двусторонняя в случаях экзогенного введения глюко- кортикоидов или односторонняя контралатерального надпочечника при развитии функционирующей опухоли.
Диффузную гиперплазию выявляют в 60—70 % случаев синдрома Кушинга. Оба надпочечника увеличены, их полюса закругляются, масса может достигать 25—40 г. Корковое вещество расширяется и состоит в основном из бедных липидами клеток сетчатой зоны и внутренней части пучковой зоны; клетки имеют нормальные размеры и вид.
Узелковая гиперплазия встречается в 15—20 % случаев синдрома Кушинга. Она развивается в форме двусторонних желтых узелков диаметром 0,5—2,0 см, разбросанных в корковом веществе и разделенных участками расширенного коркового вещества. Незатронутое корковое вещество и узелки состоят из смеси богатых и бедных липидами компактных клеток, с небольшими колебаниями размеров самих клеток и их ядер, иногда обнаруживают двуядерные формы. Оба надпочечника могут иметь массу 30—50 г. Появление крупных узлов, видимо, является следствием диффузной гиперплазии, так как корковое вещество между узелками точно такое же, как и при диффузной форме этого заболевания.
В большинстве случаев гиперплазия сопровождается повышением в сыворотке крови количества АКТГ гипофизарного или эктопического происхождения. Когда же уровень АКТГ не увеличивается, в основе гиперплазии лежит выработка антител к рецепторам АКТГ (как, например, в щитовидной железе при болезни Грейвса).
Более редко встречающаяся диффузная микронодулярная гиперплазия коркового вещества надпочечников обычно наблюдается у девочек-подростков и молодых женщин. При этой форме в надпочечниках обнаруживают множественные мелкие (не более 3 мм в диаметре) темно-коричневые или черные узелки, разбросанные среди сморщенной желтой коры. Размеры надпочечников могут не меняться. Узелки состоят из компактных крупных, содержащих пигмент клеток с маленькими ядрами, четко отграничены от остальной ткани коры, но не инкапсулированы. Эти клетки содержат в цитоплазме мелкие гранулы пигмента, своими характеристиками напоминающего липофусцин и нейромеланин. Данная форма микронодуляр- ной гиперплазии является АКТГ-независимой (в отличие от макронодулярного варианта). Описаны семейные случаи этой болезни.
Аденомы и карциномы коркового вещества надпочечников как источник кортизола макроскопически неотличимы от нефункционирующих опухолей надпочечников. Как доброкачественные, так и злокачественные опухоли чаще встречаются у женщин в 4—6-м десятилетии жизни. Аденомы окружены тонкой или хорошо развитой капсулой, большинство из них имеют массу менее 30 г. Микроскопически они состоят из смеси богатых и бедных липидами клеток коркового вещества с небольшими колебаниями размеров клеток и ядер или из смеси клеток двух типов (рис. 23.7). Являются ли все они истинными опухолями или просто представляют собой узелки пролиферировавших клеток, остается неясным. Карциномы обычно более крупные, чем аденомы (с массой более 100 г), и не имеют капсулы. На разрезе опухоль бледная или коричневатая. Кроме больших размеров, о злокачественном характере опухоли свидетельствуют очаги некроза и инфильтрирующий характер роста. Микроскопически выражен полиморфизм клеток, встречаются многоядерные клетки, множественные митозы. Как при доброкачест-
Рис.
23.7.
Аденомы коры надпочечника.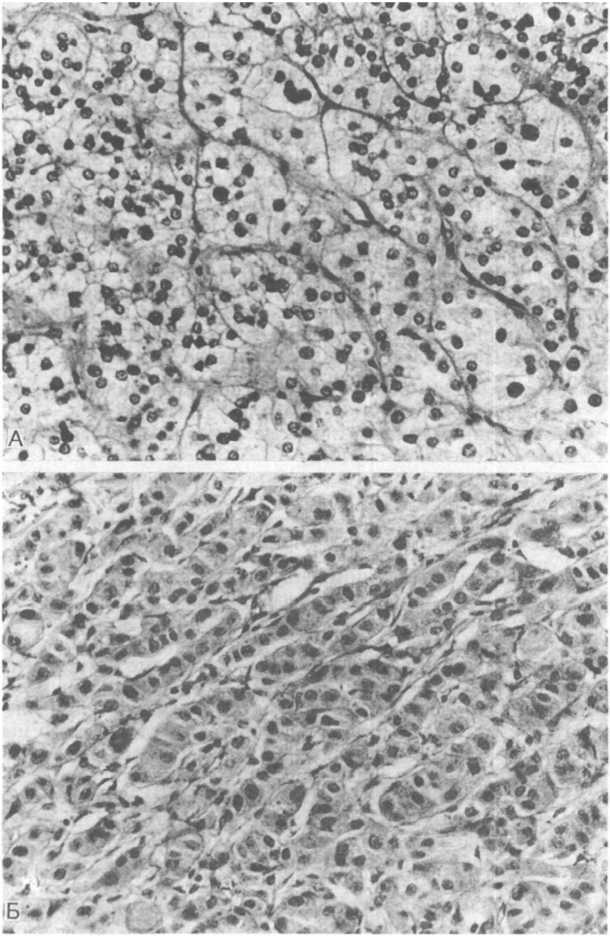
А — светлоклеточная аденома, цитоплазма клеток мелкоячеистого строения, ядра округлые, клетки образуют преимущественно альвеолярные структуры разной величины, разделенные тонкими фиброваскулярными прослойками; Б — темноклеточная аденома, цитоплазма клеток плотная, однородного вида. Клетки образуют тяжи, состоящие из 1—2 рядов клеток.
венных, так и злокачественных опухолях остаются незатронутые участки коркового вещества в ипсилатеральном и контралатеральном надпочечниках, в них развиваются атрофические изменения со сморщиванием по ширине, а также сморщиванием сетчатой и пучковой зон, клубочковая зона сохраняется.
Первичный гиперальдостеронизм. Это малочисленная группа тесно связанных относительно редких синдромов, характеризующихся хронической избыточной секрецией альдостерона, независимой от ренин-ангиотензиновой системы. Продукция ренин-ангиотензина повышается под действием ишемии почки или любого хронического отечного состояния, при этом вторично возрастает секреция альдостерона (вторичный гиперальдостеронизм). Первичный гиперальдостеронизм характеризуется подавлением активности ренина плазмы крови, гипокалиемией, задержкой натрия и гипертензией. Причины первичного гиперальдостеронизма следующие:
наличие солитарной аденомы, секретирующей альдосте- рон (синдром Конна) — около 65 % случаев;
двусторонняя идиопатическая гиперплазия надпочечников — около 30 % случаев;
гиперальдостеронизм в результате супрессивного действия глюкокортикоидов;
карцинома коркового вещества надпочечников;
семейный вариант неглюкокортикоидной супрессии.
Все эти случаи первичного гиперальдостеронизма обнаруживают у 0,05—0,2 % больных, страдающих гипертензией.
Аденомы, продуцирующие альдостерон, почти всегда солитарные, мелкие (менее 2 см в диаметре), инкапсулированы, чаще обнаруживаются в левом надпочечнике. Обычно встречаются у женщин на 4—5-м десятилетии жизни. Эти аденомы трудно обнаружить в надпочечнике, так как они не вызывают его существенного увеличения. На разрезе аденомы светло-желтого цвета и состоят из содержащих липиды клеток, более похожих на клетки пучковой зоны, чем клубочковой зоны (источник альдостерона в норме). Иногда встречается примесь более мелких клеток клубочковой зоны. Все клетки имеют одинаковые размеры и форму, напоминают зрелые клетки коркового вещества, хотя обычно наблюдается полиморфизм ядер и клеток без признаков анаплазии.
Двусторонняя идиопатическая гиперплазия надпочечников характеризуется диффузной или местной гиперплазией клеток, похожих на клетки нормальной клубочковой зоны. Эти клетки перемежаются с мелкими адренокортикальными узелками, состоящими из клеток, заполненных липидами, а при электронной микроскопии имеющих строение клеток из нормальной пучковой зоны. Эти изменения напоминают таковые при узелковой гиперплазии при синдроме Кушйнга.
Глюкокортикоид-супрессивный гиперальдостеронизм. Это редкий вариант первичного гиперальдостеронизма, который имеет семейный характер и является результатом мутации, приводящей к нарушению зонирования коркового вещества надпочечников. В результате гибридные клетки разбросаны между клубочковой и пучковой зонами и продуцируют гибридные стероиды в дополнение к кортизолу и альдостерону. Пролонгированная активация секреции альдостерона, видимо, находится под постоянным влиянием АКТГ и подавляется экзогенным введением дексаметазона.
Врожденная гиперплазия надпочечников; адреногенитал ьные синдромы. Существует группа аутосомно-рецессивных заболеваний, обусловленных дефектом ферментов, которые участвуют в синтезе стероидных гормонов. Недостаточная продукция кортизола вызывает увеличение секреции АКТГ, что сопровождается выраженной гиперплазией коры надпочечников. Нарушение путей стероидогенеза приводит к избыточному образованию альтернативных стероидных гормонов (в первую очередь андрогенов), что проявляется вирилизацией. Может нарушаться также секреция альдостерона, что обусловливает избыточное выделение из организма солей. Спектр синдромов, вызванных нарушением синтеза стероидных гормонов, называют адреногенитальными синдромами. Они, как правило, проявляются в детстве, часто с рождения. Иногда (обычно у взрослых) адреногенитальный синдром может быть обусловлен андрогенпродуцирующей опухолью надпочечника.
353
М. А. Пальцев том 2 часть 2
8—10-й день после рождения. Вызванные недостатком альдостерона гипонатриемия и гипокалиемия приводят к ацидозу, дегидратации, сердечно-сосудистой недостаточности. Вирилизм у таких детей (как и при первой форме) выражен с рождения. Без гормональной коррекции заболевание быстро приводит к смерти.
Дефицит 11$-гидроксилазы составляет около 5 % случаев ад- реногенитального синдрома. При этой форме наблюдается избыток 11-деоксикортизола и 11-деоксикортикостерона, обладающих выраженным минералокортикоидным эффектом. У таких больных наряду с вирилизацией отмечают стойкую гипертензию.
Дефицит 3$-гидроксистероиддегидрогеназы нарушает синтез стероидов на ранних этапах; при этом отсутствует синтез кортизола и альдостерона и лишь в незначительных количествах образуются андрогены. Заболевание проявляется как сольтеряю- щая форма без вирилизации и сопровождается высокой летальностью.
Все адреногенитальные синдромы наследуются по аутосом- но-рецессивному типу. Различные формы дефицита связаны со специфическими гаплотипами. Доказана связь HLA-A3, BW47 и DR7 с некоторыми случаями классических синдромов с потерей соли и вирилизирующего, однако HLA-B14 и DR1 связаны с неклассической формой заболевания. Мутации, поражающие как материнские, так и отцовские аллели, вызывают различную степень недостатка ферментов. Классические формы дефицита
гидроксилазы обусловлены гомозиготным состоянием, при котором отсутствует синтез гидроксилазы или синтезируется неактивный фермент.
При всех формах адреногенитального синдрома, обусловленных ферментопатией, дефект синтеза кортизола с одновременным повышением уровня АКТГ приводит к двусторонней гиперплазии надпочечников, иногда их масса в 10—15 раз превышает норму. При сольтеряющей форме корковое вещество расширено в основном за счет сетчатой и клубочковой зон. Пучковая зона с немногочисленными липидсодержащими клетками. В расширенном корковом веществе образуется множество мелких узелков. Несмотря на выраженную гиперплазию, клетки сохраняют нормальные размеры и форму.
Гипофункция коркового вещества надпочечников (гипоадре- нализм). Она может быть первичной, т.е. вызванной любыми анатомическими или метаболическими повреждениями коркового вещества, нарушающими выброс кортикальных стероидов, или вторичной по отношению к дефициту АКТГ. Первичная недостаточность коркового вещества надпочечников может быть острой (адреналовый криз) или хронической (болезнь Аддисона). Основные причины первичной недостаточности коркового вещества следующие: Аутоиммунный адреналит
Инфекции
туберкулез
гистоплазмоз
кокцидиоидоз
менингококкемия (острая надпочечная недостаточность)
Двусторонняя адреналэктомия
Метастазы опухоли
Амилоидоз
Гемохроматоз
Саркоидоз
Сосудистые поражения (кровоизлияния в надпочечники или тромбоз надпочечных вен)
Врожденная гипоплазия надпочечников
Лекарственное торможение синтеза АКТГ или функции клеток коры надпочечников
Первичная острая недостаточность коркового вещества надпочечников. Это довольно редкий клинический синдром, который может проявляться по- разному. 1. В виде криза у больных с хронической недостаточностью коркового вещества надпочечников, когда в ответ на стресс надпочечники не способны осуществить выброс стероидов. 2. После слишком быстрого прекращения введения стероидов больным, которые длительное время получали стероидные препараты, либо в результате недостаточного введения этих препаратов больным после адреналэктомии. 3. В результате массивного разрушения надпочечников:
после длительных и трудных родов у новорожденных со значительной гипоксией, приводящей к кровоизлияниям в надпочечники, начиная с мозгового вещества с переходом на корковое; новорожденные особенно уязвимы из-за частого дефицита протромбина по крайней мере в течение нескольких дней после рождения;
после операции у больных, у которых развивается диссеминированное внутрисосудистое свертывание крови с геморрагическим инфарктом в надпочечниках, усиленным антикоагулянтной терапией;
когда массивное кровоизлияние в надпочечники осложняет бактериальную инфекцию (синдром Уотерхауса—Фри - дериксена).
Синдром Уотерхауса— Фридериксена (R.Waterhouse, C.Frideri- chsen) — редкий, но катастрофический синдром, который характеризуется: 1) мощной септической инфекцией, вызываемой чаще всего менингококками или другими высоковирулентными микробами, такими как гонококки, пневмококки или стафилококки; 2) быстро прогрессирующей гипотензией, приводящей к шоку; 3) диссеминированным внутрисосудистым свертыванием крови с распространенной геморрагической пурпурой, особенно кожи; 4) быстро развивающейся недостаточностью коркового вещества, вызванной массивным двусторонним кровоизлиянием в надпочечники.
Синдром Уотерхауса—Фридериксена может быть в любом возрасте, чаще у детей. Причина кровоизлияния в надпочечники неизвестна, но может быть связана с непосредственным бактериальным обсеменением мелких сосудов надпочечников, развитием диссеминированного внутрисосудистого свертывания крови, васкулита, вызванного эндотоксином или обусловленного некоторыми видами гиперчувствительности. Независимо от причины надпочечники превращаются в мешки, заполненные свернувшейся кровью. Гистологическое исследование показывает, что кровоизлияние вначале происходит в мозговом веществе из-за наличия там тонкостенных венозных синусоидов, а затем распространяется на корковое вещество, часто оставляя островки из сохранных клеток.
Таким образом, шок связан с недостаточностью коркового вещества надпочечников или с массивной инфекцией. Если заболевание быстро распознано и начато эффективное лечение антибиотиками, возможно выздоровление, однако лечение должно быть начато немедленно, иначе через несколько часов или дней больной погибнет. Тот факт, что введение стероидов оказывается эффективным (по крайней мере в некоторых случаях) свидетельствует о наличии недостаточности коркового вещества надпочечников.
Первичная хроническая недостаточность коркового вещества надпочечников (болезнь Аддисона; Th. Addison) — заболевание, вызываемое любыми хроническими деструктивными процессами в корковом веществе надпочечников. Клинические признаки появляются внезапно, когда поражается более 90 % коры обеих желез и уровень глюкокортикоидов и минералокортикои- дов значительно снижается. Основными клиническими проявлениями являются слабость, быстрая утомляемость, анорексия, тошнота и рвота, потеря массы тела, гипотензия и гиперпигментация кожи. Хотя от этой болезни могут страдать лица любой расы и любого пола, некоторые варианты болезни Аддисона чаще встречаются у представителей белой расы (аутоиммунный адреналит), особенно у женщин.
Надпочечники могут поражаться при многочисленной группе заболеваний, включая лимфомы, амилоидоз, саркоидоз, гемохро- матоз, грибковые инфекции и кровоизлияния в надпочечники, однако более 90 % случаев болезни Аддисона связаны с аутоиммунным адреналитом, туберкулезом или метастазами рака.
Аутоиммунный адреналит встречается в 60—70 % случаев. В 50 % случаев надпочечники являются единственной мишенью для аутоиммунных реакций, однако в других случаях одновременно поражаются и иные эндокринные железы. Полигланду- лярные синдромы разделены на 3 типа: I тип представляет собой комбинацию гипопаратиреоидизма, недостаточности надпочечников и кандидоза; II тип характеризуется сочетанным поражением надпочечников и щитовидной железы (синдром Шмидта, М.В.Schmidt) и иногда сопровождается инсулинзависимым диабетом; III тип — полигландулярное заболевание без поражения надпочечников. Циркулирующие антиадреналовые антитела обнаруживают в 50 % случаев аутоиммунного адрена- лита, так же как и другие типы антител, связанные с поражением других органов и тканей. Причины этой аутоиммунной атаки неизвестны, как и при болезни Грейвса, однако установлено, что более часто при аутоиммунном адреналите выявляются некоторые антигены комплекса гистосовместимости, особенно типов В8 и DR3 HLA. На основании этого можно предполагать, что существует определенная генетическая предрасположенность.
При аутоиммунном адреналите надпочечники уменьшены. Гистологически наблюдается диффузная атрофия всех зон, которые состоят из мелких, сморщенных, бедных липидами клеток, содержащих большое количество липофусцина. Вокруг и между клетками имеется диффузный обильный инфильтрат, состоящий из лимфоцитов, плазматических клеток и макрофагов. Мозговое вещество надпочечников не изменено.
Туберкулезный адреналит — самая частая причина болезни Аддисона. Вовлечение в патологический процесс надпочечников почти всегда связано с диссеминацией первичного заболевания, чаще в легких, иногда и в мочеполовой системе. При туберкулезном адреналите поражается не только корковое вещество, но и мозговое, в результате чего снижается уровень и глю- кокортикоидов, и минералокортикоидов, и катехоламинов. Иногда подобное заболевание может быть вызвано грибами (например, гистоплазмой, кокцидией).
Метастазы опухолей — относительно редкая причина недостаточности коркового вещества надпочечников, так как при опухолевой инфильтрации желез сохраняются островки ткани, достаточные для обеспечения минимальных функций надпочечников. Когда из-за метастазов развивается болезнь Аддисона, надпочечники обычно массивно поражены и каждый из них может весить 100—200 г. Источниками метастазов служат в основном бронхогенный рак, карциномы желудка и молочной железы, а также злокачественные меланомы и лимфомы.
Хроническую недостаточность коркового вещества надпочечников лечат стероидами; у нелеченых больных может наступить смерть из-за острой надпочечниковой недостаточности, осложнившей хроническое течение болезни, гиперкалиемических аритмий сердца или гипогликемического церебрального криза (аддисонов криз).
Вторичная недостаточность коркового вещества надпочечников. Любое заболевание гипоталамуса и гипофиза, такое как метастазы рака, инфекции, инфаркты, или облучение, которое снижает выброс АКТГ, вызывают синдром гипоадренализма, схожего с болезнью Аддисона. Аналогичным образом длительное введение экзогенных глюкокортикоидов подавляет выброс АКТГ и функцию надпочечников. При вторичном заболевании гиперпигментация не встречается из-за низкого уровня мелано- тропного гормона. Вторичный гипоадренализм характеризуется дефицитом кортизола и андрогенов, но нормальным или немного сниженным синтезом альдостерона. Таким образом, при недостаточности надпочечников, вторичной по отношению к поражению гипофиза, не встречаются выраженные гипонатрие- мия и гиперкалиемия, хотя свободное поступление воды может вызвать снижение уровня натрия в сыворотке крови.
Дефицит АКТГ встречается сам по себе, однако в некоторых случаях он является лишь частью пангипопитуитаризма, связанного с множественным первичным дефицитом тропных гормонов. Диагностика вторичной недостаточности основывается на обнаружении низкого количества АКТГ в плазме крови. При этом введение экзогенного АКТГ индуцирует продукцию кортизола, в то время как при первичном гипокортицизме из-за разрушения коркового вещества надпочечников ответа на АКТГ нет.
В зависимости от выраженности дефицита АКТГ надпочечники могут умеренно или значительно уменьшаться в размерах и приобретать листовидную форму; тогда их трудно найти в околонадпочечниковой жировой клетчатке. Корковое вещество может уменьшаться до узкой полоски, имеющей необычно развитую фиброзную капсулу и разбросанные субкапсулярные кортикальные клетки, представленные главным образом клетками zona glomerulosa. Мозговое вещество не поражается.
Нефункционирующие опухоли коркового вещества надпочечников. В корковом веществе надпочечников встречаются доброкачественные и злокачественные опухоли, клетки которых не синтезируют гормоны — это так называемые нефункционирующие опухоли.
Нефункционирующие аденомы. Они представляют собой плохо инкапсулированные образования из желто-оранжевой ткани коркового вещества диаметром около 2,5 см. Некоторые аденомы обнаруживают в корковом, другие — в мозговом веществе, под капсулой. Аденомы могут быть крупными с участками кровоизлияний, кистозной дегенерации и обызвествления. В отличие от функционирующих аденом, которые сопровождаются атрофией окружающей ткани коркового вещества надпочечников, корковое вещество рядом с нефункционирующими аденомами имеет нормальную толщину.
Кортикальные карциномы. Эти опухоли, не связанные с синтезом стероидных гормонов, обычно очень злокачественные, до 20 см в диаметре. На разрезе они преимущественно желтые, часто с кровоизлияниями, кистами и некрозом. Многие из них имеют капсулу. Гистологически обнаруживаются разные степени атипии — от низкой до выраженной. Наиболее злокачественные опухоли состоят из гигантских клеток. Встречаются варианты рака с низкой степенью анаплазии, состоящие из веретеновидных клеток. В некоторых случаях метастазы рака в надпочечники трудно отличить от первичных карцином коркового вещества надпочечников.
Рак надпочечников имеет тенденцию к прорастанию в надпочечниковую вену, полую вену и лимфатические сосуды. Метастазы в региональные и парааортальные лимфатические узлы встречаются столь же часто, как и отдаленные гематогенные метастазы в легкие и другие органы.
Другие повреждения коркового вещества надпочечников. Кисты надпочечников встречаются редко. Мелкие кисты являются находкой при рентгеновском исследовании. Более крупные кисты обнаруживают в брюшной полости, они вызывают боли в боку. Новообразования как коркового, так и мозгового вещества могут некротизироваться, подвергаться кистозной дегенерации и приводить к появлению нефункционирующих кист. Миелолипома надпочечника — необычное образование, состоящее из зрелой жировой ткани и гемопоэтических клеток. Хотя большинство миелолипом представляет собой случайные находки, они могут достигать значительных размеров. Фокусы миело- матозных изменений встречаются в опухолях коркового вещества и надпочечниках при гиперплазии коркового вещества.
