
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Болезни щитовидной железы
Болезни щитовидной железы имеют особое значение, так как они очень широко распространены. Щитовидная железа контролирует множество метаболических процессов за счет гормонов тироксина (Т4) и трийодтиронина (Т3). Количество тирео- идных гормонов является важным показателем уровня метаболизма организма, включая окислительные реакции. В крови Т3 и Т4 находятся в связанном с белком состоянии. Контроль функции щитовидной железы осуществляется за счет тиреоид- стимулирующего гормона гипофиза, синтез которого в свою очередь регулируется гипоталамическим тиреотропин -рили- зинг-фактором (схема 23.2).
Щитовидная железа секретирует также один из эндокринных регуляторов обмена кальция (Са2+) — кальцитонин. Паренхима железы, выполняющая эндокринную функцию, построена из фолликулов, содержащих коллоид. Стенки фолликулов выстланы кубическими и цилиндрическими эпителиоцитами, синтезирующими Т3 и Т4. Между этими клетками встречаются светлые С-клетки, вырабатывающие кальцитонин. Все эти клетки прикреплены к базальной мембране.
Схема
23.2.
Г
ипоталамо-гипофизарная регуляция
функции щитовидной железы
Щитовидная
__ „ т т
железа ’ 4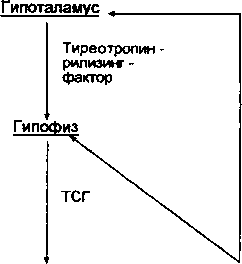
экспрессия кальцитонинового гена CALCI, синтез и выделение кальцитонина. В выстилке фолликулов изредка встречаются также крупные клетки Гюртле с зернистой и оксифильной цитоплазмой, содержащей много митохондрий. Функция клеток Гюртле (Ашкенази—Гюртле; M.Askanazy, K.W.Huerthle) изучена плохо.
Функции йодсодержащих гормонов Т3 и Т4 многочисленны. Они интенсифицируют обменные процессы, ускоряют катаболизм белков, жиров и углеводов, участвуют в обеспечении нормального развития центральной нервной системы, увеличивают частоту сердечных сокращений и сердечный выброс.
Заболевания щитовидной железы обычно сопровождаются гипертиреоидизмом или гипотиреоидизмом. Увеличение размеров железы, видимое при осмотре больного или определяемое пальпаторно, называют зобом. Зоб может сопровождаться повышением или снижением функции щитовидной железы. Иногда при зобе функция щитовидной железы не изменена (эутирео- идный зоб).
Тиреотоксикоз (гипертиреоидизм). Тиреотоксикоз — это ги- перметаболическое состояние, которое значительно чаще встречается у женщин и вызвано увеличением содержания в крови свободных гормонов Т3 и Т4. Заболевание проявляется нервозностью, учащенным пульсом, утомляемостью, мышечной слабостью, снижением массы тела при хорошем аппетите, диареей, повышенной температурой кожи и потливостью, эмоциональной лабильностью, изменением менструального цикла, легким тремором рук, пучеглазием и увеличением щитовидной железы.
Потепление, влажность и покраснение кожи связаны с расширением периферических сосудов. Пучеглазие часто обусловлено западанием верхнего века за глазное яблоко, а при болезни Грейвса (R.J.Graves) — иммунным воспалением ретроорбиталь- ной ткани. В сердечной мышце обнаруживают фокусы лимфоцитарной и эозинофильной инфильтрации, умеренный фиброз интерстиция, жировую дистрофию кардиомиоцитов, увеличение размеров и количества митохондрий, что сопровождается кардиомегалией. Поэтому можно говорить о развитии тиреоток- сической кардиомиопатии.
Среди других изменений выделяют атрофию и жировую дистрофию скелетных мышц, иногда сопровождающуюся появлением фокальных интерстициальных лимфоцитарных инфильтратов. Встречаются жировая дистрофия печени, которая иногда сопровождается слабыми перипортальным фиброзом и лимфоцитарной инфильтрацией, остеопороз и генерализованная лимфоидная гиперплазия с лимфаденопатией.
321
М. А. Пальцев том 2 часть 2
Среди них самой частой является болезнь Грейвса, особенно у больных моложе 40 лет (85 % случаев). Иногда метастазы высокодифференцированной карциномы щитовидной железы вырабатывают избыточное количество тиреоидных гормонов, вызывающих гипертиреоидизм. Острый или подострый тиреоидит во время стадии активного повреждения клеток может сопровождаться усиленным выбросом гормонов, приводя к развитию преходящих проявлений гипертиреоидизма. Хориокарциномы и пузырный занос могут продуцировать не только хорионический гонадотропин, но и тиреоидстимулирующий гормон. Повышение уровня тиреоидных гормонов в редких случаях может быть вызвано опухолями гипофиза, секретирующими тиреоидстимулирующий гормон или путем стимуляции гипофиза избыточным образованием тиреотропин-рилизинг-гормона. Гиперфункция щитовидной железы может быть вызвана избыточным введением йода больным с различными заболеваниями щитовидной железы.
Гипотиреоидизм. Любые структурные и функциональные повреждения щитовидной железы, обусловливающие нарушения выделения гормона, ведут к гипометаболическому состоянию — гипотиреоидизму. Клинические проявления зависят от возраста обнаружения первых признаков. Если гипотиреоидизм появляется в детстве, развивается кретинизм, сопровождающийся отставанием в физическом и психическом развитии. Если гипотиреоидизм впервые обнаруживают у подростков или взрослых, то он проявляется в виде микседемы. При микседеме происходит аккумуляция гидрофильных гликозаминогликанов (мукополи- сахаридов) в соединительной ткани тела, что приводит к отечному, тестообразному утолщению кожи, резистентному при надавливании.
Случаи гипотиреоидизма как у подростков, так и взрослых можно разделить на несколько разновидностей. Наиболее частым является первичный идиопатический гипотиреоидизм, известный также как атрофический аутоиммунный тиреоидит, он составляет 15—60 % всех наблюдений гипотиреоидизма. У больных часто обнаруживают HLA-DR3 или В8. Есть данные, что причиной этого заболевания является блокирование рецепторов аутоантителами к тиреоидстимулирующему гормону. Эти тирео- тропинблокирующие антитела могут исчезать спонтанно или под влиянием лечения.
Второй наиболее частой причиной гипотиреоидизма является хирургическое удаление значительной части щитовидной железы в процессе лечения гипертиреоидизма или при удалении опухоли. Железа может быть повреждена в результате введения радионуклида йода или при внешнем облучении при лечении гипертиреоидизма. Реже гипотиреоидизм развивается при болезнях гипоталамуса или аденогипофиза, при этом уменьшается уровень тиреоидстимулирующего гормона в сыворотке крови.Кретинизм. Это редкое заболевание характеризуется задержкой как физического, так и интеллектуального развития. Кретинизм редко проявляется сразу при рождении. Обычно диагноз удается поставить через несколько недель или месяцев после рождения. Со временем изменения становятся совершенно очевидными, обычно они необратимы.
При этом заболевании кожа становится сухой и шершавой, глаза широко расставлены; характерны периорбитальные отеки, широкий и приплюснутый нос, большой выпирающий язык. Если дефицит гормонов щитовидной железы обнаруживается в ранний период развития плода, он может быть связан с выраженным дефицитом йода, агенезией щитовидной железы или врожденным дефектом синтеза гормонов. Наблюдают нарушение роста скелета и задержку развития мозга. Эндемический кретинизм развивается при эндемическом зобе и обычно связан с отсутствием йода в пище. Наоборот, спорадический кретинизм чаще обусловлен врожденными аномалиями развития щитовидной железы или дефектами синтеза гормонов железы.
Микседема. Она встречается у подростков или взрослых. Клинические проявления зависят от возраста, в котором проявился дефицит гормонов.
У взрослых заболевание развивается медленно и до развертывания клинической картины могут пройти годы. Оно характеризуется замедлением физической и психической активности. Начальными симптомами микседемы являются повышенная утомляемость, сонливость, непереносимость холода, общая вялость и апатия. Речь замедляется, интеллект снижен. Со временем развиваются периорбитальные отеки. Кожа утолщенная, сухая, шершавая. При выраженной микседеме сердце дряблое, увеличено в размерах, с расширенными камерами. Наблюдают набухание кардиомиоцитов с исчезновением исчерченности, одновременно увеличивается содержание интерстициальной жидкости, богатой гликозаминогликанами (мукополисахарида- ми). Подобная жидкость иногда накапливается и в полости перикарда. Эти изменения называют микседематозным сердцем, или гипотиреоидной кардиомиопатией. Возможно также замедление роста скелета и развития центральной нервной системы.
Тиреоидит. Имеется много форм тиреоидита. Некоторые из них хорошо известны, например, интерстициальный тиреоидит, другие — относительно редки. Наиболее распространенными и клинически значимыми являются следующие формы тиреоидита: 1) тиреоидит Хашимото; 2) подострый гранулематозный тиреоидит; 3) подострый лимфоцитарный тиреоидит.
Тиреоидит Хашимото (Хасимото; Гасимото; H.Hashimoto). Это заболевание называют также лимфоматоз- ной струмой и лимфаденоидным зобом. Оно характеризуется выраженной инфильтрацией паренхимы щитовидной железы лимфоцитами и плазматическими клетками. Это классический вариант тиреоидита Хашимото с зобом. Однако существует еще и менее распространенный атрофический вариант, для которого характерен выраженный фиброз со скудным лимфоидным инфильтратом.
У большинства больных с длительно существующим тирео- идитом Хашимото имеется гипотиреоидизм, у немногих развивается гипертиреоидизм, который называют хашитоксикозом. Тиреоидит Хашимото, как и болезнь Грейвса, аутоиммунного происхождения. Болеют преимущественно женщины (5:1), распространенность заболевания увеличивается с возрастом.
Существуют доказательства того, что тиреоидит Хашимото — аутоиммунное заболевание, развивающееся в результате возникновения дефекта тиреоидспецифических Т-клеток-суп- рессоров. Получены данные об аутосомно-доминантном типе его наследования. Доказана генетическая основа связи с генами HLA-DR5II класса главного комплекса гистосовместимости при болезни Хашимото с зобом и HLA-DR3 — у больных с атрофическим вариантом. Значительное число больных страдают и от других аутоиммунных болезней, например системной красной волчанки, синдрома Шегрена, ревматоидного артрита, перни- циозной анемии, II типа сахарного диабета и болезни Грейвса.
Классический вариант тиреоидита Хашимото характеризуется диффузным, иногда асимметричным, умеренным увеличением щитовидной железы. На поверхности разреза ткань железы коричневого цвета, мясистого вида, местами имеет зернистое строение с бледно-серыми вкраплениями резиновой плотности. Иногда эти изменения напоминают опухоль, однако диффуз- ность поражения и сохранность капсулы свидетельствуют против этого. Микроскопически наблюдается вытеснение паренхимы железы лимфоцитами, плазматическими клетками, иммуно- бластами и макрофагами, иногда с формированием лимфоидных фолликулов с зародышевыми центрами (рис. 23.1). При варианте тиреоидита Хашимото с зобом фиброз обычно слабовы- ражен и затрагивает в основном междольковые перегородки.
Менее распространенный атрофический вариант характеризуется выраженным фиброзом и более слабой лимфоидной инфильтрацией. При этом железистой ткани относительно мало, фиброз может привести к уменьшению размеров железы. Фиб- розирующая реакция не распространяется на капсулу, что позволяет отличать эту разновидность болезни Хашимото от струмы Риделя (см. ниже).
Подострый гранулематозный тиреоидит Д е К е р в е н a (F. de Quervain). Это гранулематозное воспаление щитовидной железы, которое называют также гигантоклеточным, или гранулематозным, тиреоидитом. Заболевание развивается в основном во 2—5-й декаде жизни, в 3 раза чаще у женщин и связано с HLA-B35.
Рис.
23.1. Аутоиммунный
тиреоидит. В щитовидной железе массивная
лимфоцитарная инфильтрация, лимфоидный
фолликул с крупным центром размножения.
Видны участки деструкции тиреоидной
ткани.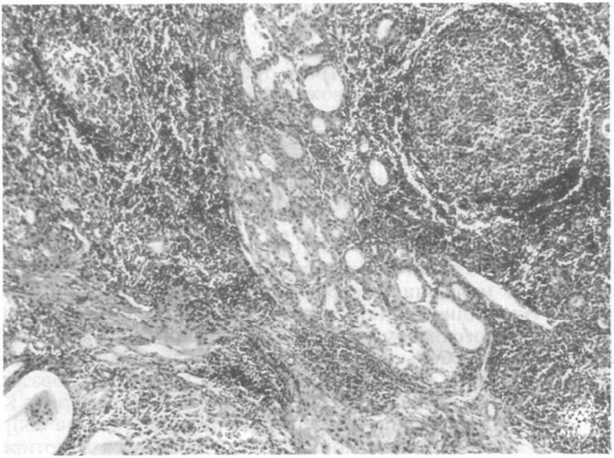
Причины заболевания точно неизвестны, предполагают вирусную этиологию. Например, установлена связь между началом тиреоидита и предшествующей вирусной инфекцией (свинка, корь, грипп, аденовирус, коксакивирус, эховирус). В 50 % случаев обнаруживают антитела к этим возбудителям. Клинически заболевание напоминает инфекцию и протекает с лихорадкой, болезненным увеличением щитовидной железы.
Щитовидная железа умеренно или сильно увеличена. Обычно увеличение бывает асимметричным, чаще очаговым, но иногда неравномерно увеличивается вся железа. На разрезе пораженные участки плотные, бело-желтого цвета и выбухают над коричневой более эластичной нормальной тканью железы. Гистологически изменения неоднородные и зависят от стадии болезни. В раннюю активную воспалительную фазу болезни фолликулы могут быть полностью разрушены нейтрофилами, формирующими микроабсцессы. Позже вокруг пораженных фолликулов формируются гранулемы из макрофагов и гигантских многоядерных клеток. В цитоплазме гигантских клеток обнаруживают фрагменты коллоида. Полагают, что в состав гранулем могут также входить клетки фолликулярного происхождения. В дальнейшем развивается внутри- и междольковый фиброз ткани щитовидной железы. Иногда в одной и той же железе выявляют различные гистологические стадии, что свидетельствует о волнообразном течении процесса.
Тиреоидит де Кервена обычно протекает как острое лихорадочное заболевание и сопровождается болезненным увеличением щитовидной железы. Обычно он сопровождается транзитор- ным гипертиреоидизмом, который сменяется гипотиреоидиз- мом. Заболевание обычно длится 2—3 мес и заканчивается выздоровлением. Наблюдается регенерация пораженной паренхимы, что сопровождается восстановлением уровня тиреоидных гормонов.
Подострый лимфоцитарный тиреоидит. Обычно он протекает бессимптомно. Его называют безболезненным, или молчащим. Заболевание обнаруживают при исследовании ткани щитовидной железы, удаленной по поводу зоба, или при патологоанатомическом исследовании. Микроскопически выявляются небольшие очаги скопления лимфоцитов и плазматических клеток (преимущественно под капсулой); образование фолликулов с зародышевыми центрами нехарактерно. Как и тиреоидит Де Кервена, подострый тиреоидит сначала сопровождается гипертиреоидизмом, который сменяется гипотирео- идизмом. Происхождение этой разновидности тиреоидита остается неясным, в ряде наблюдений были обнаружены антимито- хондриальные антитела.
Фиброзный тиреоидит Риделя (B.M.K.L.Rie- del). Он больше известен как струма Риделя. Причины заболевания неизвестны. Оно характеризуется выраженной атрофией железы, гипотиреоидизмом и замещением функционирующей железы фиброзной тканью, затрагивающей окружающие структуры. Из-за этой тесной связи и замещения железистой ткани плотной серой тканью тиреоидит Риделя часто путают с опухолью. Иногда это заболевание сопровождается развитием ретро- перитонеального фиброза.
Одной из редких форм является гнойный, или инфекционный, тиреоидит, возникающий при микробном обсеменении щитовидной железы. Почти всегда инфекция попадает с током крови, реже непосредственно при травматическом повреждении органа. Иногда инфекцию потенцирует иммунологическая недостаточность. Наиболее частыми причинами инфекционного тиреоидита служат стафилококки, стрептококки, сальмонеллы, энтеробактерии, микобактерия туберкулеза и грибы (Candida, Aspergillus, Mucor). Иногда встречаются вирусные тиреоидиты. Щитовидная железа может поражаться при саркоидозе. Во всех случаях воспаление щитовидной железы может вызывать ее болезненное увеличение. Функция щитовидной железы обычно нарушается незначительно.
Болезнь Грейвса (R.J.Graves). Она характеризуется диффузным гипертоксическим зобом, сопровождается гиперти- реоидизмом в сочетании с офтальмопатией и дермопатией. Офтальмопатия является диагностическим признаком, характеризуется лагофтальмом (несмыканием век), укорочением верхнего века, пучеглазием, слабостью глазных мышц, диплопией и пе- риорбитальным отеком. Поражение кожи наблюдается всего в 10—15 % случаев, однако также считается диагностическим признаком. Дермопатия развивается в форме местных отечных участков в тыльных частях ног и стоп, имеющих бляшкоподобные или узелковые образования.
Болезнью Грейвса страдают приблизительно 1,5—2 % женщин и лишь 0,1 % мужчин. Наблюдается повышенная частота гаплотипов HLA-B8 и DR3. Часто наблюдается семейная предрасположенность. Отмечена также устойчивая связь между болезнью Грейвса и другими аутоиммунными заболеваниями щитовидной железы, особенно тиреоидитом Хашимото. При болезни Грейвса чаще встречаются и другие аутоиммунные заболевания, такие как пернициозная анемия и ревматоидный артрит.
Изменения щитовидной железы при болезни Грейвса аутоиммунного происхождения и начинаются с выработки IgG-антител к специфическим доменам рецепторов тиреоидстимули- рующего гормона.
Один класс аутоантител к рецепторам и тиреоидстимулиру- ющему гормону, известный как тиреоидстимулирующие антитела или тиреоидстимулирующий иммуноглобулин, стимулирует функцию клеток щитовидной железы посредством избыточного образования циклического аденозинмонофосфата. Другие антитела, связывающие рецепторы тиреоидстимулирующего гормона и угнетающие связывание этого гормона, называют тирео- тропинсвязывающим тормозным иммуноглобулином. Связывая рецептор тиреоидстимулирующего гормона, этот иммуноглобулин имитирует действие данного гормона. Таким образом, как тиреоидстимулирующий иммуноглобулин, так и тиреотропинсвя- зывающий тормозной иммуноглобулин «ответственны» за гиперфункцию щитовидной железы при болезни Грейвса. Пусковой фактор для аутоиммунной реакции при болезни Грейвса остается неизвестным.
В большинстве случаев диффузной гиперплазии щитовидная железа остается однородной. На разрезе паренхима мягкая, мясистого вида, напоминает мышечную ткань в норме.
Доминирующей особенностью является обилие клеток. Наблюдается увеличение высоты эпителия, выстилающего фолликулы, с образованием высоких призматических клеток и увеличением их количества, что приводит к формированию псевдососочков (без соединительнотканной и сосудистой основы), выступающих в коллоид. Эти сосочки в основном представляют собой простые неветвящиеся выступы. Обычно крупные сосочки имеют грибовидную форму и заполняют фолликулы. Клетки могут быть разных размеров и формы, однако не имеют признаков атипии. Аппарат Гольджи гипертрофирован, число митохондрий увеличено, микроворсинки становятся более обильными. Количество коллоида уменьшается, он выглядит бледно- розовым, водянистым. В межфолликулярной строме появляются лимфоциты, иногда видны крупные лимфоидные фолликулы. Гиперплазия лимфоидной ткани при болезни Грейвса наблюдается во всем организме, она сопровождается увеличением лимфатических узлов и тимуса, гиперплазией лимфоидной ткани селезенки. Усиливается васкуляризация щитовидной железы.
При изучении ткани щитовидной железы, удаленной хирургическим путем, следует учитывать, что предоперационное лечение может значительно изменить морфологическую картину. Йод способствует накоплению коллоида, деваскуляризации и инволюции щитовидной железы, тогда как производные тиомо- чевины вызывают усиленную гиперплазию.
Офтальмопатия при болезни Грейвса имеет признаки аутоиммунного процесса. В экстраокулярных глазных мышцах, рет- роорбитальной клетчатке обнаруживается лимфоцитарная инфильтрация. Лимфоциты представлены Т-клетками (CD4+ и CD8+). Воспаление сопровождается накоплением гидрофильных гликозаминогликанов (мукополисахаридов) и отеком, что приводит к экзофтальму. Позже развиваются фиброз и контрактуры экстраокулярных мышц, вызывая дискоординацию движений глаз, диплопию и иногда офтальмоплегию.
Диффузный и мультинодулярный зобы. Они являются следствием гипертрофии и гиперплазии фолликулярного эпителия. Степень увеличения щитовидной железы пропорциональна выраженности и продолжительности дефицита гормонов щитовидной железы. Однако в большинстве случаев увеличение массы железы приводит к эутиреоидному состоянию, хотя в некоторых случаях развивается гипотиреоидизм или гипертиреоидизм. Вначале зобоподобное увеличение диффузное, однако по неизвестным причинам с течением времени оно становится узловым.
Диффузный нетоксический (простой) зоб. При этой форме зоба щитовидная железа поражена диффузно без образования узлов. Функция железы обычно не нарушена. Так как увеличенные фолликулы заполнены коллоидом, это заболевание еще называют коллоидным зобом. Он бывает как эндемическим, так и спорадическим.
Эндемический зоб. Этот вид зоба встречается в особых географических районах и поражает там более 10 % населения. Полагают, что эндемическим зобом болеют более 200 млн человек. Чаще всего он встречается в гористой местности (например, в Альпах, Андах и Гималаях), но может обнаруживаться и вне горной местности, обычно вдали от моря, например в Центральной Африке, где не используется йодированная соль [no Cotran R.S., Kumar V., Collins Т., 1998]. Основной причиной заболевания является дефицит йода в воде и пище. Отсутствие йода вызывает снижение синтеза гормонов щитовидной железы и компенсаторное увеличение выделения тиреоидстимулирующего гормона, что приводит к гипертрофии и гиперплазии фолликулярных клеток и зобовидному увеличению железы. Увеличение массы фолликулярных клеток повышает выброс гормона и, таким образом, достигается эутиреоидное состояние.
Помимо дефицита йода, на возникновение зоба влияют и другие зобогенные вещества. Добавление кальция и флуоридов к воде способствует развитию зоба. Зобогенным действием обладает ряд пищевых продуктов, например обычная капуста, маниок, цветная капуста, брюссельская капуста, турнепс и некоторые другие растения. Особенно опасны корни маниока, содержащего тиоцианат, который тормозит транспорт йода в щитовидную железу. У народов, у которых корень маниока является основным пищевым продуктом, дефицит йода бывает более тяжелым. В зависимости от выраженности йодного дефицита и зобогенных влияний увеличение щитовидной железы может происходить и в раннем детском возрасте, однако обычно пик заболеваемости приходится на подростковый возраст или период, следующий за ним. Женщины болеют чаще мужчин. Тяжелый дефицит йода во время развития плода может привести к кретинизму.
Неэндемический, или спорадический, простой зоб. Он встречается значительно реже, чем эндемический. Чаще болеют женщины (8:1). Заболевание встречается в подростковом или юношеском возрасте. Причину простого зоба удается установить редко. Хотя понятно, что именно повышенный уровень тиреоидстимулирующего гормона вызывает увеличение щитовидной железы, не у всех больных удается зафиксировать повышение содержания гормона в крови. Иногда различные факторы действуют одновременно. Наиболее редкими причинами спорадического зоба являются врожденные дефекты биосинтеза гормонов щитовидной железы, для некоторых из них определен аутосомно-рецессивный тип наследования.
Различают две стадии эволюции диффузного нетоксического зоба — гиперпластическую стадию и стадию коллоидной инволюции. В гиперпластинеской стадии железа увеличена умеренно и ее масса редко превышает 100—150 г. При этом железа увеличивается диффузно, симметрично, она сильно гиперемирова- на. Гистологически фолликулярный эпителий призматический, а вновь образованные фолликулы мелкие, со скудным коллоидом. Продолжительность гиперпластической стадии очень вариабельна. По мере увеличения массы клеток достигается эутиреоидное состояние, рост фолликулярных клеток прекращается, начинается аккумуляция коллоида. При этом щитовидная желе-Рис. 23.2. Эутиреоидный микро-макрофолликулярный коллоидный зоб. Фолликулы разного размера выстланы кубическим или уплощенным эпителием и заполнены гомогенным коллоидом.
за заметно увеличивается, ее масса иногда составляет до 500 г и более. На этой стадии фолликулы увеличиваются, так как они заполняются коллоидом, а эпителий прогрессивно уплощается (рис. 23.2). По неясным причинам аккумуляция коллоида происходит неравномерно, и некоторые фолликулы сильно растягиваются, тогда как другие остаются мелкими и могут даже содержать небольшие сосочковые разрастания из гиперплазиро- ванных клеток (рис. 23.3). Аккумулированный коллоид вызывает уплотнение железы, а на разрезе она имеет желатиноподобный вид (коллоидный зоб).
Мультинодулярный зоб. При длительном течении простые зобы трансформируются в мультинодулярные. Они могут быть нетоксическими или сопровождаться тиреотоксикозом — токсический мультинодулярный зоб, который называют также болезнью Пламмера (H.S.Plummer). Это заболевание отличается от болезни Грейвса тем, что при нем не развивается офтальмопатия или дермопатия, а гиперметаболизм выражен обычно слабее. Реже мультинодулярные зобы сопровождаются гипотирео- идизмом. При любом функциональном состоянии мультинодулярные зобы сопровождаются наиболее значительным увеличением щитовидной железы, и их чаще принимают за опухоль,
Рис.
23.3.
Эутиреоидный микро-макрофолликулярный
коллоидный зоб. Много мелких
новообразованных фолликулов. В крупном
фолликуле видна очаговая пролиферация
эпителия.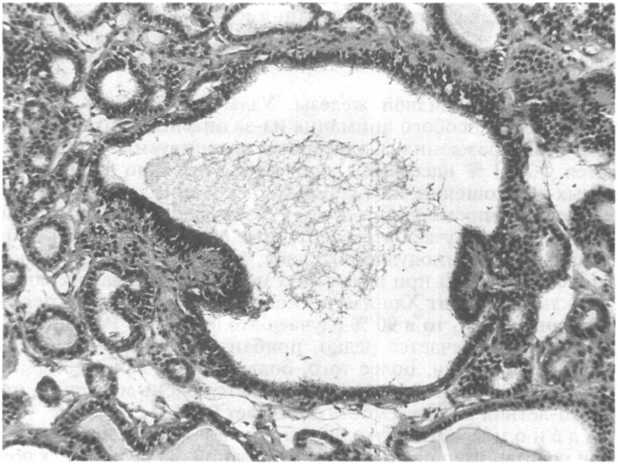
чем какой-либо вариант болезни щитовидной железы. Поскольку мультинодулярный зоб образуется из простого, он также встречается как в спорадической, так и эндемической форме, чаще всего у женщин, однако в более зрелом возрасте. Причины трансформации простого зоба в мультинодулярный неизвестны.
Мультинодулярный зоб отличается гетерогенностью. Его типичные особенности следующие: 1) наличие узловатости, представленной чередованием заполненных коллоидом островков и гиперплазированных фолликулов; 2) неравномерное рубцевание; 3) фокальные кровоизлияния и накопление гемосиде- рина; 4) фокальное обызвествление в местах рубцевания; 5) образование микрокист.
Зобовидное увеличение щитовидной железы может быть значительным: ее масса может быть более 2000 г. Характер увеличения железы совершенно непредсказуем. Иногда наблюдается увеличение только одной доли, сдавливающей трахею и пищевод. В других случаях зоб растет за грудиной и ключицами, вызывая образование так называемого внутригрудного, или погруженного, зоба. Обычно такой зоб располагается за трахеей или пищеводом. Иногда образуется единичный узел. На срезе узлы имеют ровный вид. У некоторых узлов нечеткие границы, другие содержат участки рубцевания и стромы щитовидной железы, образуя как бы инкапсулированные истинные аденомы. Выделяют аденоматозный зоб и множественный коллоидный аденоматозный зоб.
Опухоли щитовидной железы. Узлы в щитовидной железе всегда требуют особого внимания из-за опасности их злокачественного перерождения. Солитарные пальпируемые узлы встречаются у 2—4 % населения, причем значительно чаще в эндемичных в отношении зоба районах. У женщин узлы в щитовидной железе определяются в 3—4 раза чаще, чем у мужчин. В большинстве случаев эти солитарные образования служат проявлениями мультинодулярного зоба, кист или асимметричного увеличения железы при различных неопухолевых заболеваниях, таких как тиреоидит Хашимото. Если эти узлы оказываются новообразованиями, то в 90 % случаев это аденомы. Рак щитовидной железы встречается редко, приблизительно 25—35 случаев на 1 млн населения. Более того, большинство злокачественных опухолей щитовидной железы развивается очень медленно, поэтому 20-летняя выживаемость достигает 90 %.
Аденомы. Эти опухоли щитовидной железы представляют собой солитарные, дискретные образования. За редким исключением они образуются из фолликулярного эпителия, и их называют фолликулярными аденомами. Микроскопически в ряде случаев аденомы можно идентифицировать как различные стадии эмбриогенеза нормальной щитовидной железы. Поэтому аденомы делят на фетальные, эмбриональные, простые и коллоидные или просто на микро- и макрофолликулярные. Часто встречаются смешанные варианты. Многочисленные исследования показали, что аденомы редко являются предшественниками рака.
Аденому трудно отличить от узла в мультинодулярном зобе. Обычно аденома полностью инкапсулирована, имеет однородное строение, которое отличается от ткани, расположенной за пределами капсулы. Вследствие экспансивного роста она сдавливает окружающую ткань щитовидной железы.
Фолликулярные аденомы в среднем имеют диаметр около 3 см, но некоторые из них могут быть крупнее (до 10 см в диаметре) или мельче. Относительно редко одновременно возникают две и даже больше аденом. На срезе аденомы имеют цвет от рыжевато-коричневого до серого, они мелкие и мясистые, инкапсулированы. Иногда обнаруживаются фокусы размягчения, кровоизлияний или центрального фиброза, особенно в крупных аденомах. Реже в центре аденом выявляют очаги некроза, в результате чего аденома превращается в кисту.
Микроскопически в большинстве случаев хорошо развита фолликулярная структура. Некоторые аденомы как бы повторяют эмбриональное развитие щитовидной железы (рис. 23.4). Трабекулярные аденомы состоят из плотно упакованных клеток, формирующих тяжи или трабекулы со слаборазвитыми
Рис.
23.4. Микрофолликулярная
аденома щитовидной железы с участками
трабекулярного строения. Опухоль
состоит из примитивных микрофолликулов,
встречаются участки эмбрионального
строения: солидные тяжи тесно прилегающих
друг к другу мелких клеток, участки
тубулярного и трабекулярного
строения. Видна фиброзная капсула,
отделяющая опухоль от ткани щитовидной
железы.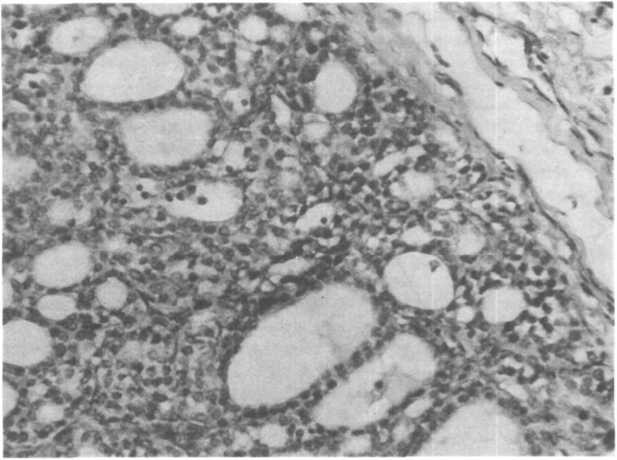
абортивными фолликулами. Некоторые аденомы содержат мелкие хорошо развитые фолликулы, выстланные уплощенным эпителием и разделенные обильной отечной стромой (фетальные аденомы). Другие аденомы содержат фолликулы нормальных размеров, выстланные кубическими клетками со скудной межфолликулярной соединительной тканью. И наконец, встречаются аденомы с крупными заполненными коллоидом фолликулами, которые выстланы уплощенными эпителиальными клетками (коллоидные аденомы). Цитологически эпителиальные клетки и их ядра однородны. Обычно встречаются фокусы кровоизлияний, фиброза и обызвествления.
Веретеноклеточные, или атипичные, аденомы состоят из плотно упакованных веретеновидных клеток с большим разнообразием размеров клеток и морфологии ядер. Термин «атипичные» используют для характеристики фолликулярных аденом, в то время как термин «полиморфизм» — для фолликулярных карцином.
Аденома из клеток Гюртле — редкий вариант аденом, состоящих из крупных клеток с зернистой эозинофильной цитоплазмой (рис. 23.5).
Рис.
23.5. Аденома
щитовидной железы из клеток Гюртле.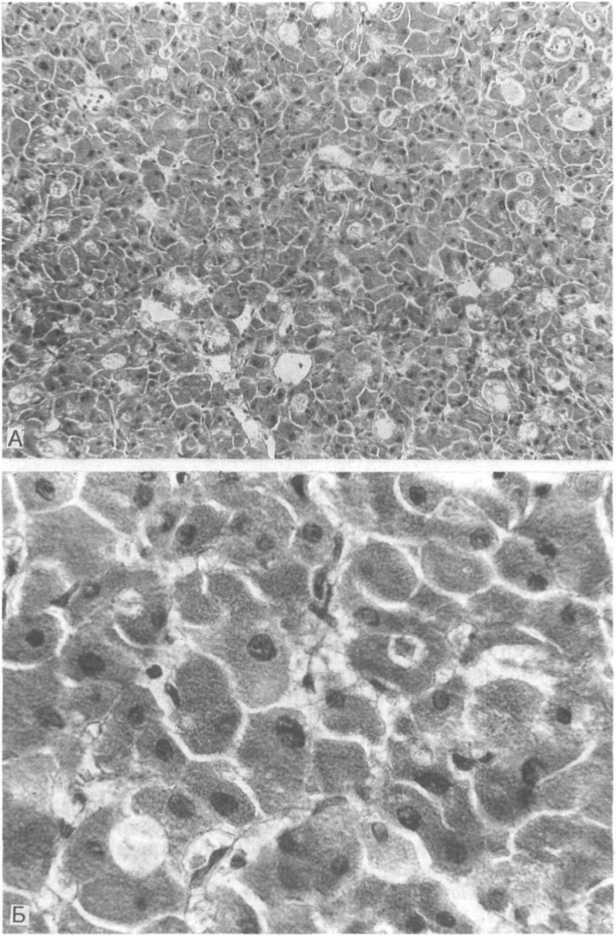
А — участки микрофолликулярного и трабекулярного строения; Б — при большом увеличении клетки опухоли крупные, с зернистой оксифильной цитоплазмой и гиперхромными ядрами.
Папиллярная аденома характеризуется сосочковыми выростами в крупные фолликулярные или кистозные полости. Сосочки могут быть крупными и ветвящимися. Эти аденомы трудно дифференцировать от папиллярных карцином, обладающих способностью к инвазивному росту и метастазированию.
Другие доброкачественные опухоли. Солитарные узлы щитовидной железы могут быть кистами. Чаще всего наблюдается кистозное превращение фолликулярной аденомы; в других случаях кисты образуются в мультинодулярном зобе. Такие кисты обычно заполнены коричневой мутной жидкостью, содержащей кровь, гемосидерин и остатки клеток. К редким доброкачественным опухолям щитовидной железы относятся дермоидные кисты, липомы, гемангиомы и тератомы.
Злокачественные опухоли. Рак щитовидной железы встречается относительно редко. Среди всех случаев смерти от рака на его долю приходится 0,5—1 %. В среднем возрасте рак щитовидной железы обнаруживается у женщин в 2—3 раза чаще, чем у мужчин. В препубертатном периоде и постменопаузе возрастных различий нет. Возможно это связано с тем, что хорошо дифференцированные карциномы щитовидной железы имеют рецепторы для эстрогенов. Морфологические варианты карциномы щитовидной железы и частота их находок следующая: папиллярная карцинома — 60 %; фолликулярная карцинома — 20 %; анаплас- тическая карцинома — 15 %; медуллярная карцинома — 5 %.
Высокодифференцированные опухоли составляют 90—95 % всех случаев рака щитовидной железы, при этом имеют хороший прогноз; смертность не превышает 10 %. При немногочисленных низкодифференцированных опухолях прогноз крайне неблагоприятен.
Заболеваемость раком щитовидной железы, особенно папиллярными карциномами, имеет тенденцию к увеличению, хотя часть этих случаев может быть связана с улучшающейся диагностикой. Полагают, что значительное число случаев рака обусловлено учащением облучения области головы и шеи по поводу многих доброкачественных заболеваний, таких как увеличение миндалин или тимуса, акне и других кожных заболеваний. Облучение в течение первых двух декад жизни обладает особенно канцерогенным действием на щитовидную железу. У 4—9 % облученных детей развивается рак щитовидной железы в среднем через 20 лет. Почти у 7 % японцев, переживших атомную бомбардировку, возник рак щитовидной железы. Отмечен рост частоты рака щитовидной железы у детей, подвергшихся облучению после аварии на Чернобыльской АЭС. В то же время установлено, что дозы облучения, используемые в диагностических целях при исследовании головы и шеи, или радионуклиды, применяемые при сцинтиграфии, или даже большие дозы, используемые при лечении болезней щитовидной железы, не обладают туморогенным эффектом.
Частота папиллярной карциномы значительно выше в некоторых странах, например в Японии и Исландии, что связывают с высоким уровнем йода в пище. В развитии некоторых опухолей участвуют наследственные факторы: описана медуллярная карцинома щитовидной железы с аутосомно-доминантным типом наследования. Возможно, риск развития рака повышается при некоторых неопухолевых заболеваниях щитовидной железы. Так, небольшое увеличение частоты аденом отмечено при диффузном гиперпластическом зобе. При тиреоидите Хашимото несколько повышается риск развития лимфомы; предполагается также повышение частоты рака при этом заболевании.
Папиллярная карцинома является самой распространенной формой рака щитовидной железы. Эта опухоль встречается в любом возрасте, однако чаще всего между 3-м и 5-м десятилетиями жизни, в 2—3 раза чаще у женщин, чем у мужчин.
Папиллярная карцинома в основном растет мультифокально. Узлы не окружены капсулой. Размеры узлов могут быть различными, могут достигать 7—10 см; часто первичный узел не превышает 2 см в диаметре. Крошечные опухоли диаметром менее 1 см встречаются в 30 % патологоанатомических исследований. Время их появления, развития или регрессии остается неизвестным. Возможно, эти опухоли остаются молчащими всю жизнь. На срезе опухоль бело-серого цвета, плотной консистенции, иногда имеет фокусы кальцификации или участки кистозных изменений.
Гистологически папиллярная карцинома состоит из нежных ветвящихся сосочков с богатой сосудами фиброзной основой, выстланной одним или несколькими слоями эпителиальных клеток. Степень дифференцировки различна. Чаще встречаются высокодифференцированные опухоли с мономорфным кубическим эпителием, возможна разная степень потери дифференцировки с развитием плеоморфизма. Папиллярная карцинома метастазирует в региональные лимфатические узлы; отдаленные метастазы наблюдаются в 5 % случаев.
В опухоли можно обнаружить участки, имеющие фолликулярное строение и иногда занимающие 50 % или более площади (рис. 23.6). Однако прогноз определяется наличием папиллярных структур; опухоль, представленная только фолликулярными структурами, ведет себя иначе. В целом характерные признаки папиллярных опухолей следующие: 1) гипохромные «пустые» ядра, лишенные ядрышек; 2) ядра с вдавлениями; 3) эозинофильные внутриядерные включения, представляющие собой инвагинации цитоплазмы; 4) псаммомные тельца, расположенные обычно в сердцевине сосочков. Эти структуры почти никогда не встречаются в фолликулярных и медуллярных карциномах. В опухоли могут быть фокусы плоскоклеточной метаплазии, выраженный лимфоцитарный инфильтрат с лимфоидными фолликулами, участки ишемического некроза, иногда приводящие к развитию кистозных изменений.
Рис.
23.6. Папиллярно-фолликулярный
рак шитовидной железы. Опухоль
представлена папиллярными и фолликулярными
структурами, расположенными в
кистозной полости.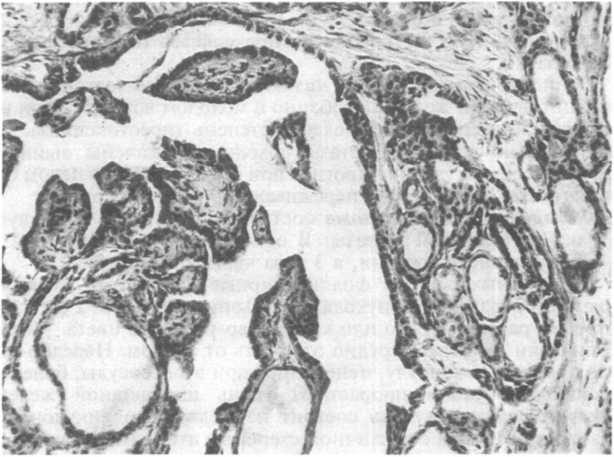
Различают несколько вариантов папиллярной карциномы. Около 10 % папиллярных карцином составляет инкапсулированный вариант. Обычно они ограничены щитовидной железой, хорошо инкапсулированы, редко метастазируют по сосудам или в лимфатические узлы и в большинстве случаев имеют благоприятный прогноз. Для фолликулярного варианта характерно наличие ядер папиллярных карцином, но почти полностью фолликулярное строение опухоли. Подобно большинству папиллярных карцином, они не инкапсулированы и обладают инфильтративным ростом. Истинная фолликулярная карцинома обычно инкапсулирована, часто с прорастанием капсулы и метастазами в сосудах, имеет менее благоприятный прогноз. Вариант с высокими клетками отличается высокими призматическими клетками с интенсивно окрашенной эозинофильной цитоплазмой, выстилающими папиллярные и фолликулярные структуры. Эти опухоли бывают крупными с прорастанием сосудов и часто сопровождаются местными или отдаленными метастазами. Они развиваются в более позднем возрасте и имеют наихудший прогноз среди всех форм папиллярного рака. Из-за эозинофильной цитоплазмы их можно спутать с опухолями из клеток Гюртле.
При иммуногистохимическом исследовании папиллярные карциномы дают положительное окрашивание на тиреоглобулин и иногда на Т3 и Т4. Часто определяется низкомолекулярный кератин.
Папиллярные карциномы являются наиболее частой формой рака щитовидной железы, особенно в молодом возрасте. При них развивается умеренная или слабая степень тиреотоксикоза. Как было сказано выше, метастазы обычно ограничены шейными лимфатическими узлами. Прогноз при этих опухолях в целом благоприятный: 90 % больных переживают 20-летний период.
Фолликулярная карцинома составляет 10—20 % всех случаев рака щитовидной железы. В основном она встречается на 5—6-м десятилетии жизни, в 3 раза чаще у женщин.
В типичных случаях фолликулярные карциномы являются инкапсулированными опухолями. Обычно они более 2 см в диаметре, на разрезе серого или коричнево-розового цвета. Макроскопически их бывает трудно отличить от аденом. Нередко опухоль прорастает капсулу, пенетрируя при этом сосуды; более агрессивные опухоли прорастают ткань щитовидной железы. Микроскопически опухоль состоит из мелких фолликулов, выстланных клетками с различной степенью атипизма и заполненных коллоидом. Такие опухоли бывает трудно отличить от фолликулярных аденом или атипичных аденом. Для обнаружения прорастания опухоли в капсулу и сосуды исследуют серийные срезы.
При иммунном окрашивании в этих карциномах иногда выявляют тиреоглобулин и гормоны щитовидной железы. Микроскопическое строение фолликулярных карцином может быть очень разнообразным, однако в них не встречаются характерные для папиллярных карцином ядра и псаммомные тельца.
Фолликулярные карциномы могут иметь трабекулярное строение или состоять из солидных слоев полигональных либо веретеновидных клеток, среди которых обнаруживают и абортивные фолликулы. Клетки в этих случаях могут быть вариабельными по размерам и форме, однако выраженная анаплазия нехарактерна. Существуют опухоли, состоящие преимущественно или полностью из эозинофильных оксифильных клеток, которые имеют обильную цитоплазму и довольно однородны, с круглыми или овальными ядрами и очень похожи на клетки Гюртле. Несмотря на цитологическую вариабельность, все виды фолликулярной карциномы имеют одни и те же биологические особенности. Они редко прорастают в лимфатические сосуды и метастазируют в региональные лимфатические узлы, однако ме- тастазируют гематогенно в кости, легкие и печень.
Прогноз зависит от размеров опухоли, наличия или отсутствия инвазии в сосуды и капсулу, а также от степени анаплазии. При крупной инвазивной опухоли лишь 30 % больных переживают 5-летний, а 20 % — 10-летний период.
Анапластическая карцинома. Чаще всего ее обнаруживают у пожилых больных, особенно в эндемичных по зобу регионах. Различают три гистологические разновидности опухоли: веретеноклеточные, гигантоклеточные, мелкоклеточные (самые редкие). Все они растут очень быстро и достигают крупных размеров. Веретеноклеточные опухоли часто имеют саркоматоидный вид. Гигантоклеточные карциномы самые анапластичные среди злокачественных опухолей. Они характеризуются гигантскими причудливой формы клетками, часто многоядерными, с многочисленными митозами. Мелко клеточный вариант трудно отличить от лимфом или метастазов мелкоклеточного бронхогенного рака.
Иногда в анапластических опухолях обнаруживают участки папиллярной и фолликулярной карциномы, что позволяет предполагать трансформацию хорошо дифференцированной карциномы в анапластический вариант. Все они быстро увеличиваются в размерах, широко метастазируют и плохо поддаются лечению. Причиной смерти чаще всего служит прорастание опухоли в жизненно важные органы, например в трахею.
Медуллярная карцинома. Опухоль имеет нейроэндокринное происхождение, образуется из парафолликулярных (С) клеток, что отличает ее во всех отношениях от других ранее описанных карцином щитовидной железы, происходящих из фолликулярного эпителия. Медуллярная карцинома встречается в виде как спорадических, так и наследственных форм с аутосомно-доми- нантным типом наследования. Наследственно обусловленная медуллярная карцинома может быть изолированной или входить в комплекс синдромов множественной эндокринной нео- плазии (см. ниже). Опухоли из нейроэндокринных клеток щитовидной железы секретируют кальцитонин, который служит их биохимическим маркером. Кроме кальцитонина, медуллярная карцинома может продуцировать соматостатин, простагланди- ны, серотонин, АКТГ, раково-эмбриональный антиген, ней- ронспецифическую енолазу, гистаминазу и др.
Медуллярная карцинома чаще встречается на 5-м или 6-м десятилетиях жизни; для наследственных форм характерна более ранняя манифестация.
Медуллярная карцинома может быть в виде одного узла или многочисленных узлов в обеих долях. Спорадические формы этой опухоли представлены обычно одним узлом светло-желтого или коричневого цвета, плотной консистенции, хрустящим при разрезании; при наследственных формах узлы обычно многочисленные, в обеих долях железы.
Гистологически опухолевые клетки полигональной или веретеновидной формы, расположены в виде гнездных скоплений, разделенных скудной или обильной коллагеновой стромой. Примерно в 50 % случаев в строме опухоли и клеточных массах определяется амилоид. Полагают, что амилоидная строма представляет собой осажденные модифицированные молекулы каль- цитонина. Часто наблюдают обызвествление амилоида и коллагена. Встречаются и более редкие гистологические варианты опухоли с трабекулярным или фолликулярным строением. Иногда медуллярная карцинома щитовидной железы состоит из скоплений клеток, очень напоминающих карциноиды тонкой кишки. В таких случаях хорошим диагностическим критерием является иммуногистохимическое определение в опухолевых клетках кальцитонина и раково-эмбрионального антигена. При ультраструктурном исследовании опухоли в клетках обнаруживают окруженные мембраной секреторные гранулы. При наследственных формах медуллярной карциномы в ткани щитовидной железы определяются многочисленные участки гиперплазии С-клеток, что обычно не встречается при спорадических опухолях. Полагают, что генетические аномалии, наблюдающиеся при семейных синдромах, приводят к гиперплазии С-клеток.
Прогноз при медуллярной карциноме трудно предсказуем: в целом он зависит от наличия метастазов в региональных лимфатических узлах и количества митозов в опухоли, отражающего скорость ее роста. Самый плохой прогноз имеют больные со спорадическими формами опухоли и синдромом множественной эндокринной неоплазии, при которых 10-летний период переживают 30—50 % больных. При изолированных наследственных формах прогноз более благоприятен: 10-летний период переживают более 90 % больных. Смерть обычно обусловлена лимфогенными и гематогенными метастазами опухоли в региональные лимфатические узлы, легкие, печень и кости.
