
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Родовая травма и родовые повреждения
Родовая травма. Такой травмой называют разрушение тканей или органов плода, возникающее в процессе родов за счет действия механических сил. Родовая травма проявляется разрывами, переломами, размозжением ткани в месте механического воздействия и часто сопровождается расстройствами кровообращения. Предрасполагающими факторами развития родовой травмы являются несоответствие размеров плода размерам таза матери (анатомически узкий таз, избыточная или недостаточная масса плода), недоношенность, стремительные или затяжные роды, аномалии положения и предлежания плода, различные акушерские манипуляции (наложение щипцов, вакуумэкстрак- тора, поворот плода на ножку и др.). Рассмотрим различные формы родовой травмы и изменения, возникающие при ней.
Родовая опухоль — подкожные кровоизлияния и отек в области предлежащей части плода. Это частый вид родовой травмы, обычно не имеющий клинического значения.
Кефалогематома характеризуется скоплением крови под надкостницей костей свода черепа. Так как надкостница плотно прикреплена к кости в области черепных швов, скопление крови ограничивается пределами одной, чаще теменной, кости. Эта форма не имеет большого клинического значения, однако в редких случаях скопление крови может нагнаиваться. Кефалогематому следует отличать от перелома костей черепа с последующим поднадкостничным кровоизлиянием.
Травма костей черепа встречается в настоящее время редко. Она проявляется в переломах, трещинах, вклинениях костей, надрывах и разрывах швов. Происходит чаще всего на теменных, лобных и затылочных костях.
Эпидуральные кровоизлияния. Они образуются при трещинах и переломах костей свода черепа, реже при разрыве средней менингеальной артерии.
Разрыв дупликатур твердой мозговой оболочки и крупных вен, сопровождающийся субдуральными кровоизлияниями. Это самый частый вид смертельной родовой травмы черепа. Разрыв намета мозжечка составляет 90—93 % всех смертельных родовых травм. Он часто сопровождается субдуральным кровоизлиянием в средней и задней черепных ямках. Реже наблюдают разрыв серпа твердой мозговой оболочки большого мозга, разрывы верхних мозговых вен. При разрыве большой вены мозга (вены Галена) кровоизлияние в полость черепа бывает особенно массивным.
Родовая травма позвоночника. Эта травма возникает в 2—3 раза чаще, чем внутричерепная. Проявляется в виде разрывов и растяжений межпозвоночных дисков, перелома позвоночника (чаще в области VI—VII шейных позвонков), отрыва тел позвонков и их отростков. При переломах и разрывах позвоночника, как правило, наблюдают массивные кровоизлияния в окружающие ткани. Тяжелая травма позвоночника может сопровождаться разрывом или размозжением спинного мозга, разрывом его оболочек. Однако повреждение спинного мозга чаще бывает связано не с механическим повреждением позвоночника, а с нарушением кровообращения в бассейне позвоночных артерий с развитием ишемии в области ствола мозга, мозжечка и шейного отдела спинного мозга. Травму спинного мозга наблюдают чаще, чем травму позвоночника. Ее клиническая симптоматика зависит от локализации и вида повреждения. При повреждении верхнешейных сегментов спинного мозга развивается спинальный шок или парез диафрагмы. Поражение на уровне позвонков Cv—Тх приводит к различным типам парезов и параличей верхней конечности. Паралич грудного отдела позвоночника клинически проявляется дыхательными расстройствами.
Родовая травма периферических нервов. Она может иметь центральное и периферическое происхождение. Чаще наблюдают паралич лицевого нерва (например, при наложении акушерских щипцов), паралич плечевого сплетения (так называемый акушерский паралич, возникающий вследствие чрезмерного вытяжения или давления пальцами акушера на область шеи и плечевого нервного пучка при извлечении плода), паралич диафрагмального нерва. Морфологически отмечают отек, эндо- и периневральные кровоизлияния. Реже возникают надрывы и даже разрывы нервов с массивными кровоизлияниями.
Перелом ключицы. Это один из наиболее распространенных видов родовой травмы, встречается у 0,5—3 % всех новорожденных. Чаще бывает поднадкостничным, требует наложения фиксирующей повязки и обычно срастается к концу
й недели жизни ребенка. Переломы плечевой кости (при затруднении извлечения ручки плода) и костей голени (при экстракции плода за ножку) встречаются редко. Они требуют более серьезного лечения, так как из-за сильного мышечного напряжения, как правило, сопровождаются значительным смещением отломков.
Родовые повреждения гипоксического генеза. В перинатальном периоде в результате гипоксии могут возникнуть изменения, которые иногда бывает трудно отличить от механической родовой травмы. К ним относят кровоизлияния и некроз (инфаркт), возникающие главным образом в головном и спинном мозге и их оболочках, а также кровоизлияния под капсулу печени и в другие органы. Для обозначения указанных расстройств используют термин «родовое повреждение». Родовые повреждения по своим проявлениям напоминают родовую травму, однако в их генезе основную роль играют острая и хроническая гипоксия, развивающиеся в перинатальном периоде и приводящие к диапедезным кровоизлияниям, отеку и некрозу.
Субкапсулярные гематомы в печени. Их причиной является гипоксия (ранее их возникновение объясняли механическим повреждением, т.е. расценивали как родовую травму). Такие гематомы могут достигать больших размеров, прорываться в брюшную полость и служить источником гемоперитонеума.
Кровоизлияния в надпочечники. Они могут быть настолько массивными, что приводят к смерти ребенка от надпочечниковой недостаточности.
Субарахноидальные кровоизлияния в области головного и спинного мозга — более частые формы гипоксических повреждений у новорожденных.
Остановимся на важнейших разновидностях родовых повреждений гипоксической природы.
Гипоксическое повреждение центральной нервной системы. Возникающая во время родов и в раннем послеродовом периоде гипоксия вызывает в головном мозге недоношенного новорожденного своеобразные изменения, патогенез которых обусловлен особенностями строения незрелого мозга.
Рис.
22.9. Головной мозг 24-недельного плода.
Стенка бокового желудочка, выстланная
эпендимальными клетками. Под эпендимой
широкий слой зародышевого матрикса.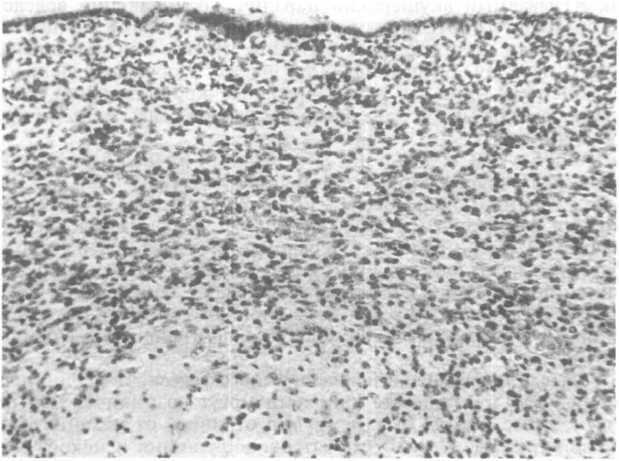
В головном мозге 18—34-недельных плодов перивентрику- лярно расположена зародышевая матриксная зона, представленная скоплением незрелых клеток — предшественников нейронов. Зародышевый слой размещается непосредственно под эпендимой, преимущественно в области боковых желудочков (рис. 22.9). По мере развития плода толщина этого слоя уменьшается за счет миграции клеток. Зародышевый слой имеет густую сеть капилляров при почти полном отсутствии глиальных клеток. Сосуды слоя обладают очень высокой чувствительностью к гипоксии, ацидозу, изменению давления, которые часто возникают у недоношенных детей. При повышении давления в связи с отсутствием стромы сосуды легко рвутся. Понижение давления может сопровождаться развитием некротических изменений.
Геморрагическое повреждение возникает чаще, чем ишемическое и имеет характерную локализацию. Перивентрикулярные кповпич ишния в зародышевую зону чаще локализуются в области межжелудочкового отверстия (отверстия Монро, соединяющего боковые желудочки с III; см. главу 26). Они часто прорываются в просвет желудочков, но иногда может быть прорыв в перивентрикулярное белое вещество. Затем на месте таких кровоизлияний обнаруживают мелкие окрашенные в бурый цвет перивентрикулярные кисты. Внутрижелудочковые кровоизлияния возникают при прорыве кровоизлияний из основной гематомы. Обычно они начинаются в области боковых желудочков, но быстро распространяются по всей желудочковой системе и могут полностью заполнять просвет желудочков (тампонада). Через отверстие в крыше IV желудочка кровь может распространяться в субарахноидальное пространство основания мозга. У детей, перенесших такие кровоизлияния, частым осложнением является обструктивная постгеморрагическая гидроцефалия, обусловленная организацией кровоизлияний (о гидроцефалии см. главу 26). При асфиксии в перинатальном периоде могут также наблюдаться субарахноидальные кровоизлияния в области височных долей полушарий мозжечка и субпиальные кровоизлияния. Эти кровоизлияния существенного клинического значения не имеют.
Описанные выше кровоизлияния гипоксического генеза чаще всего развиваются у недоношенных и незрелых детей в первые 3 дня после рождения. Описаны также случаи, когда перивентрикулярные кровоизлияния возникали во внутриутробном периоде. У доношенных детей могут наблюдаться внутрижелудочковые кровоизлияния, но их источником являются не сосуды зародышевого слоя, исчезающего после 34 нед, а сосудистые сплетения желудочков. Частота кровоизлияний из сосудистых сплетений очень высока у детей с «синими» пороками сердца (см. главу 11).
Ишемические повреждения головного мозга у новорожденных могут быть в сером и белом веществе. Спектр возникающих изменений обусловлен особенностями развивающегося мозга, в котором наиболее чувствительны к гипоксии зрелые нейроны и белое вещество. Морфологическая и функциональная зрелость нейронов в различных отделах мозга плода значительно варьирует. Например, ядра черепных нервов уже полностью сформированы ко II половине беременности. В то же время большинство нейронов коры до конца беременности остаются незрелыми. Морфологически они больше похожи на олигодендроциты, содержат маленькое округлое ядро без ядрышек и не имеют отростков. Различная степень созревания нейронов объясняет спектр ишемического повреждения серого вещества мозга у новорожденных: чаще всего поражаются ствол мозга, нейроны мозжечка, таламус и базальные ганглии. Незрелые нейроны коры больших полушарий относительно устойчивы к гипоксии и повреждаются редко.
Высокая чувствительность к гипоксии белого вещества головного мозга обусловлена особенностями ангиоархитектоники, высокой потребностью в кислороде в связи с активными процессами миелинизации, отсутствием ауторегуляции у недоношенных новорожденных. Некроз белого вещества головного мозга у новорожденных называют перивентрикулярной лейкома- ляцией. Повреждение обычно двустороннее, но не всегда симметричное. Наиболее выражено повреждение в области боковых желудочков, оно может распространяться от перивентрикулярной до субкортикальной зоны. Свежие изменения макроскопически выглядят как очажки серо-белого цвета, нечетко отграниченные от окружающего белого вещества. Гистологически в пораженных участках определяется коагуляционный некроз с ка- риопикнозом и отеком белого вещества. Границы некротических участков хорошо определяются с помощью PAS-реакции. В дальнейшем на месте очагов некроза формируются кисты или очаги глиоза. Перивентрикулярная лейкомаляция наблюдается у новорожденных с различной массой тела и у плодов на разных сроках беременности матери, но наиболее часто — у недоношенных детей и у детей с низкой массой тела при рождении. В связи с продолжающимся увеличением количества недоношенных детей частота перивентрикулярной лейкомаляции имеет тенденцию к значительному росту.
