
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Зрелые
(доброкачественные) тератомы
в подавляющем большинстве случаев
являются кистозными опухолями (пепмоилные
кисты).
Современная партеногенетическая теория
предполагает их происхождение из
тотипотентных, мейотических эмбриональных
клеток, которые дифференцируются в
эктодермальном направлении. Кариотип
клеток всех зрелых тератом 46,XX.
По-Схема
21.2. Гистогенез
и взаимоотношения герминогенных
^Эмбриональная
клетка
Дисгерминома
(нет определенной дифференцировки)
Внезароды-
шевые ткани
Трофо-
бласт
Эмбриональная
карцинома
Зародышевые
ткани
Опухоль
энтодер-
мального
синуса
Хорио
карцинома
Тератома
Опухолей
видимому, эти опухоли возникают из овоцита после первого мейотического деления. Как правило, зрелые тератомы обнаруживают у молодых женщин. В 10—15 % случаев процесс двусторонний и представляет собой развитие однокамерной кисты, содержащей волосы и сыровидный сальный материал. Выстилка кисты тусклая, кожистая, слегка сморщенная и серовато-белая. Из нее нередко выдаются стержни волос. У некоторых больных в толще стенки кисты можно найти ткани зубов или очаги обызвествления. Гистологически выстилка представлена плоским эпителием, под которым определяются сальные железы, волосяные фолликулы и прочие придатки кожи. В большинстве случаев выявляют также структуры других зародышевых листков: хрящевые, костные и даже структуры щитовидной железы. Иногда дермоидную кисту обнаруживают в стенке муцинозной цистаденомы. Около 1 % таких зрелых тератом (дермоидных кист) подвергаются малигнизации, причем любого из своих тканевых компонентов. Таким образом, в этих случаях возможно развитие не только плоскоклеточного рака, но и карциномы щитовидной железы, злокачественной меланомы и др. Иногда тератома построена не как киста, а как солидная опухоль, включающая набор структур от трех зародышевых листков. Такое новообразование трудно отличить от злокачественной тератомы.
Незрелая (злокачественная) тератома яичников — большая редкость. Обнаруживается она главным образом у девушек-под- ростков и молодых женщин со средним возрастом 18 лет. Макроскопически в мягком солидном узле выявляются очаги некроза и кровоизлияний. Встречаются также волосы, комковатый материал, участки хрящевой или костной ткани, кальцификаты. Под микроскопом в различных соотношениях видны участки незрелых компонентов, дифференцирующихся в направлени
и
хряща, желез, кости, мышц, нервов и прочих тканей. Такие опухоли растут быстро и, прорастая капсулу, часто дают метастазы.
Монодермальная (специализированная) тератома — тоже редкое новообразование, которое проявляется в двух вариантах: struma ovarii (струма — разрастание железистой ткани) и карци- ноид. Оба варианта, как правило, односторонние, хотя на противоположной стороне возможно одновременное существование тератомы яичника. Овариальная струма представлена исключительно зрелой тканью щитовидной железы, которая может вызывать явления гипертиреоза (см. главу 23). Карциноид, предположительно развивающийся в тератоме из зачатков кишечного эпителия, достигая крупных размеров (более 7 см в диаметре) тоже способен к гиперфункции. Он вырабатывает 5-гидрокситриптамин, вызывая развитие карциноидного синдрома. Такое первичное овариальное новообразование отличается от карциноидных метастазов в яичники тем, что последние обычно двусторонние. Крайне редко первичный карциноид яичника (тератома) озлокачествляется.
Дисгерминома. До известной степени ее расценивают как «овариальный двойник» семиномы мужского яичка (см. главу 19). Дисгерминома составляет около 2 % всех злокачественных опухолей яичников. Она может возникнуть у ребенка, но 75 % дисгермином обнаруживают на 2-м или 3-м десятке жизни женщины. Отмечена связь дисгерминомы с дисгенезией гонад, включая псевдогермафродитизм (см. главу 8). Большинство дисгермином не обладает гормональной функцией. Лишь некоторые из них продуцируют хорионический гонадотропин (гормон, секретируемый хорионом и сходный с гонадотропным гормоном гипофиза) и могут содержать гигантские синцитио- трофобластные клетки. У 80—90 % больных дисгерминома поражает оба яичника, размер ее варьирует от едва заметных узелков до огромных масс, занимающих значительную часть брюшной полости.
На разрезе сочная и мясистая опухолевая ткань выглядит то желтовато-белой, то серовато-розовой. Под микроскопом видны тяжи и комплексы паренхимы, которые состоят из крупных округлых или полигональных клеток, в цитоплазме которых можно обнаружить гликоген (рис. 21.22). Комплексы опухолевой паренхимы разделены не очень плотной стромой, практически всегда инфильтрированной лимфоцитами. Иногда дисгерминома сочетается с кистозным вариантом тератомы. Все дисгерминомы злокачественные, но лишь 30 % из них свойственно агрессивное поведение. Более того, если у больной имеется одностороннее поражение, но нет прорастания капсулы, то в 96 % случаев после соответствующей сальпингооофорэктомии (удаления придатка) прогноз благоприятный. Кроме того, такие опухоли отличаются высокой радиочувствительностью. Даже при распространении опухолевого роста за пределы яичника он
Рис.
21.22. Дисгерминома яичника.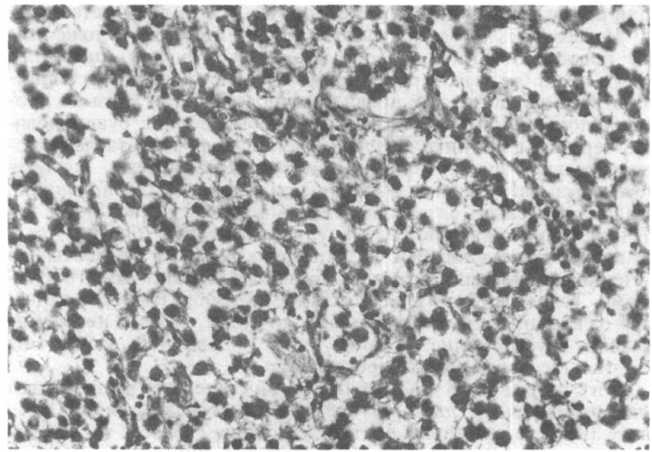
может быть сдержан с помощью лучевой терапии. Общая выживаемость превышает 80 %.
Опухоль энтодермального синуса (желточного мешка). Опухоль поражает девочек или молодых женщин и быстро прогрессирует. Это редкое новообразование возникает, как правило, с одной стороны. Считают, что оно развивается из мультипотентных клеток эмбриональной карциномы яичников после их отбора и дифференцировки в направлении структур желточного мешка (см. схему 21.1). Подобно этим структурам опухоль богата а-фетопротеином и а-антитрипсином. Характерным гистологическим признаком является наличие гломерулоподобных образований, в центре которых имеется кровеносный сосуд, заключенный в слои эмбриональных клеток. Эти образования располагаются в пространствах, выстланных эмбриональными клетками, и представляют собой тельца Шиллера—Дюваля (W.Schiller, P.Duval). Внутри и вне опухолевых клеток выявляются капли гиа- лина (рис. 21.23), часть которых воспринимает иммуногистохими- ческую окраску на а-фетопротеин. Еще недавно больные с опухолью энтодермального синуса погибали в течение 2 лет после постановки диагноза. Однако современная комбинированная химиотерапия существенно увеличила выживаемость.
Хориокарцинома. В большинстве случаев она происходит из элементов плаценты и во многом сходна с предыду-
Рис.
21.23.
Опухоль
яичника, исходящая из энтодермального
синуса (желточного мешка) (препарат
IAP).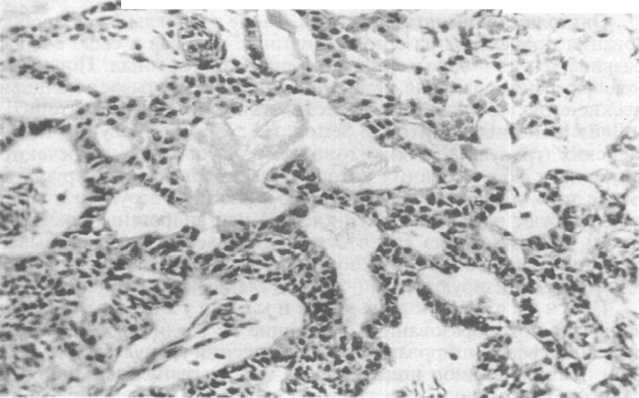
щей опухолью. Это пример внезародышевой дифференцировки малигнизированных эмбриональных клеток. Полагают, что происхождение опухоли из эмбриональных клеток может быть подтверждено у неполовозрелых девочек, поскольку с наступлением зрелости невозможно исключить гистогенез из элементов эктопической яичниковой беременности. Большинство овариальных хориокарцином возникает в комбинации с другими опухолями из эмбриональных клеток, в то время как чистые хориокарциномы расцениваются как большая редкость. Гистологически они сходны с более частыми плацентарными поражениями. Их ткань тоже состоит из элементов синцитио- и цитотрофоб- ласта с выраженными признаками злокачественности. Хориокарцинома яичников метастазирует в легкие, печень, кости и многие другие внутренние органы. Как и ее аналог в матке, эта опухоль активно продуцирует хорионический гонадотропин. К сожалению, она плохо поддается химиотерапии, прогноз почти всегда очень плохой.
Другие опухоли из эмбриональных клеток. В эту группу входят: эмбриональная карцинома яичников (крайне злокачественное новообразование из примитивных эмбриональных элементов, сходное с аналогом в мужских яичках, см. главу 19); полиэмбриома (злокачественная опухоль, содержащая так называемые эмбриоподобные тельца); смешанная опухоль из эмбриональных клеток, представляющая собой комбинацию из элементов дисгерминомы, тератомы, опухоли энтодермального синуса и хориокарциномы.
Опухоли стромы полового тяжа. Такие овариальные новообразования происходят из стромы яичника, которая в свою очередь развивается из половых тяжей эмбриональных гонад. Поскольку недифференцированная мезенхима гонад вырабатывает специфические структуры как в мужских [клетки Сертоли (сустентоциты) и Лейдига (гландулоциты); E.Sertoli, F.Leydig; см. главу 19], так и в женских (гранулеза и тека) гонадах, то в яичниках встречаются опухоли, в формировании которых участвуют все эти структуры. Более того, поскольку некоторые из указанных структур в норме продуцируют эстрогены (тека-клетки) или андрогены (гландулоциты), то опухоли из соответствующих клеток могут оказывать феминизирующее (гранулезотекаклеточные новообразования) или маскулинизирующее (опухоли из гландулоцитов) действие.
Гранулезотекаклеточные опухоли. Эта группа включает новообразования, состоящие из различных по объему частей, дифференцированных в направлении гранулезы или теки. Они построены либо полностью из клеток гранулезы, либо частично из клеток теки, а частично — гранулезы. Все вместе эти новообразования не составляют и 5 % опухолей яичников. Несмотря на то что они встречаются у женщин любого возраста, все же около 60 % гранулезотекаклеточных новообразований возникают в постменопаузальном периоде. С клинической точки зрения эти опухоли имеют два важных аспекта: возможную выработку больших количеств эстрогенов и факультативный предзлокачествен- ный характер (у гранулезоклеточных форм). В случае возникновения у маленьких девочек функционально активные новообразования (ювенильные гранулезоклеточные опухоли) могут приводить к раннему половому созреванию. У взрослых женщин гранулезотекаклеточные опухоли сочетаются с гиперплазией эндометрия, кистозными процессами в молочных железах и даже с раком эндометрия. От 10 до 15 % таких женщин со стероидной активностью опухолей имеют карциному эндометрия. Изредка, однако, гранулезоклеточные опухоли вырабатывают андрогены и оказывают маскулинизирующее воздействие.
Опухоли этой группы, как правило, односторонние. По размерам и общему виду опухоли варьируют от микроскопических и солидных до крупных, тоже солидных, или кистозных и инкапсулированных. Те из них, которые обладают эндокринной активностью, имеют на разрезе желтоватый цвет, обусловленный липидами. Чистые текомы — это плотные, солидные узлы. Гранулезоклеточный компонент принимает какой-нибудь из весьма многочисленных вариантов дифференцировки. Маленькие клетки, от кубических до полигональных, могут расти в виде анастомозирующих тяжей, полос или пластов (рис. 21.24, А). Иногда встречаются мелкие структуры, подобные железам и заполненные оксифильным материалом. Они напоминают незре-
ёж
Рис.
21.24. Новообразования яичника, исходящие
из стромы полового тяжа.
А — гранулезоклеточная опухоль; Б — текома с диффузной лютеинизацией клеток.
лые фолликулы яичника и называются тельцами Калля-— Эксне- ра (F. von Call, S.Exner). Если такие тельца обнаруживают, то диагностика значительно упрощается. Компонент текомы состоит из пучков или полос кубических, овальных, веретеновидных или полигональных клеток. Последние оплетены волокнами ар- гирофильной сети (индивидуальное клеточное оплетение, распознаваемое при окраске солями серебра). В некоторых новообразованиях клетки гранулезы или теки более сочные, с обильной цитоплазмой, характерной для лютеинизации. Так выглядит лютеинизированная гранулезотекаклеточная опухоль. У 5— 25 % больных этими опухолями отмечают малигнизацию, которая, как правило, происходит после рецидива. Иногда рецидив возникает через 10—20 лет после удаления первичного узла. Уровень 10-летней выживаемости при своевременном лечении достигает 85 %. Опухоли, построенные преимущественно из тека-клеток, практически не озлокачествляются.
Текомы и фибромы. Новообразования, развивающиеся из овариальной стромы и построенные либо из фибробластов (фибромы), либо из более сочных веретеновидных клеток с включениями липидов (текомы), встречаются не так уж редко: суммарно на них приходится до 4 % всех опухолей яичников. Как и в предыдущей группе, многие опухоли имеют смешанный характер и потому их называют текомофибромами или фибромотекомами. Чистые текомы исключительно редки, хотя встречаются и гормонально активные новообразования, в которых тека-клетки преобладают. Эти клетки способны в изобилии вырабатывать прогестерон (стероидный гормон желтого тела) и приобретать при этом вид лютеоцитов — клеток желтого тела (рис. 21.24, Б). Большинство же опухолей этой группы построены главным образом из фибробластов и не обладают гормональной активностью.
У 90 % больных встречаются односторонние поражения. Внешне они представляют собой округлые, иногда немного дольчатые, инкапсулированные, плотные, серовато-белые опухоли, покрытые блестящей серозной оболочкой яичника. Если опухоль превышает 6 см в диаметре, то процесс в 50 % случаев сопровождается асцитом. Иногда развивается гидроторакс, как правило, правосторонний. Такое сочетание овариальной опухоли, асцита и гидроторакса получило название синдрома Мейгса (J.V.Meigs). Его этиология и патогенез не изучены. Другая тоже необычная ассоциация текомофибром яичника обнаружена с так называемым синдромом базально-клеточного невуса (см. главу 25). Что касается гистологического строения текомофибром, то в них определяются высокодифференцированные фиб- робласты, лежащие то в более, то в менее скудной и рыхлой строме. С помощью гистологических окрасок на липиды можно обнаружить участки тека-клеточной дифференцировки. Однако они не имеют клинического значения. Крайне редко наблюдается переход фибромотеком в фибросаркомы яичника.
Рис.
21.25. Высокодифференцированная тубулярная
опухоль, построенная из клеток
Сертоли и Лейдига (андробластома).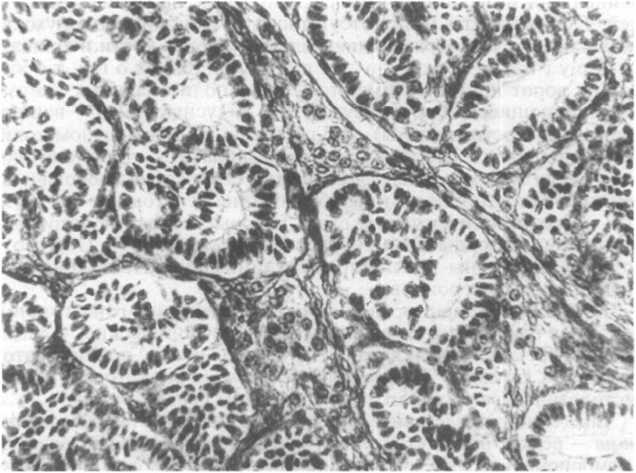
Опухоли из клеток Сертоли (сустентоци- тов) и Лейдига(гландулоцитов)-андроблас- т о м ы. Элементы этих новообразований фенотипически повторяют клетки мужского яичка, проходящие разные стадии развития. Опухоли этой группы нередко сопровождаются маскулинизацией или по крайней мере дефеминизацией. У взрослых женщин отмечаются атрофия молочных желез, аменорея, бесплодие, облысение. При выраженной вирилизации возникают также избыточное оволосение лица, оволосение тела по мужскому типу, гипертрофия клитора и огрубение тембра голоса. Изредка такие же новообразования оказывают эстрогенное воздействие. Встречаясь у женщин любого возраста, «сертолио- мы» и «лейдигомы» имеют пик заболеваемости во 2-м и 3-м десятилетиях жизни. Опухоли, как правило, односторонние и напоминают гранулезотекаклеточные опухоли (см. выше). На разрезе цвет опухоли варьирует от серого до золотисто-коричнево- го. Высокодифференцированные новообразования состоят из трубочек, построенных из сустентоцитов или гландулоцитов (рис. 21.25). Трубочки рассеяны в опухолевой строме. При умеренной гистологической дифференцировке видны лишь очертания незрелых трубочек, а также крупные эозинофильные глан- дулоциты. Низкодифференцированные формы имеют саркоматозный вид и беспорядочное расположение эпителиальных тяжей. Гландулоциты могут отсутствовать. В некоторых опухолях встречаются слизеобразующие железы, участки кости и хряща.
Другие опухоли стромы полового тяжа. В зоне ворот яичников имеются пучки полигональных клеток, располагающиеся вокруг сосудов. Это хилусные (hilus — ворота) клетки (интерстициоциты), продуцирующие в небольшом количестве андрогены. Из таких клеток развиваются «чистые лейди- гомы», или опухоли из хилусных клеток. Это редкие доброкачественные, односторонние новообразования, состоящие из крупных четко ограниченных клеток, которые содержат липиды и часто кристаллоиды Рейнке (Reinke; см. главу 19). Обычно у больных выражены признаки маскулинизации. Повышена экскреция 17-кетостероидов.
Во время беременности в ответ на воздействие гонадотропинов в яичниках могут возникать микроскопические узловые пролифераты из тека-клеток. Изредка из таких пролифератов вырастают опухоли — лютеомы беременности, которые имеют гистологическое сходство с желтым телом беременности.
Еще одним представителем этой группы является гонадоблас- тома — редкое новообразование, предположительно построенное из эмбриональных клеток и дериватов стромы полового тяжа. Оно наблюдается у лиц с аномальным половым развитием и в гонадах людей неопределенного пола. Среди таких лиц 80 % — это больные с женским фенотипом и 20 % — с мужским (при наличии не опустившихся в мошонку яичек и вторичных внутренних органов женского организма). Под микроскопом видно, что гонадобласто- ма состоит из гнезд, построенных из эмбриональных клеток и элементов стромы полового тяжа, напоминающих незрелые сус- тентоциты и клетки гранулезы. У 50 % больных опухоль сочетается с дисгерминомой. При радикальном удалении опухоли прогноз благоприятен.
Метастатические поражения яичников. Самыми частыми являются метастазы опухолей, развивающихся в тканях-дериватах парамезонефральных (мюллеровых) протоков. Речь идет о злокачественных новообразованиях матки, маточных труб, яичника, расположенного на противоположной стороне, тазового листка брюшины. В связи с этим вторичные (метастатические) поражения яичников оценивают как очаги «опухолевого поля» при неоплазии парамезонефральных протоков. Что касается «немюллеровых» источников, то метастазы в яичники дают чаще всего карциномы молочной железы, органов желудочно- кишечного тракта и желчевыводящих путей, а также поджелудочной железы. Классическим примером метастазирования рака желудка в яичник является опухоль Крукенберга (крукенбер- говский метастаз, F.E.Krukenberg). Это двустороннее поражение представлено слизеобразующей, как правило, перстневидноклеточной карциномой (см. главу 16).
