
- •Часть II
- •Строение и функции почек
- •- Клубочек
- •Врожденные аномалии
- •Кистозные болезни почек
- •Гломерулярные болезни (общие сведения)
- •Острый гломерулонефрит
- •Нефротический синдром
- •I Ранние I - II стадии | | Поздние III - IV стадии [
- •Хронический гломерулонефрит
- •Повреждения почечных клубочков, связанные с системными заболеваниями
- •Диабетический гломерулосклероз
- •Амилоидоз
- •Другие системные заболевания
- •Наследственный нефрит
- •Заболевания почек, связанные с поражением канальцев и интерстиция
- •Пиелонефрит и инфекции мочевыводящих путей
- •Тубулоинтерстициальный нефрит, вызванный лекарствами и токсинами
- •Уратная нефропатия
- •Гиперкалыщемия и нефрокалыданоз
- •Множественная миелома
- •Доброкачественный нефросклероз
- •Злокачественная фаза гипертензии (злокачественный нефросклероз)
- •Стеноз почечной артерии
- •Тромботические микроангиопатии
- •Другие сосудистые заболевания почек
- •Обструкция мочевыводящих путей (обструктивная уропатия)
- •Уролитиаз (камни почек)
- •Опухоли почек
- •Заболевания мочеточников
- •Заболевания мочевого пузыря
- •Заболевания уретры
- •Болезни мужского полового члена
- •Болезни предстательной железы
- •Заболевания яичек и придатков яичек
- •Воспалительные и некротические заболевания
- •Фиброзно-кистозные заболевания
- •Опухоли
- •Заболевания грудных желез у мужчин
- •Заболевания вульвы и влагалища
- •Болезни матки
- •Секреторная фаза
- •Причины
- •Болезни маточных труб
- •Болезни яичников
- •Опухоли
- •Опухолей
- •Глава 22 патология беременности и послеродового периода- пре- и постнатальные расстройства, заболевания младенчества и детства
- •Патология плаценты
- •Патология беременности
- •Патология маточно - плацентарных (спиральных) артерий
- •Внутриутробный возраст и масса плода
- •Родовая травма и родовые повреждения
- •Болезни легких перинатального периода
- •Врожденные пороки развития
- •Внутриутробные инфекции
- •Гемолитическая болезнь новорожденных
- •Наследственные нарушения метаболизма
- •Гидроксилирование фенилалалина Фенил апанингидроксилаза
- •Нарушение гидроксилирования при фенилкетонурии Фенил апанингидроксилаза
- •II этап галакт030 _ 1 _ фосфат—
- •III этап
- •Синдром внезапной смерти ребенка
- •Опухоли у детей
- •Болезни щитовидной железы
- •Болезни околощитовидных желез
- •Болезни коркового вещества надпочечников
- •- Дегидроэпиандростерон
- •Болезни мозгового вещества надпочечников
- •Болезни тимуса (вилочковой железы)
- •Болезни шишковидной железы
- •Множественная эндокринная неоплазия
- •24.1. Общие сведения
- •24*2» Аномалии развития костей
- •Заболевания, связанные с аномалией матрикса кости
- •Остеогенеза
- •Наследования Сущность поражения коллагена
- •Заболевания, вызванные дисфункцией остеокластов
- •Заболевания, связанные с нарушениями минерального гомеостаза
- •Остеонекроз (аваскулярный остеонекроз, асептический некроз кости)
- •Остеомиелит
- •Опухоли и опухолеподобные заболевания костей
- •Опухоли, сгруппированные по источнику гистогенеза
- •Костеобразующие опухоли
- •Хрящеобразующие опухоли
- •Соединительнотканные (фиброзные) и фиброзно-костные опухоли
- •Опухоли разного происхождения
- •Метастатические опухолевые поражения скелета
- •Болезни суставов
- •Остеоартрит, или дегенеративное заболевание суставов
- •Ревматоидный артрит
- •Серонегативные спондилоартропатии
- •Инфекционный артрит
- •Артропатии с отложением кристаллов
- •Опухоли суставов и структур, связанных с суставами
- •Опухоли и опухолеподобные образования мягких тканей
- •Заболевания скелетных мышц
- •Мышечные дистрофии
- •Врожденные миопатии
- •Миопатии, связанные с врожденными ошибками метаболизма
- •Воспалительные миопатии
- •Поражения нервно-мышечного соединения
- •Опухоли скелетной мускулатуры
- •Глава 25 заболевания кожи
- •Общие сведения
- •Нарушения пигментации.
- •Маркерные признаки
- •Доброкачественные эпителиальные опухоли
- •Предраковые состояния и злокачественные опухоли эпидермиса
- •Опухоли дермы
- •Опухоли кожи, развивающиеся из «пришлых» клеточных элементов
- •Острые воспалительные дерматозы
- •Хронические воспалительные дерматозы
- •Буллезные заболевания кожи
- •25*10* Инфекционные и паразитарные заболевания кожи
- •Глава 26 заболевания центральной нервной системы, периферических нервов, глаз и ушей
- •Общие сведения
- •Основные проявления поражений мозговой ткани
- •181 /4. Зак. М. А. Пальцева, т. 2, ч. 2
- •Объемные (расширяющиеся) внутричерепные заболевания
- •Черепно-мозговая травма
- •Нарушения кровообращения
- •Головного мозга
- •ЬСхема 26.7. Инфаркты головного мозга в бассейне средней мозговой артерии
- •Инфекционные заболевания центральной нервной системы
- •Гнойные инфекции
- •Негнойные инфекции
- •Грибковые инфекции
- •Вирусные инфекции
- •19 /4. Зак. М. А. Пальцрня, т. 2, ч. 2
- •Демиелинизирующие заболевания
- •Метаболические заболевания центральной нервной системы
- •Заболевания центральной нервной системы, связанные с различными видами недостаточности, интоксикации и лучевой терапии
- •Изменения центральной нервной системы при старении, дегенеративных процессах и деменции (слабоумии)
- •Системные заболевания центральной нервной системы
- •Врожденные аномалии (пороки развития) центральной нервной системы. Повреждения головного мозга в перинатальном периоде
- •Заболевание спинного мозга
- •Поражением
- •Опухоли центральной нервной системы
- •Заболевания периферических нервов и параганглиев
- •Заболевания глаз
- •Стекловидное тело
- •Заболевания уха
- •3 Шейки матки II, 193
- •Часть II 1
Заболевания периферических нервов и параганглиев
Периферические нервы состоят из дорсальных и вентральных нервных корешков, их окончаний, вегетативных ганглиев и их нервных волокон. Большинство нервов обладает смешанным строением и состоит из соматических (относящихся к туловищу), двигательных (моторных) и чувствительных (сенсорных) висцеральных и вегетативных волокон. Периферические нервы построены из безмиелиновых (диаметр 0,4—3 мкм) и миелиновых (1 — 15 мкм) волокон, сгруппированных в своеобразные пучки (рис.
А, Б). На скорость проведения нервного импульса влияет не только миелинизация, но и диаметр нервного волокна (чем толще, тем быстрее). Каждый из двух типов волокон покрыт поддерживающими леммоцитами (шванновскими клетками; Th. Schwann), образующими оболочку вокруг осевого цилиндра. Эти клетки являются дериватами нервного гребня. Они экспрессируют антигенный протеин S-100 и обладают (при определенных условиях) потенциями к дифференцировке в меланоцитарном направлении. По 5—20 безмиелиновых волокон располагаются в виде пучков в бороздах внутри цитоплазмы леммоцитов, которые, смыкаясь друг с другом вокруг и вдоль аксонов, формируют мезаксон (вариант шванновской оболочки, состоящий из частей леммоцитов, окружающих аксоны). Каждый леммоцит покрывает сегмент длиной около 0,3—1,5 мм. Это особенно хорошо видно на примере миелиновых волокон. При формировании миелина уплощенный листок плазмолеммы леммоцитов концентрически и в несколько слоев оборачивает каждый аксон (схема 26.10, а). В зонах стыка соседних леммоцитов, имеющего характер интер- дигитаций (взаимовпячиваний цитоплазмы), непрерывность миелинового слоя нарушается из-за своеобразных перетяжек, известных под названием перехватов Ранвъе (L.A.Ranvier). Таким образом, в зонах указанных перехватов аксолемма осевых цилиндров не покрыта миелиновой оболочкой. Перехваты Ранвье играют большую функциональную роль при скачкообразных, быстро меняющихся видах передачи нервного импульса.
Внутри
периферических нервов между отдельными
нервными волокнами имеется рыхлая
соединительная ткань — эндонев-
рий.
Что касается смешанных структур —
миелиновых и безмиелиновых волокон,
то они связаны между собой периневрием,
плотной
соединительной тканью, окружающей
каждый пучок нервных волокон. Периневрий
выполняет важнейшие функции по
поддержанию гомеостаза в эндоневрии,
транспорту молекул к нервным волокнам,
предотвращению доступа инфекций в эн-
доневрий и защите нервных волокон от
повреждения при растяжении нервов.
Наконец, эпиневрий
представляет собой трубку из волокнистой
соединительной ткани, окружающую все
содержимое периферического нерва.
Рис.
26.16. Периферический
нерв.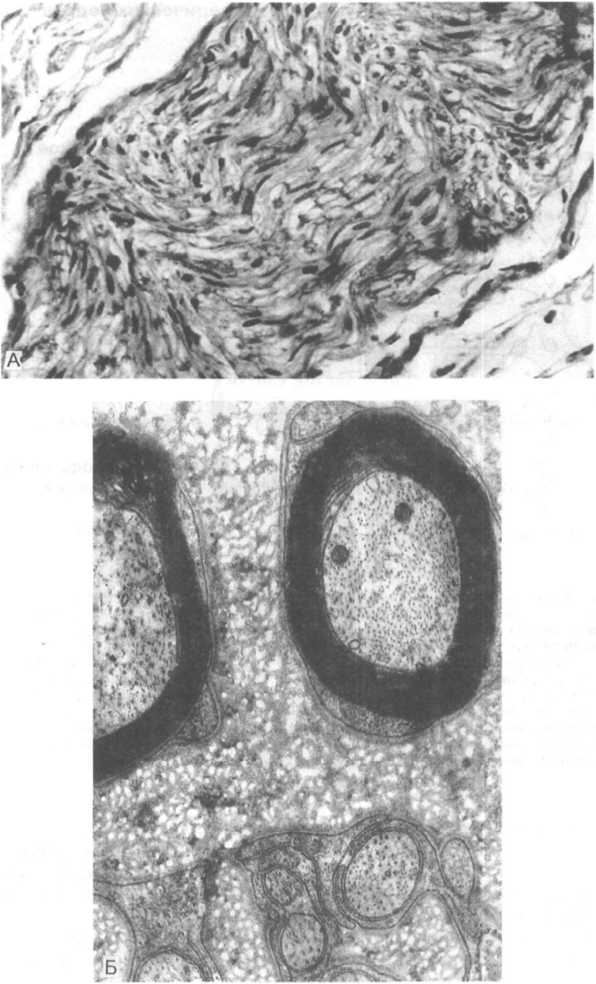
А — гистологический срез нерва; Б — электронограмма нервного ствола, в верхней части которой видны два миелиновых нерва с двумя сероватыми ядрами леммоцитов (шванновских клеток), чуть выступающими над черной миелино- вой оболочкой, в нижней части снимка видны два безмиелиновых нерва (негативы Т.П.Кононовой).
Схема 26.10. Структура периферических нервов и их повреждения
Аксон+миелиновая
оболочка
Нейрон
"Луковичный
шар”
а
- Норма
б
- Валлеровское перерождение
в
- Ретроградная невропатия
г
- Демиелинизация
д
- Врастание аксона
е
- Ремиелиниэация
ж
- Гипертрофическая ремиелиниэация
Мышца
Обозначения:
а — нерв
с миелиновым аксоном и мышечным волокном,
которое он иннервирует; б — дистальнее
травмы и аксон, и миелиновый слой
подвергаются дегенерации, а проксимальнее
травмы отмечается набухание ядра
нейрона; в — при ретроградной невропатии
происходит дегенерация аксона,
начинающаяся дистально; миелин тоже
исчезает; г — при демиелинизации
аксон остается интактным, в то время
как сегменты миелина подвергаются
дегенерации; д — ив аксоне, и в шванновских
клетках выражена пролиферация, но
степень восстановления зависит от
создания непрерывности; е — ре-
миелинизация сопровождается укорочением
сегментов миелина; ж — повторяющееся
(постоянное) повреждение приводит к
гиперплазии шванновских клеток и
формированию более крупных узловых
сегментов миелина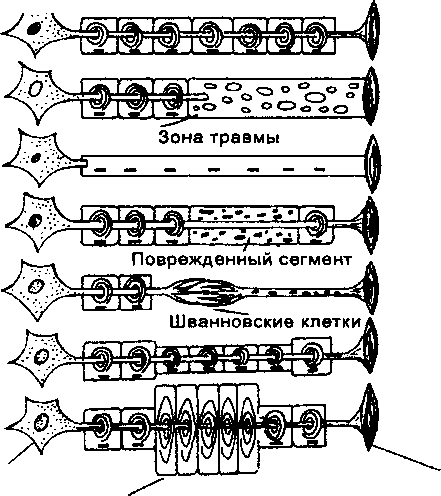
Дегенеративные изменения в периферических нервах. Выделяют два типа реактивных изменений в периферических нервах в ответ на повреждение: аксонную дегенерацию, включающую валлеровское перерождение и развивающуюся вследствие пересечения аксона сегментарную демиелинизацию. Часто у одного больного сочетаются оба типа изменений, однако один из них, как правило, преобладает. Основанием для их дифференцировки является совершенно различный прогноз. Если при затухании патологического процесса аксон остается неповрежденным, то восстановление нервной проводимости происходит гораздо быстрее, так как леммоциты способны к быстрой ремие- линизации волокон. Однако, если аксон прерван или пересечен, то развивается валлеровское перерождение. В этом случае аксон может расти, прибавляя ежесуточно в длине примерно 1 мм от проксимальной культи.
Аксонная дегенерация. Как правило, она является следствием тяжелого повреждения или гибели нейрона либо его аксона и развивается быстро, начинаясь с распада миелина. Затем макрофаги «очищают» поле поражения от частиц миелина и других структур. Леммоциты пролиферируют, будучи готовыми к формированию новой миелиновой оболочки. Самой обычной причиной такого повреждения служит травма периферического нерва, и все перечисленные изменения развиваются дистальнее места повреждения (см. схему 26.10, б). Про- ксимальнее этого места тела нервных клеток претерпевают преходящее набухание и разрушение эндоплазматической сети (хроматолиз). Затем они восстанавливаются и поддерживают регенерацию поврежденного аксона. Если непрерывность эндо- невральных трубок сохранена, то прогноз в плане возможности восстановления неплохой, несмотря даже на медленный темп регенерации аксонов. Многие аксонные ростки (см. схему 26.10, д) могут не достигать дистальной культи, но будут продолжать пролиферативный процесс в плотной рубцовой ткани. В результате формируются болезненные утолщения, получившие название ампутационных (травматических) невром. При некоторых поражениях периферических нервов прослеживается тенденция к первоначальному повреждению самого аксона, причем более тяжелому в дистальном конце. В этом случае аксонная дегенерация происходит в обратном направлении по отношению к нейрону. Все это называют ретроградной гибелью аксона (см. схему 26.10, в). Такой процесс наблюдается при ретроградной невропатии или дистальной аксонопатии, проявляющейся в перчаточно-чулочной анестезии (утрате чувствительности в зонах конечностей, условно ограниченных тканями перчаток и чулок). Наконец, аксонная дегенерация бывает также вторичной по отношению к дегенерации тела нейрона.
Сегментарная демиелинизация. Она возникает при повреждении леммоцитов и миелиновых оболочек, но при интактном (не поврежденном) аксоне (см. схему 26.10, г). Как правило, такой процесс очаговый. Поскольку леммоциты могут делиться, развивается ремиелинизация. Демиелинизиро- ванные участки нервных волокон замещаются одним или несколькими леммоцитами (см. схему 26.10, е), что сопровождается некоторым укорочением пораженных сегментов волокон (между двумя ближайшими перехватами Ранвье). Если повреждение возобновляется или повторяется (например, при наследственных невропатиях), тогда нарушенный процесс восстановления переходит в гиперплазию леммоцитов. Концентрические наслоения цитоплазматических отростков леммоцитов формируют вдоль нервных волокон так называемые луковичные шары (см. схему 26.10, ж), отдаленно напоминающие чувствительные нервные тельца Пачини в дерме.
Периферические невропатии. Они сопровождаются мышечной слабостью и атрофией, утратой или изменением чувствительности, а также вегетативными расстройствами. При развитии аксонной дегенерации наступают фасцикуляция (непроизвольное сокращение отдельных пучков мышечных волокон в зоне, иннервируемой пораженными нервами) и истощение. Однако в случае демиелинизации эти признаки отсутствуют, поскольку денервации нет, а есть только недостаточная проводимость. Болезни, вызывающие периферические невропатии, бывают острыми, развивающимися в течение нескольких дней, по- дострыми (прогрессирующими за несколько недель) и хроническими, протекающими в течение нескольких месяцев или лет. Могут поражаться один нерв (мононевропатия) или несколько отдельных нервов (сложный мононеврит), либо несколько симметрично расположенных нервов (полиневропатия). При этом встречается какой-либо один тип или оба типа дегенеративных изменений. Для распознавания периферических невропатий используют электроисследование нервной проводимости и морфологическое изучение биоптатов.
Острая идиопатическая воспалительная полиневропатия (острый восходящий полирадикуло- неврит, синдром Гийена—Барре; G.Guillain, M.J.Barre). Это самая распространенная форма демиелинизирующей периферической невропатии начинается обычно через 1—2 нед после острого лихорадочного заболевания. Такая полиневропатия может также возникать после иммунизации, хирургического вмешательства или в результате микоплазменной инфекции, ВИЧ-инфекции или злокачественного процесса. Болезнь характеризуется быстрым началом. Отмечают онемение в участках, иннервируемых пораженными нервами, парестезии (ложные ощущения покалывания, жжения, ползания мурашек и т.д.) и восходящий паралич (начинающийся с ног и быстро распространяющийся на мышцы туловища, рук, шеи, лица, языка, глотки и гортани). Из-за присоединившейся дыхательной недостаточности больному может срочно потребоваться искусственная вентиляция легких. В процесс могут вовлекаться черепные нервы (особенно глазодвигательный), а при поражении вегетативной нервной системы отмечают функциональные нарушения сфинктеров и аритмии сердца. Весьма характерны изменения ликвора, в котором обнаруживают повышенные концентрации белка и очень малое количество лимфоцитов. Высокое содержание белка в спинномозговой жидкости объясняется его экссудацией из воспаленных кровеносных сосудов, находящихся в зоне спинальных корешков. Независимо от локализации поражения в периферической нервной системе при синдроме Гийена—Барре происходит сегментарная демиелинизация с относительной сохранностью аксонов, а также с появлением эндоневральных лимфомакрофагальных инфильтратов. Макрофаги обеспечивают отслаивание и фагоцитоз поверхностных пластин миелина.
Через несколько недель (иногда через 1 нед) начинается выздоровление. Оно может стать полным, но иногда заболевание приобретает хронический рецидивирующий или волнообразный характер. В этих случаях в пораженных нервах можно найти «луковичные шары» (см. выше). Причины развития острой идиопатической воспалительной полиневропатии связывают с иммунологическими нарушениями. В пользу этого свидетельствует и то, что на ранних стадиях болезни хороший лечебный эффект достигается с помощью плазмафереза (взятие плазмы крови с возвращением форменных элементов в кровеносное русло).
Другие формы невропатий. Диабетическая невропатия (диабетическая полинейропатия). Это поражение нервной системы при сахарном диабете, главным образом периферических нервов. Поражаются волокна разной толщины, включая и безмиелиновые. В пери- и эндоневральных капиллярах отмечаются заметное сужение просвета, утолщение и раздвоение базальной мембраны, что косвенно указывает на возможную патогенетическую роль хронической ишемии.
Уремическая невропатия. Преобладают изменения в центральной нервной системе, вызванные накоплением токсических продуктов азотистого обмена. Поражения периферических нервов имеют преходящий и вторичный (по отношению к изменениям в центральной нервной системе) характер.
Паранеопластическая невропатия. Она является одним из осложнений, вызываемых новообразованием. Иногда именно с нее начинаются клинические проявления основного заболевания.
Парапротеинемическая невропатия. Парапротеинемия — это содержание в крови моноклональных белков (иммуноглобулинов) любого изотипа, но чаще IgG (см. главу 12). В пораженных периферических нервах обнаружены специфические IgM- антитела к миелинсвязанному гликопротеину [по MacSween R.N.M., Whaley К., 1994]. Показано, что их наличие связано с демиелинизацией.
Токсическая невропатия. Множество лекарств и факторов окружающей среды вредоносно действуют на нервную ткань, вызывая периферические невропатии. К ним относятся фура- донин, диафенилсульфон, диренилгидантоген и др. Частой причиной токсической невропатии является хронический алкоголизм. Алкогольная невропатия может протекать с тяжелой дегенерацией миелиновых оболочек. Среди химических и нелекарственных агентов следует назвать свинец, мышьяк и гек- соуглероды.
Наследственные двигательные (моторные) и чувствительные (сенсорные) невропатии. Это редкие заболевания, при которых наблюдают избирательное поражение нижних двигательных нейронов (атрофия Верднига—Гофмана; G.Werdnig, J.Hoffmann; инфантильная спинальная мышечная атрофия) или первичных чувствительных нейронов (наследственная сенсорная невропатия). В этой группе есть еще два заболевания. При болезни Шарко—Мари—Тута (J.М.Charcot, P.Marie, Н.Н.Tooth) нередко встречается демиелинизация с «луковичными шарами». Болезнь Дежерина—Сотта (J.J.Dejerine, J.Sotta) характеризуется аксонной дегенерацией.
Опухоли периферических нервов. Такие опухоли могут возникать в полости черепа или спинномозговом канале. В группе этих опухолей по частоте преобладают две тесно связанные друг с другом формы: шваннома (неврилеммома) и нейрофиброма. Злокачественные новообразования периферических нервов встречаются очень редко. Некоторые исследователи относят к указанной группе также мышечную форму редкой зернистоклеточной опухоли Абрикосова, невральное происхождение которой обсуждается. Миокардиальную форму такой опухоли расценивают и как возможный вариант гамартомы.
Ш в а н н о м а (неврилеммома, нейринома). Это доброкачественное новообразование возникает в зонах корешков чувствительных спинальных нервов, может поражать черепные нервы, особенно преддверную (вестибулярную) ветвь восьмой пары этих нервов (вестибулярная шваннома) или слуховой нерв (акустическая неврома). В первом случае узел локализуется в зоне мостомозжечкового угла, во втором узел может врастать во внутренний слуховой проход (канал височной кости, расположенный внутри пирамиды и содержащий лицевой, промежуточный и предцверно-улитковый нервы). Иногда шваннома растет в дистальных отделах периферических нервов, проходящих в мягких тканях или даже во внутренних органах. Внешне это одиночная, четко ограниченная и инкапсулированная опухоль, редко превышающая в диаметре 2—3 см. Описаны и гигантские формы опухоли с массой более 2 кг. Как правило, шваннома прикрепляется к нервному стволу, но может быть и отделена от него.
На разрезе в плотной сероватой ткани опухолевого узла обнаруживаются кисты, которые могут содержать буроватую жидкость. Под микроскопом определяются пучки и тяжи из многочисленных овальных или вытянутых клеток (рис. 26.17, А), находящихся в то более, то менее развитой сети ар гирофил ьных и коллагеновых волокон. Указанные пучки могут располагаться беспорядочно, но могут формировать некие упорядоченные фигуры: завихрения (рис. 26.17, Б), палисадные структуры или параллельные ряды. В последнем случае в центре таких фигур определяется гомогенная эозинофильная безъядерная зона. Характерные скопления клеток в виде параллельных рядов, состоящих из овальных и веретеновидных клеток, разделенных безъядерными зонами, называют тельцами Верокаи (J.Verocay) (рис. 26.18, А). В невриномах кожи иногда встречаются также тельца тактильного типа (см. главу 25). Различают шванномы типа А по Антони (N.R.E.Antoni), содержащие тельца Верокаи, и типа В, который еще называют фасцикулярным типом. В опухолях последнего типа можно нередко видеть очаги ксантоматоза (отложений липидов) (рис. 26.18, Б), порочно развитые сосуды и фиброз. Малигнизация шванномы отмечается исключительно редко.
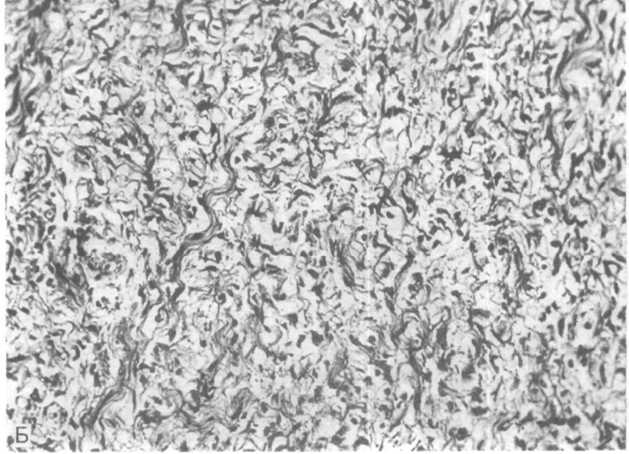
Н ейрофиброма. Эта доброкачественная опухоль развивается из элементов эндо- и периневрия. Как и шваннома, нейрофиброма связана с пораженным нервным стволом и обычно локализуется в мягких тканях, под кожей, в зонах корешков спинного мозга, реже в средостении или внутренних органах. Иногда поражается несколько нервов, на которых возникают множественные овальные или бесформенные (плекси- формные) шишки (рис. 26.19, А). Такие формы появляются, как правило, на волосистой части головы или на шее. Кожа, покрывающая опухоли, становится плотной. В отличие от шванномы через опухолевый узел могут проходить нервные стволы. Хирургическое удаление опухоли приводит к утрате непрерывности нервного ствола. Под микроскопом ткань новообразования представляет собой смешанную популяцию из шванновских элементов, периневральных клеток и фибробластов, довольно рыхло расположенных в миксоидной строме, которая содержит различное количество коллагена (рис. 26.19, Б). Клетки формируют пучки, собирающиеся в «ленты» или «волны». Иногда пучки образуют завихрения. Озлокачествление происходит редко в одиночных узлах нейрофибромы.
Нейрофиброматоз (болезнь Реклингхаузена;
D.Recklinghausen). Это аутосомно-доминантное заболевание довольно подробно описано в главе 8. Различают два типа ней- рофиброматоза — NF1 и NF2. Первый характеризуется наличием нейрофибром, шванном слухового нерва, глиом зрительного нерва, менингиом, пигментных узелков на радужной оболочке глаз (узелков Лиша) и пигментированных макул на коже вида «кофе с молоком» (cafe-au-lait). Опухоли, возникающие при NF1, гистологически идентичны тем нейрофибромам, которые встречаются спорадически. Второй тип нейрофиброматоза встречается реже первого. Для него характерно наличие двусторонней нейрофибромы слухового нерва, иногда множественных менингиом. Встречаются пятна вида «кофе с молоком». Под микроскопом нейрофибромы слухового нерва по строению совершенно идентичны шванномам (см. выше).
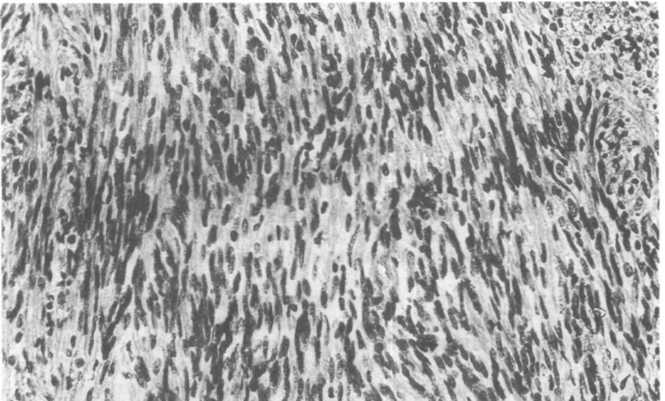
Рис.
26.17. Шваннома (невринома).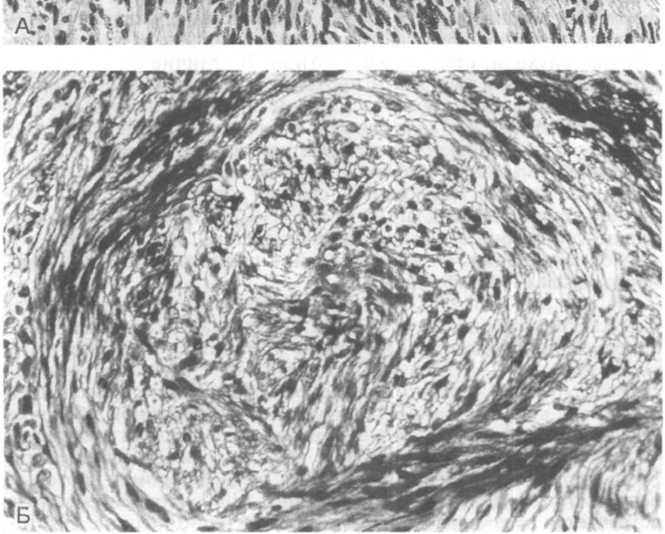
А
— общий вид опухоли; Б — участок опухоли,
в котором клетки формируют фигуры
завихрений (негативы Д.И.Головина).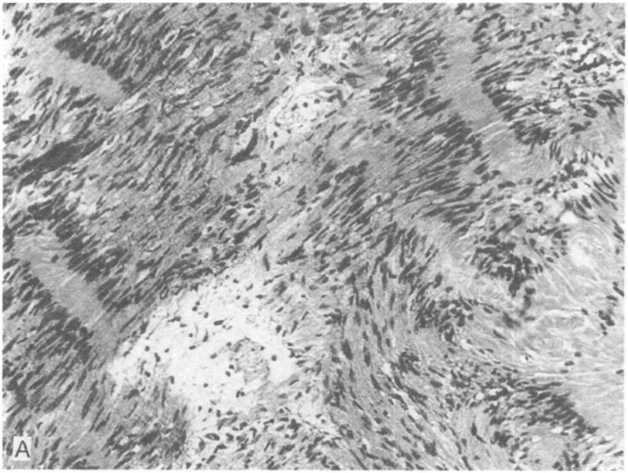
Рис.
26.18. Шваннома.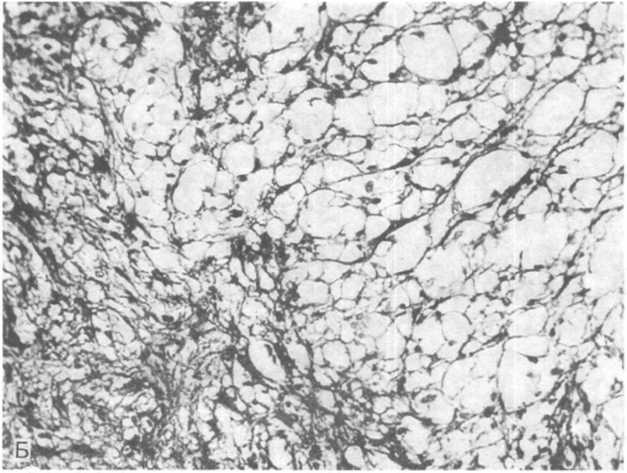
А — опухоль типа А по Антони, видны тельца Верокаи, т.е. палисадные структуры, в которых между противостоящими рядами клеточных ядер располагается волокнистый компонент; Б — опухоль типа В по Антони, участок фасцикуляр- ного строения с ксантоматозом (негативы Т.П.Кононовой).
Рис.
26.19. Нейрофиброма.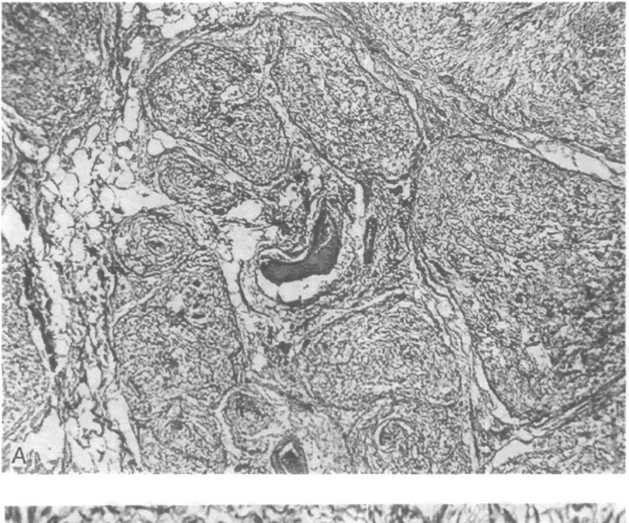
Злокачественная опухоль периферических нервных стволов (злокачественная шваннома). По существу она является высокозлокачественной саркомой. Для этой опухоли характерны местная инвазия, метастазы и многократное рецидивирование после удаления. Несмотря на название, такая опухоль практически никогда не возникает в результате малигнизации доброкачественной шванномы (описаны лишь единичные случаи озлокачествления). Злокачественная шваннома появляется de novo и лишь изредка путем злокачественной трансформации плексиформных шванном. Иногда такая опухоль локализуется на V черепном нерве и отличается весьма разнообразным гистологическим строением. В одном случае злокачественная шваннома напоминает фибросаркому (рис. 26.20, А) или злокачественную фиброзную гистиоцитому (см. главу 24), в другом — шванному. Всегда имеются признаки анаплазии, большое количество фигур митоза и участки некроза. У некоторых больных опухоль дает положительную реакцию на протеин S-100. Встречаются признаки дивергентной (отклоняющейся) гистологической дифференцировки. Они выражаются в наличии эпителиоподобных (эпителиоидная шваннома) и рабдомиобластных структур (рис. 26.20, Б), а также островков хрящевой и даже костной ткани.
Оценка распространения злокачественной шванномы по системе TNM, в общем совпадает с той, которая принята для опухолей мягких тканей (см. главу 24).
Опухоли из периферических ганглиев и параганглиев. Вегетативная нервная система — это часть нервной системы, регулирующая деятельность внутренних органов и систем, обмен веществ и функциональное состояние тканей организма. Симпатическая часть вегетативной нервной системы представлена серым веществом боковых столбов спинного мозга от VIII шейного до III поясничного сегмента, двумя симметричными симпатическими стволами с их ганглиями, межузловыми и соединительными ветвями, а также ветвями и ганглиями, участвующими в формировании нервных сплетений. Парасимпатическую часть составляют: глазодвигательный, лицевой, языкоглоточный, блуждающий нервы и их ядра; нейроны боковых столбов спинного мозга на уровне II—IV крестцовых сегментов, а также связанные с ними ганглии, пре- и постганглионарные волокна. Наименее зрелой (дифференцированной) опухолью периферических ганглиев — симпатических и парасимпатических — считают нейробластому, которую часто называют симпатогонио- мой, или симпатобластомой (рис. 26.21, А). Наиболее зрелой опухолью в этой группе является ганглионеврома (рис. 26.21, Б).
Параганглии представляют собой скопления нейроэндокринных клеток, имеющие общее происхождение с ганглиями вегетативной нервной системы. Они располагаются в различных участках тела. Одна часть из них связана с симпатической, дру-
Рис.
26.20. Злокачественная
шваннома.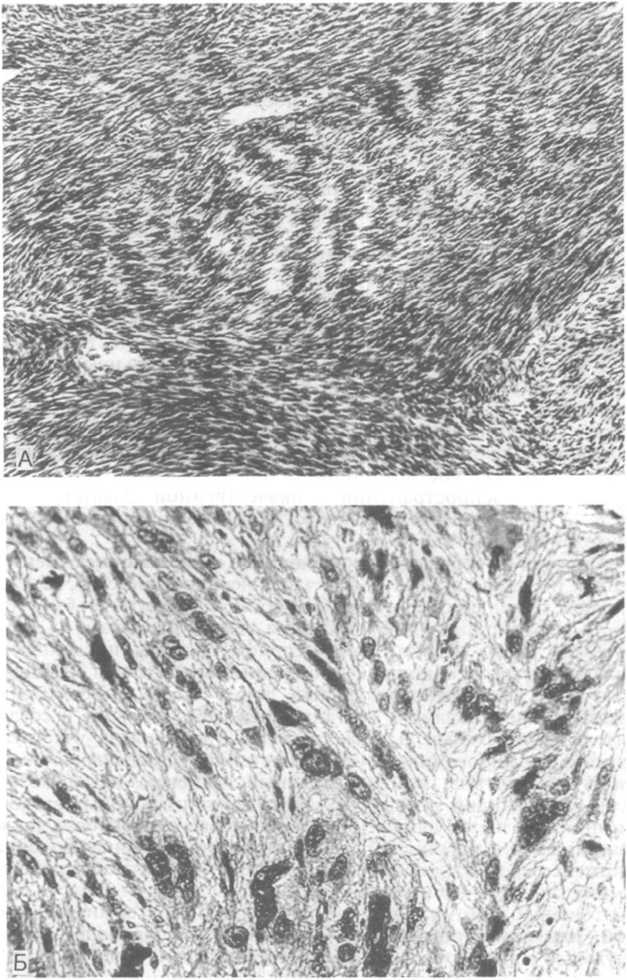
А — тип, напоминающий фибросаркому; Б — тип, содержащий клетки, похожие на малигнизированные рабдомиобласты (негативы Т.П.Кононовой).
Рис.
26.21. Редкие
опухоли периферической нервной системы.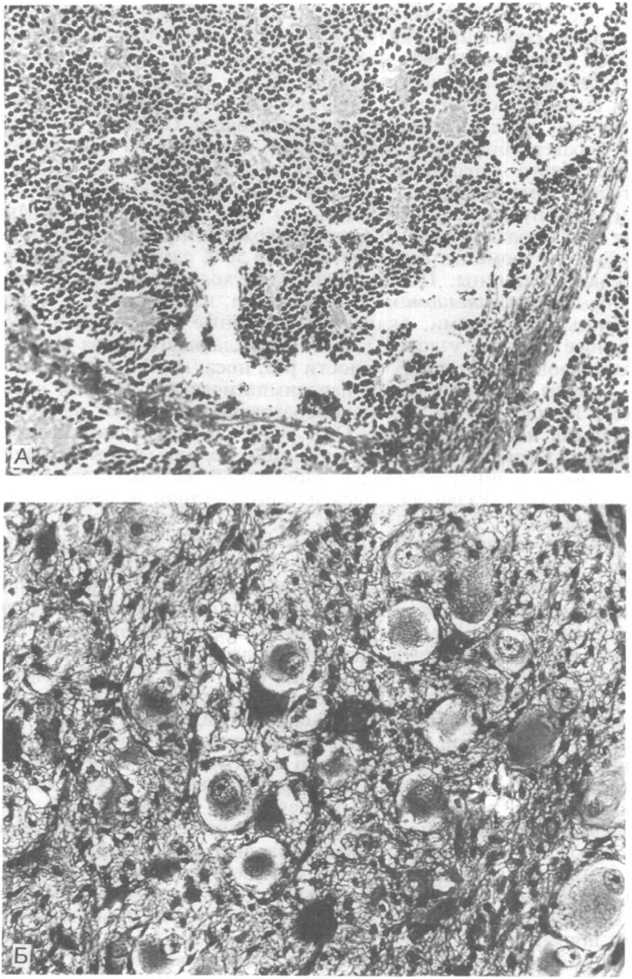
А — нейробластома (симпатобластома, симпатогониома); Б — ганглионеврома (препараты Д.И.Головина).
гая часть — с парасимпатической нервной системой. Наиболее крупное скопление указанных клеток находится в мозговой части надпочечников, а развивающиеся из них опухоли называют феохромоцитомами (см. главу 23). Их аналоги, возникающие во вненадпочечниковых параганглиях, например каротидном теле (см. ниже), называют параганглиомами. Опухоли, растущие из паравертебральных параганглиев, например из поясничного аортального параганглия, т.е. органа Цуккеркандля (E.Zuck- erkandl), имеют связь с симпатической нервной системой. Клетки этих опухолей хромаффинны, их цитоплазматические гранулы окрашиваются красителями, содержащими соли хрома, и подобно феохромоцитомам, примерно в 50 % случаев вырабатывают катехоламины. Поэтому такие опухоли называют хромаф- финными параганглиомами. Параганглии, находящиеся в связи с крупными сосудами, включая каротидные тела, яремно-бара- банные ганглии, узловой ганглий блуждающего нерва и пучки, локализованные в зонах полости рта, носа, носоглотки, гортани и орбиты, иннервируются парасимпатической нервной системой. Исходящие из них новообразования называют нехромаф- финными параганглиомами. Они редко вырабатывают катехоламины. Ограничимся рассмотрением параганглиомы каротидного тела (сонного гломуса, каротидной железы, межсонного параганглия). Развивающиеся из него опухоли называют хемо- дектомами.
Как и параганглиомы вообще, указанные опухоли встречаются редко. Отмечается немного более выраженная заболеваемость женщин, как правило, на 6-м десятке жизни. Большинство таких новообразований одиночные и спорадические, однако известны и семейные формы опухоли каротидного тела. Речь идет об аутосомно-доминантной передаче признака при множественной эндокринной неоплазии (см. главу 23). Опухолевые узлы часто множественны, имеют двустороннюю и симметричную локализацию. Внешне опухоль каротидного тела редко превышает в диаметре 6 см. Она тесно прилегает к зоне бифуркации общей сонной артерии либо охватывает ее, нередко имеет тонкую капсулу. Цвет узла на разрезе варьирует от красноваторозового до коричневого, встречаются кровоизлияния. Под микроскопом обращают на себя внимание солидные гнезда из светлых и полигональных, часто довольно мономорфных клеток с обильной, нередко зернистой и эозинофильной цитоплазмой и округлыми, почти всегда пузырьковидными ядрами. Указанные гнезда окружены фиброзными трабекулами или вытянутыми поддерживающими клетками (рис. 26.22, А, Б). Клеточный полиморфизм и митотическая активность, как правило, минимальны. В большинстве случаев опухолевые клетки дают положительные аргирофильную реакцию и иммуногистохимические реакции на серотонин, гастрин, соматостатин и бомбезин. После неполного хирургического иссечения опухоль каротидно-
![]()
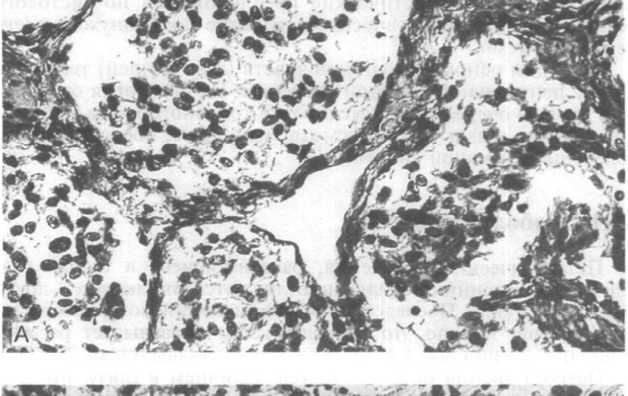
Рис.
26.22. Опухоль
каротидного тела периферической нервной
системы (хемодектома, нехромаффинная
параганглиома) (препараты Д.И.Головина).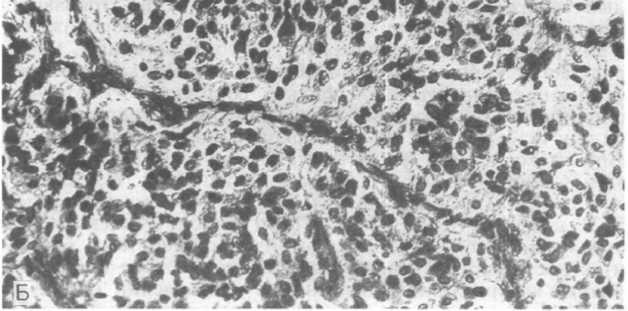
го тела обычно рецидивирует. Несмотря на относительно доброкачественное строение, она часто дает метастазы в региональные лимфатические узлы и отдаленные органы. В 50 % случаев болезнь заканчивается смертью из-за осложнений, обусловленных инвазивным ростом опухоли. К сожалению, почти невозможно делать прогностические предположения по гистологической картине. Биологическое поведение такой опухоли всегда непредсказуемо.
Функции основных органов чувств (глаз и ушей) тесно связаны с центральной нервной системой. Их патология отражается в первую очередь на деятельности головного мозга. Поэтому заболевания глаз и ушей рассмотрены в главе, посвященной заболеваниям нервной системы.
